Ревматоидный артрит реабилитация сестринское дело
Ревматоидный артрит представляет собой заболевание, в процессе которого поражаются синовиальные суставы и периартикулярные ткани. Если не проводить своевременную терапию, недуг грозит даже инвалидностью. Поэтому всем больным потребуется пройти реабилитационный курс после лечения, который преимущественно состоит из 3-х этапов и включает в себя медицинскую, профессиональную и социальную реабилитацию.

Причины появления и симптомы болезни
Еще до конца не изучено, почему развивается этот неприятный недуг. Однако медработниками выделяются такие факторы риска, как:
- генетическая предрасположенность;
- заболевания инфекционного характера;
- частые стрессы;
- постоянные переохлаждения;
- повреждения суставов;
- сбои в работе эндокринной системы.
Ревматоидный артрит имеет такие симптомы:
- увеличение температуры;
- общая слабость;
- воспаление суставов;
- снижение веса;
- скованность движений с утра;
- разрушение костной ткани;
- болевой синдром во время телодвижений.
Вернуться к оглавлению
Лечение ревматоидного артрита
 Для лечения такой патологии врач может назначить Напроксен.
Для лечения такой патологии врач может назначить Напроксен.
Терапия этого недуга направлена на применение нестероидных противовоспалительных лекарств. Прибегают к помощи таких медпрепаратов:
- «Напроксен»;
- «Пироксикам»;
- «Ибупрофен».
Кроме этого, используются базисные средства. С их помощью удается прервать и не допустить разрушения суставной ткани, из-за чего наблюдается обострение. Применять базисные фармпрепараты потребуется длительный период, больные отмечают результаты лечения не ранее, чем через месяц. Наиболее часто используемым медикаментом выступает «Сульфасалазин». Не обходится лечение и без глюкокортикостероидов. Лекарства применяются либо перорально, либо вводятся внутрь суставов. Что касается первого способа употребления, то фармсредства позволяют унять воспалительные процессы и блокировать нарушение костной ткани. При помощи же внутрисуставного введения глюкокортикостероидов удается избавиться от воспалений, когда фармпрепараты для внутреннего использования оказываются недостаточно результативными.
Вернуться к оглавлению
Медицинская реабилитация больных
1-й этап восстановления
Проводятся такие восстановительные мероприятия в стационаре, когда у пациента наблюдаются ярко выраженные отеки, болевые ощущения, скованность движений, атрофия мышечной ткани. В первую очередь прибегают к комплексу пассивных упражнений, которые позволяют снять болевой синдром. Важным в такой ситуации является то, что при выполнении лечебной физической культуры пациенты не должны ощущать боли и рефлекторного напряжения мышц. Перед упражнениями больному делают массаж, который позволяет расслабиться.
 Перед выполнением ЛФК больные могут пройти сеанс парафинотерапии.
Перед выполнением ЛФК больные могут пройти сеанс парафинотерапии.
Когда курс пассивной физкультуры заканчивается, пациентам разрешают проводить активные движения в пораженных суставах, приняв при этом максимально комфортное положение. В этот период используются также различные снаряды для гимнастики. Перед физкультурой больных отправляют на физиотерапию, которая включает в себя следующие методы:
- парафиновые аппликации;
- ультрафиолетовое излучение;
- восковые ванночки.
Вернуться к оглавлению
2-й этап реабилитации больных при ревматоидном артрите
В этот период медицинская реабилитация проходит в условиях больницы или санатория. У пациента должны отсутствовать воспаления в суставах, однако чаще скованность движений еще наблюдается. При помощи упражнений удается растянуть связочный аппарат травмированных суставов, укрепить мышечную ткань. Лечебная физкультура на этом этапе предполагает положение стоя, в процессе которого пациент совершает активные упражнения, направленные на оздоровление поврежденных суставов. Перед гимнастикой больных отправляют на физиотерапевтические процедуры, к примеру, бальнеотерапию и грязелечение.
Вернуться к оглавлению
3-й восстановительный этап
 Цель третьего восстановительного этапа – закрепление достигнутых успехов в выполнении специального комплекса упражнений.
Цель третьего восстановительного этапа – закрепление достигнутых успехов в выполнении специального комплекса упражнений.
Может проводиться как в больнице, так и дома. Базируется этот реабилитационный период на закреплении уже достигнутых результатов во время прошлых восстановительных этапов. Обусловлено это тем, что без постоянных упражнений и тренировок движения в поврежденных суставах постепенно ухудшаются, наблюдается их скованность. Людям потребуется заниматься по специальному комплексу, с которыми знакомит лечащий доктор. Упражнения зависят от того, какие именно суставы были травмированы.
Пациентам среднего и молодого возраста медработники рекомендуют ходить на лыжах, заниматься греблей, однако не изнурять себя этими видами спорта. Хорошо помогает на этом этапе и плавание, но температура воды должна быть чуть выше комнатной. Можно заниматься теннисом, волейболом. Что же касается пациентов преклонного возраста, им допустимы только пешие прогулки.
Вернуться к оглавлению
Реабилитация профессиональная
При легкой форме заболевания
Показаны следующие условия труда:
- умеренное нервное и физическое напряжение;
- поднятие тяжестей не более 5-ти кг;
- удобная рабочая поза;
- наклоны тела не более 50-ти раз за 8 часов.
Больным допустимо работать исключительно в дневную смену, длительность которой не превышает 8 часов. Помимо этого, речь может идти и о сокращенном графике.
 Для работающих больных очень вредны сквозняки.
Для работающих больных очень вредны сквозняки.
Противопоказаниями выступают:
- сильное физическое и нервное перенапряжение;
- продолжительная ходьба;
- чрезмерно высокие и низкие температуры воздуха;
- сквозняки в помещении;
- длительные командировки.
Вернуться к оглавлению
Средняя тяжесть ревматоидного артрита
Профессиональная реабилитация предполагает следующие показания для условий труда:
- незначительное напряжение;
- хорошие санитарные условия;
- отсутствие ходьбы;
- индивидуальный график;
- специальные условия, к примеру, отдельное рабочее место.
Пациент с ревматоидным артритом может работать логопедом, инженером, юристом, экономистом. Если же говорить об инвалидах, у которых поражены нижние и верхние конечности, работодателям потребуется оборудовать им специальное рабочее место, где будет удобная мебель, определенные приспособления, чтобы передвигать предметы и удерживать их, а также расширенная рабочая область с возможностью перемещаться в инвалидной коляске.
 Людям со средней степенью тяжести болезни нужно избегать поднятия тяжестей.
Людям со средней степенью тяжести болезни нужно избегать поднятия тяжестей.
Профессиональные противопоказания при ревматоидном артрите средней степени тяжести следующие:
- сильные физические и эмоциональные перенапряжения;
- продолжительная ходьба;
- поднятие тяжестей;
- работа с токсическими веществами.
Вернуться к оглавлению
Социальная реабилитация
Когда больной приобрел инвалидность на фоне ревматоидного артрита, с ним проводятся беседы о персональном уходе, социальной независимости, адаптации жилищных условий. Пациентам и его семье потребуется приобрести специальные технические приспособления, которые будут помогать передвигаться, к примеру, трости, кресла, инвалидные коляски. Понадобятся и предметы для приготовления пищи, ведения хозяйства. Кроме того, реабилитация больных ревматоидным артритом предполагает установку специальной кровати, поручней, открывателей дверей, приспособлений для раздевания и одевания. Если в этом есть необходимость, приобретают также сиденье для туалета, подлокотники, стулья для ванны и душевых кабинок, противоскользящие коврики, щетки. Иногда требуется и особенная посуда.
Источник
Ревматоидный артрит – это тяжелая патология, приводящая к ранней утрате трудоспособности вследствие инвалидизации. Заболевание быстро поражает мелкие и крупные суставы скелета и может давать осложнения на внутренние органы. После купирования острой симптоматики пациентам необходима реабилитация при артрите, направленная на восстановление двигательной функции суставов и предотвращение дальнейшего прогрессирования патологического процесса.
Цели и принципы реабилитации
Реабилитация очень важна после лечения ревматоидного артрита
Ревматоидный артрит характеризуется хроническим течением. Воздействовать непосредственно на устранение причины этого заболевания нельзя, поэтому реабилитация при артрите направлена на предотвращение развития возможных осложнений.
Артрит характеризуется развитием воспалительного процесса в суставах. Это приводит к повышению выработки синовиальной жидкости, отеку, вследствие чего нарушается местная трофика и страдает двигательная функция сустава. В запущенных формах артрит приводит к инвалидности.
Первоочередная задача при артрите – это купирование острых симптомов с помощью медикаментозной терапии. Основное направление последующего лечения при ревматоидном артрите – реабилитация больных, направленная на сохранение возможности самообслуживания.
После снятия воспалительного процесса переходят непосредственно к реабилитации при ревматоидном артрите. Ее цели и общие принципы:
- восстановление двигательной функции сустава;
- продление ремиссии;
- предотвращение дальнейшего прогрессирования заболевания;
- психологическая помощь.
Восстановление двигательной функции сустава осуществляется различными способами. Чаще всего практикуется физиотерапия и ЛФК, но и альтернативные методы лечения также могут помочь.
Медицинская реабилитация обязательно включает меры по продлению ремиссии при ревматоидном артрите. Это заболевание характеризуется хроническим течением и не подлежит полному лечению. Терапия позволяет снять симптомы и купировать обострение, однако ремиссия быстро сменяется новым эпизодом болей в суставах. Продление ремиссии – это залог сохранения нормальной двигательной активности на долгие годы.
Реабилитация при артрите коленного сустава является сложным и длительным процессом. Так как этот сустав наиболее подвержен нагрузкам, болезнь достаточно быстро прогрессирует, разрушая хрящевую ткань и деформируя сочленение. Программа восстановления также включает комплекс мероприятий, направленных на предотвращение дальнейшего прогрессирования заболевания.
Комплексное лечение обязательно включает психологическую помощь. Не все пациенты готовы сразу принять свой диагноз. Многие не осознают, что ревматоидный артрит останется с ними на всю жизнь, и с этим заболеванием необходимо научиться существовать, поэтому достаточно часто больные нуждаются в помощи квалифицированного психотерапевта.
Медицинская реабилитация
Несколько этапов реабилитации после ревматоидного артрита
Восстановление после артрита осуществляется в несколько этапов.
- Медикаментозная терапия. Этот этап нельзя в полной мере считать реабилитацией, так как прием медикаментов является основной частью лечения. Для купирования обострения применяют лекарства нестероидной противовоспалительной группы, кортикостероиды, витаминные добавки и БАДы, хондропротекторы.
- Стационарное лечение. Терапия осуществляется непосредственно в поликлинике. Она включает комплекс мер по устранению отечности и болевого синдрома. Медикаментозные методы сочетаются с физиотерапией.
- Санаторное или больничное лечение. Этот этап реабилитации направлен на восстановление обменных процессов в суставе.
- Домашнее лечение. Терапия обязательно продолжается в домашних условиях, и включает полное изменение образа жизни.
Так как ревматоидный артрит может обостряться, домашнее лечение является одним из важнейших этапов реабилитации, способствующих продлению ремиссии.
Этап 1: в условиях стационара
Реабилитация больных артритами вначале осуществляется в условиях стационара. Она включает:
- медикаментозное лечение;
- иммобилизацию суставов;
- пассивную физкультуру;
- нормализацию мышечного тонуса.
Во время медикаментозного лечения острого артрита и в первое время после снятия симптомов необходима иммобилизация суставов. Для этого применяют специальные бандажи или ортезы, в зависимости от локализации воспаления.
Иммобилизация сустава позволяет уменьшить нагрузку, обеспечив состояние покоя. Это необходимо для снятия выраженного отека и снижения давления синовиальной жидкости внутри суставной капсулы.
Восстанавливать двигательную активность суставов необходимо постепенно. В первое время пациент должен заниматься пассивной физкультурой.
Пассивная физкультура – комплекс физических упражнений без выраженной нагрузки на сустав, с которого начинается реабилитация при ревматоидном артрите.
Упражнения достаточно простые. При их выполнении не ощущается растяжения связок или нагрузки на сустав. Пассивная гимнастика проводится только после предварительного разогревающего массажа.
Длительность курса такого лечения определяется индивидуально для каждого пациента и зависит от тяжести воспаления. По окончанию курса пациенту разрешается выполнение более активных упражнений.
Перед следующим этапом ЛФК назначается физиотерапия – парафиновые прогревания, ванночки с натуральным воском, облучение УФ-лучами. Такая физиотерапия отличается деликатным воздействием на суставы и направлена на улучшение местного кровообращения, что помогает устранить отек. После таких манипуляций пациент выполняет несложные упражнения, заняв удобное положение. Дополнительно могут быть назначены щадящие упражнения с использованием специальных снарядов.
Этап 2: в условиях санатория или поликлиники
После стационарного лечения реабилитация после артрита продолжается в условиях здравницы, курортов или санаториев. На этом этапе отмечается отсутствие отека и болевого синдрома, однако скованность в суставах и уменьшение амплитуды движений все еще сохраняются.
Лечение включает выполнение специальных упражнений и курс физиотерапии, направленной на нормализацию обменных процессов в суставе, улучшение кровообращения и восстановление питания хряща.
Физкультура приобретает более интенсивный характер. На втором этапе восстановления позволяется выполнять гимнастику стоя, но сгибания и скручивания суставов все также запрещены. Цель курса лечебной гимнастики:
- растяжение связок;
- увеличение амплитуды движений;
- нормализация сгибания сустава;
- восстановление двигательной активности.
Если лечение осуществляется в больнице, продолжают физиотерапию с помощью теплых восковых ванночек и парафиновых обертываний. Воздействие теплом улучшает питание тканей сустава и помогает избежать травм при выполнении комплекса упражнений.
В случае, когда реабилитация осуществляется в санаторно-курортных условиях, практикуется терапия лечебной грязью, водой, солнечные ванны и другие методы для восстановления нормальной функции сустава.
Упражнения по возможности должны выполняться на свежем воздухе. Это улучшает поступление кислорода в ткани и ускоряет восстановление. При лечении в санаториях хороший результат достигается после курса теплых грязевых обертываний. Лечебные грязи улучшают трофику сустава и насыщают полезными микроэлементами.
Этап 3: домашняя реабилитация после артрита
Чтобы полностью восстановить подвижность суставов, курс реабилитации или восстановление после артрита продолжается и после выписки из санатория.
Система упражнений для домашних тренировок разрабатывается специалистом индивидуально для каждого больного.
Выполнять упражнения следует ежедневно, точно соблюдая рекомендации врача. Дополнительно пациенту может быть назначен курс более интенсивной физиотерапии (электрофорез, магнитотерапия) или массаж.
Реабилитация может включать занятия спортом. Рекомендованные виды спорта:
- скандинавская ходьба;
- гребля;
- плаванье;
- теннис;
- сквош;
- бадминтон.
Занятия спортом должны быть умеренными, перегружать больные суставы нельзя. Такие виды физической активности допустимы для молодых людей и пациентов среднего возраста. Пожилым больным рекомендованы только пешие прогулки на свежем воздухе.
Профессиональная реабилитация
Профессиональная поддержка медперсонала необходима
Важный этап лечения – это профессиональная реабилитация. Она направлена на восстановление прежних навыков для того, чтобы пациент смог вернуться к обычной жизни. Профессиональное восстановление после артрита обязывает к соблюдению следующих правил:
- комфортное рабочее место;
- кратковременные и умеренные нагрузки на суставы;
- отсутствие необходимости поднимать вес свыше 5 кг;
- нормированный рабочий график.
Работать следует только в дневное время, при этом длительность рабочего дня не должна превышать 8 часов. Такие условия подходят только пациентам с легкой формой ревматоидного артрита.
При средней тяжести болезни человеку необходим индивидуальный график работы. Поднимать тяжести запрещено. Во время рабочего дня не должно быть нагрузок на суставы, поэтому стоячая работа или профессии, сопряженные с длительной ходьбой, пациентам противопоказаны.
Социальная адаптация
Артрит часто приводит к инвалидности
Ревматоидный артрит приводит к инвалидности. Даже после восстановления двигательной активности суставов, пациент должен понимать, что риск обездвиживания остается с ним навсегда, поэтому социальная адаптация очень важна. Этот этап включает:
- специальный уход;
- изменение жилищных условий;
- специальные технические приспособления для облегчения движения.
Жилье пациента претерпевает изменения. Следует дать понять родным и близким о необходимости создания специальных условий для облегчения самообслуживания при артрите. Это подразумевает установку удобных поручней в ванной комнате, спальне и кухне, приобретение специальной трости, смену мебели более комфортной.
Вернувшись к привычной жизни после длительного курса реабилитации, пациенту следует придерживаться рекомендаций лечащего врача и регулярного проходить плановые осмотры, так как риск ухудшения самочувствия сохраняется даже после курса лечения.
Источник
Сестринский уход при ревматоидном артрите – одно из основных составляющих лечения, позволяющее повысить качество жизни пациентов.Поражение суставов ревматической природы – генетически обусловленное, прогрессирующее социальное заболевание, описанное еще Гиппократом. В мире страдают этой патологией 1,5-2% населения, соотношение женщин и мужчин среди числе пациентов 3:1 (75-77% и 23-25% соответственно). До 85-90% пациентов становятся нетрудоспособными в течение 20 лет от манифестации заболевания и составляют 18-21% всехинвалидов.
Сестринский процесс при лечении пациента с ревматоидным артритом

Сестринский процесс – комплекс мероприятий, имеющих научное обоснование, направленных на обеспечение максимально возможного уровня комфорта пациента, его физического и психического равновесия. Внедрение стандартов сестринского процесса в России еще обсуждается.
Сестринский процесс при ревматоидном артрите включает 5 этапов:
- Обследование человека, страдающего ревматоидным полиартритом. Медсестра в ходе беседы с пациентом или его родственниками выясняет жалобы. При осмотре измеряет температуру, артериальное давление, оценивает кожные покровы. Особое внимание необходимо уделить осмотру и пальпации пораженных суставов, оценить степень их подвижности, походку.
- Выставление сестринского диагноза. Анализ полученных данных, выявление трудностей, препятствующих пациенту вести привычный образ жизни. Диагноз ставится посимптомно и посиндромно, все проблемы делятся на существующие (боль, ограничение подвижности, психологический дискомфорт) и предполагаемые (образование пролежней у лежачих пациентов, снижение настроения при потере работоспособности).
- Постановка целей и планирование. На этом этапе нужно поставить реальные краткосрочные и отсроченные задачи. В процесс планирования нужно обязательно вовлекать пациента и его родных. Ближайшие цели (1-2 недели) направлены на улучшение состояния пациента. Отдаленные – на профилактику рецидивов, адаптацию пациента.
- Реализация плана ухода. В соответствии с поставленными целями на четвертом этапе выполняются мероприятия для их реализации. Действия медсестры могут быть зависимыми (по назначению врача), независимыми (по своему решению) или взаимозависимыми (совместно с врачом).
- Оценка. Анализ результатов сестринского процесса включает оценку достижения поставленных целей, реакции пациента на сестринский уход, эффективности проводимых мероприятий и дальнейшее планирование. Если задачи не решены, ищется причина и возможные пути решения.
Все проводимые мероприятия, а также реакцию пациента на них необходимо письменно фиксировать в сестринской истории болезни.
Какие манипуляции выполняет медсестра?
Разработав план мероприятий, медсестра обеспечивает их реализацию. Люди с ревматоидным полиартритом часто впадают в депрессию из-за своего состояния – невозможности свободного передвижения, работы, самообслуживания.
Сестринский уход начинается с бесед с пациентом. Медсестра разъясняет особенности течения болезни, внушает уверенность в успехе, акцентирует внимание на привлекательных чертах внешности, уводя внимание пациента от изменений суставов, походки.
Средний медицинский персонал объясняет необходимость отказа от вредных привычек и соблюдения диеты (стол №10), а затем следит за исполнением этих рекомендаций. При избыточном весе разрабатывает план похудения для уменьшения нагрузки на суставы.
В помещении медсестра следит за поддержанием оптимальной температуры и влажности воздуха, контролирует частоту проветривания.
Когда заболевание находится в остром периоде, медсестра помогает принять удобное положение лежачему пациенту – с приподнятой головой, полусидя. Пораженный сустав фиксируется повязкой, лонгетой в функциональном положении для уменьшения боли. При необходимости медсестра обеспечивает человека костылями, обучает использованию.
По назначению врача на воспаленный сустав прикладывает сухое тепло (грелки, компрессы). Если есть открытые раны или свищи, медсестра меняет повязки.
Также она следит за приемом назначенных препаратов. Рассказывает:
- о необходимости постоянного лечения;
- о правилах приема лекарств для профилактики осложнений.
Помогает выполнять ежедневный туалет, кормит пациента. При этом ведет разговоры о временном ограничении в самообслуживании.
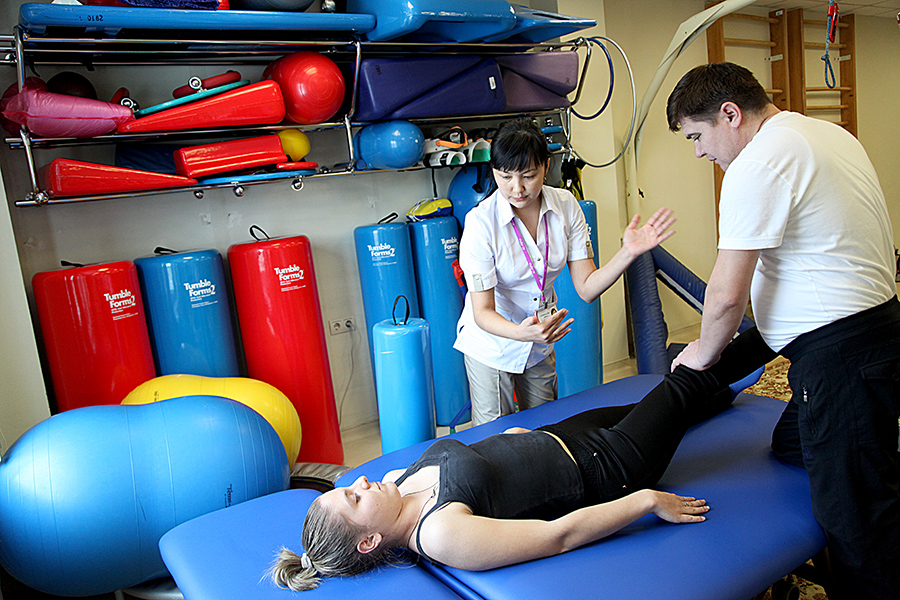
Пациентам с деформирующим остеоартрозом и стойкими нарушениями функции суставов надо помогать вновь приобретать навыки самообслуживания с учетом появившихся ограничений.
После стихания острого процесса медсестра начинает делать массаж и комплекс упражнений лечебной гимнастики, разработанный индивидуально врачом. В процессе обучает пациента самомассажу, разъясняет необходимость тренировок и поддержания подвижности в пораженной конечности. Это способствует профилактике развития:
- контрактур;
- анкилозов;
- атрофии мышц.
Медсестра привлекает к помощи психологов. Совместно с родственниками убеждает в вероятности поиска новой работы с учетом физических возможностей человека.
Сестринский уход заключается и в обучении пациента методам профилактики обострений. Разъясняется необходимость приема лекарств, регулярного посещения ревматолога, снижения массы тела, выполнения комплекса упражнений, правильного подбора одежды с учетом погоды.
Удобная, качественная обувь облегчает движение, снижает нагрузку на суставы. Правила выбора обуви также должна объяснить медсестра.
Кому требуется сестринский уход при ревматоидном артрите?

Сестринский уход может осуществляться в больнице или дома в зависимости от потребностей пациента.
Обострение ревматоидного полиартрита, острая ревматическая лихорадка – показания к стационарному лечению. В рамках помощи используют необходимые мероприятия, составляется индивидуальный план, заводится сестринская история болезни, в которой отражаются все действия и результаты лечения. При выписке медсестра пишетсестринский эпикриз, содержащий краткое описание проведенных манипуляций и рекомендации по дальнейшему лечению, реабилитации.
Важно! При запоздалой диагностике и отсутствии лечения инвалидность развивается через 5-6 лет у 30-33% людей, страдающих ревматоидным полиартритом.
Пациенты с осложненным течением ревматического артрита, у которых развились контрактуры (ограничение подвижности в суставе), анкилоз (неподвижность), деформирующий остеоартроз, нуждаются в постоянном уходе и помощи со стороны среднего медицинского персонала.
Домашний уход несколько отличается от стационарного и имеет следующие особенности:
- Медсестра и пациент находятся в длительном, тесном контакте.
- На первый план выступает психологическая помощь и доверие медицинскому персоналу.
Все манипуляции и ежедневный утренний туалет стоит начинать после приема препаратов. Так, добиваясь уменьшения боли, можно вовлекать в процесс самого человека, обучать навыкам самообслуживания с учетом степени ограничения подвижности.
Использование сухого тепла и ванн облегчает состояние пациента. Задача медсестры следить, чтобы вода не была излишне горячей.

Налаживать контакт с близкими подопечного также может быть полезно. Медсестра советует включать в рацион блюда, полезные при артрите или деформирующем остеоартрозе:
- холодец;
- бульон;
- желе.
Для сохранения социальной активности полезны прогулки. Медсестра помогает одеваться, советует носить теплую одежду, укутывать пораженные суставы. Следит, чтобы прогулки не были длительными, по возможности старается избегать лестниц, предотвращая чрезмерную нагрузку. Помогает использовать средства передвижения.
Сотрудничество пациента и среднего медицинского персонала – залог полноценной жизни страдающего ревматоидным артритом и деформирующим остеоартрозом.
Источник


