Ревматоидный артрит серонегативный аццп позитивный
Онлайн всего: 51
Гостей: 51
Пользователей:
РЕВМАТОИДНЫЙ АРТРИТ
РА — аутоиммунное ревматическое заболевание неизвестной этиологии, характеризующееся хроническим эрозивным артритом (синовитом) и системным воспалительным поражением внутренних органов.
Эпидемиология. РА — одно из наиболее распространенных воспалительных заболеваний суставов; частота его в популяции составляет 1-2%. По данным ЦНИИ организации и информатизации здравоохранения МЗСР РФ распространенность РА в 2011 г. составила 240,1: 100.000 взрослого населения. Заболевание часто сопровождается развитием осложнений, в том числе кардиоваскулярных, снижением трудоспособности; через 10-15 лет от начала заболевания примерно 90% больным РА устанавливают инвалидность. Средняя продолжительность жизни пациентов на 5-20 лет ниже популяционной.
Этиология не установлена. Обсуждается в числе прочих роль инфекционного фактора (стрептококки группы В, микоплазмы, вирус Эпштейна — Бара). Прослеживается генетическая предрасположенность: в семьях больных РА данное заболевание встречается в 2 раза чаще, чем в контрольных группах; у больных РА антигены HLA DR4 и HLA Dw4 обнаруживаются вдвое чаще, чем у популяции; при наличии антигена В18 и В35 чаще развиваются системные проявления заболевания. К факторам риска развития и прогрессирования Ра относят грипп, ангину, переохлаждение, инсоляцию, травму суставов, беременность, роды, климакс, психическую травму, курение.
Патогенез. В основе лежит развитие иммунопатологических реакций в синовиальной оболочке суставов. В ответ на повреждение неуточненным агентом синовиальной оболочки синтезируются аутоантитела к Fc фрагменту IgG (ревматоидный фактор — Rf), а также АЦЦП. Происходит активация комплемента, формируются иммунные комплексы, которые фиксируются на синовиальной оболочке, на эндотелии артерий, распространяются с током крови, обусловливая системность поражения с вовлечением в патологический процесс легких, сердца, почек, кожи, нервной системы и др.
Клиническая характеристика
Боль в суставах:
— утром интенсивная, в вечернее время интенсивность уменьшается;
— усиливается при движении, уменьшается в покое.
Утренняя скованность:
— держится 30 — 60 минут и более;
— уменьшается после физических упражнений, ходьбы;
— уменьшается к вечеру.
Локализация поражения: в ранний период — пястно-фаланговые и межфаланговые проксимальные суставы 2-го и 3-го пальцев; реже вовлекаются пястно-запястные и плюсне-фаланговые, коленные и лучезапястные; «суставы исключения» — дистальные межфаланговые, I запястнопястные, I плюснефаланговые.
Проявления артрита: припухлость периартикулярных тканей, местная гиперемия и гипертермия, болезненность, нарушение функции.
Данные лабораторных и инструментальных исследований:
— увеличивается СОЭ, СРБ;
— у 80% больных обнаруживается Rf;
— у 86-95% больных выявляются АЦЦП, исследование антител к цитруллину позволяет увеличить раннюю диагностику РА на 15-20 %;
— магнитно-резонансная томография, рентгенография, ультразвуковое исследование суставов позволяет определить типичные изменения — эрозии, остеопороз, кистовидные просветления костной ткани, сужение суставных щелей;
— исследование синовиальной жидкости: мутная, количество клеток в 1 мкл достигает 5000-25000 (в норме до 200), количество нейтрофильных лейкоцитов — до 75% (в норме менее 20%); обнаруживается Rf и рагоциты — нейтрофилы, по форме напоминающие тутовую ягоду, в цитоплазме которых содержатся включения Rf (иммунокомплексы IgM, ВД;
— биопсия синовиальной оболочки: при гистологическом исследовании определяются гипертрофия и увеличение количества ворсинок, пролиферация покровных синовиальных, а также лимфоидных и плазматических клеток, отложение фибрина на поверхности синовиальной оболочки, возможны очаги некроза;
— обнаружение HLA В27, В8, В35, DR3, DR4.
Критерии диагностики РА (ACR, 1987 г.)
1) утренняя скованность суставов не менее 1 часа, существующая в течение 6 недель;
2) артрит трех или большего количества суставов — припухлость периартикулярных мягких тканей или наличие жидкости в полости сустава, определяемое врачом по крайней мере в трех суставах;
3) артрит суставов кисти — припухлость хотя бы одной группы следующих суставов: проксимальных межфаланговых, пястно-фаланговых или лучезапястных;
4) симметричный артрит — билатеральное поражение проксимальных межфаланговых, пястно-фаланговых или плюсне-фаланговых суставов;
5) ревматоидные узелки — подкожные узлы, определяемые врачом, на разгибательной поверхности предплечья вблизи локтевого сустава или в области других суставов;
6) наличие в сыворотке крови Rf, определяемого любым методом (положительный Rf);
7) рентгенологические изменения — наличие типичных для РА изменений в лучезапястных суставах и суставах кисти, включая эрозии или кисты (декальцификацию кости), расположенные вблизи пораженных суставов.
Правило диагноза:
• Диагноз РА ставится при наличии 4 из 7 критериев,
при этом критерии 1-4 должны присутствовать у больного не менее 6 недель.
Классификационные критерии РА (ACR/EULAR, 2010г.)
Критерии — Баллы
А. Клинические признаки поражения суставов (припухлость и/или болезненность при объективном исследовании)
1 крупный сустав — 0 баллов
2—10 крупных суставов — 1 балл
1—3 мелких сустава (крупные суставы не учитываются) — 2 балла
4—10 мелких суставов (крупные суставы не учитываются) — 4 балла
> 10 суставов (как минимум 1 мелкий сустав) — 5 баллов.
В. Тесты на РФ и АЦЦП (требуется как минимум 1 тест)
Отрицательны — 0 баллов
Слабо позитивны для РФ или АЦЦП (превышают верхнюю границу нормы, но не более чем в 3 раза) — 2 балла
Высоко позитивны для РФ или АЦЦП (более чем в 3 раза превышают верхнюю границу нормы) — 3 балла.
С. Острофазовые показатели (требуется как минимум 1 тест)
Нормальные значения СОЭ и СРБ — 0 баллов
Повышение СОЭ или уровня СРБ — 1 балл.
D. Длительность синовита
< 6 нед — 0 баллов
> 6 нед — 1 балл.
Примечание. Крупные суставы: плечевые, локтевые, тазобедренные, коленные, голеностопные. Мелкие суставы: пястно-фаланговые, проксимальные межфаланговые, II—V плюснефаланговые, межфаланговые суставы больших пальцев кистей, лучезапястные суставы.
Не учитываются: височно-нижнечелюстной, акромиально-ключичный, грудино-ключичный и др.(могут поражаться при РА).
Суставы исключения при РА: дистальные межфаланговые, I запястно-пястные, I плюснефаланговые.
Для установления диагноза РА необходимо как минимум 6 баллов из 10 возможных по 4 позициям.
Классификация РА принята на заседании Пленума Ассоциации ревматологов России (АРР) 30 ноября 2007 г., в ней нашли отражение: основной диагноз, клиническая стадия, активность болезни, основные проявления, рентгенологическая стадия, выраженность функциональных нарушений, наличие осложнений.
1) Основной диагноз — устанавливается в соответствии с МКБ X, в которой выделяется по результатам исследования Rf серопозитивный (М 05) и серонегативный (М 06) РА.
К особым формам относятся синдром Фелти — сочетание РА, гепатоспленомегалии, нейтропении, в отдельных случаях также анемии и тромбоцитопении и синдром Стилла, диагностируемый чаще у молодых, характеризующийся минимальным суставным синдромом, лихорадкой, кожными проявлениями, гепатоспленомегалией.
2) Клиническая стадия РА: очень ранняя стадия — длительность болезни < 6 месяцев; ранняя стадия — 6 мес. — год; развернутая стадия — длительность > 1 года при наличии типичной симптоматики РА; поздняя стадия — длительность болезни 2 года и более + выраженная деструкция мелких (III-IV рентгенологическая стадия) и крупных суставов, наличие осложнений.
В последние годы установлено, что наибольшее нарастание рентгенологических изменений в суставах наблюдается на ранних стадиях РА, что коррелирует с неблагоприятным прогнозом. Применение базисной терапии на ранней стадии РА позволяет модифицировать течение болезни, и поэтому лечение РА должно начинаться в течение первых 3-х месяцев от начала заболевания.
3) Активность болезни — является основой для оценки эффективности лечения. В качестве базового метода градации активности рекомендуется применять интегральный показатель активности РА — индекс DAS28 (Disease Activiti Score) на основании исследования 28 суставов:
проксимальных межфаланговых, пястно-фаланговых, лучезапястных, локтевых, плечевых, коленных.
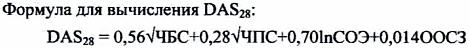
где ЧБС — число болезненных суставов, ЧПС — число припухших суставов, ln — натуральный логарифм, СОЭ — скорость оседания эритроцитов по методу Вестергрена (см. Приложение), ООСЗ — общая оценка больным состояния здоровья в мм по 100 миллиметровой визуальной аналоговой шкале (ВАШ-100), на которой больной отмечает точку, соответствующую силе болей и общему состоянию. Левая крайняя точка шкалы соответствует ответу «Нет”, крайняя правая точка — ответ «Очень сильно или очень плохо”.
Для ООСЗ пациенту предстоит сделать отметку на визуальной числовой шкале.
0 10 20 30 40 50 60 70 80 90 100
Подсчет индекса DAS28 выполняется с помощью компьютерной программы.
Градация активности РА на основании расчета DAS28:
0 = ремиссия (DASM < 2,6)
1 = низкая (DAS28 2,6 — 3,2)
2 = средняя (DAS28 3,2 — 5,1)
3 = высокая (DAS28 > 5,1).
В настоящее время в России и за рубежом активно изучается возможность использования в клинической практике менее сложных методов количественной оценки активности.
В Институте ревматологии РАМН на основе DAS28 был разработан упрощенный показатель воспалительной активности (ПВА), который вычисляется по формуле:
ПВА=10хЧПС+ОСЗ+СОЭ
Примечание: ЧПС — число припухших суставов (по данным исследования 28 суставов), ОСЗ — оценка состояния здоровья больным по визуальной аналоговой шкале 100 мм, на которой 0 соответствует очень хорошему и 100 мм — очень плохому состоянию здоровья; СОЭ — скорость оседания эритроцитов (по методу Панченкова).
ПВА > 140 оценивается как высокая, ПВА от 60 до 140 — умеренная и ПВА < 60 — низкая активность РА.
ПВА < 10 соответствует стадии ремиссии, поскольку такая величина указывает на отсутствие явных признаков активного воспаления суставов (в данном случае ЧПС всегда будет равно нулю, СОЭ нормальная и самочувствие больного вполне удовлетворительное).
Степени активности болезни могут определяться разными способами, при этом должна быть указана конкретная методика, например: активность I степени (по DAS28) или активность II степени (по ПВА) и др.
Критерии ремиссии (АСR):
1) утренняя скованность менее 15 минут,
2) нет недомогания,
3) нет болей в суставах,
4) нет болей в суставах при движении,
5) нет припухлости суставов,
6) СОЭ менее 30 мм/час у женщин и менее 20 мм/час у мужчин.
Клиническая ремиссия: 5 из 6 признаков в течение 2 месяцев и более.
4) Системные (внесуставные) проявления развиваются у 20-30% больных и в ряде случаев определяют тяжесть и прогноз болезни. Ревматоидные узелки чаще появляются у лиц с тяжелым течением РА, высоким титром РФ. Гистологическая картина представлена очагами фибриноидного некроза, окруженными гистиоцитами, лимфоидными и плазматическими клетками. Ревматоидный васкулит характерен для больных с высоким титром ревматоидного фактора. При кожной форме васкулита можно обнаружить мелкие коричневые очаги некрозов вблизи ложа ногтевых пластинок, ишемические изъязвления на кончиках пальцев, язвы в области нижней трети голени. При генерализованном поражении сосудистого русла развиваются перикардит, миокардиодистрофия, недостаточность сердечных клапанов, плеврит, пневмонит; поражается кишечник, печень, селезенка, лимфатические узлы.
Синдром Шегрена представляет собой сочетание РА с поражением экзокринных желез (слюнных, слезных) с их секреторной недостаточностью.
5) Наличие или отсутствие эрозий имеет существенное значение для верификации диагноза. Развитие эрозивного артрита является одним из важнейших факторов неблагоприятного прогноза и показанием для выбора более активной схемы лечения. Рентгенологически выделяют «эрозивный» и «неэрозивный» РА.
В соответствии с классификацией Штейнброкера, различают 4 рентгенологические стадии.
I стадия: околосуставной остеопороз, единичные кистовидные просветления костной ткани, незначительное сужение суставных щелей в отдельных суставах.
II стадия: околосуставной остеопороз, множественные кистовидные просветления костной ткани, сужение суставных щелей, единичные эрозии суставных поверхностей (1-4), небольшие деформации костей.
III стадия: околосуставной остеопороз, множественные кистовидные просветления костной ткани, сужение суставных щелей, множественные эрозии суставных поверхностей (5 и более), множественные выраженные деформации костей, подвывихи и вывихи суставов.
IV стадия: околосуставной (распространённый) остеопороз, множественные кистовидные просветления костной ткани, сужение суставных щелей, множественные эрозии костей и суставных поверхностей, множественные выраженные деформации костей, подвывихи и вывихи суставов, единичные или множественные костные анкилозы, субхондральный остеосклероз, остеофиты на краях суставных поверхностей.
6) Определение антицитруллированных антител, в первую очередь, АЦЦП, является новым иммунологическим тестом для верификации диагноза и оценки тяжести РА. АЦЦП рассматривается как показатель персистенции воспаления и важный прогностический фактор.
7) Оценка выраженности функциональных нарушений необходима для определения прогноза и степени ограничения жизнедеятельности. Учитывается (согласно критериям Американской Коллегии Ревматологов — ACR):
а) способность к самообслуживанию: одевание, принятие пищи, уход за собой и т.д.;
б) способность к непрофессиональной деятельности: занятия спортом и др. с учетом половых и возрастных предпочтений;
в) способность к профессиональной деятельности: работа, ведение домашнего хозяйства (для домработников).
Функциональные классы
I — полностью сохранены а, б, в
II — сохранены а, б, ограничена в
III — сохранена а, ограничены б, в
IV — ограничены а, б, в.
Примечание: а — самообслуживание, б — непрофессиональная деятельность, в — профессиональная деятельность.
8) Наличие осложнений, которые определяют тяжесть состояния пациента. Среди потенциальных осложнений РА необходимо отметить кардиоваскулярную патологию, в первую очередь ускоренное развитие атеросклероза.
Примеры формулировки клинического диагноза
• Ревматоидный артрит, серопозитивный (М 05.8), развернутая стадия, активность 2 (DAS28=3,5), эрозивный (рентгенологическая стадия II), с системными проявлениями (кардит, ревматоидные узелки, гломерулонефрит), АЦЦП негативный, ФКII.
• Ревматоидный артрит серонегативный (М06.0), ранняя стадия, активность 3 (DAS28=5,2), неэрозивный (рентгенологическая стадия I), АЦЦП позитивный, ФК I.
• Ревматоидный артрит серопозитивный (М05.8), поздняя стадия, активность 2 (DAS28=3,2), эрозивный (рентгенологическая стадия III), с системными проявлениями (ревматоидные узелки, дигитальный артериит), АЦЦП позитивный, ФК III. Осложнения — синдром карпального канала справа, вторичный амилоидоз с поражением почек.
Общие принципы медикаментозного лечения РА
— При «раннем» РА своевременное назначение базисной терапии (не позднее 3 месяцев с момента установления диагноза) уменьшает выраженность клинических проявлений, улучшает функциональную активность и качество жизни больных, замедляет прогрессирование процесса, снижает степень выраженности ОЖД и риск потери трудоспособности.
— Больным с установленным диагнозом РА назначают лекарственные соединения из группы БПВП, которые при хорошем клиническом эффекте могут применяться в виде монотерапии. К БПВП первого ряда относятся метотрексат в дозе 7,5-15 мг в неделю; лефлуномид (арава) в поддерживающей дозе 10 — 20 мг/сутки; сульфасалазин по 500 мг 3 раза в сутки.
— «Золотым стандартом» фармакотерапии является комбинированное применение метотрексата и одного из ГИБП на самой ранней стадии болезни. ГИБП — принципиально новые противовоспалительные препараты («bio-logics»), представляют собой искусственно созданные антитела.
Их действие направлено на селективное связывание медиаторов воспаления (провоспалительных цитокинов).
Цитокины — медиаторы белковой природы, продуцируются различными клетками — синовиальной оболочки, Т- и В-лимфоцитами, макрофагами и др. Цитокины способны повреждать ткани сустава.
К настоящему времени известно более 100 цитокинов, в т. ч. интерлейкины, интерфероны. ФНО-б-основной цитокин, определяющий развитие синовиального воспаления и костной деструкции при артритах.
Наиболее часто используются инфликсимаб («Ремикейд»), являющийся моноклональными антителами к ФНО-б; адалимумаб («Хумира») — единственный препарат, представляющий собой человеческие рекомбинантные моноклональные антитела к ФНО-б; этанерцепт («Энбрел»)- ингибирующий биологическую активность ФНО-б; абатацепт («Оренсия»)- уменьшающий активацию Т-лимфоцитов, что приводит к снижению пролиферации и выработки цитокинов в лимфоцитах человека (ФНО-б, интерферона-r и интерлейкина-2); тоцилизумаб («Актемра») — блокирующий молекулу интерлейкина-6. Ритуксимаб («Мабтера»)- анти-В клеточный препарат, применяется при неэффективности ингибиторов ФНО-б или наличии противопоказаний для их назначения.
— БПВП второго ряда (пероральные препараты золота, азатиоприн, циклофосфамид, хлорамбуцил, пеницилламин) применяются редко из-за высокой токсичности, плохой переносимости, низкой эффективности.
-Глюкокортикостероиды обладают иммуносупрессивным, противовоспалительным эффектом. Однако монотерапия ГКС без БПВГТ не дает возможности эффективно контролировать течение болезни. На фоне комбинированной терапии низкими дозами (менее 7,5 мг/сутки) глюкокортикостероидов в сочетании с метотрексатом отмечено достоверное замедление прогрессирования эрозивного процесса в кистях и стопах.
— НПВП в лечении РА оказывают обезболивающий, противовоспалительный, жаропонижающий эффект, но мало влияют на динамику лабораторных показателей воспаления. В большинстве случаев НПВП не способны заметно изменить характер течения заболевания. При хорошем ответе на терапию БПВП лекарственные препараты из группы НПВП могут быть отменены.
— Мониторинг ответа на терапию включает оценку суставного статуса (число болезненных и припухших суставов и др.), активности процесса (DAS28), боли по визуальной аналоговой шкале (ВАШ), побочных эффектов проводимого медикаментозного лечения.
Назад — к оглавлению

Источник
Ревматоидный артрит: симптомы, лечение, диагностика, стадии

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…
Читать далее »

Ревматоидный артрит — системная патология соединительных тканей с аутоиммунным патогенезом и неясной этиологией, преимущественно поражающая мелкие суставы по типу эрозивно-деструктивного полиартрита. В клинической картине заболевания присутствуют как суставные, так и внесуставные признаки. Для ревматоидного артрита характерно симметричное вовлечение сочленений в патологический процесс, приводящее и их выраженной деформации. Заболевание проявляется серозитами, образованием подкожных узелков, лимфоденопатиями, васкулитами.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…

Для диагностирования ревматоидного артрита проводятся инструментальные и биохимические исследования. Наиболее информативна рентгенография, результаты которой позволяют оценить степень поражения соединительнотканных и костных структур. Консервативное лечение заключается в длительном курсовом приеме препаратов различных клинико-фармакологических групп. При прогрессировании патологии требуется хирургическое восстановление суставов.
Причины и патогенез
Чаще всего заболевание диагностируется у женщин, находящихся в естественной менопаузе. Но ювенильный ревматоидный артрит выявляется и у детей различного возраста. Исследования этиологических аспектов позволили установить взаимосвязь между развитием патологии и генетической предрасположенностью к нарушению работы иммунной системы при воздействии определенных негативных факторов. Вероятность воспаления суставных структур значительно повышается при наличии дефектов иммунорезистентности. Антигены гистосовместимости ответственны за изменение иммунного ответа на внедрение в организм инфекционных агентов. Чаще всего толчком к развитию аутоиммунной патологии становится проникновение:
- вирусов Эпштейна-Барра;
- лимфотропного вируса;
- герпесвирусов;
- возбудителей микоплазмоза, кори.

После внедрения инфекционных агентов начинается формирование циркулирующих иммунных комплексов, содержащих иммуноглобулины G,M. С кровью они попадают в синовиальные сумки и контактируют с их оболочками, провоцируя разрушение хрящевых клеток локтевых, коленных, плечевых суставов. Из нейтрофилов высвобождаются лизосомальные ферменты, что становится причиной развития синовита — воспалительного процесса, сопровождающегося скоплением жидкости (выпота) в полости сустава. Повреждение хрящей возникает вследствие формирования на синовиальной оболочке грануляционной ткани. По мере прогрессирования ревматоидного артрита иммунные комплексы проникают во внутренние органы, чем объясняется постепенное снижение их функциональной активности. Если неполноценность ферментных систем передается по наследству, то риск возникновения ревматического процесса достаточно высок. Особенно опасны нарушения метаболизма тирозина, триптофана и других аминокислот.
На следующем этапе патологии формируются специфические ревматоидные гранулемы, провоцируя многочисленные суставные эрозии. Костные ткани обнажаются, а затем начинает клинически проявляться анкилоз, остеопороз, бурсит, тендинит. Поражение паренхиматозных органов приводит к возникновению суставно-висцеральной формы ревматоидного артрита.
К развитию заболевания предрасполагает наличие у человека инфекционного или реактивного артрита, эндокринных и метаболических расстройств, воспалительных и дегенеративно дистрофических суставных патологий, беременность, частые стрессы, депрессивные состояния, работа с токсичными химическими соединениями:
| Степень нарушения опорных функций у больных ревматоидным артритом | Характерные признаки |
| Стадия ФН I | Двигательные ограничения минимальны, полностью сохранена профессиональная пригодность |
| Стадия ФН II | Объем движений в суставах резко снижается, развиваются стойкие контрактуры, что приводит к ограничению возможностей самообслуживания. В большинстве случаев происходит утрата работоспособности |
| Стадия ФН III | В результате сращения суставной щели наблюдается тугоподвижность или тотальная неподвижность сустава. Больной не способен обслуживать себя в быту, появляется необходимость постоянного ухода |
Клиническая картина
Для ревматоидного артрита характерны три формы течения. Патология может практически не прогрессировать или вовлечение в патологический процесс суставов и внутренних органов происходит медленными темпами. Самая опасная — быстро прогрессирующая форма, при которой существенно ускоряется инвалидизации человека. Ревматологи также классифицируют ревматоидный артрит в зависимости от степени активности клинико-морфологических изменений. При минимальной активности заболевание обычно проявляется только суставными признаками. Для средней и высокой степени свойственны и внутрисуставные симптомы.
Суставные признаки
Ведущее клиническое проявление ревматоидного артрита — суставной синдром. Наиболее часто диагностируется двустороннее поражений сочленений. Пациент жалуется на периодические болевые ощущения в мышцах суставах, усталость, утреннюю скованность, обычно исчезающую в течение часа. Постепенно развивается психопатологическое расстройство, выражающееся в быстрой утомляемости, слабости, сонливости. Увеличивается потоотделение, повышается температура тела до субфебрильных значений (в пределах 37,1—38,0°C). Обычно ревматоидный артрит дебютирует при смене сезонов года, после вхождения в определенный физиологический период (климакс, пубертатный, послеродовой). Провоцирующими факторами служат травмы, переохлаждение, респираторные, желудочно-кишечные, урогенитальные инфекции.
Если патология дебютирует остро или подостро, то клиническая картина дополняется лихорадочным состоянием, выраженной миалгией и артралгией. При медленном прогрессировании ревматоидного артрита интенсивность симптоматики почти не изменяется, как и функциональная активность сочленений, которые вовлекаются в патологический процесс постепенно:
- вначале происходит поражение суставов кистей, а также стоп, запястий (обычно лучезапястных суставов);
- затем воспалительным процессом затрагиваются плечевые, локтевые суставы, голеностопы;
- на последнем этапе деструкция тканей наблюдается в тазобедренных, коленных суставах.

Реже выявляется повреждение височно-нижнечелюстных суставов. Внутри сочленений накапливается патологический экссудат, они отекают, при пальпации болезненны. Движения ограничены, кожа краснеет, становится горячей на ощупь из-за перенаполнения кровью сосудов. Поражение воспалительным процессом влагалищ сухожилий провоцирует развитие туннельного синдрома в результате сдавливания серединного нерва. В этом случае снижается чувствительность, подвижность пальцев, а возникающие боли иррадиируют даже на предплечья. Патология может протекать по типу болезни Стила, сопровождающейся остеоартрозом, синдрома Фелти, полиартрита.
Внесуставные проявления
Системные признаки выражены более ярко при серопозитивной (наличие в крови ревматоидного фактора) форме патологии. В воспалительный процесс всегда вовлечена скелетная мускулатура — межкостная, разгибатели предплечья, прямые бедренные и ягодичные мышцы. Наблюдается выраженная атрофия, снижается мышечная сила, тонус. Кожные покровы становятся сухими, истончается эпидермис, учащаются кровоизлияния в мягкие ткани, подкожную клетчатку. Гангрена дистальных фаланг возникает в результате формирования мелких некротических очагов в подногтевой области.

Специфическое внесуставное проявление заболевания — образование подкожных соединительнотканных узелков размером 5-20 мм. Они плотные, округлые, подвижные, множественные или единичные, безболезненные при пальпации. Расположение узелков симметрично или асимметрично на предплечьях и в затылочной области. Образования нередко обнаруживаются в миокарде, легких, сердечных клапанах. Формирование узелков указывает на ревматическую атаку, а их рассасывание свидетельствует о достижении устойчивой ремиссии. Для ревматоидного артрита характерны крайне тяжелые поражения внутренних органов:
Подробнее
- лимфоаденопатии (увеличение лимфатических узлов);
- желудочно-кишечные патологии — энтериты, колиты, амилоидоз слизистых прямой кишки;
- нейропатии, полиневриты, диффузный фиброз, пневмониты, альвеолита, бронхиолиты;
- гломерулонефриты, амилоидозы.
Вовлечение магистральных кровеносных сосудов становится причиной развития миокардита, гранулематозного аортита, перикардита, эндокардита, артериита коронарных сосудов. При ревматоидном артрите не редок васкулит, а также висцеропатии. Клинически они проявляются полиморфной сыпью, изъязвлениями, носовыми, маточными кровотечениями, тромботическим синдромом.
Диагностика
Наличие воспалительного процесса в организме может быть установлено даже по результатам общего анализа крови. При ревматоидном артрите в ней увеличивается количество лейкоцитов (больше 9*109/л), продуцируемых иммунной системой на фоне незначительного снижения эритроцитов. Повышается скорость оседания эритроцитов — 15 мм/с. Но наиболее информативны биохимические исследования крови:
Лечение артрита Подробнее >>
- наличие ревматоидного фактора и его количественное содержание;
- концентрация С-реактивного белка;
- АЦЦП – анализ на присутствие в сыворотке крови антител циклического цитруллиннированного пептида.
С помощью пункции производится забор суставной жидкости для исследования ее состава. На раннем этапе развития патологии информативно УЗИ, позволяющее выявить даже незначительные деструктивные изменения в соединительнотканных структурах. Обязательно проводится рентгенологическое исследование. На полученных изображениях отчетливо визуализированы признаки остеопороза (снижения костной массы), эрозии, сращения суставных щелей. Рентгенография помогает дифференцировать ревматоидный артрит от подагры, остеоартрита, артроза, инфекционных воспалений суставов. В диагностике могут быть использованы денситометрия, сцинтиграфия, артроскопия, биопсия подкожных образований.
Основные методы лечения
Ревматоидный артрит пока не поддается окончательному излечению, поэтому все усилия врачей направлены на устранение симптоматики, предупреждение распространения воспалительного процесса на здоровые суставы и внутренние органы. Диета при ревматоидном артрите не имеет терапевтического значения, но ее соблюдение позволяет снизить вес пациентам с ожирением. Для уменьшения нагрузки на суставы рекомендовано ношение ортопедических приспособлений — ортезов, корсетов, бандажей. Медикаментозное лечение проводится с помощью следующих средств:
- нестероидные противовоспалительные препараты — Диклофенак, Нимесулид, Кетопрофен, Вольтарен, Кеторолак, Целекоксиб, Аркоксиа, Индометацин, Мелоксикам, Ибупрофен;

- базисные препараты — Сульфасалазин, Метотрексат, аминохинолиновые препараты, Лефлуномид, Азатиоприн, Циклофосфан, Циклоспорин, Ремикейд, Тимодипрессин;

- глюкокортикостероиды — Триамцинолон, Преднизолон, Дексаметазон, Метилпреднизолон, Кеналог, Гидрокортизон, Дипроспан, Флостерон;

- биологические препараты — Галофугинон, Хумира, Актемра, Ритуксимаб, Оренция, Инфликсимаб, Ремикейд, Фламмэгис, Этанерцепт, Энбрел, Адалимумаб;

- поливитаминные комплексы — Супрадин, Селмевит, Центрум, Витрум, Мультитабс.
В лечении ревматоидного артрита используются физиотерапевтические процедуры, классический, точечный, вакуумный массаж, гирудотерапия, минеральные воды, ЛФК.
Статья по теме: Полезные свойства и рецепты приготовления настойки каштана — для лечения ревматоидного артрита и не только.
Ревматоидный артрит — тяжелая аутоиммунная патология, поэтому применение средств, изготовленных по народным рецептам, не только нецелесообразно, но и опасно. Пока человек принимает настои и отвары из трав, в его организме стремительно распространяется воспалительный процесс. Только своевременное врачебное вмешательство поможет достичь устойчивой ремиссии, избежать эндопротезирования.
Что такое АЦЦП: норма анализа крови, расшифровка уровня антител к циклическому цитруллинированному пептиду
Исследование АЦЦП (на наличие антицитруллиновых антител) – это самый современный и высокоэффективный способ ранней диагностики ревматоидного артрита. Подобные антитела образовываются в крови еще за полтора года до того, как недуг начнет проявлять себя характерной симптоматикой.
Иные способы исследования способны обнаружить заболевание намного позже, когда патологический процесс уже запущен, и избавиться от болезни становится намного сложнее.
АЦЦП показан для выявления серонегативных форм недуга (при которых ревматоидный фактор негативный), дифференциальной диагностики заболеваний, связанных с поражением суставов и для оценки рисков развития дальнейших деформаций в тканях.
Также анализ и его расшифровка необходим тем, кто страдает ранними формами артрита и для назначения максимально эффективного лечения.
Что такое тест АЦЦП?
Цитруллин – это продукт обмена веществ человека. Он образовывается из аминокислот в результате биохимических р еакций. Если человек здоров, то цитруллин в производстве белка участия не принимает и практически полностью выводится из его организма.
еакций. Если человек здоров, то цитруллин в производстве белка участия не принимает и практически полностью выводится из его организма.
При ревматоидном артрите норма ферментного состава крови изменяется. Пептид, содержащий продукт обмена, принимается за чужеродный и в ответ на его возникновение организм начинает активное продуцирование специфических антител. Этот процесс происходит благодаря слаженной работе иммунной системы.
АЦЦП – это целая группа гетерогенных антител, которые могут распознавать детерминанты антигенов белка, содержащего цитруллин.
Медики считают значение этого анализа для выявления ревматоидного артрита специфичным результатом и своеобразным маркером заболевания.
Почему важна ранняя диагностика?
Среди всех патологий опорно-двигательного аппарата ревматоидный артрит, к сожалению, стал самым частым недугом. Артрит является хроническим аутоиммунным заболеванием, которое проявляется воспалительным процессом в суставах и постепенным развитием в них дегенеративных и дистрофических изменений. Также возможны внесуставные проявления болезни.
Основным симптомом ревматоидного артрита станет поражение тканей суставов. Если у человека развивается такое заболевание, то он ощутит следующие симптомы:
- отек тканей;
- болевой синдром;
- покраснение в месте пораженного соединения;
- утреннюю скованность в больном месте;
- нарушение работы суставного соединения;
- ограничение двигательной активности.
В отечественных медицинских центрах и лабораториях можно сделать специальный анализ крови на ревматоидный фактор. Однако на сегодняшний момент его нельзя назвать достоверным, ведь этот фактор может проявляться при других болезнях и воспалительных процессах хронического характера.
 Если воспаление в суставе прогрессирует, то это становится причиной развития деформации и потери возможности нормально двигаться. Поэтому крайне важна дифференциальная диагностика.
Если воспаление в суставе прогрессирует, то это становится причиной развития деформации и потери возможности нормально двигаться. Поэтому крайне важна дифференциальная диагностика.
Доктор должен обратить внимание на характерные симптомы артрита, ревматоидный фактор, развитие воспаления в суставах и наличие в крови антител ЦЦП.
Специфичность тестирования составляет до 98 процентов. Ввиду этого, оно особо важно для диагностики артрита, в отличие от иных способов и ревмопроб. Исследование характеризуется возможностью обнаружить неэрозивную и эрозивную форму артрита.
Антитела к ЦЦП – основной симптом начала прогрессирования заболевания.
У человека с неадекватным содержанием АЦЦП (когда норма превышена значительно) наблюдается сильное повреждение хрящей сустава.
Именно этот показатель медики применяют для прогноза скорости деструкции и деформации хрящевой ткани в самом начале развития ревматоидного артрита.
Для чего необходим тест и как его проводят?
Кровь на анали з берут из локтевой вены. Для проведения теста необходима именно сыворотка (ее выделяют при помощи центрифуги). Полученный материал хранят на протяжении недели, при постоянной температуре от 2 до 8 градусов. Само исследование проводят в пробирке, применяя метод рассеивания лазерного луча в жидкой среде.
з берут из локтевой вены. Для проведения теста необходима именно сыворотка (ее выделяют при помощи центрифуги). Полученный материал хранят на протяжении недели, при постоянной температуре от 2 до 8 градусов. Само исследование проводят в пробирке, применяя метод рассеивания лазерного луча в жидкой среде.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Принятая норма АЦЦП – это 3 ЕД/мл. Если получен результат выше, то речь идет о развитии у человека ревматоидного артрита. Расшифровка показывает, что чем больше была превышена норма, тем серьезней воспалительный процесс в суставах.
Результат и его величина используется для прогноза течения болезни и разработки эффективных методов лечения.
Показатель АЦЦП у пациента может оставаться на высоком уровне даже после избавления от патологии. По этой причине его нельзя использовать для оценки успешности лечения.
Современная медицина предусматривает назначение тестирования АЦЦП для диагностики ревматоидного артрита:
- на начальной стадии (менее 6 месяцев);
- на ранних этапах (от 6 до 12 месяцев).
При разных ревматических недугах у пациентов также может наблюдаться суставной синдром. Он существенно усложнит выявление заболевания при проведении анализа крови на ревмопробы. Таким людям особенно будет показан тест АЦЦП для дифференциальной диагностики.
При повышенном показателе АЦЦП наблюдается быстрое развитие эрозий в хрящевой ткани. Поэтому следует как можно раньше выявить заболевание и предпринять эффективное лечение. Анализ даст возможность предотвратить развитие деформаций, анкилозов и других необратимых патологий в тканях.
Источник



