Ревматоидный артрит в поликлинике
Ревматоидный артрит – это аутоимунное заболевание, характеризующееся воспалением суставов и соединительной ткани, а также системным поражением внутренних органов. Распространенность патологии составляет 1% среди людей в возрасте до 50 лет и возрастает до 5% у пожилых. Женщины страдают от артрита в 5 раз чаще мужчин. Статистика примерно одинакова для всех континентов и стран.
Причины развития патологии до конца не изучены. Предполагается, что как и в случае с другими аутоиммунными заболеваниями, можно выделить 3 решающих фактора:
- наследственная предрасположенность: мутация белкового антигена MHC, играющего ключевую роль в иммунных реакциях организма;
- инфекционно-воспалительный фактор: повышенный уровень в крови лейкоцитов и СОЭ (скорость оседания эритроцитов), ведущий к снижению иммунитета и отложению в суставах, тканях и органах патогенной микрофлоры; у 80% пациентов выявляются антитела к вирусу герпеса (Epstein-Barr);
- провоцирующие факторы: длительный стресс, эндокринные нарушения, сильное переохлаждение, фармакологические и бытовые интоксикации, неблагоприятная экологическая обстановка.
Если артрит удается выявить на ранней стадии (через 3-6 месяцев от начала заболевания), когда симптоматика отсутствует, можно говорить об обратимой форме с хорошим прогнозом на излечение. После 1-2 лет течения патология приобретает тенденцию к прогрессированию. Существует также недифференцированная форма ревматоидного артрита, клиническую картину которой сложно соотнести с какой-либо конкретной патологией.
Следует отметить, что выявление артрита на самой ранней стадии крайне проблематично из-за отсутствия характерных симптомов. У большинства пациентов классическая картина проявляется после длительного течения заболевания, когда становится необратимой. Именно поэтому 70% больных артритом лишаются трудоспособности по инвалидности и около 40 тысяч человек по всему миру ежегодно лишаются жизни. Чаще всего к летальному исходу приводят инфекционные осложнения и острая почечная недостаточность.
Симптомы
Характерными признаками артрита являются симметричность и множественность поражения мелких суставов. Клиническая симптоматика проявляется утренней скованностью движений с ощущением зажатости тела в корсет, болью и ломотой в суставах, появлением небольших узелковых образований – чаще всего на локтях, в области кистей рук, коленного, лучезапястного и голеностопного суставов. Покраснения кожных покровов при этом не наблюдается. Ладони и ступни могут ощущаться как холодные и потные.
Прогрессирование болезни охватывает все большее число суставов и начинает отражаться на состоянии различных органов и систем: сердца, почек, печени, легких, вегетососудистой или периферической нервной системы. Интенсивность болезненности суставов возрастает, деформация увеличивается, наступает ограничение подвижности. Физические нагрузки даются с трудом, боли беспокоят не только при движении, но и в покое. Человек начинает болезненно реагировать на изменение погодных условий (повышение атмосферного давления и влажности воздуха). Ухудшается общее самочувствие: появляются слабость, бессонница, учащенное сердцебиение, снижение аппетита, повышение температуры тела.
Диагностические исследования
Диагностику и лечение заболевания выполняет ревматолог. После сбора анамнеза и осмотра пациента врач должен убедиться, что структурные изменения (воспаление, припухлость) суставов соответствуют клиническим проявлениям артрита, и не вызваны каким-либо другим заболеванием. Для этого проводится ряд лабораторных и инструментальных исследований. В обязательном порядке назначается анализ крови на уровень лейкоцитов, тромбоцитов и СОЭ. Одним из самых надежных методов диагностики является анализ крови на выявление IgG-аутоантител к циклическому цитруллинсодержащему пептиду (присутствует у 75% пациентов, страдающих ревматоидным артритом).
Инструментальные методы диагностики включают обязательное прохождение обзорной рентгенограммы кистей рук и дистальных отделов стоп. Исследование крупных суставов проводится только по показаниям (подозрение на некроз тканей). Для постановки более точной клинической картины могут быть назначены артроскопия или магнитно-резонансная томография. По результатам исследований врач может назначить забор суставной жидкости для отправки на лабораторное исследование (пункция берется при помощи тонкой длинной иглы). Полученные данные позволяют судить о степени воспалительного процесса и морфологии патогенной микрофлоры. При выявлении поражения внутренних органов ревматолог направляет пациента на консультации к врачам смежных специальностей.
Рентгенография органов грудной клетки
Методы лечения
Ведущее место в лечении ревматоидного артрита занимают нестероидные и базисные противовоспалительные препараты, глюкокортикоиды и анальгетики (парацетамол, слабые опиоиды, нейромодуляторы). Целью терапии является снятие болевого синдрома, предотвращение развития эрозивных процессов и деформации суставов, а также подавление внесуставных проявлений заболевания. Следует помнить, что лечение артрита – длительный систематический процесс и улучшения состояния можно ожидать не ранее чем через месяц комплексной терапии. Поэтому для купирования обострений (острый суставный синдром, воспаление стенок кровеносных сосудов и т.п.) и улучшения качества жизни пациента применяют внутрисуставные инъекции глюкокортикостероидов, а также внутривенную пульс-терапию (назначение сверхвысоких доз препаратов на короткий промежуток времени).
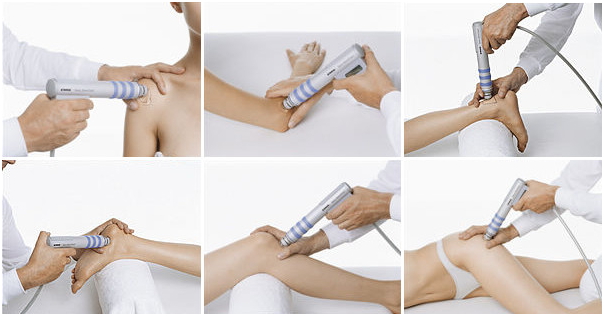
Важное место в предотвращении прогрессирования заболевания занимают иммуномодулирующие препараты и биологические генно-инженерные средства, которые замедляют разрушение костной ткани и подавляют воспалительные процессы путем воздействия на пораженные клетки на молекулярном уровне. В качестве вспомогательных средств назначаются физиотерапевтические процедуры: лечебный массаж, магнитотерапия, электро- и фонофорез, лазерное воздействие, плазмаферез (забор собственной крови пациента с ее очисткой и возвращением в кровоток).
Статья подготовлена на основании клинических рекомендаций и стандартов оказания медицинской помощи, утвержденных Министерством здравоохранения Российской Федерации, и носит информационный характер. Установить диагноз и назначить лечение может только врач на очном приеме.
Источник
Ревматоидный артрит

Ревматоидный артрит – хроническое двустороннее постоянно прогрессирующее заболевание, приводящее к деструкции суставов и наличию внесуставных поражений.
Невозможность своевременно распознать ревматоидный артрит, приводит к тому, что данное заболевание прогрессирует, проводится неправильное лечение, тем самым, усугубляется его течение. Учитывая данные факты, врачи любых специализаций должны иметь настороженность в отношении РА, знать его ранние клинические проявления, способы диагностики и рекомендуемые схемы терапии.
Согласно Американской ревматологической ассоциации, ревматоидный артрит является центральной проблемой современности.
Распространенность заболевания, поражение людей любого возраста, пола и социального статуса, потеря работоспособности, тяжесть клинических проявлений, прогрессирование – все это выводит патологию на первые позиции в заинтересованности, как ревматологов, так и врачей других специальностей.
«
Ежегодно заболеваемость ревматоидным артритом составляет 0.02%, что является очень высоким показателем.
»
Диагностика ревматоидного артрита
Диагностика ревматоидного артрита затруднена, так как достоверно не известны все этиологические факторы, а также патогенез заболевания.
К тому же, на ранних стадиях болезнь может маскироваться под другие нозологические формы, что затрудняет диагностику.
Учитывая эти факторы, Американская ревматологическая ассоциация создала целую систему признаков, по которым можно распознать патологию.
Диагностика ревматоидного артрита:
- Один из самых характерных симптомов, скованность мелких суставов по утрам в течение одного часа;
- Артрит более чем трех суставов, причем с обязательным опуханием и наличием жидкости в суставной сумке;
- Поражение характерных для РА суставов, к ним относится 14 суставов, в том числе, плечевой и суставы пальцев рук;
- Обязательное двустороннее симметричное поражение;
- Наличие характерных ревматоидных узелков;
- Положительный ревматоидный фактор;
- Типичные рентгенологические изменения.
Для диагностики РА достаточно наличия не менее четырех факторов, причем наличие в анализе крови РФ не является достоверным, так как во многих случаях диагностируется серонегативная форма патологии.
«
В 20% случаев диагностируется серонегативный РА, но при этом полностью попадающий под диагностику заболевания согласно Американской ревматологической ассоциации.
»
Ревматоидный артрит: лечение
Современный золотой стандарт лечения ревматоидного артрита – медикаментозная терапия. Основой терапии является подбор НПВП и базисного лечения. Благодаря назначению нестероидных препаратов, достигается быстрый эффект, не развивается зависимость от препаратов. Именно из-за этих свойств лечение ревматоидного артрита начинается с НПВП.
Современные исследования показывают, что для эффективной работы НПВП необходим длительный и непрерывный прием препаратов. Ранее врачи назначали нестероидные средства кратковременными курсами, после которых развивалось резкое обострение. Монотерапия НПВП показана только в случае легкого течения, при всех остальных формах подбирается базисная терапия.
Ревматоидный артрит: лечение базисными средствами. Первым базисным препаратом являются препараты золота, а не иммунодепрессанты, на что следует обратить внимание. Терапия золотом дает положительный эффект примерно в 80% случаев.
В прошлые годы врачи широко назначали D-пенцилламин, однако по лечебному эффекту и количеству осложнений он намного хуже, чем препараты золота. Однако отказываться от данных препаратов специалисты не собираются, и в последние годы на рынок РА вышли другие лекарственные средства: сульфасалазин и салазопиридазин, которые дают хороший эффект и при этом не вызывают стойкой непереносимости.
Так любимые ревматологами прошлого хинолиновые препараты вообще малоэффективны, для достижения хотя бы какого-то эффекта необходимо длительное применение, а осложнений они дают необоснованно много. Современные специалисты вообще рекомендуют отказаться от назначения этих лекарственных средств.
Иммунодепрессанты следует назначать только при условии отсутствия положительного эффекта от вышеперечисленных препаратов. Более подробное изучение механизма действия этих препаратов показало, что иммунодепрессивный эффект оказывается гораздо более выраженным, чем противовоспалительный, которого во многих случаях вообще не наблюдается.
«
Ревматоидный артрит поражает людей любого возраста, в том числе и детей и подростков.
»
Как лечить артрит в домашних условиях?
РА является очень серьезным заболеванием, которое приводит к стойкой инвалидизации пациента.
Именно поэтому, интересуясь, как лечить ревматоидный артрит в домашних условиях, нужно четко понимать, что любые методики, описанные в интернете или рекомендованные доброжелательными соседками, вполне допустимы, но… в качестве дополнительного лечения. Только правильный подбор рациональной схемы лечения может затормозить развитие данной патологии.
Почему Вам стоит прийти именно к нам?
- Для успешного лечения ревматоидного артрита мы используем передовые разработки и новейшие методики, позволяющие быстро и эффективно добиться стойкой ремиссии;
- Мы берем пациентов с тяжелыми и стойкими формами РА, и составляем индивидуальную схему лечения, позволяющую поддерживать хорошее качество жизни;
- Подбирая лечение, мы стремимся не просто убрать воспаление и болевой синдром, но остановить разрушение хрящевой ткани.
Источник: https://www.dikul.org/bolezni/revmatoidnyj-artrit/
Ревматоидный артрит – лечение

Лечение ревматоидного артрита осуществляется трехэтапно: стационарно, амбулаторно и в санатории. Лечение ревматоидного артрита зависит от стадии, формы заболевания, степени активности воспаления и др. Словом, необходимо иметь в виду, что лечение ревматоидного артрита – длительный процесс.
При лечении ревматоидного артрита, госпитализации требуется в следующих случаях:
- для уточнения диагноза и определения программы лечения;
- ревматоидный артрит со средней и высокой степенью активности воспалительного процесса;
- ревматоидный артрит с системными проявлениями;
Лечение ревматоидного артрита: до установления диагноза
При подозрении на ревматоидный артрит до установления окончательного диагноза для облегчения состояния больного применяют противовоспалительные средства быстрого действия.
Преимущественно внутрь назначаются НПВС (нестероидные противовоспалительные средства), но могут использоваться и другие препараты облегчающие симптомы болезни.
Итак, при лечении ревматоидного артрита используются: ибупрофен (нурофен); диклофенак (вольтарен, верал); фенилбутазон (бутадион), аминофеназон (амидопирин), часто в комбинации; трибузон (бенетазон); индометацин (индобене, апо-индоменацин, индометацин-Ратиофарм); мефенамовая кислота, флуфенамовая кислота (опирин); азапропазон (проликсан); клофезон (перклюзон) – внутрь и ректально в форме свечей; анальгин – внутрь или внутримышечно. Показана также ацетилсалициловая кислота (аспирин).
При назначении НПВС внутрь, все эти препараты принимают после еды ввиду их негативного влияния на слизистую оболочку желудка.
Лечение ревматоидного артрита: базисная терапия
Средства, влияющие на основные механизмы развития ревматоидного артрита, называются базисными, т.е. основными. Их назначают только после установления достоверного диагноза «ревматоидный артрит». Их эффект проявляется, как правило, только через несколько месяцев после начала приема.
Терапию ревматоидного артрита базисными средствами начинают стационарно, затем продолжают амбулаторно. Лечение ревматоидного артрита осуществляется под тщательным врачебным контролем и постоянным лабораторным мониторингом.
Базисную терапию определяют в зависимости от формы ревматоидного артрита. В начале терапии базисные средства можно сочетать с НПВС, глюкокортекоидами. Базисные средства лечения ревматоидного артрита разделены на категории.
Препараты золота
Ауротиопрол (кризанол), санокризин применяют внутримышечно. Внутрь принимают ауранофин (ауропан). Если отмечается улучшение, прием продолжается длительно, практически постоянно. Препараты золота часто малоэффективны при серонегативном варианте ревматоидного артрита.
Иммунодепрессанты-цитостатики
Тормозят патологическую реакцию иммунитета, оказывают противовоспалительное действие. Могут применяться длительно. Внутрь назначают метотрексат (зексат, веро-метотрексат), азатиоприн (имуран), хлорамбуцил (хлорбутин, лейкеран). Циклофосфамид (циклофосфан, ледоксина, цитоксан) применяют внутримышечно, проспидин – внутривенно или внутримышечно.
К этой группе можно отнести и циклоспорин (консупрен, имуспорин, циклопрен) – иммунодепрессант, подавляющий нежелательную реакцию иммунной системы. Назначают при тяжелом течении ревматоидного артрита в случае неэффективности других базисных средств. Применяют внутрь, внутривенно.
D-пеницилламин
В ряде случаев показан пеницилламин (купренил, троловол), который принимают внутрь после еды. Пеницилламин – эффективный препарат, но плохо переносится при серонегативном ревматоидном артрите.
4-Аминохинолиновые соединения
Аминохинолиновые соединения считаются базисными средствами с невысокой эффективностью. Их нужно принимать 6-12 месяцев, иногда дольше.
Терапевтический эффект проявляется к 3-6 месяцу, максимальный – через 6-12 месяцев непрерывного приема. Многие ревматологи отдают предпочтение эти средствам в качестве базисного лечения ревматоидного артрита.
И лишь при отсутствии эффекта от их применения в течение 6 месяцев, назначают препараты золота или пеницилламин.
Внутрь применяют хлорохин (делагил, хингамин); гидроксихлорохин (плаквенил).
Сульфаниламидные препараты
Их назначают обычно в случае неэффективности / непереносимости препаратов золота, пеницилламина или цитостатиков. Внутрь назначают сульфасалазин, месалазин (салазопиридазин).
Моноклональные антитела
Моноклональные антитела к цитокинам и антигенам различных лимфоцитов снижают активность ревматоидного артрита посредством уменьшения числа объектов воздействия. Назначаются наиболее тяжелой категории пациентов, курсами.
Лечение ревматоидного артрита: коррекция неспецифического иммунитета
Назначают иммуностимулирующие и иммуномодулирующие средства: тималин, глутамил-триптофан (тимоген) – внутримышечно; подкожно – миелопид, тимоптин, Т-активин. Внутрь также может назначаться левамизол (декарис).
Однако это средство необходимо применять с осторожностью: во время лечения левамизолом нельзя назначать большие дозы глюкокортикоидов пли цитостатиков, а также одновременно использовать несколько противоревматических препаратов.
Внутримышечно вводят иммуноглобулин; внутривенно – плацентарный гамма-глобулин. Применяют также препараты гамма-интерферона – гаммаферон (ингарон).
В рамках базисной терапии могут также использоваться разнообразные средства и методы иммунной коррекции: введение антилимфоцитарного глобулина, дренаж грудного лимфатического протока, лимфоцитоферез, лучевое воздействие на лимфоидную ткань; гемосорбция, плазмаферез, каскадная плазмофильтрация, внутрисосудистое лазерное облучение крови или гипербарическая оксигенация и др.
Лечение ревматоидного артрита: внутрисуставное введение лекарств
Внутрисуставное введение лекарственных препаратов показано при ревматоидном артрите в особо активной форме в одном или нескольких суставах, при отсутствии улучшения при консервативном лечении, развитии тугоподвижности в пораженном суставе и пр.
Противопоказания к внутрисуставному введению: инфекция в суставе или окружающих тканях, выраженная деформация сустава; поражение тазобедренных суставов; отсутствие эффекта от введения.
Для внутрисуставного введения используются ряд препаратов разных групп (часто комплексно): гидрокортизон (гидрокортизона ацетат, кортеф), триамцинолон (трикорт, кеналог), дексаметазон (дексон), метилпреднизолон (депо-медрол, метипред), бетаметазон (дипрофос, флостерон), циклофосфамид (цитоксан), тримекаин или прокаин (новокаин), апротинин (трасилол, контрикал), орготеин (пероксинорм), супероксиддисмутаза (эрисод), диметилсульфоксид (димексид), соматостатин (модустатин).
Местное лечение ревматоидного артрита
С целью местного лечения ревматоидного артрита применяют аппликации мазей на основе НПВС (например, индометациновая мазь или гель) на пораженные суставы.
Показан также диметилсульфоксид (димексид), который может назначаться на длительное время.
Льняную салфетку смачивают в растворе димексида, слегка отжимают, накладывают на пораженный сустав, прикрывают целлофановой пленкой и не очень туго бинтуют.
Вначале продолжительность аппликации составляет 10-15 мин, при отсутствии побочных эффектов ее можно постепенно увеличить до 60 мин. Для усиления эффекта аппликаций добавляют анальгин, гепарин (алиприл, гепароид), гидрокортизон.
Лечение ревматоидного артрита: другие методы
Лечение ревматоидного артрита также может включать физиотерапию, ЛФК, массаж, криотерапию, иглотерапию, аппликации бишофита. При болевом синдроме показана чрескожная электроанальгезия. В отдельных случаях назначается хирургическое лечение.
Источник: https://zdravoe.com/223/p3878/index.html
Источник