Современное лечение подагрического артрита
Подагра — хроническое заболевание, связанное с нарушением обмена мочевой кислоты, повышением содержания ее в крови и отложением в тканях кристаллов ее натриевой соли (уратов), что клинически проявляется рецидивирующим острым артритом и образованием подагрических узлов тофусов.
По МКБ-10 код подагры — М10.
Эпидемиология. В США и Европе страдают 2% жителей, причем среди мужчин в возрасте 55-64 лет подагрой болеют 4-6%.
В нашей стране подагра выявлена у 0,1% населения; вероятно, истинный процент выше, так как диагностируется подагра поздно.
Болеют чаще мужчины (5,5:1) в возрасте старше 40 лет, но встречается она и в молодом возрасте.
Заболеваемость подагрой во всем мире растет.
Этиология. Содержание мочевой кислоты в крови может повышаться под влиянием различных факторов, как внутренних, так и внешних.
Эти факторы способствуют либо увеличению образования эндогенных пуринов, либо замедлению их выделения почками. С этих позиций выделяют два типа гиперурикемии метаболический и почечный.
Метаболический тип характеризуется повышением синтеза эндогенных пуринов при наличии высокой ури козурии и нормальном клиренсе мочевой кислоты.
Напротив, при почечном типе наблюдается низкий клиренс мочевой кислоты и, следовательно, нарушение выделения мочевой кислоты почками. Представленные типы гиперурикемии имеют первостепенное значение в выборе противоподагрических модифицирующих болезнь препаратов, используемых в терапии этого заболевания.
Причины повышенного биосинтеза пуринов: наследственные факторы (снижение активности гипоксантин гуанин фосфорибозилтрансферазы; высокая активность фосфорибозилтрансферазы; дефицит глюкозо-6-фосфата); нозологические формы и клинические синдромы: усиление обмена нуклеотидов (истинная поли цитемия и вторичные эритроцитозы, острые и хронические лейкозы, лимфомы, гемолитическая анемия, гемоглобинопатии, лернициозная анемия и др.); опухоли; псориаз и псориатический артрит; системная красная волчанка, системная склеродермия: гипер паратиреоз; ожирение; болезнь Гоше; инфекционный мононуклеоз; гипоксия тканей; лекарства, диета и хронические интоксикации: этанол; диета с большим содержанием пуринов; фруктоза; никотиновая кислота; цитотоксические препараты; варфарин; этиламин 1,3,4 тиадиазол.
Причины замедления выведения мочевой кислоты почками: нозологические формы и клинические синдромы: хроническая почечная недостаточность; заболевания почек с преимущественно интерстициальными и канальцевыми нарушениями (поликистоз почек, анальгетическая нефропатия, гидронефроз); свинцовая нефропатия; обезвоживание; диабетический ке тоацидоз; гиперпродукция молочной кислоты; пре экламисия; ожирение; гиперпаратиреоз; гипотиреоз; саркоидоз; хроническая бериллиозная интоксикация; лекарства и хронические интоксикации: тиази довые диуретики; циклоспорин; низкие дозы салици латов; противотуберкулезные препараты (пиразина мид); этанол; леводопа.
Патогенез. Длительная гиперурикемия возникает вследствие первичных нарушений обмена пуринов. Повышается выделение мочевой кислоты почками, что может привести к отложению уратов в тканях почек и возникновению различных патологических процессов. Гиперурикемия ведет к отложению мочевой кислоты в других тканях и суставах. Ураты натрия проникают в синовиальную жидкость, откладываются в сумках, сухожильных влагалищах. Урат натрия через хрящ проникает в эпифиз» в субхондральное пространство и там накапливается в виде конгломератов. Происходит атрофия костного вещества. В основе артрита лежит повреждение синовиальной оболочки кристаллами игольчатого вида, которые, проникая в нее, вызывают воспаление.
Кроме того, в синовиальной жидкости кристаллы уратов поглощаются нейтрофилами, которые фагоцитируют их.
Вследствие этого фагоцитоза возникает в конечном счете гибель нейтрофилов, выделяются лизосомальные ферменты, что запускает всю дальнейшую цепочку воспаления и повреждение синовиальной оболочки.
Клиническая картина. Наиболее типичное начало острый подагрический приступ. В классическом виде это поражение I плюснефалангового сустава. Вспышка острого артрита может быть спровоцирована приемом алкоголя (увеличивается гиперурикемия), травмой, инфекцией, стрессовым состоянием.
Может иметь значение нагрузка пищевыми продуктами, содержащими большое количество пуринов (печень, почки, телятина, молодая баранина).
Приступ начинается внезапно, часто ночью, возникают резчайшие боли, иногда настолько сильные, что прикоснуться к суставу нельзя; сустав очень быстро отекает, становится синюшно багровым, функция его резко нарушается.
Приступ обычно длится недолго, но он для больного может быть очень тяжел по силе болевого ощущения. Через 2-3 дня боли резко уменьшаются. Приступы начинают повторяться, в процесс вовлекаются другие суставы, появляются отложения уратов (тофусы) на кистях рук, развивается полиартрит, включающий в себя не только плюснефалангоые суставы, но и крупные суставы (коленные, локтевые, плечевые).
Поражение крупного сустава вызывает реакцию окружающих тканей. Обычно при этом возникает отек, гиперемия кожи; так как в этих ситуациях у больного имеется высокая лихорадка и лейкоцитоз, все это вместе взятое напоминает картину флегмоны.
При подагре могут поражаться внутренние органы.
Особенно опасна подагрическая нефропатия, которая включает различные процессы (тофусы в паренхиме почек, уратные камни, ин терстициальный нефрит, гломерулосклероз, артериолосклероз с развитием нефросклероза), которые могут приводить к ХПН.
Диагностика. Рентгенологически типичными считаются «штампованные» дефекты эпифизов костей или крупные эрозии, разрушающие кортикальный слой кости, но во многих случаях они отсутствуют.
Лабораторные данные. Важнейшее гилеурикемия (выше 0,42 ммоль/л у мужчин и 0,36 ммоль/л у женщин).
Во время острого приступа выявляются лейкоцитоз и острофазовые реакции.
Критерии диагностики:
1) повышение содержания мочевой кислоты (выше 0,42 ммоль/л у мужчин и 0,36 ммоль/л у женшин);
2) тофусы;
3) кристаллы урата натрия в синовиальной жидкости;
4) острые приступы артрита, возникающие внезапно, с полной ремиссией в течение 1-2 нед.
Диагноз подагры устанавливается при наличии двух критериев.
Менее распространены диа диагностические критерии подагры, предложенные Американской коллегией ревматологов в 1977 г., которые скорее характеризуют острый воспалительный артрит или его рецидивирующие атаки, нежели подагру в целом.
Согласно этим критериям, достоверный диагноз ставится при наличии 6 из 12 признаков:
— более одной атаки острого артрита;
— развитие максимально острого воспалительного процесса в течение первых суток;
— моноартрит;
— покраснение кожи над пораженным суставом;
— боль или опухание первого плюснефалангового сустава;
— асимметричное поражение первого плюснефалангового сустава;
— асимметричное поражение суставов предплюсны;
— наличие образований, напоминающих тофусы;
— асимметричное опухание в пределах сустава (рентгенологический признак);
— субкортикальные кисты без эрозий;
— гиперурикемия;
— стерильная суставная жидкость.
Течение. Выделяют следующие варианты:
1) легкое, когда приступы артрита повторяются только 1-2 раза в год и захватывают не более двух суставов;
2) среднетяжелое, с частотой приступов 3-5 раз в год, с поражением двух четырех суставов, умеренно выраженной костно-суставной деструкцией, множественными крупными тофусами и наличием выраженной нефропатии.
Прогноз. В большинстве случаев подагра многие годы протекает легко.
В более тяжелых случаях (при массивных тофусах и разрушении суставов, при развитии подагрической нефропатии) в течение нескольких лет наступает инвалидизация больных.
Продолжительность жизни зависит от поражения почек и ССС.
Лечение. Диете при подагре придают наибольшее значение по сравнению с другими ревматическими болезнями.
Она предусматривает снижение общего калоража пищи, тем более что при подагре обычно наблюдается повышенная масса тела.
Необходимо уменьшить поступление в организм экзогенных пуринов и животных жиров.
Жиры снижают экскрецию мочевой кислоты почками.
Крайне осторожно следует подходить к употреблению любых алкогольных напитков, включая пиво и красное вино.
Исключают из пищевого рациона: печенку, почки, жирные сорта мяса, мясные бульоны, копчености, горох, бобы, чечевицу, шпинат, цветную капусту, шпроты, сельдь.
Следует ограничить потребление мяса до 2-3 раз в нед, при этом лучше употреблять его в отварном виде.
Сочетание строгой диеты с длительным применением противоподагрических препаратов, а также активное воздействие на заболевания, которые повышают содержание мочевой кислоты в крови, способны существенно замедлить темпы прогрессирования костно хрящевой деструкции, предупредить дальнейшее формирование тофусов и сохранить функциональное состояние опорно двигательного аппарата и почек.
При лечении острого приступа подагры наибольшим эффектом обладает колхицин — препарат, угнетающий миграцию лейкоцитов, затрудняющий фагоцитоз кристаллов уратов, задерживающий дегрануляцию лизосом. Препарат противопоказан при беременности, тяжелой почечной и печеночной недостаточности.
Побочные действия расстройства пищеварения (понос, рвота).
Назначается по 2 таблетки (в 1 таблетке 0,0005 г) каждые 2 ч.
2-й и 3-й дни 2 таблетки; 4-й день 1 таблетка вечером; следующие дни 1 таблетка вечером с ужином.
При хронической подагре — 1 таблетка вечером с ужином.
Ддя снятия острых болей — кеторол (мощный ненаркотический аналгетический препарат) в/м по 2 мл (30 мг) каждые 4-6 ч. Используются НПВП: бутадион (суточная доза до 800 мг, стандартно — 300-450 мг); индометацин (метиндол; суточная доза 450 мг); напроксен (суточная доза 750 мг), НПВП нового поколения (ингибиторы циклооксигеназы-2: нимесулид (найз) в таблетках по 100 мг 2 раза в сут до еды).
В тяжелых случаях можно воспользоваться ГКС, лучше введением преднизолона внутрь сустава (100 мг в крупный, 50 мг в средний и 25 мг в мелкий сустав).
После снятия острого приступа лечение продолжается длительно. Необходимо продолжать соблюдение диеты.
Препараты, непосредственно влияющие на обмен мочевой кислоты, оказывают урикодепрессивное либо урикозурическое действие.
Ингибиторы синтеза мочевой кислоты используют при метаболическом типе подагры с выраженной гиперурикемией (более 0,6 ммоль/л), с наличием тофусов, при уратной нефропатии (МКБ), вторичной подагре.
Основной препарат аллопуринол (милурит). Суточная доза 300-600 мг. Снижение уровня мочевой кислоты до нормы обычно происходит за 2-3 нед. Далее принимается поддерживающая доза (100-200 мг/сут).
Назначение аллопуринола чревато развитием нефротоксической реакции.
Урикозурические средства назначают при суточной экскреции мочевой кислоты менее 2,7 ммоль (менее 450 мг), при непереносимости аллопуринола.
Эти средства противопоказаны при метаболическом типе подагры, при малом объеме выделяемой мочи, при почечных камнях любого типа.
К препаратам данной группы относятся: пробенецид (бенемид) таблетки по 0,5 г; суточная доза 1,5 2г; препарат несовместим с салицилатами; сульфинпиразон (антуран) — суточная доза 400-600 мг; обладает дезагрегантным действием (полезно при сочетании подагры с атеросклерозом); кетазон таблетки по 0,25 г; эффективная доза — 1 г, поддерживающая — 0,25г, обычно 1 таблетка в сутки.
Существует препарат с комбинированным действием (ингибитор синтеза мочевой кислоты и урикозурическое средство) — алломарон: в 1 таблетке содержится 0,1 г аллопуринола и 0,02 г бензбромарона.
Суточная доза — 1 таблетка в день после еды, запивать небольшим количеством жидкости, в тяжелых случаях можно принимать до 3 таблеток в день.
При нефролитаазе необходимо поддерживать достаточный диурез (до 1,5 л).
Применяются плазмаферез, гемосорбция, хирургические методы удаления отложений мочевой кислоты в мягких тканях и артропластика.
Значительно облегчает самочувствие физиотерапия.
Составной частью комплексной терапии подагры являются ощелачивающие препараты и ощелачивающие растворы, которые способны снизить риск развития нефропатии и, в частности, мочекаменной болезни.
К этим препаратам относятся магурлит, блемарен и уралит.
Их применение должно регулярно контролироваться показателем рН мочи. Помимо этих средств, можно принимать питьевую соду 2-4 г в день или щелочные минеральные воды.
Профилактика. Актуальны выявление бессимптомной гиперурикемии у родственников больных подагрой и ее коррекция диетическими мероприятиями или при большой ее величине применение аллопуринола для предупреждения развития острого подагрического приступа.
Источник
Что такое подагрический артрит?
Это заболевание суставов, которое вызывает избыточное накопление солей мочевой кислоты в тканях. Оно диагностируется у 2% населения земного шара, и больше всего ним болеют мужчины после 40 лет. У женщин подагра проявляется в период климакса и в постменопаузе.
Основные причины подагрического артрита
Этот патологический процесс происходит из-за повышенного синтеза моноурата натрия, при нарушении обмена пуринов. Вторая причина накопления мочекислых солей – постепенно уменьшается их вывод через почечную систему. Из-за большой концентрации солей они начинают мигрировать и осаждаться в полости сустава, вызывая воспаление, отек и резкую боль.
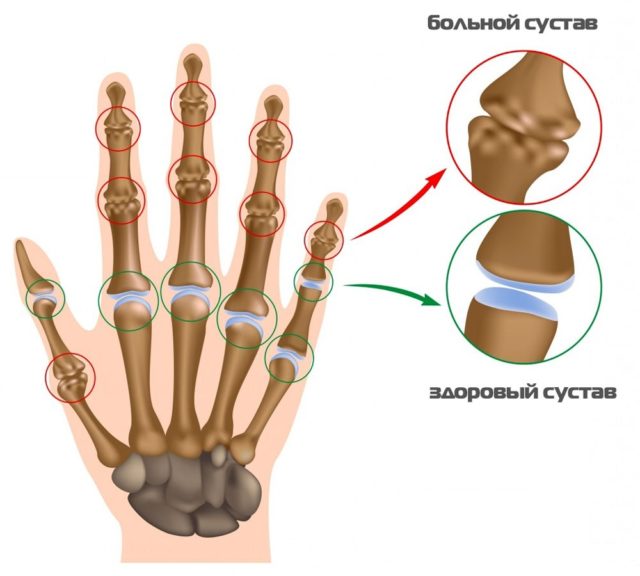 Подагрический артрит – заболевание, характеризующееся воспалением суставов
Подагрический артрит – заболевание, характеризующееся воспалением суставов
Ученые выявили, что существует наследственная предрасположенность к нарушению пуринового обмена. Она может дать толчок болезни, если будут сопутствующие негативные факторы, а может и никак не проявить себя.
Факторы развития подагрического артрита:
- злоупотребление алкоголем, стрессы, физические перегрузки;
- чрезмерное употребление мяса, субпродуктов, колбас, бобовых, кофе;
- увлечение белковыми диетами или длительным голоданием.
Следует также знать, что развитие такой патологии могут вызвать лекарства от высокого давления, противоопухолевые средства и препараты-цитостатики.
Способствуют развитию подагры:
- аутоиммунные болезни;
- сердечно-почечная недостаточность;
- избыток мужских гормонов тестостерона и андрогена;
- ожирение, нарушенный обмен липидов;
- болезни щитовидной железы и надпочечников.
Избыточное производство мочевой кислоты в организме стимулируют нарушения работы ферментативной системы, а также накоплением гликогена и нарушением нормального выведения уратов через мочевыделительную систему.
 До сих пор ученые и медики не знают основных причин развития подагрического артрита
До сих пор ученые и медики не знают основных причин развития подагрического артрита
Процесс развития подагрического артрита, основные симптомы болезни
Подагрический артрит бывает первичным, который является самостоятельно возникающим заболеванием. Вторичный возникает как следствие других патологических процессов в организме и как осложнение медикаментозной терапии.
Клинические формы болезни:
- острая;
- подострая;
- псориатическая;
- внесуставная;
- ревматоидная;
- хроническая.
Признаки подагрического артрита
- основной симптом – острые воспаления в суставах с образованием подагрических узлов – тофусов в области воспаления;
- наиболее часто ассиметрично поражаются суставы стоп и фаланги пальцев рук;
- процесс может распространяться на колено и локтевой сустав;
- реже поражение встречается в голеностопе.
Особенностью именно этого заболевания является внезапное начало, сильный болевой синдром и краткий срок острого приступа. Резко появляется чувство зуда, «горения» воспаленного места, лихорадочное состояние с ознобом.
 Болевые ощущения в суставе
Болевые ощущения в суставе
Латентный период
В начальном периоде повышается уровень мочевой кислоты, соли накапливаются в синовиальных сумках суставов и хрящевой ткани. Симптомов болезни в латентном периоде практически не ощущается. Заболевание диагностируется только на основании изменения крови и мочи.
Острый период
Соли мочевой кислоты накапливаться в больших количествах в синовиальных капсулах и внутрисуставной жидкости. Далее они скапливаются в хрящевой и костной ткани, образовывая подагрические узлы – тофусы. В раздраженных солями тканях начинается острое воспаление, сопровождающееся покраснением и резкой, нестерпимой болью.
Вначале воспаляются стопы, особенно межфаланговые области. По мере развития патологического процесса начинается поражение колена и подагрический артрит голеностопного сустава, лечение которых необходимо проводить только под контролем специалиста.
Признаки острого приступа:
- поверхность кожи над суставом краснеет и становится горячей на ощупь;
- интенсивность боли во время приступа такая, что к телу больного невозможно прикоснуться, не говоря уже о возможности двигаться;
- может повыситься не только температура в области воспаления, но и всего тела, начинается озноб;
- приступ бесследно проходит, заболевание как-бы быстро “вылечивается” в течение нескольких часов, максимум 1-2 суток.
 Усиление болевых ощущений при ходьбе
Усиление болевых ощущений при ходьбе
Хронический подагрический артрит
После исчезновения симптомов острого процесса болезнь переходит в хроническую форму. Периоды затухания чередуются с обострениями, при этом интервалы времени между ними становятся все короче, а продолжительность обострений возрастает. Подагрических узлов в полости сустава становится все больше, ураты заполняют полости костей.
Проявления хронической стадии болезни:
- поверхность кожи над костными суставами зудит, шелушится, грубеет;
- постепенно снижается подвижность воспаленных конечностей;
- хрящевая и костная ткань деформируется;
- развивается артроз суставов, разрушается гиалиновый хрящ;
- под кожей формируются тофусы;
- обострения болезни происходят все чаще;
- тофусы воспаляются и прорываются через кожу.
Диагностика подагрического артрита
Во время осмотра и беседы с больным-подагриком врач определяет признаки заболевания по наличию подагрических тофусов в суставной области и характерной картине приступов, которую описывает пациент. Для уточнения диагноза специалист назначает лабораторные анализы.
Исследуется синовиальная жидкость на количество уратов, общий и биохимический анализ крови и мочи. Для уточнения изменений в костях и степени деформации суставов проводится рентгеновское обследование.
Важна современная дифференциальная диагностика по сравнению с другими видами болезни (ревматоидным, инфекционными остеоартрозом).
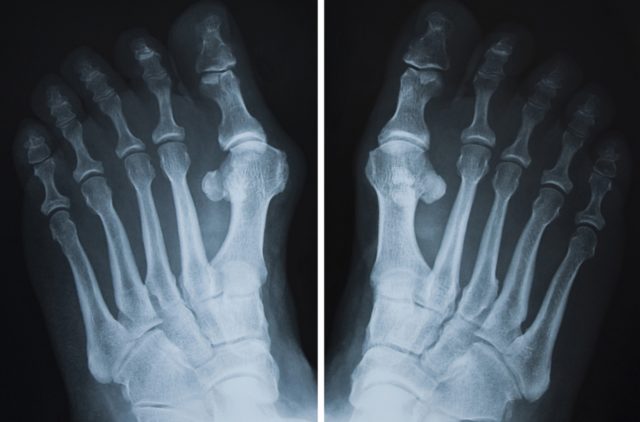 Ели подагрический артрит протекает долго, то есть смысл в рентгенологическом исследовании
Ели подагрический артрит протекает долго, то есть смысл в рентгенологическом исследовании
Лечение подагрического артрита
Заболевание лечится комплексными методами, которые включают медикаментозную терапию, хирургическое лечение, физиотерапию, ЛФК. Кроме лечения способами традиционной медицины, помогает останавливать подагрический артрит лечение народными средствами и диетотерапия.
Хирургическое лечение подагрического артрита применяют для удаления подагрических тофусов и восстановления двигательных функций суставов.
Физиотерапевтические методы и аппаратное лечение назначают как в острой, так и в хронической форме болезни. В острой стадии применяют для снятия боли электрофорез с лекарственными препаратами и УФО-облучение. Для улучшения кровоснабжения тканей и выведения уратов грязевые аппликации, бромовые и радоновые ванны. В фазе ремиссии – назначается питье слабо минерализованных вод, диетотерапию и ЛФК.
Острый подагрический артрит: лечение медикаментами
Представляет собой быстротечное острое воспаление. Как правило, поражается один из суставов, чаще всего нижних конечностей.
Комплексная медикаментозная терапия и лечение подагрического артрита препаратами сопровождается использованием следующих медикаментов:
- Противоподагрические препараты, такие как «Колхицин», назначают с целью устранения болевого синдрома и ускорения выведения уратов. Курс лечения – 5-10 дней.
- Симптоматические средства: «Нимесил», «Диклофенак», «Ибупрофен», «Вольтарен» – принимают для снятия воспаления, отека, боли.
- Гормонотерапия глюкокортикостероидами «Дипроспаном», «Гидрокортизоном» применяется при сильной боли в качестве однократного укола в пораженную область или в полость сустава.
 Подагрический артрит – заболевание, сложно поддающееся лечению
Подагрический артрит – заболевание, сложно поддающееся лечению
Эффективность проводимой терапии оценивается регулярным определением количества мочевой кислоты в крови и моче пациента.
Базисное лечение подагрического артрита медикаментами после снятия острого приступа назначает только лечащий врач.
Самые эффективные лекарства при подагре
Эффективна терапия подагрического артрита лечением препаратами-урикодепрессантами, такими как «Аллопуринол», «Тиопуринол», «Гепатокоталаза», которые регулируют синтез мочевой кислоты, способствуют рассасыванию подагрических узлов и вылечиванию острых воспалений.
Также применяются:
- урикозурические средства – «Пробенецид», «Кетазон», «Этамид», но эти таблетки нельзя пить при наличии камней в почках и почечной недостаточности;
- энтеросорбенты и гепатопротекторы – активированный уголь, «Полисорб», «Эссенциале», «Гептрал»;
- мочегонные средства – «Диакарб», «Лазикс»;
- противоспалительные мази для суставов, например, “Левомеколь” или аппликации «Димексид» с Анальгином».
Диета при подагрическом артрите
Перед тем как лечить подагрический артрит, стоит учитывать, что лечение народными средствами дома очень эффективно в комплексе со специальной диетой.
 Профилактика подагрического артрита заключается в соблюдении принципов рационального питания
Профилактика подагрического артрита заключается в соблюдении принципов рационального питания
В терапии подагры правильное питание играет решающую роль, так как прием в пищу запрещенных продуктов может вызвать обострение и дальнейшее прогрессирование заболевания.
Полностью исключаются:
- супы и мясные бульоны;
- жирное мясо и рыба;
- шоколад;
- копчености и консервация;
- соления, жирные сыры и брынза;
- острые маринады, специи, и майонез;
- крепкий кофе, какао, пиво и алкогольные напитки.
Соль также следует резко ограничить, а сахар разрешается употреблять, только если больной не имеет лишних килограммов.
Ограниченно разрешено мясо птицы в запеченном, отварном или паровом виде, овощная икра, цветная капуста, кислые овощи и зелень, грибы, бобовые, овсянка, какао.
Основа меню при подагрическом артрите:
- овощные, молочные и крупяные супы;
- яйца (по 1 в день), кисломолочная пища;
- орехи, сухофрукты, макароны, овощи, крупы;
- постная рыба, ягоды и фрукты, мед;
- травяные чаи и фруктовые соки;
- растительное и сливочное масло.
 Лечить подагру и подагрический артрит невозможно без соблюдения принципов питания
Лечить подагру и подагрический артрит невозможно без соблюдения принципов питания
Хронический подагрический артрит: симптомы и лечение народными средствами
Настой листьев брусники
Приготовление: 20 г сухого сырья запаривается 300 мл кипятка, выпивается в течение суток. Рекомендуемый курс приема – 4 недели.
Настойка липовых цветов
Приготовление: 1 столовую ложку на 250 мл кипящей воды, настоять в течение часа, пить по 250 мл в сутки в течение 15 дней.
Яблочный морс
Приготовление: натереть два средних яблока, в течение 4 минут нагревать на медленном огне в литре горячей воды, выпить за день в несколько приемов.
Настой крапивы
Приготовление:1 столовую ложку сухого сырья залить 250 мл кипятка, настаивать в течение двух часов. Принимать 4 недели по 250 мл в течение дня.
Помогает вылечивать подагровые шишки и снимать боль, которую дает подагрический артрит, лечение в домашних условиях продуктами пчеловодства.
 Терапия народными методами направлена на снятие симптомов, применяется она только в комплексе с назначенным курсом препаратов
Терапия народными методами направлена на снятие симптомов, применяется она только в комплексе с назначенным курсом препаратов
Рецепт настойки с пчелиным подмором
Половину стакана пчелиного подмора настаивают десять дней в 250 мл крепкой водки. Затем накладывают на больное место как компресс на 10 минут. Этот рецепт хорошо помогает избавляться от боли, курс повторяют до полного снятия болевых симптомов.
Как лечить подагрический артрит гимнастическими упражнениями?
Если нет обострения воспаления суставов, необходимо ежедневно выполнять разминку и лечебную гимнастику:
- для разминки плеч: развести руки в стороны, делать махи вперед и назад, круговые вращения руками;
- для локтевых суставов: сгибать и разгибать руки, делать упражнения с легкими, до 0.5 кг гантелями;
- для лучезапястного соединения полезно толкать небольшие предметы, отталкиваться руками от стены в положении стоя, сгибать и разгибать кисти;
- тренировка для пальцев: разминать и сгибать каждый палец поочередно, касаться большим пальцем остальных, вращать пальцами;
- разминка тазобедренного сустава: лежа поднимать ноги вертикально, затем согнув, прижимать их к стенке живота;
- для коленного сустава: в сидячем положении сгибать и разгибать синхронно, а затем поочередно, затем в положении лежа слегка согнуть их и сделать «велосипед».
- для лечения подагрического артрита стопы гимнастикой полезно сидя поочередно катать ногой небольшой мячик или резиновый валик.
Прогноз для пациента
Нужно знать, что самолечение или полное отсутствие лечения может привести к потере драгоценного времени и развитию тяжелых патологий:
- если заболевание запустить, ураты начинают откладываться не только в конечностях, но и в носу, ушных раковинах, половых железах, других органах и тканях;
- наиболее опасно, когда они забивают артерии, появляются в клапанах сердечной мышцы;
- с течением времени подагрические узлы дополнительно накапливают соли кальция, усложняя лечение;
- при отсутствии лечения соли мочевой кислоты вызывают подагрическую нефропатию, откладываясь в почечной ткани, что приводит к нефриту или нефросклерозу.
Самый неблагоприятный прогноз для больного может быть при заболевании подагрой в молодом возрасте, когда есть сопутствующие инфекции мочеполовой системы, гипертония, сахарный диабет и сердечная недостаточность.
Профилактика подагрического артрита
- Для эффективной терапии артритного заболевания помимо диеты нужно полностью отказаться от алкоголя и пива. Это важное условие, так как пиво и алкогольные напитки повышает выработку мочевой кислоты, и замедляют ее выведение.
- Необходимо строго ограничить употребление кофеин-содержащих напитков суставы и полностью отказаться от курения.
 Прогноз при подагрическом артрите относительно хороший, при условии соблюдения всех врачебных рекомендаций
Прогноз при подагрическом артрите относительно хороший, при условии соблюдения всех врачебных рекомендаций - Пищевой рацион нужно скорректировать так, чтобы исключить полностью запрещенные продукты, а суточный объем жидкости должен быть не менее 2- 2.5л.
- Всем, кто пытается быстро похудеть, нужно помнить, что быстрая потеря массы тела приводит к усиленной выработке мочевой кислоты.
- Для предотвращения приступов важно соблюдать умеренную физическую активность, но не перегружать суставы.
- Следует ограждать себя от стрессов, организовать правильный режим труда и отдыха и придерживаться его.
Подагрический артрит симптомы и лечение народными средствами крайне неприятны, поэтому не стоит упускать даже малейшие признаки данной патологии.
Источник


