Современные методы диагностики и лечения ревматоидного артрита
Диагностика ревматоидного артрита производится путём личного осмотра пациента врачом и дальнейшим анализом информации, которая поступает в виде заключений по лабораторным и инструментальным обследованиям. При этом процесс постановки диагноза, при сформировавшейся патологии, не вызывает сложностей. Определённые трудности определения болезни существуют на ранних стадиях патологии.
Диагностические признаки и критерии
Среди диагностических признаков заболевания отмечаются:
- АЦЦП (антитела к циклическому цитруллинированому пептиду);
- увеличение количества нейтрофилов и другие изменения синовиальной жидкости под воздействием воспаления;
- остеопороз в районе сустава и костная эрозия.
Протекание ревматоидного артрита характеризуется нижеследующими критериями диагностики, которые были выявлены американскими ревматологами в 1997 году:
- Наличие скованности в поражённых соединительных тканях в утренние часы (длительностью от одного часа, присутствующая в течение шести недель);
- Проявление артрита в трёх или более сочленённых соединениях;
- Чаще всего патология наблюдается:
- во втором и третьем пальце руки в межфаланговых областях, а также в области запястья;
- одновременно в коленях и запястьях;
- в локтевом и голеностопном сочленении.
- Наличие симметричного поражения суставов (при признаках боли в костных сочленениях левой руки, аналогичные боли проявляются в правой руке);
- Проявление внесуставных признаков:
- ревматоидные узелки;
- воспаление лимфоузлов;
- поражение внутренних органов.
- Положительная ревматологическая реакция в анализах крови;
- Характерные изменения на рентгеновских снимках.
Указанные диагностические критерии являются международным стандартом диагностики ревматоидного артрита.
Диагностирование болезни на ранней стадии

Обнаружение патологии на первоначальных этапах формирования позволяет приступить к своевременному курсу терапии. Это способствует предупреждению развития осложнений. Но процесс выявления воспалительной реакции соединительной ткани в начальной фазе обусловлен рядом сложностей. Это совпадение симптомов болезни с другими патологиями, а также отсутствие высокоэффективных лабораторных методик для распознавания диагноза на ранних этапах. Ещё одним немаловажным фактором является обращение пациента с первыми признаками болезни к терапевту. Данные специалисты, в отличие от ревматологов, не в состоянии сразу установить правильное заключение.
Начальной стадией болезни считается промежуток времени от проявления первых негативных признаков до начала деструктивного изменения хрящевой ткани. Как правило, такой период длиться около трёх месяцев. Значимой информацией для диагностики ревматоидного артрита на ранних стадиях заболевания являются полученные в ходе устного опроса пациента жалобы. Среди них выделяются:
- возникновение болей в суставах;
- формирование скованности и отёчности в области поражения;
- болевые ощущения при сжатии кистей рук или при ходьбе (боль отражается в голеностопном аппарате);
- снижение веса;
- повышение температуры;
- наличие быстротечной утомляемости;
- присутствие слабости организма в целом.
Широкое применение получила методика АЦЦП. Она помогает распознать присутствие указанных антител в организме больного заблаговременно. Что позволяет приступить к своевременному лечению на ранней стадии патологии.
Лабораторные и инструментальные методы диагностики
Для выявления ревматоидного артрита используют следующие лабораторные методы диагностики:
- Ревматоидный фактор
Данное исследование показывает наличие аутоиммунных расстройств в организме пациента. К ревматоидным факторам относятся аутоагрессивные антитела иммуноглобулинов. Наибольшее скопление указанных антител выявляется в костном мозге и синовиальной жидкости. По наличию аутоагрессивных антител можно сделать вывод о степени сформировавшегося заболевания. Соответственно при большом присутствии данных элементов патология имеет запущенную степень, а при малом наличии диагностируется ранняя стадия заболевания.
Данные исследования проводят следующими способами: гистохимическими, нефелометрическими, реакция латексагглютинации и Валера-Роза.
Диагностирование заболевания осложнено наблюдением ревматоидных факторов как у здоровой части населения (около пяти процентов), так и у людей с присутствием вируса гепатита С.
- АЦЦП
Титры антител к циклическому цитруллинированному пептиду являются передовым лабораторным исследованием, которое может выявить болезнь в начальной стадии прогрессирования. Присутствие АЦЦП в крови заболевшего, возможно, обнаружить заблаговременно. Они формируются в период от двенадцати до восемнадцати месяцев, до начала образования первых болевых признаков. При этом за нормативный показатель берётся 3 Ед/мл АЦЦП. В случае превышения данного параметра, диагностируется воспалительное заболевание соединительной материи.
- Общий и биохимический анализ крови
При детальном рассмотрении общего анализа крови может фиксироваться повышенное содержание лейкоцитов. Что может свидетельствовать об инфекционной природе патологии. При увеличении числа эозинофилов повышается вероятность аллергического типа заболевания.
По данным биохимического анализа крови вероятны нижеследующие заключения:
- присутствие чрезмерной концентрации фибриногена и сиаловой кислоты означает протекание активной воспалительной реакции;
- нарушение белкового метаболизма возможно при различных видах артрита;
- излишнее содержание мочевой кислоты характерно наличию подагры.
- Изучение синовиальной жидкости
При наличии патологии, в синовиальной жидкости выделяются следующие изменения:
- повышено количество лейкоцитов;
- помутнение жидкости;
- приобретение излишней вязкости;
- формирование рагоцитов.
К основным показателям лабораторного диагностирования указанной патологии относятся ревматоидные факторы и антицитруллиновые антитела. На базе данных исследований можно сделать заключение о наличие или отсутствии патологии. Остальные показатели являются важными для оценки тяжести болезни и дальнейшего назначения лечения.
Для более тщательного анализа заболевания применяют нижеследующие инструментальные методы диагностики:
- Артроскопия
Данный способ представляет собой визуальное исследование поражённого сустава при помощи специализированного оборудования. По данным артроскопии делается вывод о необходимости хирургической коррекции диартроза.
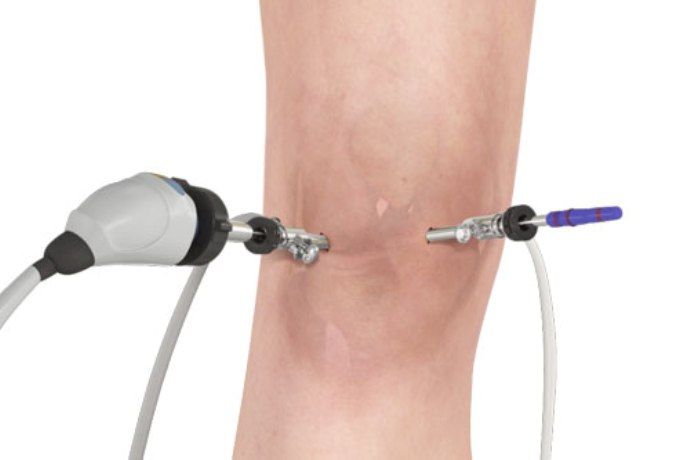
В процессе исследования выявляются нижеследующие характерные признаки заболевания:
- формирование белка фибрина на поражённой хрящевой материи;
- разрастание синовиальной ткани;
- пролиферация ворсинок синовиальной ткани, которая пагубно влияет на жидкость находящуюся внутри диартроза.
- Рентгенография
Использование данной методики на начальных этапах заболевания практически неэффективно. При длительном течении патологии рентгенография способна обнаружить перемены в костной ткани. Что позволяет специалистам поставить диагноз и назначить требуемый курс терапии.
Для ревматоидного артрита характерно обнаружение на рентгене симметричного поражения сочленённых соединений. Также происходит сужение межсуставных щелей или их сращивание.
- Сцинтиграфия
Относится к способам лучевого исследования. Осуществляется путём введения в организм радиоизотопов. Применяется для обнаружения патологических преобразований костной материи. Введённое вещество концентрируется в исследуемой области и явно визуализируется на рентгеновских снимках, при наличии воспалительной реакции в синовиальной поверхности.
Сцинтиграфия даёт возможность распознать патологию на ранних стадиях, но является более чувствительным способом инструментальной диагностики в сравнении с рентгенографией.
- МРТ
Магнитно-резонансная томография показывает результат, позволяющий структурно изучить состояние поражённого сочленённого соединения. За счёт применения электромагнитных волн является безопасным исследовательским методом, даже при неоднократном обследовании. Минусом данной методики является высокая стоимость.
- Ультразвук
Эффективность ультразвукового облучения наблюдается при исследовании больших диартрозов. Это обусловлено сложностью визуализации из-за высокой плотности костных тканей. Поэтому указанный метод диагностирования используется в качестве дополнительного.
Дифференциальная диагностика заболевания
Методика дифференциального подтверждения диагноза ревматоидного артрита требуется для исключения иных патологий соединительных материй суставов. Такое возможно при одновременном протекании различных болезней негативно воздействующих на поверхностную материю сустава.
Среди аналогичных по клиническим признакам болезней отмечаются:
- первичный остеоартроз;
- синдром Стилла;
- псориатический артрит;
- ревматизм;
- подагра;
- синдром Рейтера;
- инфекционные артриты;
- красная волчанка;
- склеродермия;
- реактивные артриты;
- болезнь Бехтерева.
Перечисленные выше заболевания, с различной степенью отрицательного воздействия, оказывают влияние на суставы. При этом каждая из патологий имеет свои характерные черты, которые можно выявить только дифференциальной диагностикой.
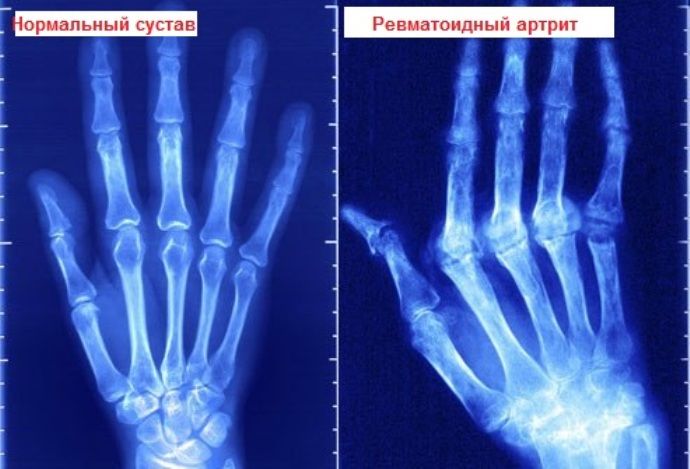
Основания для постановки диагноза
Основанием для постановки диагноза рассматриваемой болезни являются полученные в ходе обследования анализы, а также жалобы пациента с присутствием характерных признаков заболевания.
Диагноз подтверждается в случае наблюдения четырёх диагностических критериев, которые указаны ранее. При этом первые четыре признака из указанного списка должны наблюдаться на протяжении шести и более недель.
Диагностирование патологии представляет собой трудоёмкий процесс, включающий в себя множество лабораторных и инструментальных методик. Одной из приоритетных целей современных медицинских исследований является получение эффективных методик, способных решить вопрос, как определить ревматоидный артрит в начальной стадии.
Источник
Лечение ревматоидного артрита проходит поэтапно и комплексно. Если поставлен данный диагноз, лечить болезнь приходится всю жизнь, так как полностью вылечить ревматоидный артрит пока невозможно. Цель лечения –затормозить прогрессирование заболевания, подавить его активность и сохранить максимальную подвижность человека.
Лечение ревматоидного артрита
При обострении прежде всего необходимо купировать болевой синдром и снять воспаление. Врач обязательно назначит базисное лечение, которое остается наиболее эффективным методом борьбы с артритом.
Снятие болевого синдрома при артрите.
Когда артрит обостряется, боль становится невыносимой, она выматывает человека и вводит в состояние депрессии. Врачу надо найти оптимальный вариант сочетания методик, помогающих справиться с болевым синдромом. К самым эффективным средствам борьбы с недугом в настоящее время считают следующие пункты.
1. Расслабление. Важное значение врачи придают расслаблению. Правильно расслабляться настолько важно для снятия болевых ощущений, что ревматологи рекомендуют научиться технике аутотренингау специалиста.
2. Тепловые процедуры. Тепло обычно приносит существенное облегчение. Для этого применяются горячие и теплые компрессы, ванны. При обострении принимайте ванну, когда дома будет кто-нибудь из близких. Не забудьте на дно положить резиновый коврик, чтобы ноги не скользили, а к стене прикрепить поручни, чтобы было удобнее подниматься. Иногда при обострении помогают походы в сауну или в баню. При болях в ногах не стоит забывать о теплых носках – ноги должны быть всегда в тепле! Обычно при ревматоидном артрите не назначается холод, так как состояние может ухудшиться. Но бывают случаи, когда именно применение льда (прикладывание кусочков льда, обтирание ими пораженного сустава) приносит облегчение.
3. Массаж. Массаж должен быть аккуратным и очень легким. Можно освоить технику массажа у специалиста, выполнив первые процедуры под его наблюдением. В массаже участвует ладонь, большой палец или локоть. Надо надавить на мышцу, немного подержать и отпустить ее. Давящие движения должны сочетаться с элементами поглаживания и растирания. Для самостоятельного массажа можно применять различные приспособления, которые в настоящее время представлены в широком ассортименте.
4. Дыхательная гимнастика. Правильно выполненная дыхательная гимнастика помогает релаксации и снимает мышечные спазмы.
5. Медикаментозные средства. Фармакологические препараты желательно принимать в крайнем случае. Практически все они дают побочные эффекты, поэтому для обезболивания надо стараться обходиться менее травматичными для организма способами.
Лекарственная терапия при артрите
Схема введения препаратов должна расписываться грамотным специалистом. Многие лекарства имеют серьезные побочные эффекты, поэтому назначение терапии должно быть тщательно выверено с учетом всех индивидуальных особенностей организма. Чтобы следить за динамикой процесса во время лечения назначаются анализы крови и мочи. При необходимости терапия корректируется.
Для устранения обострения обычно назначают следующие виды фармакологических препаратов:
- нестероидные противовоспалительные средства;
- глюкокортикоидные гормоны;
- базисная терапия;
- биологические вещества;
- локальная терапия в виде аппликаций, мазей, компрессов и растираний.
1. Противовоспалительные препараты (НПВП)
Широко распространенные нестероидные противовоспалительные средства активно применяются в терапии артритов. Они уменьшают боль и устраняют скованность в суставах, благодаря подавлению главного фермента, отвечающего за обмен арахидоновой кислоты, но они не замедляют процесс разрушения. К таким препаратам относятся — Ибупрофен, Алив, Вольтарен, Мобик. Длительное применение этих средств может вызывать образование язв в желудке и кишечнике, повышать артериальное давление и способствовать развитию инфаркта и инсульта, поэтому они применяются короткими курсами.
2. Глюкокортикоидные гормоны.
Эти препараты получены искусственным путем, но они близки по свойствам к гормону, образующемуся в организме. Они предотвращают разрушение кости и подавляют воспаление, действуют быстро, но имеют ряд побочных явлений, хоть и меньших, чем другие препараты, применяемые при терапии артрита. К гормональным средствам относятся — Метилпреднизолон, Преднизолон. Решение о выборе стероидов принимает только лечащий врач.
3. Биологические агенты.
Современные генно-инженерные биологические препараты вносят заметный вклад в лечение ревматоидного артрита. Они подавляют активность определенных компонентов иммунной системы и помогают тогда, когда другие препараты бессильны. Но эти препараты могут вызвать обострение хронических заболеваний, рассеянный склероз, хроническую сердечную недостаточность, туберкулез. Вводятся они в виде инъекций или с помощью капельницы. Как правило, это очень длительный процесс. Сейчас идет активная разработка новых биологических препаратов, которые можно будет принимать в виде таблеток. На сегодняшний день хорошо себя зарекомендовали такие средства, как Енбрел, Хумира, Ремикад.
4. Базисная терапия.
Базисное лечение назначается как можно быстрее. К нему относится применение фармопрепаратов из группы антиметаболитов (Метотрексат, Азатиоприн) и иммунодепрессантов (Арава, Ремикад, Циклоспорин). Эти лекарства замедляют разрушение суставов, улучшают их функции, снижают болевые ощущения. Базисная терапия часто представляет комбинацию из 2-3-х препаратов этой группы. Лекарства обычно применяются раз в 7 дней только под контролем врача.
5. Витаминотерапия.
Большая часть авторов настаивает на регулярном приеме витаминов. Основной акцент делается на употребление витамина А, Д, С и витаминов группы В. Витамины способствуют восстановлению слизистых, регенерации клеток и оказывают благотворное влияние на уменьшение воспаления в капсуле сустава.
Во время ремиссии врач назначает строгую схему лечения, которая учитывает степень тяжести процесса, лабораторные и инструментальные результаты обследования, индивидуальные характеристики организма. Лечение основными медикаментами назначается на срок не более полугода.
В крайних случаях показано хирургическое лечение.
Хирургическое лечение
К оперативному вмешательству прибегают только в крайних случаях при выраженных изменениях в суставах и невозможности самообслуживания.
Иногда приходится заменить весь больной сустав на искусственный, в других случаях делают частичную артропластику. На ранних стадиях болезни может быть предложена синовэктомия.
Благодаря совершенствованию хирургических методов шансы сохранить активный образ жизни у многих больных увеличиваются.
Большая роль в лечении ревматоидного артрита, как и при многих других заболеваниях, отводится диете, санации хронических очагов инфекции и восстановительной терапии.
Еще о методах…
Питание при ревматоидном артрите
Выверенная диета позволяет откорректировать процессы метаболизма, отдалить стадию обострения и продлить ремиссию.При избыточном весе необходимо похудеть. Каждый лишний килограмм увеличивает при движении нагрузку на сустав.
Диетологи рекомендует соблюдать следующие принципы построения диеты при ревматоидном артрите.
Основные принципы диеты.
1. Исключение продуктов-аллергенов.
К продуктам, чаще всего вызывающим аллергию, относятся цитрусовые, шоколад, цельное молоко, желток, помидоры. Эти продукты желательно исключить из рациона или ограничить. Для того чтобы определиться с продуктом-аллергеном, надо исключить на 2 недели из рациона все подозрительные продукты, затем вводить по одному через каждые 7 дней и внимательно наблюдать за реакцией организма (элиминационная диета).
2. Исключение «проблемных» продуктов.
При артрите к проблемным продуктам (которые могут спровоцировать обострение болезни), кроме аллергенов, относятся свинина, баклажаны, томаты, пасленовые, цельное молоко, алкоголь, специй (кроме куркумы). Эти продукты надо выявлять экспериментальным путем, прислушиваясь к своему организму, и для каждого человека список таких продуктов – индивидуальный.
3. Сведению к минимуму потребления мяса.
Желательно свести к минимуму потребление мясных продуктов. Вместо мяса ввести в рацион творог,рыбу, орехи, бобовые.
4. Увеличение в рационе овощей и фруктов.
Врачи советуют в сутки употреблять до 300 г овощей и 200 г фруктов. Особенно рекомендованы яблоки, авокадо, груши, морковь, брокколи, кабачки, тыква.
5. Ограничение острых и соленых продуктов.
Острое, соленое, копченое, маринованное во время обострения категорически исключается. Вне обострения можно позволить вымоченную сельдь, квашенную капусту (в малых количествах), незрелые сорта сыра и рассольную брынзу.
6. Щадящая кулинарная обработка.
Большая роль отводится кулинарной обработке. Желательно готовить на пару или отваривать еду, запекать и тушить. Питаться надо 5-6 раз в сутки, принимая еду малыми порциями.
Восстановительное лечение ревматоидного артрита
Восстановительное лечение должно быть комплексным и включать в себя ЛФК и физиотерапию. Показано санаторно-курортное лечение. Цель восстановительного лечения – улучшение функциональной способности суставов и закрепление достигнутых благодаря лечению результатов.
1. Лечебная физкультура.
Лечебная физкультура при артрите показана даже в периоды обострения. Благодаря правильно подобранным упражнениям улучшается тканевой метаболизм, укрепляются мышцы, поддерживается тонус, уменьшается боль, сохраняется функциональная активность суставов.
Врачи ЛФК предлагают больным упражнения на растяжку, силовые и общеукрепляющие упражнения. Упражнения на растяжку заставляют группу мышц и суставов в течение нескольких секунд находиться в определенном положении. Силовые упражнения укрепляют мышцы. Они могут проводиться с утяжелением или без него. Общеукрепляющие упражнения улучшают настроение, повышают тонус сосудов. Упражнения могут выполняться в любом положении. Желательно заниматься регулярно по 30-60 минут ежедневно. Особенно врачами рекомендуется аэробика и аквааэробика, ходьба и плавание, ходьба с палками и на эллипсе. Надо заставлять себя двигаться, постепенно увеличивая нагрузку на сустав. Во время ходьбы можно использовать трость, держа ее в противоположной больному суставу.
Хороший специалист предложит Вам индивидуальную программу занятий ЛФК, составит план с оптимальными упражнениями и рекомендациями. Ревматоидный артрит – одно из заболеваний, когда заниматься физкультурой надо даже в период болевых явлений. Упражнения можно делать в ванне с горячей водой.
2. Массаж.
Благодаря массажу происходит прилив крови к пораженным местам. Во время сильной боли пациент может самостоятельно щадящими движениями массировать пораженную область, прислушиваясь к своим ощущениям. Особое внимание уделяется массажу мышц, которые ведут к больным суставам.После правильно сделанного массажа больной чувствует облегчение. Вне обострения необходимо принимать курсы массажа.
3.Физиотерапия.
Физиотерапия применяется как дополнение к основному лечению и предлагает целый ряд действенных мер. Процедуры стимулируют кровообращение, нормализуют выработку синовиальной жидкости, снимают мышечные спазмы. Физиотерапевтические методы применяют вне обострения (исключение может быть для криотерапии и волновой терапии).Во время лечения может быть назначен разнообразный спектр процедур:
- озокеритовые и парафиновые аппликации;
- лечебные грязи;
- диатермия;
- фонофорез;
- лазеротерапия;
- дарсонвализация;
- ударно-волновая терапия;
- бальнеотерапия (теплые радоновые, йодо-бромные, сероводородные и солевые ванны), можно просто лежать в ванне, расслабившись, но лучше в это время заниматься гимнастикой и делать массирующие движения мышц, ведущих к пораженным суставам; массаж можно делать рукой или специальной массажной руковицей или мочалкой (напоминаем, что во время ванн, принимаемых в положении полулежа, вода не должна быть выше уровня сердца.
4. Санация хронических очагов инфекции.
Санация хронических очагов инфекции – обязательный компонент лечения артрита. Даже если нет жалоб и видимых очагов инфекции, надо обследоваться у таких специалистов, как стоматолог (на предмет выявления кариеса, альвеолита, гингивита), отоларинголог (для выявления гайморита, тонзиллита) и т.д. Если найден очаг инфекции его надо по возможности вылечить или хотя бы подавить, а иммунитет повысить.
Санаторное восстановление при артрите
Правильно выбранный курорт улучшает состояние суставов и нормализует метаболические изменения в организме. Курортные лечебницы рекомендованы в период ремиссии или в стадии, завершающей лечение. В России популярны санатории Ейска, Нальчика, Сочи, Пятигорска, которые славятся бальнеотерапией и наружным лечением минеральными водами.
1. Бальнеотерапия
Ванны действуют на организм путем химических и температурных раздражителей на кожные рецепторы. Влияние тепловых раздражителей не ограничивается локальным воздействием на кожу, на смену температуры реагирует весь организм, ведь расширяются сосуды и происходит перераспределение крови.
Особенно хороши при артрите радоновые ванны. Главной действующей средой будет являться вода, в котором растворен радон, являющийся источником некоторого излучения. Лечебный эффект в виде обезболивания сохраняется после них в течение нескольких часов. Солевые ванны обладают гипертоническим эффектом, они активируют центральную нервную систему, стимулируют обмен веществ, а йодобромные ванны обладают успокаивающим действием. Гидротехническое оборудование курортных лечебниц позволяет создавать необходимые температуру и давление воды во время бальнеотерапии.
2. Грязевые и парафиновые аппликации.
Грязь и парафин благодаря контакту с больным местом способствуют более глубокому прогреванию тканей, расширяя сосуды. Парафин используется в виде аппликаций. Обычно применяется белый парафин. После нанесения на больной сустав, он затвердевает и помимо теплового оказывает еще и механический эффект. Грязевые аппликации кроме теплового эффекта имеют химическое воздействие. Они хорошо переносятся пациентом даже при высокой температуре.
3. Озокеритотерапия.
Озокерит также называют горным воском. Он представляет собой комбинацию минеральных масел, углеводородов парафинового ряда и смол. Горный воск воздействует не только механическим и тепловым образом, его химическое воздействие играет тоже большую роль в лечении пациента. В результате курса процедур улучшается тканевое кровообращение, лимфоток, боль успокаивается, метаболизм активизируется.
4. Гирудотерапия
Многие ревматологи отмечают отличный эффект от применения пиявок. Курс гирудотерапии иногда помогает лучше, чем самые дорогие препараты.
Как правило, в санаториях к лечению водами, грязелечению и другим тепловым процедурам добавляют другие методики физических сеансов (электростимуляцию, магнитотерапию), массаж, лечебную физкультуру. В результате таких комплексных мер, благоприятного эмоционального фона, природных ресурсов, диетического сбалансированного питания эффективность лечения на курортах значительно повышается. Поэтому санаторно-курортное лечение при ревматоидном артрите является одним их главных аспектов терапии.
Изменение образа жизни
Изменение образа жизни помогает увеличить длительность ремиссии и делает терапию более эффективной. Врачи дают следующие рекомендации, следуя которым можно отодвинуть стадию обострения.
1. Диетическое питание. Доказано, что обострение артрита может быть при употреблении цитрусовых, свинины, жирного мяса, ржаных хлебобулочных изделий, кукурузы, молока. Специальная диета позволяет скорректировать нарушение обмена веществ и снизить воспалительный процесс. В рационе необходимо заменить мясо растительными и молочными продуктами, включать в рацион большое количество овощей и фруктов, следить за щадящей кулинарной обработкой пищи.
2. Избегать статических нагрузок. Рассчитать нагрузку и при необходимости ограничить ее на суставы, избегать давления на них. Длительно находиться в одном и том же положении нельзя, обязательно надо менять позу каждые 10-15 минут (а по возможности и чаще). Во время паузы желательно сделать несколько элементарных движений для разминки суставов (сжать руки в кулак, встряхнуть кистями, растереть пальцы и ладони, встать на цыпочки, потянуться и т.д.)
3. Пользоваться удобной обувью, использовать комфортные стельки.
4. Не забывать о вспомогательных приспособлениях. Ортезы и всевозможные шины хорошо помогают и облегчают боль. Ими можно пользоваться и днем, и в ночное время суток. При ходьбе используйте трость.
5. Заниматься физкультурой. По утрам необходимо делать гимнастику, сопоставимую с активностью процесса, перед сном делать специальные упражнения для пальцев, не забывать о пеших прогулках. Врачи настоятельно рекомендуют занятия аквааэробикой.
6. Регулярно ходить на осмотр к врачу. Выполнять все назначения ревматолога. Лекарства, которые назначают специалисты, сильнодействующие, они имеют побочные эффекты, но игнорировать их нельзя. Необходимо проконсультироваться с врачом, который подберет оптимальную схему лечения, учитывая реакцию организма на разные средства.
7. По возможности избегать стрессов и избавиться от вредных привычек.
Если выполнять все рекомендации и правильно лечиться, то можно сохранить трудоспособность, сделать качество жизни удовлетворительным и значительно улучшить ее перспективы.
Источник

