Степени артрозов по косинской
Болезни опорно-двигательного аппарата распространены среди молодых и пожилых людей. Разработана не одна классификация артрозов, которые занимают первое место среди других поражений суставов.

Для увеличения картинки щелкните по ней мышкой
Понятие и особенности развития остеопароза
У людей старше 50 лет часто развиваются болезни суставов (ревматоидный артрит, подагра, артроз).
Остеоартроз представляет собой дегенеративное изменение сустава, развитие которого начинается с дистрофических изменений хрящевых волокон (хондроз). Со временем к поражению хрящей присоединяется дистрофические патологии костей (остеохондроз).
Рассматриваемая патология часто сопровождается деформацией кости, поэтому врачи для обозначения патологии используют термин «деформирующий артроз». Таким образом под артрозом объединяются стадии дистрофического процесса внутри соединения.
Остеоартроз представлен обменной болезнью сочленений, которой свойственно преобладание дегенеративно-дистрофических процессов внутри хрящевой, костной ткани. Изначально развивается поражение суставной хрящевой ткани, затем воспаление затрагивает суставные поверхности костей, так развивается субхондральный склероз, кистовидная деформация, дегенерация.
В первую очередь заболевание начинается внутри крупных суставов:
- тазобедренный;
- коленный.
Затем воспаление распространяется на мелкие суставы:
- межфаланговые кистевые;
- плюснефаланговое соединение.
Болезни свойственна симметричность в поражении суставов. Эта особенность облегчает диагностику патологии.
Причины возникновения болезни

Для увеличения картинки щелкните по ней мышкой
Остеоартроз поражает суставы зрелых, пожилых людей. Но дети и подростки также иногда подвергаются поражению сочленений. В группу риска входят женщины, спортсмены, работники тяжелых отраслей.
Причины развития остеоартроза:
- Травматизация. При постоянном травмировании появляются дефекты, микротрещины — предпосылки для дальнейшей дегенерации хрящевых волокон.
- Нарушение кровоснабжения в суставе. Наличие сосудов в области хряща играет весомую роль в возникновении остеопороза. Снижение трофики сосуда — причина развития ишемизированного участка. Этот участок при нехватке кислорода представляет собой «слабое звено» суставного хряща.
- Сбои в процессе метаболизма хрящевых волокон. На развитие деформирующего артроза указывает снижение в хряще хондроитинсульфата, сульфополисахаридов.
- Венозный застой. При этой патологии хрящевая ткань поражается метаболитами организма, которых много в венозной крови.
- Изменение свойств синовиальной жидкости. Но развитие артроза влияет утрата синовиальной жидкостью способности смазывать, амортизировать суставы.
- Хроническая перегрузка сустава. Врачи отмечают эту причину, как главную. Перегрузка первичной (суставы перегружаются на фоне конкретных действий, физиологических причин), вторичной (развивается на фоне другой болезни, например, туберкулеза).
Патогенез

Для увеличения картинки щелкните по ней мышкой
Болезнь заключается в протеогликановой недостаточности, дегенеративном процессе. Эти два процесса нарушают состав белка хрящевых волокон, провоцируют образование молекул с низкой молекулярной массой, наделенные способностью покидать суставную полость. Это становится причиной того, что хрящ теряет гидрофильность.
Синовиальная жидкость в суставе выполняет функцию амортизатора. Вместе со снижением веществ, водящих в состав синовиальной жидкости, снижается протекторная способность этой своеобразной смазки. При этом нагрузка на сустав повышается, сустав деформируется (покрывается трещинами, меняется влажность, цвет хрящевых волокон).
Со временем хрящ слущивается, покрывается фрагментами хрящевых волокон, перемещающихся внутри суставной полости. Эти фрагменты ограничивают подвижность сочленения, ущемляясь между суставными поверхностями.
Затем дегенеративный процесс затрагивает подлежащую костную ткань (субхондральный остеосклероз). Эта патология провоцирует повышение давления внутри сустава, венозный застой. Следствие — ишемизация хряща, кости. Костную ткань охватывает процесс кистозной дегенерации. Кисты, образовавшиеся на поверхности сустава, прорываются внутрь суставной полости. Так развивается эрозивный остеоартроз.
Из-за образования кист происходит снижение прочности костей, на них появляются вдавления (импрессии), трещины, откалывания (часто — в местах, на которые приходится максимальная нагрузка). Таким образом нарушается конгруэнтность (равенство) поверхностей сочленений, возникают подвывихи, вывихи. В этом случае отмечается нарушение оси конечности, сегмента.
Внутри суставной полости хрящевые волокна граничат со связками, капсулой сустава. В местах таких границ разрастаются хрящевые ткани (остеофиты). Остеофиты — причина деформации, поэтому остеоартроз называется деформирующим.
Затем идет развитие вторичного синовита. Эта патология возникает из-за активации лизосомальных ферментов, способных расщеплять костный детрит кисты.
Болевой синдром возникает на фоне поражения нервов, локализованных внутри суставной капсулы, в надкостнице. Болевые ощущения провоцируют сокращение окружающих мышц. При этом увеличивается давление на пораженные поверхности сочленений, увеличивается деформация, поражения углубляются.
На позднем этапе развития патологии хряща уже нет, суставную щель обнаружить не удается. При обследовании врачи обнаруживают массивные остеофиты, кисты. Фиксируется вскрытие некоторых кист внутрь полости сустава. Суставы теряют конгруэнтность, нарушаются движения в сочленении. Суставную полость заполняет рубцовая ткань, но полного сращивания между структурами нет.
Классификация, предложенная Косинской

Для увеличения картинки щелкните по ней мышкой
Из-за распространенности патологии, ученые начали тщательно изучать болезнь, классифицировать по видам. У остеоартроза ученые разработали не одну классификацию.
Классификация Косинской Н.С. заключается в делении патологии по стадиям. Каждая из выделенных Натальей Сергеевной стадия, зависит от степени поражения соединения, которое визуализируется рентгенологически. По Косинской выделяют 3 стадии.
Для первой стадии характерно умеренное ограничение движений сочленений. Болевой синдром еще не появился. Боль отсутствует при движении, в состоянии покоя. Иногда боли появляются после продолжительной нагрузки.
Рентгеноскопически определяется:
- разрастания костной ткани;
- уменьшение просвета суставной щели;
- очаги оссификации.
На первой стадии болезни клинические проявления не заметны. Единственный симптом представлен болями, которые ощущаются после продолжительного отдыха. На этот признак люди не обращают должного внимания, а болезнь прогрессирует, переходит ко второй стадии развития.
Вторая стадия. В этот период развития болезни уже проявляются симптомы:
- болевой синдром становится резким, исчезает под воздействием принимаемых анальгетиков, после снятия нагрузки на сустав;
- ограничивается подвижность сустава;
- движения сопровождает хруст (постоянный);
- укорочение конечности из-за контрактур внутри тазобедренного, коленного сустава. У больного на этом фоне часто развивается сколиоз, перемежающаяся хромота, перекос тазовых костей, фиксируется разрушение связок, соединяющих тазовые кости.
Из-за повышенной нагрузки на отдел поясницы появляются сколиотические изменения, грыжа Шморля. При изучении рентгеновского снимка, видны:
- костные разрастания по периферии сочленения;
- уменьшение суставной щели в 2 раза;
- сильная деформация суставной поверхности;
- очаговые просветления в районе эпифиза кости. Они свидетельствуют о развитии кистозной дегенерации.
Для третьей стадии свойственно выраженное проявление симптоматики:
- Полное ограничение соединения, потеря движения пораженным сочленением. Возможны лишь пассивные движения, которые нежелательно выполнять, чтобы не спровоцировать ухудшение общего состояния больного.
- Сильное поражение тазобедренного сустава является причиной «синдрома связанных ног». В этом случае пациент способен передвигаться лишь с помощью костылей. Таз и бедро двигаются одновременно, без сгибания сустава. Эта патология является следствием развития контрактур (мышечных, суставных).
- Развивается варусная деформация конечности (при поражении коленного соединения). Присутствует нарушение ходьбы из-за сильной деформации конечности.
Исследуя рентгеновский снимок, специалист не видит суставную щель. На снимке видны:
- резкая деформация суставных поверхностей;
- расширение поверхностей сочленения вследствие краевых разрастаний;
- кистозные просветления в кости;
- склерозирование соприкасающихся участков костей.
При диагностировании третьей стадии заболевания требуется оперативное вмешательство (эндопротезирование). Из-за такого поражения сустав неспособен правильно функционировать, доставляя массу неудобств болеющему.
Ларсен, его классификация остеоартроза
Кроме рассмотренной выше классификации есть еще одна, разработанная А. Ларсеном. Она основана на выраженности суставной щели на снимке, степень ее ремодуляции. Классификация патологии по Ларсену предлагает 6 степеней развития:
- Видимых изменений суставной щели нет. Суставная поверхность остается без изменений.
- Отмечено уменьшение размера суставной щели меньше, чем на 50%. Суставная поверхность без изменений.
- Суставная щель уменьшается на 50% и больше, Суставные поверхности не деформированны.
- Присутствует слабовыраженная ремодуляция поверхности сустава.
- Обнаруживается средневыраженная ремодуляция.
- Отмечается сильное изменение суставных поверхностей.
Первую, вторую степень поражения сочленений сложно обнаружить из-за отсутствия клинических проявлений. Остеоартроз можно обнаружить лишь по снимкам.
Классификация Оутбриджа
Данная классификация считается наиболее часто используемой. В ее основу положены патоморфологические изменения суставных поверхностей. Эта классификация артроза общепринята во всем мире. Согласно ей, выделено 4 степени поражения сочленения:
- Она является началом дистрофического процесса хряща, в результате которого хрящевые ткани размягчаются. Визуально каких-либо изменений может не наблюдаться. Дефицит некоторых компонентов хрящевой ткани специалисты обнаруживают при проведении биохимического исследования частицы хряща, взятой после проведения артроскопии. Чаще всего не хватает протеогликанов.
- Дистрофический процесс прогрессирует. Меняется тонус хрящевых волокон, их однородность, возникают микротрещины, могут появляться «суставные мыши». Наблюдаются поверхностные надрывы хряща, появляются лоскуты, неспособные справляться с амортизацией.
- Начинают отслаиваться пластины хрящевых волокон. На поверхности соединения образуются бахромки, подлежащая кость еще не обнажается.
- Обнажение суставной поверхности кости прогрессирует, образуются массивные изъязвления. По этой причине суставные поверхности разобщаются, теряют естественное сопоставление.
Классификации патологии нужны для лучшего понимания особенностей развития остеоартроза. Учитывая данные классификаций, специалисты назначают определенную терапию:
- консервативное лечение;
- оперативное вмешательство.
Также эта информация используется в решении вопроса о присвоении инвалидности, болеющему артрозом.
Другие классификации патологии

Для увеличения картинки щелкните по ней мышкой
Кроме указанных нами общепринятых классификаций врачи часто используют на практике нижеприведенные виды остеоартроза.
Разделение артроза по степеням развития:
- первая;
- вторая;
- третья;
- четвертая деформирующая (гонартроз, коксартроз).
В зависимости от формы локализации выделяют:
- локализованный;
- генерализованный.
С учетом места локализации остеоартроз поражает такие соединения:
- коленные;
- тазобедренные;
- кистей рук;
- голеностоп;
- локоть;
- плечо;
- стоп;
- позвоночника.
Классификация редких видов патологии
К редко встречаемым видам остеоартроза относят такие:
- ункоартроз. Данная патология возникает в шейном отделе позвоночника. Развивается вследствие врожденных, приобретенных факторов, аномалий развития, травматических повреждений шейного отдела позвоночника, плоскостопия. К факторам риска относят чрезмерный вес, малоподвижный образ жизни, занятия тяжеловесным видом спорта.
Развитие поражения является причиной утраты хрящевыми волокнами жидкости. Хрящ истончается, теряет упругость. Это провоцирует сдавливание близлежащих тканей, вызывая болевой синдром. Со временем образуются остеофиты на шейных позвонках. При их росте травмируются чувствительные связки позвоночника.
При развитии патологии отмечаются такие симптомы: сильный болевой синдром, усиливающийся после сидения в одном положении, отчетливый хруст после поворотов головой, скачки артериального давления, головные боли, головокружение.
- дефартроз. Это сокращенное обозначение деформирующего поражения сочленений. Дегенеративно-деформирующее поражение отличается хроническим течением. Патологические изменения сочленений являются необратимыми, они становятся причиной инвалидности. Чаще всего болезнь поражает тазобедренное, коленное соединение, но может возникать и в других сочленениях. Данная патология делится на 2 вида (первичные, вторичные);
- ревматоидный. Основным симптомом является сильный болевой синдром в сочленениях кистей, стоп, изменения обычно симметричные. Развитие болезни характеризуется переходом воспаления с синовиальной оболочки на хрящевые волокна. Присутствуют дегенеративные изменения;
- пателлофеморальный синдром. При патологии появляется боль между суставными поверхностями надколенника, частью бедра, которая прилегает к надколеннику. Воспаление отсутствует. Боли появляются после сокращений бедренных мышц;
- диартроз. Представлен малоподвижным, непрерывным соединением костей между собой. В данном сочленении осуществляются свободные движения;
- синартроз. Болезнь проявляется в формировании абсолютно неподвижного соединения костей посредством хрящевой, соединительной, костной тканей;
- неоартроз. Данную патологию также называют псевдоартроз. Ей свойственно нарушение непрерывности кости, патологическая подвижность. Сочленение появляется в несвойственном ему месте. Развивается болезнь вследствие расстройства кровоснабжения, инфекций, врожденных патологий, неправильной фиксации при операции остосинтеза, частой смене гипса, подвижность обломков костей, нестабильная иммобилизация. В районе перелома появляется соединительная, хрящевая ткань вместо костной;
- поражение стопы. Болезнь имеет хроническую форму, отличается дегенеративно-дистрофическими изменениями в районе стоп. Чаще поражается большой палец стопы. 1 степень поражения часто встречается совместно с плоскостопием. Первым симптомом является боль в районе пятки. Затем добавляется чувство жжения, больному сложно наступать на нижние конечности. Болезнь развивается после длительных переохлаждений ног, усиленных нагрузок, расширение вен выше колена;
- крузартроз (остеоартроз голеностопного сочленения). Возникает после травмирования голеностопа, на фоне ревматоидного артрита. Развивается патология и при постоянном перенапряжении соединения. Встречаемость болезни довольно-таки высокая (9 – 25%). Среди симптомов отметим ограничение подвижности соединения, болевой синдром. На первой, второй стадии болезнь можно вылечить консервативным способом, третья стадия предполагает проведение артропластики;
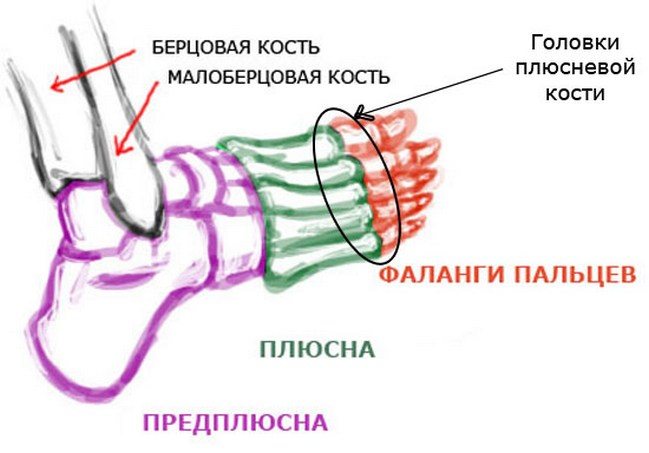
- поражение плюсневого сочленения. Болезнь затрагивает большой палец ноги. Она развивается в три этапа:
- Надрыв единичных волокон. Больного беспокоит боль в районе предплюсне-плюсневого сочленения, отек тыльной части стопы, легкая хромота, болевой синдром при нагрузке на плюсневые кости.
- Частичный разрыв нескольких связок, полный разрыв одной связки. Связка Лисфранка не повреждена. Больной не может опираться на больную конечность. Симптомами являются боль, отек, кровоизлияние на подошве.
- Полный разрыв связок, даже связка Лисфранка разорвана, оторвана вместе с костными частичками от плюсневой кости. Отек ярко выражен, болевой синдром резкий. Больной не может опираться на пораженную конечность.
- поражение височно-нижнечелюстного сочленения. Болезнь относится к хроническим, ей свойственно наличие дистрофических изменений соединительной, костной, хрящевой тканей. Развивается патология вследствие эндокринных, обменных, нейродистрофических нарушений, воспалительных процессов внутри сочленений, инфекционных болезней, бруксизм, деформация зубного ряда. Наблюдается дистрофия головки мыщелкового отростка, его частичное исчезновение. По этой причине деформируется головка (крючковидная, булавовидная), происходит перфорация диска;

Для увеличения картинки щелкните по ней мышкой
- воспаление лучезапястного соединения. Встречается редко. Оно представлено осложнением переломов, вывихов костей запястья. Развивается на протяжении длительного времени. Основными симптомами выступают: боль, хруст сочленения;
- полиартроз. Одновременно несколько суставов подвергается дистрофическим изменениям. Развивается болезнь чаще в пожилом возрасте, причиной выступает климактерические, токсические, эндокринно-метаболические расстройства. Реже встречается в молодом возрасте. Болезни свойственно одновременное поражение позвоночника, суставов конечностей, проявление геберденовских узлов;
- ризартроз. Данная патология часто поражает пальцы рук (сустав основания большого пальца). Заболевание чаще выступает следствием полиостеоартроза пальцев рук, реже оно развивается, как самостоятельное поражение. При болезни деформируются косточки больного сочленения;
- подагрическое поражение. Патология чаще фиксируется у мужчин, может развиваться в 20 — 50 лет, начинается болезнь с сочленений ног, рук, голеностопных сочленений. Острые приступы беспокоят больного ночью. Кожа над пораженным суставом краснеет, становится горячей. Обычно приступы длятся 3 – 10 дней, затем проходят без последствий;
- псориатический артрит. Эта патология представлена воспалением соединений при псориазе. Дерму покрывают красноватые пятна, на которых имеются сероватые чешуйки. Возникает болезнь под воздействием генетического, иммунного факторов, окружающей среды;
- интремиттирующий гидрартроз. Данное заболевание является хроническим, часто рецидивирующим. Болезни свойственны острые приступы гиперпродукции синовиальной жидкости. При воспалении наблюдается увеличение сочленения, тугоподвижность соединения, дискомфорт. Болезнь поражает чаще крупные соединения (коленное).
Каждая из рассмотренных классификаций важна в медицинской практике. Основываясь на этих данных, врач может решить вопрос о выборе максимально эффективного лечения, о присвоении инвалидности (при необходимости).
Источник