Степени фн при артрозах
Для определения ФНС при МСЭ используются информативные методы: изометрическая нагрузка, полидинамометрия, ВЭМ, сцинтиграфия (с технецием для выявления синовита и процессов в костях), ультразвуковое сканирование суставов (для выявления небольшого скопления жидкости и определения толщины суставного хряща), артроскопия.
Суставной синдром в клинике РА является ведущим. Важно отразить не только деформации, но и сохранившийся объем движений во всех суставах и суставной системы в целом. По результатам измерения подвижности в суставах угломером или гониометром может быть составлена формула ФНС для каждого сустава. В ней отражаются: сгибание (с) и разгибание (р), отведение (о) и приведение (п), пронация (пр) и супинация (сп), ротация внутренняя (рв) и наружная (рн). Пример формулы: ФНС лучезапястного сустава –– с/р–о/п=20/0/20–5/0/15º (при норме 75/0/85–20/0/40º), что соответствует II степени недостаточности сустава. Суставной синдром усугубляется при повышении активности процесса и по мере ее снижения претерпевает изменения.
Амплитуда движений определяется при активных и пассивных движениях. Пассивные движения в суставах являются истинными показателями параметров движения. Поражения суставных поверхностей, костно-хрящевых компонентов сустава, функции близлежащих мышц определяют ограничения объема движений. Суммарное ограничение движений в процентах определяет степень тяжести контрактур:
· незначительная контрактура –– до 30%;
· умеренная контрактура –– 30–60%;
· выраженная контрактура –– 60–90%;
· резко выраженная –– 90% и более (выраженный анатомический дефект).
Выделяют 4 степени нарушений функций сустава:
ФНС–I (I степень) –– движения ограничены в пределах 30%, амплитуда их ограничений не превышает 20–30°. Для локтевого, лучезапястного, коленного и голеностопного суставов амплитуда движений сохраняется в пределах не менее 50° от функционально выгодного положения.
Амплитуда движения в суставах пальцев кистей при ФНС–I колеблется в пределах углов 110–170°. Незначительно уменьшены показатели динамометрии кисти (17–31 кГ при норме 21–56 кГ). Активность процесса определяет выраженность болевого синдрома.
Поражение суставов стопы клинически характеризуется умеренными нарушениями опорной функции стопы, рентгенологически при этом выявляются очаги деструкции головок плюсневых костей и фаланг.
ФНС–II (II степень) включает значительное (на 30–60%) ограничение движений во всех плоскостях, объем движений не выше 45–50%. Для локтевого, лучезапястного, коленного и голеностопного суставов амплитуда движений снижается до 45–20° вследствие деструкции сочленяющихся поверхностей, дегенерации суставных хрящей, остеопороза. При поражениях плечевого и тазобедренного суставов амплитуда движений в разных направлениях не превышает 50°.
Динамометрия кисти выявляет значительное снижение показателей мышечной силы кисти (10–23 кГ). Нарушения функции кисти обусловлены значительной деформацией суставов, параартикулярными рубцовыми изменениями пальцев с отклонением их в ульнарном направлении, а также деформирующим артрозом пястнофаланговых и межфаланговых суставов. Значительно уменьшены отдельные виды схвата, амплитуда движений суставов пальцев ограничена в пределах 55–30°.
При ФНС–II нарушения опорной функции стопы имеет место ограничение движений пальцев с резким отклонением их кнаружи. Отмечаются фиброзные изменения мягких тканей, выявляются множественные очаговые деструкции в плюсневых костях и фалангах, подвывихи пальцев.
ФНС–III (III степень) включает резко выраженные (на 60–90%) ограничения движений. Амплитуда движений не превышает 15° при условии функционально выгодного положения или его неподвижности. Имеет место деформирующий артроз III стадии и анкилозы. Показатели динамометрии при нарушении кисти III степени снижаются до 0–11 кГ.
ФНС–IV (IV степень) изменения соответствуют таковым в III стадии, однако фиксированы в функционально невыгодном положении (выпадают все функции схвата и др.).
В соответствии с количеством пораженных суставов и степенью нарушения функций каждого из них выделяют 3 степени функциональных нарушений опорно-двигательного аппарата.
Первая степень ФН (легкая) –– устанавливается при I степени нарушения функции нескольких пораженных суставов и II степени –– единичных суставов.
Вторая степень ФН (средней тяжести) –– определяется при II степени нарушения функции в большинстве пораженных суставов и III –– в единичных суставах.
Третья степень ФН (тяжелая) характеризуется функциональными нарушениями III–IV степени в нескольких суставах и II степени в остальных.
Для оценки прогноза и тяжести РА используется индекс тяжести (ИТ) по 12-балльной шкале (по Д.Е. Каратееву, 1995), который включает оценку ФНС, рентгенологической стадии, степень активности, оцениваемую по выраженности суставного синдрома (число воспаленных суставов, индекс Ричи), число системных проявлений, а также лабораторных показателей (СОЭ, гемоглобин, СРБ).
Боль оценивается по степени ее выраженности:
· минимальная (I степень +) –– не мешает спать, не снижает трудоспособность и не требует лечения;
· умеренная (II степень ++) –– снижает трудоспособность, ограничивает обслуживание, при приеме анальгетиков позволяет спать;
· сильная (III степень +++) –– плохо или не купируется анальгетиками, лишает сна, приводит к полной утрате общей или профессиональной трудоспособности;
· сверхсильная (IV степень ++++).
При разграничении боли по визуально аналоговой шкале (от 10 до 100%) минимальная боль (+) составляет 20%, умеренная (++) –– 40%, сильная (+++) –– 60%, сверхсильная (++++) –– 80%.
Суставной индекс Ричи определяется по 4-балльной шкале при надавливании на все суставы от 0 до 3 для каждого:
0 –– боль отсутствует;
1 –– слабая;
2 –– средняя (пациент морщится);
3 –– резкая (пациент отдергивает сустав).
При оценке показателей «острофазового ответа» –– СОЭ и концентрации СРБ следует принимать во внимание, что нормальная величина СОЭ ее не исключает, а СРБ является одним из маркеров активности.
Ревматоидные факторы (РФ) и аутоантитела JgM определяются реакцией латекс-агглютинации или реакции Валер-Роузе. Тяжесть, быстрота прогрессирования, развитие системных проявлений коррелируются с серопозитивностью по РФ, JgА и высокими титрами.
МР пациентов с ревматоидным и другими неревматическими артритами при их обострении начинается на лечебно-реабилитационном этапе, где ее основным содержанием является медикаментозная терапия нестероидными или стероидными противовоспалительными средствами и санация очагов инфекции, а затем продолжается на стационарном этапе МР.
Основные задачи реабилитации пациентов с РА:
1. Купирование болевого синдрома.
2. Сохранение и увеличение объема активных движений в суставах.
3. Предупреждение деформации и коррекция возникновения ее.
4. Повышение толерантности к физической нагрузке.
5. Улучшение психоэмоционального состояния.
6. Сохранение социального статуса.
7. При возможности наиболее полный возврат к труду.
8. Предотвращение инвалидности.
9. Снижение смертности.
10. Достижение поставленной цели при минимальных затратах.
В реабилитации пациентов, перенесших РА, используются следующие методы реабилитации:
Источник
- Что такое остеоартроз
- Классификация остеоартроза
- Клиническая картина
- Лечение остеоартроза
Что такое остеоартроз
Остеоартроз — (деформирующий остеоартроз, артроз) — дегенеративно-дистрофическое заболевание (Dégénération от франц. — процесс разрушения клеток или органов), различной этиологии, связанное с разрушением хрящевой ткани суставных поверхностей, характеризующееся постоянным прогрессивным течением, развитием компенсаторных реакций в виде костных около- или внутрисуставных разрастаний, деформацией образующих сустав структур, проявляющееся нарушением функции сустава и болевым синдромом.
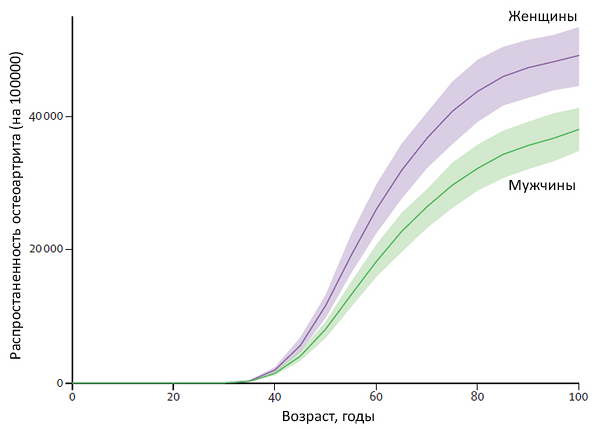
Распространенность остеоартроза. Остеоартроз довольно широко распространен и составляет 70% от всех системных поражений суставов. Данное заболевание диагностируется у 97% населения старше 60 лет. Остеоартроз может поражать практически любой сустав организма.
Наиболее часто встречается остеоартроз крупных суставов — тазобедренного сустава, коленного сустава, а так же остеоартроз мелких суставов кисти и стопы. Заболевание чаще встречается у людей старше 40-50 лет. В зависимости от локализации остеоартроза распространенность у мужчин и женщин несколько отличается.
Классификация остеоартроза
По патогенетическим вариантам различают первичный (идиопатический) остеоартроз и вторичный остеоартроз, развитие которого связано с дисплазией, гипермобильностью суставов, нарушением осанки, травмами, инфекционными и неинфекционными заболеваниями суставов и др.
В зависимости от клинической формы остеоартроза различают:
- полиостеоартроз — когда поражается более 3-х суставов, встречается с наличием узелков, и безузелковый;
- олигоостеоартроз — поражается не более 2-х суставов;
- моноартроз — поражается 1 сустав;
- сочетание остеоартроза и остеохондроза позвонков — спондилоартроза.
В зависимости от анатомической локализации различают:
- Остеоартроз межфаланговых суставов (с наличием узелков Гебердена или Бушара);
- Остеоартроз тазобедренного сустава — коксартроз;
- Остеоартроз коленного сустава — гонартроз;
- Остеоартроз плечевого сустава — омартроз;
- Остеоартроз других суставов.
В зависимости от рентгенологической картины выделяют следующие стадии остеоартроза:

- Рентгенологические признаки остеоартроза отсутствуют;
- Наличие кистовидной перестройки костной ткани, субхондральный остеосклероз линейной формы, формирование небольших краевых остеофитов;
- Наличие рентгенологической симптоматики указанной для I стадии + более выраженные явления субхондрального остеосклероза + более выраженное сужение суставной щели;
- Выраженный субхондральный остеосклероз, краевые остеофиты больших размеров, суставная щель сужена значительно;
- Еще более выражены крупные остеофиты, суставная щель идентифицируется с трудом, кости, образующие сустав резко деформированы, уплотнены.
В зависимости от наличия воспаления сустава — синовита, остеоартроз встречается:
- С явлениями синовита;
- Без явлений синовита.
В зависимости от функционального состояния выделяют:
- Временное ограничение трудоспособности — ФН 1;
- Утрата трудоспособности — ФН 2;
- Необходимость в уходе за больным — ФН 3.
Клиническая картина
Наиболее характерными клиническими проявлениями остеоартроза являются боль, деформация сустава и нарушение его функции в виде формирования контрактур.
Болевой синдром при остеоартрозе имеет свои особенности. Для больных с остеоартрозом наиболее характерны «механические боли», которые возникают к вечеру после физической нагрузки и исчезают к утру. Считается, что данные боли связаны с тем, что амортизационные свойства хряща снижены у больных с остеоартрозом. Многие больные жалуются на постоянные тупые боли в ночной период, что связано с застоем венозной крови в субхондральных отделах костей.
Специфическим для больных остеоартрозом считается наличие жалоб на так называемые «стартовые боли», когда боль возникает вначале ходьбы. Больные отмечают, что им необходимо немного «расходиться», после чего боль стихает. Многих больных беспокоит постоянная боль, связанная с рефлекторным сокращением окружающих сустав мышц, а так же наличием реактивного синовита.
При давно текущем остеоартрозе больные нередко отмечают наличие периодически возникающих резких болей с «блокадой» сустава. Данная симптоматика обусловлена ущемлением свободного костного или хрящевого фрагмента «суставной мыши» между суставными поверхностями.
Кроме болевого синдрома одним из распространенных клинических признаков остеоартроза является крепитация. Больные жалуются на «хруст» в суставе. В более поздних стадиях пораженные суставы деформируются, объем движений в них резко уменьшается.
Операция при остеоартрозе проводится бесплатно в рамках ВМП
При медицинских показаниях и наличии квот по направлению в нашем центре проводятся операции за счет средств, выделяемых по программе оказания высокотехнологичной медицинской помощи (ВМП)
Подробно о программе высокотехнологичной медицинской помощи
Лечение остеоартроза
Лечение остеоартроза довольно сложная задача в настоящее время. Современные методы терапии данного заболевания основываются на комплексном подходе. Лечение начальных стадий, как правило, консервативное, включает медикаментозную и немедикаментозную терапию.
В далеко зашедших стадиях остеоартроза, при которых консервативное лечение становится неэффективным, функциональное состояние суставов резко ухудшается в связи с чем больные становятся инвалидами применяется в основном оперативные методы лечения. Наиболее эффективным в настоящее время является эндопротезирование пораженного сустава.
Это может быть интересно
- Разрыв коленных связок
- Поперечное плоскостопие
- Разрыв коленного сустава
- Деформация пальцев стопы
- Операция на мениске
Вопросы пользователей об остеоартрозе
Заключение: МР-признаки застарелого разрыва заднего рога медиального мениска, хондромаляции 1-2 ст. Медиальных отделов сустава и латеральной суставной фасетки
надколенника, дегенеративных изменений собственной связки надколенника, импиджмента жирового тела Гоффа остеоартроза 2 ст. , синовита правого коленного сустава, отека параартикулярных мягких тканей. Это только на правом колене, про левое боюсь говорить. Там еще круче. Можно ли мне делать массаж на коленях, и какой метод лечения подошел бы мне для того чтобы почувствовать себя полноценным человеком. Мне 56 лет. Женщина. На моем счету операция — ахиллопластика 5 лет назад. И можно ли заниматься спортом при этом заключении.Я имею ввиду, когда снимаешь воспалительный процесс.
Ответ врача:
Учитывая описание МРТ вам показана артроскопия коленного сустава.
На серии МРТ-левого коленного сустава определяется небольшое количество жидкости полости сустава. В дистальном эпифизе бедренной косим, субхондральные разрастания. Заострение
межмыщелкового возвышения. Суставная щель умеренно сужена. В заднем отделе медиального мениска визуализируется гиперинтенсивный. Горизонтальный сигнал, не достигающий суставной поверхности мениска(повреждение 2-ст)В заднем отделе латерального мениска визуализируется гиперинтенсивный, горизонтальный сигнал. , достигающий нижней суставной поверхности мениска (повреждение 3a-ст). Передняя крестообразная связка не повреждена, задняя крестообразная связка аннулирована. Коллатеральные м/берцовые б/берцовая связки не повреждены. Тело Гоффа с неровными контурами, неоднородной структуры.
Заключение: Остеоартроз коленного сустава 2-й. Ст. Повреждение заднего рога медиального мениска 1-ст. , и заднего латерального мениска 3 a- cт. Что мне делать, колено сейчас не так беспокоит, как в первое время при падении в феврале мес.
С ув. Ирина
Ответ врача:
Если боли будут сохранятся, то рекомендуем вам обратиться к врачу травматологу-ортопеду.
Задать свой вопрос об остеоартрозе
Источник
Справочник болезней
«Наш долг — для блага наших больных различать научную правду и элементы рекламы» P.Silvestre
Виды остеоартроза
ФАКТОРЫ РИСКА ОСТЕОАРТРОЗА
Механические факторы
• Ожирение.
• Дисплазия суставов.
• Травма.
• Профессия.
Другие факторы
• Возраст >50 лет.
• Женский пол.
• Наследственность, семейный анамнез (генерализованный, узелки Гебердена).
• Плотность кости (повышение, отсутствие остеопороза).
Повреждение хряща
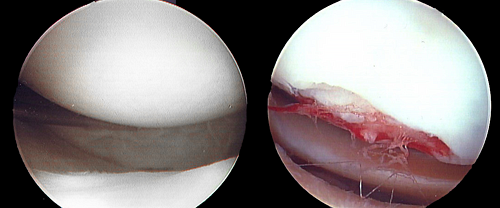
Нормальный и поврежденных хрящ коленного сустава.
КЛИНИКА ОСТЕОАРТРОЗА
• Боль в коленях, тазобедренных суставах: при нагрузке, может быть в покое и ночью.
• Кратковременная утренняя скованность (<30 мин).
• Функциональные ограничения: крепитации, уменьшение объема движения, увеличение кости.
• Выпот умеренный или отсутствует.
• Деформация: фиксированное сгибание, varus или реже valgus.
• Отсутствуют: выраженное местное и системное воспаление, эритема, прогрессирующая немеханическая боль.
КЛАССИФИКАЦИЯ ОСТЕОАРТРОЗА
• Этиология: первичный, вторичный.
• Локализация: коксартроз, гонартроз, артроз кистей (межфаланговый, запястно-пястный сустав I пальца), полиартроз.
• R cтадия: 1–4.
• Функциональная недостаточность: I степень (выполнение жизненно-важных функций без труда), II степень (с трудом), III степень (с посторонней помощью).
Динамика депрессии у малоподвижных пациентов с остеоартрозом
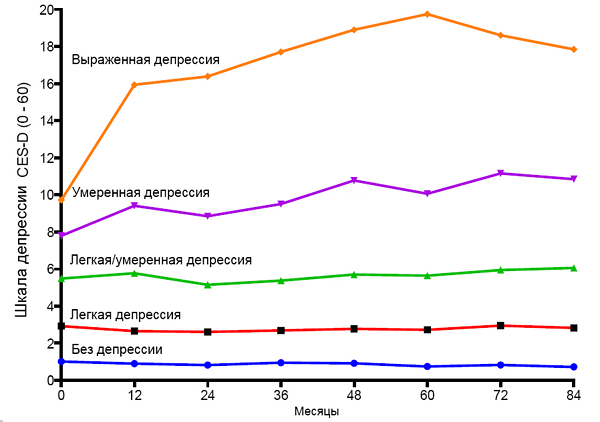
White D, et al. Arthritis Care Research. 2017;69:209–15.
R СТАДИЯ (Kellgren-Lawrence)
• 1 стадия: возможное сужение суставной щели, формирование остеофитов.
• 2 стадия: сужение суставной щели, остеофиты.
• 3 стадия: сужение суставной щели, субхондральный склероз, множественные остеофиты, возможная деформация костей.
• 4 стадия: значительное сужение суставной щели, большие остеофиты, выраженный склероз, деформация костей.
Рентгенография при гонартрозе
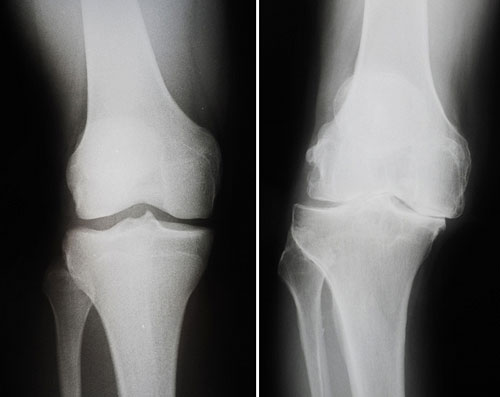
Слева нормальный суства, справа сужена межсуставная щель.
ФОРМУЛИРОВКА ДИАГНОЗА
Ds: Остеоартроз коленных суставов, III стадия, ФН III степени. [M17.0]
Ds: Остеоартроз межфаланговых суставов кистей (узлы Гебердена), коленных и тазобедренных суставов, II стадия, ФН II степени. [M15.0]
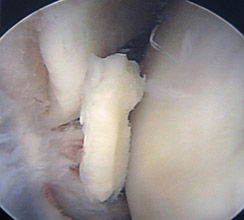
Фрагмент хряща в полости сустава при артроскопии
НЕМЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
• Образование пациента.
• Программа самопомощи.
• Персональная социальная поддержка через телефонные контакты.
• Снижение массы тела (при ожирении).
• Уменьшение нагрузок, стояния, положения на коленях и на корточках.
• Бинтование надколенника (пателлофеморальный артроз).
• Адекватная обувь (туфли на низком каблуке).
• Усиленные с боков стельки (для genu varum).
• Защита суставов (фиксаторы, шины).
• Вспомогательные устройства (трость, костыль, ходок).
• Программа аэробных нагрузок.
• Лечебная физкультура.
• Упражнения, укрепляющие мышцы (статические на m.quadriceps).
Селективность нестероидных противоспалительных препаратов
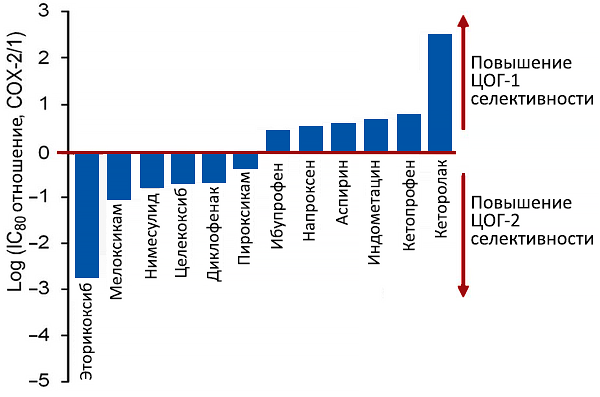
Концентрация подавляющая активность ЦОГ-1 и ЦОГ-2 на 80%. Schmidt M, et al. Eur Heart J. 2016;37:1015–23.
ТАКТИКА ЛЕЧЕНИЯ (ACR)
• НПВП: низкие → полные дозы, диклофенак 50 мг 3 раза.
• Местно: диклофенак/метилсалицилат (особенно >75 лет), крем капсаицина (4 раза, для суставов рук).
• Преднизолон 10 мг 6 нед при остеоартрозе рук и воспалении (HOPE).
• Дулоксетин 60–120 мг/сут.
• Интраартикулярное введение кортикостероидов: гонартроз, коксартроз.
• Хирургическая замена сустава.
• Лечение без доказанного эффекта: парацетамол, трамадол, глюкозамин, хондроитин, внутрисуставное введение гиалуроновой кислоты, артроскопическая хирургия коленного сустава.
Многодневная динамика боли при коксартрозе
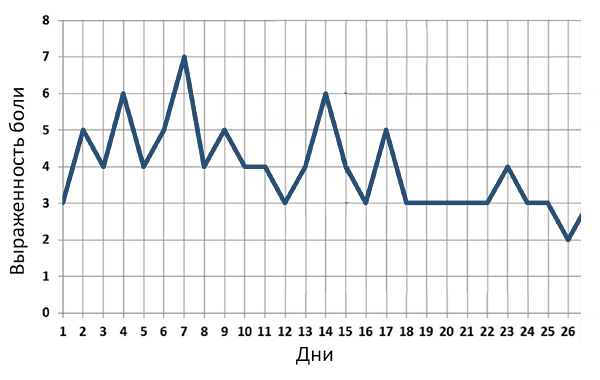
Teirlinck C, et al. Arthritis Care Res. 2019;6:768–76.
ПОКАЗАНИЯ ДЛЯ ЗАМЕНЫ СУСТАВА (NICE, BOA)
Рекомендовано
• Умеренная или выраженная боль неадекватно контролируемая без хирургии в течение ≥3 мес при 3–4 стадии поражения сустава.
Возможно
• Функциональные нарушения при наличии тяжелого поражения сустава (4 стадия).
• Прогрессирующая деформация колена (varus/valgus) с нарушением функции.
Возраст замены тазобедренных суствов
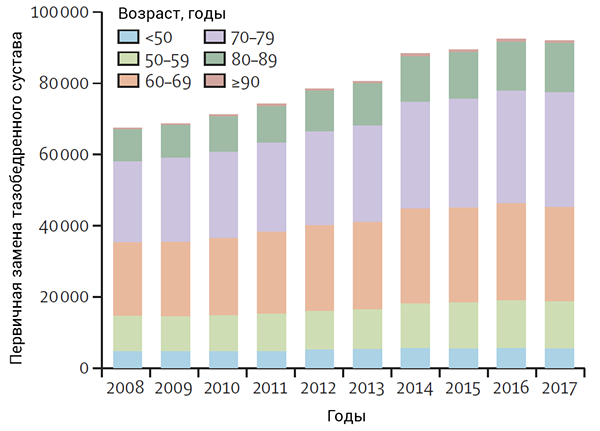
National Joint Registry for England, Wales, Northern Ireland and the Isle of Man. 2018.
ОТНОСИТЕЛЬНЫЕ ПРОТИВОПОКАЗАНИЯ ДЛЯ ЗАМЕНЫ СУСТАВА (AAOS)
• Инфекция.
• Коморбидность: ожирение, курение, диабет, цирроз, психические расстройства (депрессия, тревога), остеопороз.
• Несоблюдение инструкций: деменция, алкоголизм.
• Факторы пациента (возраст, пол, курение, ожирение, коморбидность) не должны быть барьерами для хирургии (NICE).
Эффективность замены коленных суставов
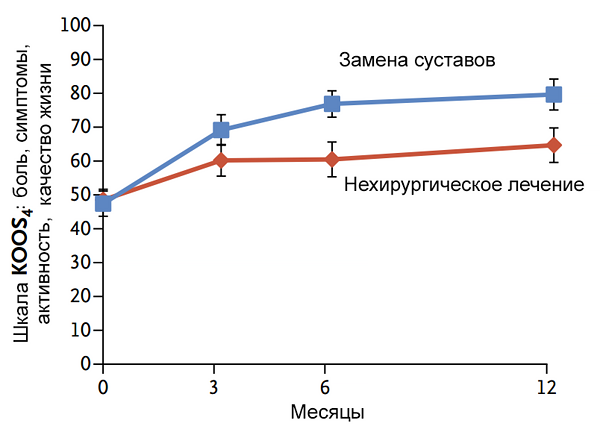
Skou S, al. New Engl J Med. 2015;373:1597–606.
Источник


