Свищи при ревматоидном артрите

В современной медицине, несмотря на все прогрессивные достижения, остается большое количество заболеваний, имеющих недостаточно изученные причины и сложные многоступенчатые механизмы развития, формирующие разнообразную клиническую картину с поражением тканей и органов, что обуславливает сложности в лечении. Например, системные заболевания соединительной ткани. К этой группе заболеваний относится ревматоидный артрит, отличительной чертой которого является эрозионно-деструктивное поражение суставов, преимущественно мелких. Причина его до сих пор не установлена, в механизме развития основная роль принадлежит атаке иммунитета на собственные ткани организма.
Продолжаются исследования причин и механизмов развития указанной патологии, поиск новых, более эффективных и безопасных методик лечения, особенно комплексного.
Ревматоидный артрит суставов: симптомы и лечение
Ревматоидный артрит характеризуется прогрессирующим разрушением суставов, которые на поздних стадиях заболевания приобретают необратимый характер. Типичные признаки патологии:
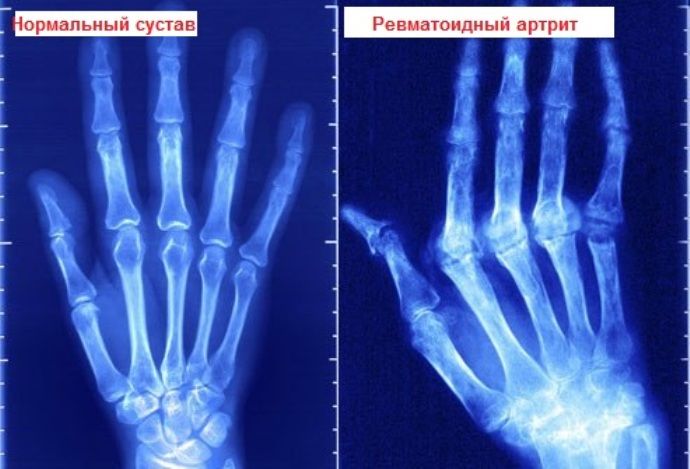
- наличие эрозивно-деструктивных элементов в области суставных поверхностей;
- разрушение мелких суставов;
- симметричное поражение;
- развитие воспаления в области стоп и кистей;
- деформации, препятствующие нормальному функционированию суставов.
Помимо типичных суставных поражений характерны также и нарушения со стороны других тканей и систем, включающие наличие серозитов (воспалительный процесс в области оболочек сердца, брюшины, плевральной оболочки), формирование воспалительных узелков под кожей, поражение сосудов в виде васкулитов, увеличение лимфоузлов (лимфаденопатии) и периферические поражения нервных окончаний (нейропатии).
Методы лечения ревматоидного артрита определяет врач-ревматолог, специализирующийся на аутоиммунных, воспалительных заболеваний. Он проводит полноценную диагностику: внешний осмотр с анализом всех жалоб и их подробной фиксацией в карте, проведение целого ряда лабораторных анализов и инструментальных исследований (включая данные УЗИ, рентгенографии и иных дополнительных процедур).
Медицинская коррекция базируется на длительных курсах лекарственных препаратов в сочетании с физиотерапией и немедикаментозными методиками, диетической коррекцией и, в некоторых случаях, с оперативным вмешательством. Проводятся курсы противорецидивной терапии и реабилитации, при этом чем раньше будут назначены препараты и рекомендованы методы лекарственного воздействия, тем более благоприятным будет прогноз. В запущенных случаях заболевание грозит стойкой инвалидностью.
Чаще подобная проблема возникает у взрослых, для детей типична своеобразная форма отклонения в виде ЮРА (ювенильной), с особенностями клинической симптоматики, диагностики и терапевтических подходов.

Причины и диагностика патологии
Точные причины заболевания на сегодняшний день не установлены, хотя имеются теории о природе его развития. По мнению большинства исследователей, имеют место наследственная предрасположенность, перенесенные инфекции и действие провоцирующих факторов. Отмечено, что некоторые микроорганизмы (ретровирусы, вирусы герпеса, цитомегаловирус, Эпштейн-Барр, краснухи, а также микоплазмы) способствуют развитию воспалительных процессов в суставах. В результате перенесённой инфекции и неправильной работы иммунитета происходит запуск аутоиммунных реакций — агрессии собственного иммунитета против соединительной ткани суставов и других частей тела, что приводит к разрастанию соединительной ткани и разрушению хрящевых структур и их необратимой деформацией. Процесс приводит к контрактурам — ограничениям в движениях и необратимым деформациям суставов, подвывихам и нарушению их функциональной активности.
При обращении к специалисту с жалобами «у меня ревматоидный артрит, как и чем лечить», выявляются следующие симптомы:
- скованность в суставах по утрам, проходящая через некоторое время;
- деформация мелких суставов пальцев кистей и стоп (специфический симптом – деформация пальцев кисти по типу «пуговичной петли» или «ласт моржа»;
- симметричные изменения суставов конечностей;
- отёк области суставов.
В результатах лабораторных исследований обнаруживается увеличение СОЭ, щелочной фосфатазы и специфических показателей системных заболеваний – ревматоидного фактора, сиаловых кислот и серомукоида. При рентгенологическом исследовании появляются специфические симптомы поражения суставов.
Ревматоидный артрит: лечение в домашних условиях или стационарно?
Помещение пациента в стационар, когда возникают подозрения на развитие болезни или при уже установленном диагнозе, показано в следующих случаях:
- при необходимости подтверждения или опровержения диагноза, для уточнения особенностей течения, оценки прогноза в отношении дальнейшей жизни и трудоспособности, решения вопроса с инвалидностью;
- подбор базисной противовоспалительной терапии (БПВТ) препаратами на начальном этапе и затем на протяжении болезни;
- при резком обострении и развитии осложнений;
- когда имеют место тяжелые и системные проявления с вовлечением нервной системы и серозных оболочек;
- при формировании сопутствующих осложнений, признаков септического артрита или других, в том числе связанных с приемом лекарств.
Во всех остальных случаях допускается лечение в домашних условиях при строгом условии постоянного контроля врача с регулярным прохождением обследований.

Как избавиться от ревматоидного артрита: принципы терапии
Основу составляет комплексный подход и сочетание приема лекарств с немедикаментозными методиками, диетой, физионагрузками и реабилитационными мероприятиями. При необходимости к консультированию и разработке схемы терапии привлекается врач-ортопед, невролог, кардиолог, психотерапевт. При незначительной деформации суставов пациентам можно продолжать привычную деятельность с ограничением физических нагрузок и стрессов, при условии профилактики инфекционных заболеваний и отказа от вредных привычек.
Не менее важное условие для уменьшении симптомов, особенно в области нижних конечностей – это контроль за массой тела, что уменьшает нагрузки на пораженные суставные поверхности и кости, снижает риск остеопороза, переломов и деформаций. Правильно подобранная диета с высоким содержанием полиненасыщенных жирных кислот, качественных животных и растительных белков помогает в уменьшении интенсивности воспаления и стимулирует восстановление хрящевых тканей.
Врач подробно рассказывает пациенту как уменьшить проявление болезни за счет изменений физической активности, посредством занятий лечебной физкультурой и применения физиотерапевтических методик. В стадии минимальных проявлений или в период ремиссии показано санаторно-курортное оздоровление.
Стандарт лечения ревматоидного артрита
В последние время наблюдается ощутимый прогресс в понимании основных механизмов формирования, патологию рассматривают как хроническое воспалительное заболевание иммунной природы, при котором наиболее эффективна терапия в начальный период. Сегодня разработан новый стандарт, включающий применение целого ряда препаратов различного действия:
- нестероидные противовоспалительные средства (НПВС);
- гормональные (глюкокортикостероиды, или ГКС);
- биологические;
- синтетические средства для купирования иммунных и воспалительных реакций.
Основа улучшения самочувствия – это базисная противовоспалительная терапия (БПВТ), которую важно начать в первые месяцы развития, причем прием лекарственных средств должен быть регулярным (перорально, инъекционно), с постоянным изменением схемы при малой эффективности. Исчезновение или уменьшение клинических симптомов и признаков воспаления по лабораторным данным свидетельствует о результативности проводимых мер. Применение БПВТ должно осуществляться с учетом возможных побочных эффектов.
Как вылечить ревматоидный артрит
В острой стадии или при обострении хронической патологии необходима медикаментозная коррекция, но как проходит лечение, определяет исключительно лечащий врач. Применяются стероидные средства, препараты фактора некроза опухоли (ФНО), нестероидные противовоспалительные средства (НПВС).
На первом этапе проводят подавление острых процессов, с последующим переходом на поддерживающую терапию в период затухания симптомов и ремиссии. Нестероидные лекарства применяются наиболее активно, обычно это группа неселективных ингибиторов ЦОГ (циклооксигеназа — фермент, ответственный за синтез веществ, способствующих развитию воспаления). Эффект при их приеме развивается быстро, после 3-5 суток приема, но сами лекарства обладают целым рядом побочных эффектов, ограничивающих их длительное применение и выбор для некоторых категорий пациентов. Активно применяют селективные ингибиторы ЦОГ, обладающие меньшим списком побочных эффектов, они относятся к средствам нового поколения, лучше переносятся и более эффективны.
Лечение ревматоидного артрита подразумевает также лекарства группы глюкокортикоидов. Они быстро и сильно подавляют иммунные и воспалительные реакции, влияют на обменные процессы и применимы при неэффективности нестероидных противовоспалительных лекарств. ГКС уменьшают воспаление в области суставов и снижают вероятность поражения внутренних органов, но также имеют внушительный список побочных эффектов и противопоказаний, в связи с чем их употребление строго контролируется и подбирается очень тщательно и индивидуально. При пульс-терапии, в комбинации с цитостатическими средствами применяются только на базе стационара. Домашний неконтролируемый прием этих препаратов запрещен, они могут быть опасными в плане серьезных осложнений.

Препараты нового поколения для лечения ревматоидного артрита
На сегодняшний день для борьбы с данной патологией широко применяются препараты нового ряда – биологическая терапия. Специфические соединения, относящиеся к группе ингибиторов ФНО (факторы некроза опухоли), не позволяют разворачиваться клинической картине иммунного воспаления. Средства относительно недавно применяются, показали хорошие результаты, но значительно влияют на иммунитет, подавляя его на фоне длительного приема. Их назначают в сложных случаях, когда заболевание устойчиво к привычным средствам. Биопрепараты обладают одним существенным недостатком — высокой стоимостью, что ограничивает их широкое применение.
Местная терапия
Практикуется и наружный способ применения медикаментов, с этими целями назначаются лекарства для местного нанесения – гели, мази, кремы, пластыри с противовоспалительными компонентами. Основной эффект заключается в локальном воздействии на ткани сустава и околосуставные поверхности, лекарства используются с целью уменьшения боли и отека. Однако они обладают низкой эффективностью по сравнению с лекарствами, которые принимаются внутрь (таблетки), и рекомендуются только в комплексной терапии.
Часто наружные средства имеют многокомпонентный состав, могут содержать НПВС, гепарин (для улучшения микроциркуляции и проницаемости сосудов), местные анестетики (для уменьшения болезненности сустава).
Как лечиться от ревматоидного артрита при помощи физиотерапии
По мере стихания острого процесса всегда встает вопрос о том, что делать далее, в стадию затухания воспаления и при выходе в ремиссии. На этапе дополнительной коррекции, в том числе и в домашних условиях, показаны физионагрузки. Процедуры способствуют снижению болевых ощущений, устранению скованности по утрам, расширяют физическую активность пациента.
Применяются методики воздействия гальваническими токами и магнитными полями на область пораженных поверхностей, аппликации парафина или озокерита. Не менее эффективны и методики дозированного облучения инфракрасными лучами или ультразвуком определенной частоты.
Магнитотерапия при заболеваниях суставов оказывает наиболее выраженное положительное действие:
- уменьшает боли и отеки в области суставов;
- повышает объем движений;
- устраняет утреннюю скованность;
- позволяет уменьшить лекарственную нагрузку на организм, так как снижает необходимость приема препаратов с обезболивающим эффектом.
Хотя данные методики обладают достаточной активностью, они не могут применяться как единственное средство при решении вопроса как вылечить ревматоидный артрит и без назначения врача. Физиотерапия показана как дополнительная методика на фоне базисного лечения.
Задать вопрос врачу
Остались вопросы по теме «Как вылечить ревматоидный артрит»?
Задайте их врачу и получите бесплатную консультацию.
Источник
АРТРИТ
Артрит, полиартрит, спондилоартрит, болезнь
Бехтерева– воспаление тканей суставов. Воспалительное поражение одного сустава
называется артритом, а нескольких суставов – полиартритом, воспаление суставов
позвоночного столба называется спондилоартритом. О причинах воспаления в
суставах читайте здесь. Основные виды артритов и полиартритов – ревматоидный,
реактивный, подагрический, псориатический, инфекционный, ревматический, болезнь
Бехтерева.
Характерные симптомы – боль, припухлость, утренняя
скованность в суставах и/или позвоночнике, кожа над суставами может быть горячей
на ощупь, суставы могут постепенно деформироваться. При появлении подобных
симптомов следует немедленно обратиться к врачу ревматологу, т.к. промедление с
началом лечения чревато инвалидностью.
Основное в лечении воспалительных болезней суставов
– подавить активность воспаления, по возможности воздействуя на его причины. Как
правило, требуется довольно продолжительное лечение, а затем наблюдение врача
ревматолога, контрольные анализы крови и рентгеновские исследования — только так
можно добиться успеха. Как мы помогает нашим пациентам при воспалительных
заболеваниях суставов и позвоночника:
1. Как можно быстрее начинаем противовоспалительное
лечение, т.к. воспаление очень быстро разрушает суставы, что может привести к
ранней тяжелой инвалидности. Для борьбы с воспалением разработаны и успешно
применяются несколько групп лекарственных препаратов, поэтому держать активность
воспаления под контролем удается почти всегда. В острых случаях
противовоспалительные препараты могут быть введены путем инъекции
непосредственно в очаг воспаления.
2. Рекомендуем щадящий режим нагрузки на суставы.
Это позволяет избежать механического повреждения суставов.
3. Восстанавливаем и поддерживаем подвижность
суставов, эластичность и работоспособность мышц. Это достигается с помощью
специальных методик гимнастики, массажа, занятий с врачом реабилитологом.
4. Регулярно выполняем курсовое лечение
препаратами-хондропротекторами, стимулирующими восстановление хряща суставов.
Хондропротекторы возвращают суставам подвижность и предотвращают их дегенерацию.
АРТРИТ ГНОЙНЫЙ
Гнойный артрит — острое воспаление сустава,
возникающее при проникновении в него возбудителей гноеродной инфекции. Гнойные
артриты бывают первичными и вторичными. Первичная инфекция имеет место при ранах
(колотых, пункциях, операционных и др. ). Вторично проникает из соседних тканей
(остеомиелит, абсцесс, фурункул и др. ) или гематогенно-метастатическим путем (септикопиемия).
Наиболее частыми возбудителями являются стафилококки, реже — грамотрицательные
бактерии, анаэробная флора. По характеру экссудата различают серозный,
серозно-гнойный и гнойный артриты. При гнойном артрите поражается синовиальная
оболочка, суставная сумка. Несмотря на устойчивость хряща к инфекции и продуктам
ее жизнедеятельности, наблюдается вторичное поражение и разрушение хряща.
Деструктивный процесс обусловлен нарушением питания хряща и выведением продуктов
обмена (фибриновый блок между синовиальной оболочкой и хрящом).
При прогрессировании воспалительного процесса
развивается околосуставная флегмона, затеки в межфасциальные и межмышечные
пространства. Клиническая картина. Характерны сильные боли в суставе, озноб,
высокая температура тела. Чаще всего воспалительный процесс носит септический
характер. Пораженный сустав припухает, при активных или пассивных движениях
значительно усиливается боль. Основной метод уточнения диагноза — пункция
сустава с лабораторным и бактериологическим исследованием пунктата.
Дифференцируют с туберкулезом, суставным ревматизмом, опухолями.
Осложнения. Наиболее часто развивается сепсис. К
поздним осложнениям относят анкилозы, вывихи, артрозы, укорочения и деформации
конечностей, свищи. Лечение в основном зависит от срока заболевания. При
серозном и серозно-гнойном артритах отсасывают экссудат и промывают сустав
изотоническим раствором хлорида натрия, назначают антибиотики, конечность
иммобилизуют. Гнойный артрит следует лечить оперативно. Применяют различные
методы хирургического дренажа, а также антибиотикотерапию.
РЕВМАТОИДНЫЙ АРТРИТ (ЮВЕНИЛЬНЫЙ)
Ревматоидный артрит — системное заболевание
соединительной ткани с преимущественным поражением суставов по типу
эрозивно-деструктивного прогрессирующего полиартрита. Этиология до сих пор не
уточнена. Наиболее распространена концепция о роли стрептококка. Существуют
факты, указывающие на этиологическую роль вируса. Обсуждается роль некоторых
видов микоплазм и микроорганизмов, вызывающих орнитоз. Определенное значение в
развитии болезни имеют состояние исходной реактивности, хронические инфекции,
переохлаждение, чрезмерная инсоляция. Анализируется роль генетических факторов.
Патогенез. Ведущими в развитии болезни являются
нарушения иммуногенеза. Считают, что инфекция повреждает лизосомный аппарат
клеток суставных тканей с высвобождением лизосомных ферментов, образованием
денатурированных иммуноглобулинов, которые индуцируют выработку специфических
антител — ревматоидного фактора (РФ). Наличие или отсутствие его в сыворотке
определяет две формы болезни, различные по тяжести и прогнозу.
Для серопозитивной формы характерны многообразные иммунорегуляторные нарушения,
выраженные деструктивные изменения костей и хряща, висцериты, быстрое
прогрессирование; серонегативная — более благоприятна по течению и прогнозу.
Клиническая картина. Начало заболевания может быть острым, с высокой
температурой тела и резкими болями в суставах или подострым, с субфебрильной
температурой тела и упорными артралгиями, утренней скованностью. У многих
больных вначале возникает моноартрит (иногда поражается крупный сустав) и только
через длительное время (даже год) в процесс вовлекаются другие суставы.
Специальные методы исследования (сцинтиграфия) позволяют на ранних стадиях
явного моноартрита обнаружить начало заболевания еще нескольких суставов.
Особенно часто поражаются мелкие суставы кисти, реже — позвоночника, особенно
шейного отдела.
Суставной синдром при ревматоидном артрите имеет
ряд особенностей: упорная боль, усиливающаяся при движениях и ослабевающая ночью
и в состоянии покоя; довольно быстро возникающее ограничение движений в
суставах; постепенно развивающиеся деформации, контрактуры, подвывихи и
анкилозы. Поражение суставов сочетается с прогрессирующей атрофией мышц. В коже
образуются ревматоидные узелки (при гистологии узелка выявляется специфическая
ревматоидная гранулема).
Артрит без висцеритов встречается у детей довольно
часто. Особенностью его течения у девочек до 7 лет является частое поражение
глаз — ревматический увеит (лентовидная дегенерация роговицы, осложненная
катаракта). Полиартрит может сочетаться с ограниченными висцеритами — поражением
миокарда, почек. Но наблюдается и тяжелое течение артрита с острым, бурным
началом, выраженными висцеритами (болезнь Стилла). Наряду с полиартритом
отмечаются признаки поражения ЦНС: слабость, раздражительность, расстройство
сна, потливость, лабильность пульса, нарушение психики. В процесс вовлекается
сердце — появляется нерезко выраженная тахикардия, мягкий систолический шум,
умеренно выраженные изменения на ЭКГ. Диффузный миокардит с типичной клинической
картиной встречается редко. Может поражаться эндокард с очень медленным
формированием порока — недостаточности митрального клапана. Специфичным для
артрита является поражение аорты. Аортит можно диагностировать при наличии болей
за грудиной, диастолического шума на аорте, усиленной пульсации и расширения
тени аорты при рентгенологическом исследовании. Иногда наблюдается перикардит
(по данным ЭхоКГ — у 16 % детей), обычно с благоприятным течением.
Ревматоидный кардит может сочетаться с
легочно-плевральной патологией — ревматоидным пневмонитом. Вовлекается в процесс
печень: она может быть увеличена, болезненна, нарушаются ее функции. Изменения
со стороны почек носят обычно диффузный характер (гломерулонефрит,
амилоидно-липоидный нефроз с исходом в хроническую почечную недостаточность).
Для ювенильного ревматоидного артрита с висцеральными поражениями характерно
быстропрогрессирующее течение. У детей с ревматоидным артритом может быть бурная
генерализация процесса с септическими наслоениями: гектической лихорадкой с
проливным потом, нейтрофилезом с резким сдвигом влево, высокой СОЭ, быстро
развивающейся кахексией, появлением трофических нарушений. Особенностью
поражения суставов при таком типе течения болезни является позднее возникновение
анкилоза.
Течение артрита различное. Оно может быть
благоприятным с продолжительными ремиссиями и отсутствием в течение длительного
времени значительных ограничений функций суставов. У части больных болезнь
неуклонно прогрессирует и приводит к нарушению функций суставов, а иногда к
полной инвалидности. Летальность при ревматоидном артрите 4 — 5 %. Больные
погибают от присоединения инфекций или при явлениях хронической почечной
недостаточности.
Диагноз и дифференциальная диагностика. Для
установления болезни используются комплексы симптомов — диагностические
критерии. Наиболее распространены диагностические критерии, предложенные
Американской ревматологической ассоциацией: утренняя скованность; боль при
движениях или пальпации в одном суставе; отечность периартикулярных тканей;
припухание других суставов; симметричность припухших суставов; наличие подкожных
узелков; рентгенологические данные; наличие ревматоидного фактора; рыхлый
муциновый сгусток при исследовании синовиальной жидкости; характерные
гистологические изменения синовиальной оболочки; характерные гистологические
изменения подкожных узелков. При наличии 7 критериев диагностируют
«классический» ревматоидный артрит, 5 — «определенный», 3 — «вероятный».
А. А. Яковлева (1977) предлагает в детской практике
дополнить эти критерии следующими симптомами: боли и тугоподвижность в шейном
отделе позвоночника; поражение сосудистой оболочки глаз и лентовидная дистрофия
роговицы; аллергические сыпи; лимфаденопатия; вегетативные расстройства. Почти
все перечисленные основные и дополнительные симптомы не строго специфичны для
ревматоидного артрита, однако сочетание нескольких из них дает возможность
сделать заключение о диагнозе. Ревматоидный артрит следует дифференцировать с
реактивными артритами, артритами при эндокринной патологии, сепсисе, лейкозе,
ювенильным хроническим артритом.
Лечение. При ревматоидном артрите проводится
комплексная терапия, направленная на нормализацию нарушений иммунного ответа,
подавление воспалительных, аллергических реакций, санацию очагов инфекции,
заместительная и симптоматическая терапия, оказывается стимулирующее воздействие
на общую реактивность организма и различные виды обмена. Эффективна местная
терапия на суставы. При преимущественно суставной форме назначаются хинолиновые
производные: делагил, резохин, плаквенил (5 мг/кг массы в сутки). Препараты
даются 1 раз в сутки на ночь, в течение 3-6 месяцев. Лечебный эффект проявляется
лишь через 3-4 месяца. Их комбинируют с нестероидными противовоспалительными
препаратами. Из средств противовоспалительной терапии применяется аспирин (0,25
г на год жизни в сутки) в 3-4 приема после еды, длительно, до стойкого
улучшения. При появлении побочного действия доза аспирина снижается наполовину,
увеличивается прием жидкости, назначается никотиновая кислота, бикарбонат
натрия.
Выраженное противовоспалительное, антипиритическое,
аналгезирующее действие оказывают: бруфен (20 мг/кг в сутки), вольтарен (75- 100
мг в сутки), индоцид, метиндол (1-3 мг/кг в сутки), которые применяются
длительно, в течение нескольких месяцев; при отсутствии эффекта их можно
использовать в более высоких дозах. Нестероидные противовоспалительные препараты
целесообразно назначать синхронно с максимальной выраженностью болевого синдрома
(за час до этого дается большая часть суточной дозы, через 12 часов —
остальная). Терапия противовоспалительными препаратами и хинолиновыми
производными дополняется местной терапией на суставы и обеспечивает достаточно
надежное подавление местного и общего ревматоидного воспаления и регуляцию
нарушенного иммунного гомеостаза. При тяжелом течении ревматоидного артрита с
висцеральными проявлениями назначаются иммунодепрессанты и стероидные гормоны, в
большинстве случаев в комбинации: азатиоприн (2-3 мг/кг), лейкеран (0,2 мг/кг),
метатрексат (5-7 мг) — 1 раз в неделю; применяются длительно до 6 месяцев под
контролем гемограммы. Преднизолон назначается детям до 5 лет в дозе 10 мг, 5-10
лет — 15-20 мг, старше, 10 лет — 20- 25 мг. Максимальная доза дается 1-2 недели,
а затем снижается до минимальной дозы, дающей эффект (не менее 5 мг). Курс
лечения — 6-7 месяцев. Применение гормонов в сочетании с цитостатиками позволяет
избежать гормоно-зависимости.
Иммунодепрессивным действием в определенной степени
обладает гепарин. Кроме того, основанием для его применения при артрите являются
установленные у больных опустошение гепаринового депо и снижение свободного
гепарина. Назначается внутримышечно, подкожно, сублингвально, в виде аппликаций
с диметилсульфоксидом на суставы (до 7 лет доза гепарина 5000- 10000 ед, после 7
лет-12 GOO-15000 ед). Курс лечения не менее 2 недель, под контролем
коагулограммы. Препараты золота в детской практике не нашли широкого применения
в связи с их токсичностью. Соли золота (кризанол и др. ) назначают внутримышечно
в дозе 1 мг/кг массы в виде еженедельных внутримышечных инъекций. Курс — 6-8
месяцев. Не рекомендуется сочетать их с цитостатиками и хинолиновыми
препаратами.
Большую роль в лечении ревматоидного артрита играет
локальная (внутрисуставная) терапия кортикостероидными препаратами,
иммунодепрессантами, диметилсульфоксидом, ингибиторами протеолитических
ферментов. Гидрокортизон вводят в крупные суставы в дозе 50-100 мг, в средние —
25-50 мг, в мелкие — 20-15 мг. Эффект от внутрисуставного введения гормонов
может отмечаться уже через несколько часов, но длительность его не превышает 5-7
дней. Поэтому через 5-7 дней необходима повторная инъекция (на курс 4-5
инъекций). Вместе с гидрокортизоном в полость сустава можно вводить
циклофосфамид (50- 100 мг) — 3-4 инъекции на курс, 1-2 раза в неделю. Местная
терапия на суставы может проводиться аппликациями ДМСО-бутадионового,
ДМСО-вольтаренового, ДМСО-индометацинового геля. Локальная терапия необходима
лишь при преобладании экссудативных проявлений. По показаниям назначаются
антианемические, гипотензивные, мочегонные и сердечные препараты, а также другие
средства симптоматической терапии.
Важным компонентом комплексного лечения
ревматоидного артрита является рациональная лечебная физкультура, массаж,
препятствующие образованию фиброзных сращений и анкилозов. Их начинают применять
очень рано, сразу после стихания выраженных экссудативных проявлений. Большое
внимание уделяется физиотерапии. В острой фазе назначается УФО, электрофорез
обезболивающих и противовоспалительных средств, в стадии пролиферации — тепловые
процедуры: УВЧ, парафин, озокерит, фонофорез различных веществ, включая гормоны.
Источник