Температура при ревматоидном артрите у женщин
Хоть точная причина появления артрита на сегодняшний день еще не выявлена, многие врачи говорят, что причиной артрита является аллергия, травма или инфекция. Но помимо этого, артрит также вызывается заболеваниями нервной системы, нарушением обменных процессов или даже нехваткой витаминов. Наиболее частой причиной являются инфекционные болезни. И если человеку не провести необходимое лечение, то он может стать инвалидом.
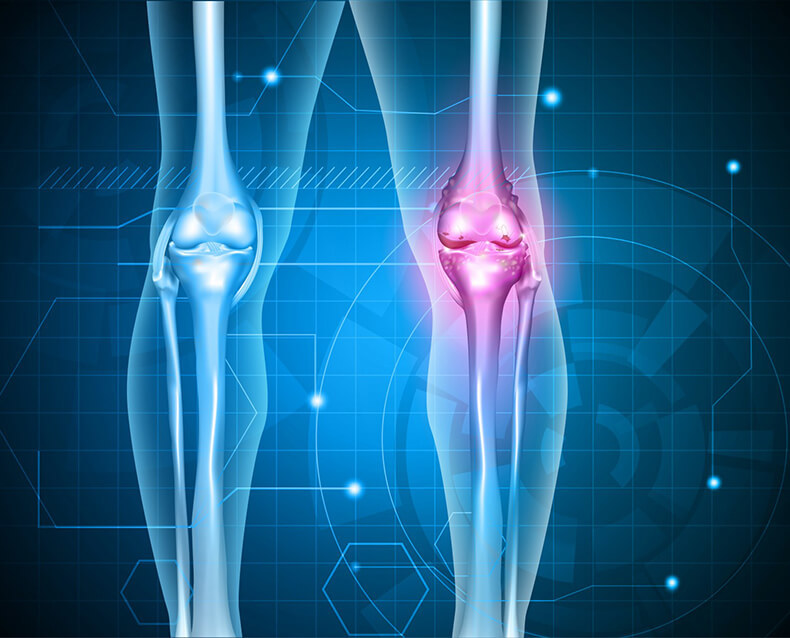
Ревматоидный артрит характерен тем, что суставы заражаются симметрично, становясь воспаленными и отечными. Боль усиливается ближе к утру. В конце дня она почти полностью проходит. В начале появления заболевания человек обычно спасается от дискомфортных ощущений с помощью физических упражнений. Но чем сильней прогрессирует заболевание, тем менее эффективным является данный способ. Затем, когда артрит инфицирует мелкие суставы, он переходит на крупные, начинают появляться характерные узлы, которые представлены мелкими плотными образованиями, находящимися на участке сгиба суставов. Часто присоединяются симптомы, как воспаление слюнных желез, боли в груди при дыхании, онемение конечностей, а также резь в глазах и светобоязнь.
Ревматоидный артрит: что делать при повышенной температуре
- Повышается ли температура при ревматоидном артрите, и что с ней делать
- Как может меняться температура при артрите
- Причины изменения температуры при артрите
- Чем опасны такие отклонения?
- При каком артрите может нарушаться температурный режим?
- Как понять, что температура меняется из-за артрита, а не от других болезней?
- Что нужно делать?
Подписывайтесь на наш аккаунт в INSTAGRAM!
Повышается ли температура при ревматоидном артрите, и что с ней делать?
Может ли быть лихорадка при артритах? Да, может: повышение температуры тела при артрите — обычное дело. Например, при ревматоидном артрите повышенная температура – один из основных симптомов заболевания у 50-70% больных. Особенно часто наблюдается высокая температура при поражении крупных суставов (коленного, тазобедренного).
Лихорадка вызвана несколькими причинами, но одной из главнейших является воспалительная реакция. У некоторых больных наблюдается постоянная лихорадка, у других эпизодическая, на фоне обострения болезни (может развиваться даже жар выше 38 градусов).

Как может меняться температура при артрите?
У больных различными видами артрита часто имеется нестабильный температурный режим, особенно если это ревматоидная форма артрита. Даже в течение одних суток температура может то увеличиваться, то уменьшаться, меняясь по несколько раз в день.
Подписывайтесь на наш канал Яндекс Дзен!
Статистически постоянная или частая лихорадка сопровождает примерно 50-70% всех случаев ревматоидного и инфекционного артрита. Бывает ли так, что даже при агрессивных видах артритов никогда не повышается температура? Такое бывает, но крайне редко.
Какие именно температурные рамки имеются при артритах? Как правило, лихорадка очень редко превышает 38 градусов при хроническом течении заболевания. Если речь идет о реактивных формах артрита, то есть вероятность повышения до 40 градусов.
При постоянной лихорадке температура редко превышает 37,2 градуса. При этом у ребенка лихорадка обычно серьезнее, чем у взрослых (из-за специфики иммунной системы детей), и часто доходит до 40 градусов. У взрослых столь серьезная лихорадка встречается редко.
Причины изменения температуры при артрите
В чем причина такого симптома на фоне артритов? Существует несколько основных причин, так или иначе завязанных на работе иммунной системы человека. Часто не сама болезнь приводит к жару, а сбои иммунитета.
Подписывайтесь на наш канал Яндекс Дзен!
Хроническая лихорадка при артрите редко бывает больше 37,7 градусов
Основные причины изменения температуры:
- Воспалительные процессы на фоне заболевания. Воспаление является одним из методов защиты иммунной системы, и именно воспаление чаще всего провоцирует развитие жара.
- Сбои в работе иммунной системы в целом. При аутоиммунных формах артрита иммунная система «бомбит» собственные ткани, подключая разные механизмы иммунного ответа (включая жар).
- Адекватный ответ иммунной системы. В данном случае жар возникает на фоне попадания инфекционных патогенов в суставную ткань. Отличительная черта данного иммунного ответа – температура понижается почти сразу же после принятия подходящих антибиотиков.
- Токсический эффект. Вызван разрушением суставной ткани и развитием патологических процессов из-за попадания в региональный кровоток продуктов полураспада суставной ткани.
Чем опасны такие отклонения?
Последствия постоянно протекающей лихорадки при артрите могут быть весьма плачевными. Серьезные осложнения возможны и при эпизодическом жаре, развивающемся при острых формах артритов (реактивных, инфекционных).
Самое серьезное осложнение – развитие системных аутоиммунных реакций. Они могут быть как практически безвредными (капиллярит), так и тяжело протекающими (васкулиты, поражающие почки и крупные сосуды).
К менее тяжелым осложнениям можно отнести общую слабость пациента, нарушение трудоспособности, временное ухудшение работы иммунной системы. Иногда может произойти ухудшение течения основного заболевания, ускорение его развития, усиление симптомов (прежде всего воспаления и боли).
Кроме того, после эпизодического жара возможно развитие хронической лихорадки (с температурой не выше 37,7 градусов), которую очень тяжело лечить (а иногда вообще не удается). Если у больного имеются вторичные заболевания (болезни сердца и сосудов, печени, почек, селезенки) – возможно их осложнение и возникновение обострений.
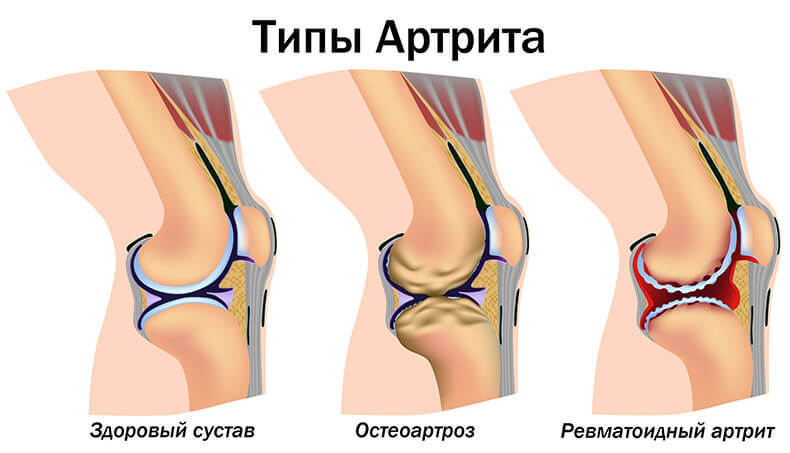
При каком артрите может нарушаться температурный режим?
При каких именно подвидах возможно развитие жара? Сделаем акцент лишь на самых часто встречаемых видах артрита и рассмотрим, как может меняться температура:
- остеоартрит — жар бывает очень редко, возможна лихорадка до 37,7 градусов;
- ревматоидная форма – жар бывает очень редко, как эпизодические формы, так и хронические;
- ювенильный (детский, он же болезнь Стилла) — лихорадка присутствует практически в 100% случаев, протекает длительно;
- инфекционный подвид — болезнь возникает из-да бактериальной или вирусной флоры, на которую иммунитет реагирует именно лихорадкой;
- псориатическая форма – возможны редкие эпизодические подъемы температуры до 37,7 градусов, но не более того.
Сколько дней может держаться температура при артрите? Если это реактивные формы заболевания, то обычно в течение одной-двух недель. Если это аутоиммунный процесс, то лихорадка может присутствовать вообще постоянно, периодически спадая или ослабевая.
Как понять, что температура меняется из-за артрита, а не от других болезней?
Лихорадка при артрите первые несколько дней обычно неспецифична, и очень тяжело понять, что причина кроется именно в этой болезни. Повышение температуры хорошо «маскируется» под банальную простуду – у пациента может ломить конечности, болеть голова, что только усиливает убеждение, что это простуда.
Подписывайтесь на наш канал VIBER!
Со временем (спустя несколько дней) список дифференциальных диагнозов существенно уменьшается, и становиться понятно, что причина именно в артрите.
Понять, что температура выросла из-за артрита, а не из-за простудных заболеваний, можно по следующим признакам:
- Лихорадка затянулась, и длится более недели.
- Нет симптомов, присущих инфекционным патологиям (синусит, насморк, боль в горе, кашель, общая слабость).
- Температурный режим не меняется: температура повышается и держится несколько дней, без существенных колебаний в разное время суток.
Если при обычной простуде или гриппе жар усиливается к вечеру, то здесь он либо присутствует постоянно, либо усиливается в любое время дня или ночи. Правда, особенно акцентировать внимание на этом признаке не стоит – у 40% больных при артрите жар усиливается к вечеру.
Самым лучшим решением будет посетить лечащего врача или, если вы ощущаете сильную слабость или боли в суставах, вызвать терапевта на дом.
Что нужно делать?
Если вы имеете хроническую лихорадку, то лечение должно проводиться под наблюдением врачей нескольких специализаций. Если хроническая лихорадка протекает тяжело (например, превышает 38 градусов), может быть показано лечение в условиях стационара.
Если речь идет об эпизодическом жаре (обычно температура держалась нормальной, но внезапно поднялась), то его нужно сбивать. Для этого можно применять в рекомендованной суточной дозировке нестероидные противовоспалительные средства.
Учтите: более 4-7 дней подряд использовать нестероидные противовоспалительные средства нельзя – возрастает риск развития тяжелых кровотечений в ЖКТ. При температуре менее 38,1 градуса можно использовать медикаменты попроще – например, Парацетамол.
Если сбить жар не удается, не пытайтесь превышать рекомендуемые дозы препаратов. Обратитесь к врачу или, если стало совсем плохо, смело вызывайте скорую помощь. Во время лихорадки не посещайте горячие ванны или душ – вы можете спровоцировать развитие системной инфекции и только ухудшить ситуацию.
Соблюдайте постельный и питьевой режим (не менее двух литров обычной воды в сутки, не считая чаев и кофе).опубликовано econet.ru.
Задайте вопрос по теме статьи здесь
P.S. И помните, всего лишь изменяя свое сознание — мы вместе изменяем мир! © econet
Источник
Некоторые пациенты жалуются на то, что у них поднимается или опускается температура при артрите. Представленное заболевание характеризуется тем, что при его развитии прогрессирует воспалительный процесс в костных структурах, вызванный токсинами и патогенными микроорганизмами, скопившимися в тканях. Состояние защитной системы у каждого человека, в зависимости от возраста и образа жизни, может быть разным, поэтому и течение заболевания отличается, сопровождаемся подъемом или снижением температуры тела.
Более того, если прогрессирует артрит, то на его фоне могут «всплывать» и другие болезни, которые не были вылечены окончательно, что усугубляет ситуацию. Врачи не рекомендуют оставлять повышенную температуру тела на самотек, надеясь, что она сама стабилизируется. Организму следует обязательно помочь, но делать это необходимо правильное, то есть комплексно.
Особенности
 Главной особенностью температуры при артрите выступает то, что во время приступа она может значительно повышаться, но когда состояние стабилизируется, она возвращается к нормальным показателям.
Главной особенностью температуры при артрите выступает то, что во время приступа она может значительно повышаться, но когда состояние стабилизируется, она возвращается к нормальным показателям.
Также отличительная особенность состоит в том, что температура может повышаться не во всем организме, как это бывает при локальном воспалении, или при заболеваниях внутренних органов, а лишь на том участке, где повреждены костные ткани. Тогда кожные покровы в области больного сустава становятся горячими, что ощутимо при пальпации.
Помимо этого имеется видимая гиперемия (покраснение) эпидермиса, сопровождаемая опуханием, и возникновением отечности. Если стадия заболевания завершающая, то пациент также испытывает боль, а его движения в зоне поражения становятся резко ограниченными, появляется дискоординация при ходьбе. Говоря о том, может ли быть температура во время приступа артрита, ответ скорее будет положительным. Более того, при наличии еще нескольких симптомов обязательно необходимо обратиться за врачебной помощью, и провести дополнительное обследование, после чего специалист сможет назначить корректное лечение.
Ухудшение
Если спросить у большинства пациентов, с установленным диагнозом артрит, о том наблюдались ли колебания в показателях температуры тела, то, вероятнее всего, они не смогут ответить на этот вопрос. Тем более, если патологический процесс только находится в стадии развития. Это обусловлено тем, что на ранних этапах болезнь протекает практически бессимптомно, и температуру можно было просто не заметить.

Нарушение координации движений при артрите
Сопутствующие симптомы патологии, такие как: нарушение двигательной способности сустава, проблемы с координацией и боль, возникают гораздо позже. Поэтому, зачастую повышение температура тела человек списывает на усталость (если она не слишком высокая), или же на вирусное заболевание.
Однако при постоянном контроле над своим здоровьем можно заметить, что температура то поднимается, то снова нормализуется (это происходит периодами). Именно такая закономерность должна стать первым звоночком для подозрений на развитие артрита, а вместе с ним и деструктивных процессов в тканях.
При своевременном обращении за квалифицированной помощью, например, сразу, после некоторой череды беспричинного жара у пациента, удастся диагностировать артрит еще на начальной стадии. Это позволит незамедлительно начать терапию, эффективность которой будет в разы выше, нежели если лечить уже запущенную болезнь.
Если у пациента будет диагностирован ревматоидный артрит, тогда его состояние будет равно противоположным, то есть, температура тела будет периодически снижаться.
Гипертермия
В медицине этот термин обозначает не что иное, как перегрев тела, и это может происходить по разнообразным причинам. Гипертермия наблюдается при различных заболеваниях, начиная от стандартного гриппа, и заканчивая сложными патологиями внутренних органов, или онкологиями.
По отношению к подобному состоянию пациента врачи делятся на два лагеря: одни считают, что гипертермия является основным симптомом артрита, другие наоборот, утверждают, что ее необходимо рассматривать как отдельное заболевание. Она может появляться под воздействием как экзогенных, так и эндогенных факторов, воздействующих на организм человека.

Гипертермия
В любом случае, если у пациента наблюдается гипертермия, то это говорит о том, что у него нарушена терморегуляция организма, что при артрите может быть на фоне неправильного обмена веществ. Что касается симптоматики, то она схожа с артритом.
Так, например, при воспалительном процессе пациент сталкивается с проблемой нарушения двигательной способности пораженных суставов и болью в мышцах, а при гипертермии могут появляться также мышечные боли и судороги.
Оба патологических состояния характеризуются неправильной работой функции кровообращения, нарушением водно-солевого баланса, и постоянным ухудшением общего состояния.
Что опасно
Колебания температуры тела у пациентов с артритом обусловлены неправильной работой иммунной системы. Если защитная функция находится в относительно нормальном состоянии, то повышение будет несущественным, и его можно даже не заметить. Такое состояние обусловлено выработкой антител с последующим синтезом активных веществ, на фоне которого и прогрессирует воспалительный процесс при ревматоидном артрите.
После того, как антитела были произведены, они негативно воздействуют на один из центров головного мозга, который и отвечает за процесс терморегуляции тела. И в результате этого начинается постепенное повышение температуры тела, которая находится в пределах 37˚- 39˚. Из этого можно сделать вывод, что чем выше показатель, тем сильнее воспаление и деструкция тканей.
 Но не стоит забывать и об обратном процессе, который наблюдается при понижении нормальных показателей температуры тела. Если происходит именно так, то организм человека настолько ослаблен, что не способен даже пытаться противостоять воспалительному процессу.
Но не стоит забывать и об обратном процессе, который наблюдается при понижении нормальных показателей температуры тела. Если происходит именно так, то организм человека настолько ослаблен, что не способен даже пытаться противостоять воспалительному процессу.
Причин подобного состояния может быть две: сильное истощение организма заболеванием, или проводилось сильнейшая гормональная или химиотерапия. При лечении пациента указанными методами, у него разрушается лимфоидная ткань, на фоне этого начинает недостаточно работать кора надпочечников, что приводит к невозможности организма продуцировать необходимое количество правильных гормонов.
Таким образом, можно сделать вывод, что снижение температуры тела – это более тревожный симптом, при котором следует безотлагательно обратиться за помощью.
Лихорадка
Рассматривая регулярные колебания температуры тела при артрите, многие врачи называют подобное состояние неправильной лихорадкой. Суть понятия заключается в том, что изменения показателей практически не имеют закономерности, то есть могут быть в одно время суток выше, в другое ниже, в третье оставаться нормальными. Человек может обратить внимание, на то, что в утренние часы отмечаются пониженные показатели, а вечерние, наоборот, повышенные.
 В зависимости от степени тяжести и стадии развития патологического процесса, клиническая картина также будет разниться. Люди при лихорадке практически всегда испытывают довольно быструю утомляемость, не способность выполнять физические действия, которые раньше не вызывали проблем, на фоне отсутствия аппетита отмечается истощение организма и стремительное снижение массы тела.
В зависимости от степени тяжести и стадии развития патологического процесса, клиническая картина также будет разниться. Люди при лихорадке практически всегда испытывают довольно быструю утомляемость, не способность выполнять физические действия, которые раньше не вызывали проблем, на фоне отсутствия аппетита отмечается истощение организма и стремительное снижение массы тела.
Практически всегда имеются незначительные боли в мышцах и повышенное потоотделение, конечности могут неметь и покалывать.
Особенность артрита в том, что он может обостряться в период холодов (зимой или осенью, ранней весной), когда человек может долго пребывать на холоде, а организму не хватает витаминов. Именно это заставляет пациента думать о том, что у него вирусная инфекция, и не проходить обследование у специалиста.
Приступы неправильной лихорадки наблюдаются, в основном, у пациентов старшей возрастной группы от 50 лет и более. Так же ее возникновение провоцируют полученные травмы, перенесенные хирургические вмешательства, хронические патологии, и даже неправильные инъекции.
Измерение
Как бы это ни казалось странным, но температуру тела еще необходимо уметь правильно измерять. Именно это может помочь пациенту в случае обнаружения колебаний показателей своевременно обратиться за помощью. Наиболее точные данные можно получить при использовании ртутных градусников. Прежде чем начать мерить температуру, его аккуратно встряхивают, так чтобы он не вылетел, желательно до отметки 35°.
 После этого необходимо протереть мышечную впадину от излишней влаги, если она имеется, иначе показатели могут быть неправильными, и разместить в ней термометр (не используйте градусники, у которых ртутный столбец поврежден или разделе). Носик со ртутью должен полностью перекрываться кожными покровами, для чего прижимают руку к телу, и остаются в таком положении на 10 минут.
После этого необходимо протереть мышечную впадину от излишней влаги, если она имеется, иначе показатели могут быть неправильными, и разместить в ней термометр (не используйте градусники, у которых ртутный столбец поврежден или разделе). Носик со ртутью должен полностью перекрываться кожными покровами, для чего прижимают руку к телу, и остаются в таком положении на 10 минут.
Для контроля показаний можно завести специальный температурный бланк или обычный блокнот, где необходимо фиксировать данные, полученные в утреннее и вечернее время каждый день. Такой метод диагностики артрита нельзя считать основным, но он явно поможет пациенту заметить, что в организме произошел некий сбой.
Действия
Естественно, что каждого пациента будет интересовать, как ему необходимо поступить в случае повышенной или пониженной температуры тела, нужно ли ее сбивать (повышать), или оставить как есть. Дать точный и правильный ответ на поставленный вопрос может исключительно лечащий врач, и только после полного обследования пациента, изучения результатов сданных анализов. Категорически не рекомендуется предпринимать какие-либо меры по нормализации температуры тела до тех пор, пока врачом не будет установлена истинная причина такого состояния.
Что касается лекарственных препаратов, то их прием также необходимо согласовывать с медиками. Иначе, при использовании неправильных средств можно только навредить самому себе, осложнив течение болезни.
Максимум, который разрешен пациенту для улучшения своего состояния, заключается только в растирании тела ладонями, что поспособствует улучшению кровообращения. В тех ситуациях, когда показатели температуры долгое время снижаются, или наоборот, повышаются, необходимо делать процедур до 10 раз в сутки (продолжительность не более пяти минут). В остальном назначать лечение, контролировать состояние пациента и эффективность терапии должен только лечащий врач.
Пациенту необходимо помнить, что если сейчас он будет халатно относиться к своему здоровью, то в последующем он может испытывать не только проблемы с нарушением двигательной способности суставов, но и их деформацией. Такие последствия могут привести к снижению качества жизни, а также к инвалидизации, если процесс будет совершенно запущен.
Лечение (видео)
Источник


