Упражнения от артроза плечевого сустава
Стоит ли делать прививку от гриппа? Какая польза, и какие опасности таит в себе вакцина от сезонного гриппа?
Вакцинация – популярный метод специфической профилактики гриппа, который активно применяется не один десяток лет. К сожалению, до сих пор у специалистов нет однозначного мнения о целесообразности прививания от гриппа. Одни видят в этом панацею, другие же, наоборот, твердят о вреде вакцин.
Аргументы «за»
Среди различных способов профилактики гриппа прививка является наиболее эффективным методом. Целесообразность вакцинации неоднократно продемонстрирована с помощью множества различных исследований и статистических подсчетов.
Одной из основных преимуществ прививки от гриппа в том, что она позволяет перенести заболевание (если все же произошло заражение) без осложнений. Это особенно важно для маленьких детей, лиц с хроническими заболеваниями и беременных.
Загрузка…
Осложнения от гриппа бывают настолько серьезными, что могут привести к смертельному исходу. После того, как в практику вошла массовая вакцинация против гриппа, смертность от этого заболевания значительно снизилась.
Вакцины нового поколения выпускается без ртутьсодержащих консервантов, а доза антигенов в них уменьшена, что делает их безопасными, но в то же время эффективными профилактическими средствами в отношении вирусов гриппа.
Согласно медицинским данным, вакцинация против гриппа примерно на треть уменьшает количество осложнений гриппа, требующих госпитализации. При этом количество смертельных исходов уменьшается вдвое. Другие исследования показывают, что вакцинация детей позволяет на 55-60% сократить число больничных, которые приходится брать матерям для ухода за больным ребенком.
В конце концов, прививка – это дешево. Если прививка действительно сработает, то на нее вы потратите в десятки раз меньше сумму, чем на лекарства для лечения гриппа.
Вопросы читателей
Здравствуйте.В прошлом году я переболела тем страшным гриппом(не помню,как называется Н1N1 или как-то так) 18 октября 2013 Здравствуйте.В прошлом году я переболела тем страшным гриппом(не помню,как называется Н1N1 или как-то так).Какова вероятность заболеть в этом году? Стоит ли сделать вакцинацию и сколько,приблизительно,это стоит сейчас. И какую прививку от гриппа можно сделать ребёнку 1,9 лет? Заранее спасибо за ответ. С ув.Светлана.
Посмотреть ответ Задать вопрос
Аргументы «против»
Несмотря на столь положительный эффект от применения вакцин, в настоящее время остается немало специалистов, выступающих против вакцинации от гриппа. Нередки случаи обострения аллергических заболеваний после прививки. Также некоторые пациенты жалуются на усиление симптомов межреберной невралгии, а также на проблемы со слухом и зрением.
Некоторые врачи придерживаются той точки зрения, что вакцинация подавляет иммунную систему организма. То есть, организм привыкает к вакцине, и может эффективно противостоять болезни только при прививании. Если же не привиться (или при серьезных изменениях вируса), то можно заболеть в очень тяжелой форме.
Недостатком прививки является тот факт, что не дает 100% гарантии. Вакцинированный человек может заболеть. В отношении вирусов гриппа прививка не дает стабильного иммунитета, поскольку вирус постоянно мутирует. Вакцину же изготавливают на основе старого штамма вируса, который, как правило, претерпевает определенных изменений.
Кому можно, а кому нельзя
Вакцинироваться от гриппа рекомендуется активно работающим людям, тем, кому болеть невыгодно. Школьникам, студентам, а также всем тем, кто проводит много времени в коллективах, также рекомендуется прививаться, поскольку они находятся в группе риска.
От противогриппозной (и любой другой) вакцины следует отказаться в случае:
- когда у пациента имеется аллергия на куриные яйца. Все дело в том, что основу вакцины составляют белки куриного яйца;
- когда после вакцинации обостряются аллергические или хронические заболевания;
- при наличии острых респираторных вирусных заболеваний с высокой температурой (после выздоровления должно пройти не менее двух недель);
- когда предыдущие прививки вызывали такие нежелательные последствия, как аллергия, высокая температура, резкая вспышка заболевания и другие.
ЧИТАЙТЕ ТАКЖЕ:
{
Источник
«Рост заболеваемости астмой связан с прививками»
Ранее появлялись мнения о возможной связи между вакцинацией (преимущественно цельноклеточной вакциной против коклюша) и развитием бронхиальной астмы. Центры по контролю и профилактике заболеваний США (Centers for Disease Control and Prevention) провели исследование среди 167 240 детей. Не было выявлено никакой зависимости между риском развития бронхиальной астмы и вакцинацией (от коклюша, дифтерии, столбняка, полиомиелита, кори, краснухи, паротита).
Результаты исследования CDC
«Вакцинация может привести к развитию аллергических реакций»
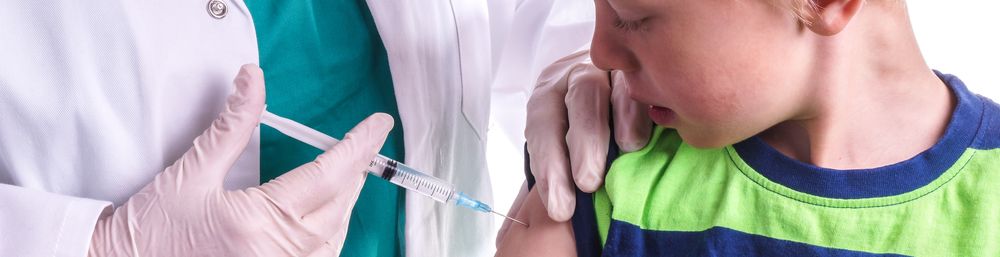
Аллергические реакции при вакцинации случаются, но довольно редко. А состояния, угрожающие жизни, отмечаются в единичных случаях. Даже если это произойдет, врачи быстро справятся с ситуацией. Важно, чтоб в клинике, где вы делаете прививки своему малышу или себе, был правильно оборудован прививочный кабинет. Важно помнить, что риск заболеть смертельно опасным заболеванием у непривитого ребенка гораздо выше всех рисков, связанных с развитием возможной аллергической реакции после прививки.
И нужно отметить, что к настоящему времени не обнаружено подтвержденных данных, что вакцинация у детей связана с развитием аллергии в будущем.
«Вакцинация от гепатита В — причина онкологических заболеваний крови»
Раньше высказывалось такое мнение, но сегодня эти данные опровергнуты! Проведение вакцинации никак не связано с возникновением онкологических заболеваний. Напротив, в настоящее время доказана защитная, профилактическая роль вакцинации от гемофильной инфекции по отношению к острому лимфобластному лейкозу. Подробнее…
«Прививки – причина аутоиммунных заболеваний»
Может ли вакцинация спровоцировать развитие аутоиммунных заболеваний, если человек к ним предрасположен? В настоящее время этот вопрос тщательно изучается, и такую возможность нельзя исключить.
Есть единичные случаи связи:
- вакцинации от кори и аутоиммунной тромбоцитопении (разрушения тромбоцитов в крови),
- прививки от бешенства и диссеминированного энцефаломиелита (заболевания нервной системы),
- вакцинации от свиного гриппа и синдромом Гийена-Барре (тяжелым неврологическим заболеванием).
Однако, эти случаи единичные и нуждаются в дополнительной проверке. И вред от не проведенной вакцинации превышает возможные риски побочных эффектов.
«Безопаснее вводить раздельно вакцины от кори, краснухи и паротита, чем сразу все»
Нет доказательств, что тройная вакцина приводит к серьезным побочным эффектам. Также нет доказательств, что разделение вакцины на три отдельные компонента будет иметь преимущества. А вот увеличение количества доз и интервалов между ними может увеличить вероятность заболевания. К тому же раздельная вакцинация означает три посещения клиники, три укола – это дискомфорт для ребенка.
«Из-за вакцинации «живой» вакциной увеличивается заболеваемость краснухой»
Вакцинация против кори, краснухи и эпидемического паротита проводится живыми аттенуироваными (ослабленными) вакцинами, когда в результате многократной обработки вирус теряет способность вызывать заболевание, но сохраняет иммуногенность. Иммунитет после краснушной вакцины сохраняется в среднем в течение 20 лет.
Вакцинация против краснухи показала высокую эффективность в борьбе с этим заболеванием. В России, начавшей массовую вакцинацию только в 2002-2003 годах, к 2012 году заболеваемость упала до 0,67 на 100 000 человек. Были случаи среди студентов, реже – среди подростков, но инфекция не распространялась. 90.7% больных краснухой — это непривитые, а также люди с неизвестным прививочным анамнезом (когда нет достоверных сведений о вакцинации).
«АДС : ослабленные модификации могут приводить к летальному исходу»
В состав вакцины АДС входят анатоксины – бактериальные токсины возбудителей дифтерии и столбняка, обезвреженные длительным воздействием формалина и высокой температуры. Они не вызывают токсического эффекта, как при болезни, но сохраняют иммуногенные свойства. АДС вводится детям от 3 месяцев до 6 лет вместо АКДС в том случае, если они переболели коклюшем или АКДС им противопоказана. По количеству анатоксинов АДС соответствует АКДС (в АКДС несколько больше столбнячного анатоксина, чем в АДС, а содержание дифтерийного анатоксина аналогичное). После 7 лет для ревакцинации применяется вакцина АДС-М с меньшим содержанием анатоксинов.
Анатоксины вызывают слабые реакции. И частота их меньше, чем при введении вакцин, содержащих коклюшный компонент. Редкие случаи анафилактического шока и анафилактических реакций описаны только у взрослых. А местная аллергическая реакция встречается у тех, кто многократно получал АС (столбнячный анатоксин).
«В вакцинах содержатся компоненты, нарушающие репродуктивную функцию»
Адъюванты (вещества в вакцинах, которые нужны для усиления иммунного ответа), подтвердили свою безопасность. Были проведены исследования по оценке репродуктивной функции и влиянию на эмбрион. Более того, вакцинация от эпидемического паротита позволяет предупредить развитие орхита (воспаления яичка), который часто приводит к необратимому бесплодию у мужчин. А вакцинация от вируса папилломы человека позволяет сохранить репродуктивное здоровье женщин, предупреждая развитие рака шейки матки.
«Антибиотики и другие адъюванты очень опасны для здоровья ребенка»
Добавление антибиотиков в некоторые вакцины при их изготовлении предотвращает бактериальное обсеменение (рост количества бактерий).
Вакцины также содержат адъюванты: желатин, альбумин, сахарозу, лактозу, глицин. Эти компоненты делают вакцины эффективными и безопасными при длительном хранении. Изготовление вакцин без адъювантов пока невозможно, так как это сильно снижает их безопасность и эффективность.
«Вакцины содержат гидроокись алюминия — она вызывает слабоумие»
Среди противников прививок есть мнение, что алюминий проникает в мозг, приводит к деменции (слабоумию), рассеянному склерозу, подкожные узелки после прививки не проходят годами, развиваются хронические миалгии (боли в мышцах).
На самом деле алюминий — один из наиболее часто встречаемых металлов в природе. Он постоянно присутствует в воздухе, пищевых продуктах, а также напитках. Грудные дети больше получают алюминия через грудное молоко матери или смесь, чем через прививку.
Алюминий, используемый в вакцинах, служит для улучшения иммунного ответа. Его использование позволяет снизить дозу вакцинального антигена и широко применяется в иммунологии более 70-ти лет. Большая часть алюминия, попадающего в организм, быстро удаляется, не вызывая побочных эффектов со стороны костно-мышечной или нервной систем.
«В прививках есть формальдегид — он смертельно опасен»
Формальдегид действительно используется в ряде вакцин для ослабления дифтерийного и столбнячного токсинов, а также для снижения активности вирусов. Но следовые количества этого вещества, которые есть в вакцинах, абсолютно безопасны. Кстати, формальдегид содержится в таких предметах, как туалетная бумага, тушь для ресниц, а также в некоторых напольных покрытиях. Человек также имеет следовые количества формальдегида в своем организме. Так что не стоит опасаться!
«Фенол, который содержится в пробе Манту, может вызвать шок, конвульсии, сердечную недостаточность, смерть»
В составе туберкулина, который вводят при проведении реакции Манту, в качестве растворителя присутствует фенол в количестве 250 мкг. Это средство предотвращения осложнений внутрикожных инфекций. Фенол давно используют в фармацевтических составах как антисептик. Он есть в препаратах для внешнего применения при заболеваниях кожи, среднего уха, в вагинальных и ректальных свечах, инъекциях сывороток, инсулина, соматотропина.
Фенол образуется и в тканях нашего организма. Он содержится в крови и моче, частично выделяется с калом. Кроме того, фенол присутствует в сырах, рыбе, курином мясе, чае. Токсичным для организма фенол становится в дозах, свыше 70 мг/кг, то есть в 2000 раз превышающих дозу в вакцинах.
Источник
Итак, мы поговорили об общих противопоказаниях к прививкам (https://www.stranamam.ru/article/4371778) и дошли до вопроса о особых состояниях. При которых прививки могут быть отложены или даже запрещены. Необходимо подробно обсудит все частные вопросы противопоказаний и ограничений в вопросах прививок.
Если иммунодефицит.
Процесс вакцинации – это иммунная реакция организма с активной работой всех звеньев иммунитета, поэтому, чтоб он прошел относительно гладко, нужно, чтобы система иммунитета была здоровой и адекватно работала. Так бывает не всегда. Иногда возникают состояния иммунодефицита, временного или постоянного нарушения иммунитета с не адекватными или сниженными реакциями на казалось бы обычные раздражители – болезни, элементы питания и лекарства. Поэтому, в инструкциях по противопоказаниям вопрос иммунодефицита рассматривается отдельно.
Прежде всего это связано с тем, что у детей с иммунодефицитами повышается риск вакцинации живыми вакцинами. Они хотя и ослаблены, но чисто теоретически могут быть вредны сильно подорванному иммунитету. К таким осложнениям относят вакцино-ассоциированный полиомиелит при закапывании живой полиомиелитной вакцины. Кроме того, таким малышам опасны будут бцж и вакцина от краснухи, партита и кори. Но как же заподозрить наличие иммунодефицита, ведь поголовное тестирование и иммунограммы не делают? Есть определенные проблемы здоровья, которые позволят вам и врачу задуматься о проблемах в иммунной системе. Это прежде сего тяжелые, рецидивирующие гнойные процессы, развитие аноректальных свищей, постоянная молочница полости рта, частые пневмонии, упорное течение экземы, себорея, снижение в крови тромбоцитов, наличие родственников с проблемами иммунитета. Таким деткам заменяют вакцины на убитые, и проводят обследование, а бцж таким детям не проводят.
Нельзя вакцинировать детей, кого недавно лечили иммуносупрессивными препаратами, если их лечат гормонами, особенно внутрь или в ингаляциях. После приема этих препаратов и вакцинацией должно пройти не менее трех-шести месяцев.
Внимание!
Не относятся к признакам иммунодефицитов общая астения, это когда «ребеночек слабенький», частые простуды, длительное выздоровление. Такие дети после выздоровления или в ремиссии прививаются в общем порядке. Со стороны врача будет неправомерным отказ от вакцинирования ребенка (но тут решают родители, они могут написать отказ). Кроме того, не относятся к проблемам иммунитета незначительные сдвиги в иммунограмме при отсутствии клиники.
Когда нельзя делать бцж?
Бцж – это ослабленные живые микобактерии туберкулеза, они дают местный внутрикожный процесс. Такую прививку нельзя делать малышам менее 2 кг весом при рождении. Это объясняется тонкостью кожи, при котором очень трудно правильно ввести препарат – внутрикожно. Их обычно прививают по мере прироста веса, обычно на втором этапе выхаживания в детской больнице. Повторно в 6 и 14 лет бцж нельзя делать, если от первых образовался рубец-келоид.
Когда нельзя делать акдс?
Детям с прогрессирующей патологией нервной системы отменяют коклюшный компонент прививки, делая адс. Особенно это при склонности к судорогам. Противопоказано акдс при развитии не связанных с температурой судорог, подозрении на эпилепсию. Таким детям вообще прививки под большим вопросом.
Однако, не является противопоказанием появление на предыдущее введение судорог при лихорадке, однако, перед введением и после него сразу с профилактической целью назначают жаропонижающие. И стоит заменить нашу отечественную вакцину на бесклеточную, по типу инфанрикс или пентаксим.
Вакцину нельзя вводить сразу после болезни, надо дать организму прийти в себя, срок от орви до вакцинации минимум 2-3 недели.
Когда нельзя вводить кпк?
Нельзя вводить эти вакцины, если у детей ранее отмечались реакции при лечении антибиотиками по типу гентамицина, амикацина и им подобных. В вакцине содержатся следы этих препаратов. Импортная вакцина кпк готовится на куриных эмбрионах и может быть опасна детям, кто имеет аллергию на куриный белок. Отечественная готовится на перепелином яйце и не опасна таким малышам.
Когда нельзя делать гепатит в?
Мы уже говорили, что эту прививку нельзя делать, если есть аллергия на дрожжи, и если есть указания на то, что в семье есть случаи рассеянного склероза.
Если малыш заболел острой инфекцией?
Всегда при возникновении острых инфекций (кишечных, простудных, кожных и прочих) изменяется работа иммунной системы, она направляет все силы на борьбу с неприятелем и дополнительная нагрузка на организм может дать сбои и негативную реакцию. Поэтому, в обычных условиях, когда нет никаких смертельных угроз эпидемий бубонной чумы или смертельной лихорадки, детей, пока они не переболеют острым заболеванием, не прививают ничем. В среднем при обычной простуде или легкой кишечной инфекции после полного выздоровления дают мед.отвод от прививок на две недели. А если это была ангина, бронхит – то на месяц, а при пневмонии могут и дольше.
Если же это были тяжелые острые инфекции нервной системы, такие как энцефалит и менингит, детей прививают вообще только через полгода.
Если малыш имеет хроническую болезнь?
Также, как и при острых инфекциях и болезнях, детей при обострениях любой хронической болезни нельзя прививать никакими вакцинами, даже капельками от полиомиелита. Вакцинировать ребенка можно на фоне ремиссии, которая произошла самостоятельно или после лечения либо достигнув минимально возможной активности процесса и предварительно проведя ребенку особую подготовку. Если применяется иммуносупрессивная терапия или гормоны для достижения ремиссии, тогда вакцинация также отменяется, иммунитет может дать неадекватную реакцию.
Для таких детей вакцинация проводится по специальным схемам, календарь у них свой, индивидуальный, разрабатывается врачом-педиатром или иммунологом. Вакцинация проводится на фоне «прикрытия» препаратами или базисной терапии.
Что к противопоказаниям не относится?
Есть ряд особых состояний, которые и часть врачей ошибочно принимает за противопоказания, и пациенты упорно расценивают как препятствие к вакцинации. Их называют ложными противопоказаниями, которые не могут быть причиной отвода.
В среднем реально медотвод от всех или многих прививок обнаруживается примерно у 1-2% детей, у всех остальных причины медотвода являются «социально-значимыми», а не реальными. Часто имея в карточке цветистый диагноз «пэп», энцефалопатии, дисдактериоза или анемии, рахита, аллергии, дерматита, дети имеют и медотвод от прививок, причем практически пожизненный. Позиция эта с точки зрения медицины неверная, так как часть этих диагнозов не имеет под собой реальной силы, кроме ужаса родителей от страшно-непонятных слов.
А в нашей медицинской среде наличие медотвода в карточке по причине как:
— перинатальная энцефалопатия
— неврологические отклонения стабильного течения,
— астма с аллергией, экземы,
— а также пороки сердца
— анемия,
— проблемы с тимусом,
Является распиской в собственной не компетенции в вопросах иммунопрофилактики. Нет, конечно, такие состояния требуют особого подхода в вопросах прививок, но полностью давать отвод с медицинской точки зрения тут нельзя, необходимо разработать гибкую и правильную схему прививок.
О термине пэп я уже писала в своих материалах ранее и не буду подробно останавливаться, диагноз говорит, что у «ребенка что-то с головой» (а читать надо у доктора….). Соответственно такой диагноз и отводом от прививок быть не может. Если что-то смущает, нужно сходить к хорошему неврологу и посмотреть малыша, врач же и уточнит о прививках, обычно такие дети оказываются вполне здоровыми.
Наличие анемии мы тоже уже обсуждали, у детей в возрасте от 3 до примерно шести месяцев она вообще носит явление физиологической. Кроме того, количество красных кровяных клеток никак не влияет на иммунитет – за него отвечают не эритроциты, а лимфоциты. Поэтому, легкая анемия – это не повод отказа от прививок. А тяжелая анемия – это повод для обследования, она обычно имеет серьезные причины.
О дисбактериозе даже и говорить не хочу, это слово для меня – как ругательство, тот кто оставит его диагнозом – двоечник и прогульщик занятий в медуниверситете! Нормальные доктора знают, что эта отписка – когда не знаешь, что делать и как!
При аллергии и пороках сердца дети ослаблены, и прививочные инфекции у них протекают гораздо тяжелее, нежели у обычных здоровых детей. И мы рекомендуем прививать таких детей по разумной индивидуальной схеме, но в первую очередь. Ведь приступы коклюшного кашля малышу с пороком сердца могут стать смертельными. Аллергия – это не вечное заболевание, она имеет периоды активности и ремиссии, поэтому, можно плавно медикаментами ввести малыша в ремиссию и привить его! А применение гормональных мазей не подавляет иммунитета, они же применяются на коже.
Конечно, каждый случай надо рассматривать отдельно и давно пора подходить к вопросу вакцинации более индивидуально, это поможет снизить риски и осложнения. Но решать только вам!
Источник

