Височно нижнечелюстной артроз у детей

Артроз ВНЧС – патология височно-нижнечелюстного сустава, обусловленная дистрофическими изменениями в его тканях. Артроз ВНЧС проявляется постоянной тупой или ноющей болью в суставе, наличием хруста, щелканья, скованности, тугоподвижности, ограничением открывания рта. Диагностике артроза ВНЧС помогает проведение пальпации сустава, оценка амплитуды движения нижней челюсти, изучение диагностических моделей, рентгенография, артрография и томография ВНЧС, ортопантамография, ЭМГ. Лечение артроза ВНЧС может включать ортопедические мероприятия (избирательное пришлифовывание зубов, протезирование и др.), лечебную гимнастику, массаж, физиотерапию.
Общие сведения
Артроз ВНЧС — хроническое заболевание, вызванное дистрофическими процессами в тканях сочленения (склерозом, дегенерацией суставного хряща) и сопровождающееся нарушением функции височно-нижнечелюстного сустава. Артроз ВНЧС относится к числу распространенных проблем: согласно статистическим данным, признаки артроза той или иной степени присутствуют у половины людей старше 50 лет и почти 90% 70-летних пациентов обоего пола. В молодом и среднем возрасте артроз ВНЧС чаще встречается среди женщин. Решением вопросов сохранения и восстановления функции ВНЧС, пораженного артрозом, занимается ряд клинических дисциплин: стоматология (ортопедия, ортодонтия), челюстно-лицевая хирургия, ревматология, травматология, физиотерапия.
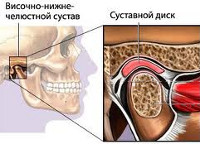
Артроз ВНЧС
Причины
Артроз ВНЧС является мультифакторной патологией, которая может вызываться причинами местного и общего характера. К числу общих факторов, способствующих развитию артроза ВНЧС, относят генетическую отягощенность, эндокринопатии, сосудистые, системные и инфекционные заболевания. Местные причины могут включать:
- хронический артрит ВНЧС
- неправильный прикус
- частичную адентию (главным образом, отсутствие моляров нижней челюсти)
- бруксизм и патологическую стираемость зубов
- неправильную постановку пломб на жевательные поверхности зубов и некорректное протезирование
- травмы и операции на височно-нижнечелюстном суставе в анамнезе и др.
Фактором риска развития артроза ВНЧС у женщин является менопауза и возрастное снижение синтеза женских половых гормонов, принимающих участие в метаболизме хрящевой и костной ткани. Нередко местные и общие факторы сочетаются между собой, усугубляя течение артроза ВНЧС.
Патогенез
Механизм развития артроза ВНЧС связан с несоответствием нагрузки на сустав пределу его физиологической выносливости. В результате микро- и макротравм, воспаления, метаболических и нейродистрофических процессов изменяется нагрузка на суставные поверхности, нарушается синхронизация функционирования обоих височно-нижнечелюстных суставов, возникает дисфункция жевательных мышц. Все эти процессы в результате приводят к ухудшению трофики хряща, потере его эластичности, дистрофии и деструкции. Параллельно развивается перестройка костной ткани: образуются костные разрастания (остеофиты), головка нижней челюсти приобретает булавовидную, грибовидную или крючковидную форму, микроскопически в ней определяются явления остеопороза и остеосклероза. Закономерным итогом описанных патологических процессов становится деформация и нарушение конгруэнтности суставных поверхностей, асинхронность движений в нижней челюсти.
Классификация
С учетом выявляемых рентгенологических изменений различают склерозирующий и деформирующий артроз ВНЧС. В первом случае изменения представлены выраженным склерозом костных поверхностей и сужением суставных щелей. Рентгенологическими признаками деформирующего артроза ВНЧС служат уплощение суставной ямки, суставной головки и бугорка, разрастание экзофитов на суставных поверхностях; в далеко зашедших случаях – выраженная деформация суставной головки нижней челюсти.
В зависимости от происхождения артрозы ВНЧС могут быть первичными и вторичными. Первичные артрозы возникают без предшествующей патологии суставов (обычно в пожилом и старческом возрасте) и носят полиартикулярный характер. Развитие вторичного артроза ВНЧС этиологически связано с предшествующей травмой, воспалением, обменными или сосудистыми нарушениями и т. д.; поражение в большинстве случаев моноартикулярное.
На основании клинико-рентгенологических данных в течении артроза ВНЧС выделяют 4 стадии:
- I (стадия начальных проявлений) – клинически отмечается нестабильность в суставе; рентгенологически выявляется умеренное неравномерное сужение суставной щели, обусловленное дегенерацией суставного хряща.
- II (стадия выраженных изменений) – в клиническом аспекте соответствует развернутой симптоматике; рентгенологические изменения характеризуются склерозом и оссификацией мыщелкового отростка нижней челюсти.
- III (поздняя стадия) – функция ВНЧС ограничена; рентгенологические признаки полной дегенерации хряща, массивного склероза суставных поверхностей, костных разрастаний, укорочения мыщелкового отростка, уплощения суставной ямки.
- IV (запущенная стадия) — развитие фиброзного анкилоза ВНЧС.

КТ ВНЧС. Артроз правого височно-нижнечелюстного сустава: деформация мыщелка нижней челюсти, сужение суставной «щели», остеофиты.
Симптомы артроза ВНЧС
Артроз ВНЧС развивается исподволь; симптоматика нарастает постепенно, поэтому пациент на первых порах не обращает внимания на происходящие изменения. Ранними признаками артроза служат щелканье, хруст, утренняя скованность в ВНЧС, которая исчезает в течение дня. В дальнейшем при функциональной нагрузке сустава (жевании, разговоре и пр.) присоединяются тупые боли; в случае развития реактивного синовита боли становятся ноющими, постоянными; обостряются при перегрузке сустава, в холодную погоду или к вечеру.
Через несколько месяцев после появления первых признаков артроза ВНЧС становится заметным ограничение амплитуды движения нижней челюсти, тугоподвижность сустава, при открывании рта смещение челюсти в больную сторону, асимметрия лица. На стороне поражения могут возникать ощущения онемения, покалывания кожи, глоссалгия, оталгия, снижение слуха, боль в глазу, головная боль.
Диагностика
Диагноз артроза ВНЧС основывается на основании клинических, рентгенологических и функциональных данных. При обращении к стоматологу-ортопеду производится анализ жалоб, осмотр полости рта, пальпация жевательных мышц и ВНЧС, определяется амплитуда движений и т. д. Обследование окклюзионных контактов осуществляется путем изучения диагностических моделей челюстей.
С помощью рентгенографии ВНЧС, как правило, обнаруживаются уже выраженные изменения; ранние признаки артроза ВНЧС позволяет выявить компьютерная томография (КТ ВНЧС или КЛКТ ВНЧС). Дополнительно может проводиться артрография ВНЧС, ортопантомография челюстей. С целью оценки активности жевательных и височных мышц при артрозе ВНЧС показана электромиография. Для изучения функции ВНЧС используется реография, артрофонография, аксиография, гнатография.
При необходимости пациенту с артрозом ВНЧС назначается консультация ортодонта, ревматолога, эндокринолога и других специалистов. Артроз ВНЧС следует отличать от артрита ВНЧС, мышечно-суставной дисфункции, хондромы, остеохондромы, остеомы суставного отростка и др.

КТ ВНЧС (корональная реконструкция, этот же пациент). Признаки артроза правого ВНЧС.
Лечение артроза ВНЧС
При выявлении артроза ВНЧС необходимо проведение комплекса стоматологических (терапевтических, ортопедических, ортодонтических), физиотерапевтических лечебных мероприятий. На время основного курса лечения пациенту с артрозом ВНЧС рекомендуется щадящая диета, уменьшение нагрузки на пораженный сустав (ограничение жевания, разговоров и пр.), исключение перенапряжения.
На этапе стоматологического лечения устраняются факторы, приводящие к перегрузке элементов сустава (дефекты зубных рядов, нарушения окклюзии, нарушения прикуса) может быть показано избирательное пришлифовывание зубов, замена пломб, изготовление и установка искусственных коронок, мостовидных или съемных зубных протезов, ношение съемных ортодонтических аппаратов, капп, брекетов и т. п.).
Для купирования болевого синдрома при артрозе ВНЧС используются НПВС в виде таблеток или мазей. Для улучшения питания хрящевой ткани применяются хондропротекторы. Из физиотерапевтических процедур при артрозе ВНЧС рекомендуется ультразвуковая терапия, ультрафонофорез, электрофорез, лазеротерапия, магнитотерапия, гальванотерапия, флюктуоризация, парафинотерапия, озокеритотерапия, инфракрасное облучение, микроволновая терапия и др. Физиотерапия сочетается с массажем жевательных мышц и области сустава, специальной лечебной физкультурой.
При привычном вывихе нижней челюсти или поздних стадиях артроза ВНЧС, показано хирургическое лечение (удаление суставного диска, удаление суставной головки либо удаление головки с замещением трансплантатом).
Прогноз и профилактика
Важным условием благоприятного прогноза и профилактики артроза ВНЧС является своевременное и рациональное протезирование зубов, нормализация прикуса, устранение сопутствующих заболеваний. В запущенных стадиях восстановление полноценной функции сустава без оперативного лечения невозможно. Пациенты с артрозом ВНЧС должны состоять на диспансерном учете у стоматолога, проходить необходимые лечебные курсы.
Источник

Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
Боль в суставах, артриты сопровождают многие заболевания, следуют за ними, или могут предшествовать типичной картине острого воспалительного процесса. Артралгия с наличием признаков местного воспаления характерна для более 200 заболеваний. Она может быть ведущим симптомом или одним из сопутствующих проявлений.

НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Основные понятия
Артриты (от латинского artr – сустав, itis – воспаление) – воспалительные поражения суставов, различающиеся по происхождению, локализации, проявлениям, но имеющие общие черты местного воспаления и поражения внутренней оболочки сустава.
Среди всех ревматологических проявлений в детском возраста наиболее распространен реактивный артрит. В более старшей возрастной группе он развивается у молодых людей до 40 лет. В большинстве проявлений связан с острой кишечной инфекцией, вызванной энтеробактериями, и острой урогенитальной хламидийной инфекцией. Могут провоцировать развитие реактивных артритов и респираторные микоплазменные и хламидийные инфекции (Mycoplasma pneumoniae et Chlamydia pneumonia).
Реактивный артрит (РеА) – острое воспаление суставов негнойного характера, симптомы развиваются спустя не позже 1 месяца после острой кишечной или мочеполовой инфекции, связан с антигеном гистосовместимости НLА-В27. Может быть обусловлен развитием опосредованного иммунологического воспаления после вакцинации, при гриппе, туберкулезе и другой инфекции.

Таким образом, истинной причиной заболевания служит не инфекционное воспаление, спровоцированное возбудителем, а поражающее действие иммунных комплексов, провоцирующее типичное поражение сустава с внутрисуставным накоплением жидкости.
Классификация в МКБ-10
Все они относятся к классу инфекционных артропатий: в МКБ-10 код М 00-М 03.
Код М 02 в МКБ-10 – реактивные артропатии
Код М 02.0 в МКБ-10 – артропатия, сопровождающая шунт кишечника
Код М 02.1 в МКБ-10 – постдизентерийная артропатия
Код М 02.2 в МКБ-10 – постиммунизационная артропатия
Код М 02.3 в МКБ-10 – болезнь Рейтера
Код М 02.8 в МКБ-10 – другие реактивные артропатии
Код М 02.9 в МКБ-10 – реактивная артропатия неуточненная
Классификация реактивного артрита (Таблица 1)
| Реактивный артрит | Рабочая классификация |
| По этиологии | 1. Артриты урогенитальные (чаще всего вызваны Chlamidia trachomatis). 2. Артриты после кишечной инфекции. 3. Артриты, вызванные другой вирусной или бактериальной инфекцией. 4. Артриты септические. Пункты 3 и 4 в практике ревматологи часто объединяют в группу РеА, хотя таковыми они не являются. |
| Течение | 1. Острый – до 6 месяцев. 2. Затяжной – до 12 месяцев. 3. Хронический артрит – более 12 месяцев. 4. Рецидивирующий (наличие повторной атаки спустя не меньше 6 месяцев от начала ремиссии). |
| По степени активности | 1. Высокая. 2. Средняя. 3. Низкая. 4. Ремиссия. |
| Развитие функциональной недостаточности (ФНС) | 1. Сохранена профессиональная возможность. 2. Утрачена профессиональная возможность. 3. Утрачена возможность к самообслуживанию. |
Наиболее частая локализация поражений суставов (Таблица 2)
| Причины артрита | Типичное поражение суставов |
| Дизентерия | Симптомы олигоартрита нижних конечностей и сакроилеита |
| Иерсиниоз | Крупные суставы ног, крестцово-подвздошные суставы, пяточные кости |
| Язвенный колит | Плечевые, тазобедренные, двусторонний сакроилеит, спондилоартрит |
| Болезнь Крона | Плечевые, локтевые, сакроилеит, спондилоартрит |
| Гонококковый | Моноартрит нижних конечностей |
| Болезнь Рейтера | Коленные, плюснефаланговые, сакроилеит спондилоартрит |
| Туберкулез | Тазобедренные, коленные, позвоночник |
| Бруцеллез | Лучезапястные, межфаланговые, локтевые, тазобедренные, коленные, крестцово-подвздошные |
Симптомы
- Симптомы общей интоксикации: повышение температуры от субфебрильных цифр до высокой лихорадки, выражена общая слабость, отмечается снижение аппетита и веса.
- Симптомы поражения суставов: реактивный артрит несимметричный; характерно поражение как крупных, так и мелких суставов ног – голеностопного, коленного и суставов стоп, особенно больших пальцев. Реже поражаются суставы пояса верхних конечностей: плечевые, грудино-ключичные или височно-нижнечелюстные, крестцово-подвздошные. Одновременно поражается не более шести суставов.
- Развитие воспаления в зонах прикрепления суставов и связок к костям (энтезисов). Наиболее часто развивается тендовагинит пальцев стоп или кистей, области пяток.
- Поражение слизистых оболочек: симптомы конъюнктивита при поражении глаз, уретрита и кольцеобразного баланита, цервицита у женщин при поражении мочеполовой системы, болезненных эрозий на слизистой полости рта.
- Признаки кератодермии: очаги гиперкератоза подошвенной части стоп или кистей.
- Признаки поражения ногтей (чаще пальцев стоп).
- Сочетанные поражения других органов:
- аортит (воспаление стенки аорты);
- миокардит;
- недостаточность митрального клапана;
- миозит – поражение скелетных мышц;
- полиневрит – появление симптомов поражение периферической нервной системы;
- увеличение лимфатических узлов (например, группы паховых при урогенитальной патологии).
Дополнительные методы диагностики артритов
- Инструментальные:
- рентгенография сустава;
- спиральная компьютерная или магнитно-резонансная томография;
- остеосцинтиграфия;
- спектроскопия ЯМР;
- УЗД сустава;
- артроскопия.
- Лабораторные:
- общеклинические;
- биохимическое исследование;
- иммунологические;
- иммуноэлектрофорез;
- исследование синовиальной жидкости.
Информацию о том, какие изменения в результатах лабораторных и инструментальных обследований можно ожидать, мы систематизировали в Таблице 3.
| Методы диагностики | Изменения при РеА |
| Лабораторные | |
| ОАК | Снижение уровня гемоглобина, лейкоцитоз, тромбоцитоз, увеличение СОЭ |
| Биохимическое исследование | Увеличение СРБ, гиперфибриногенемия |
| Иммунологическое исследование | Повышение уровня IgА, гипергаммаглобулинемия, НLА-В27 в 60-80%. |
| Инструментальные | |
| Рентгенография сустава | Эрозии, наряду с субхондральным склерозом, костная пролиферация, остеосклероз или остеопороз при затяжном и хроническом течении, периостит |
| УЗД сустава | Истончение хрящей, утолщение и деформация поверхностей сустава, воспалительный внутрисуставной выпот, гипертрофия синовиальной оболочки, отек окружающих тканей |
| Синовиальная жидкость | Низкая плотность муцинового сгустка, нейтрофильный лейкоцитоз |
Дифференциальная диагностика реактивного артрита
Дифференциальная диагностика РеА приведена в Таблице 4.
| Признаки | Болезнь Рейтера (урогенитальный реактивный артрит) | Ревматоидный артрит | Системная склеродермия | Псориатический артрит | Системная красная волчанка |
| Пол | Преимущественно мужчины | 80% женщины | 80% женщины | Мужчины и женщины с одинаковой частотой | 90% женщины |
| Возраст | 18-30 лет | 10-55 лет | 30-50 лет | 20-45 лет | 30-40 лет |
| Начало | Острое | Острое, подострое, хроническое | Постепенное | Постепенное | Подострое |
| Предшествующие факторы | Симптомы кишечной инфекции, венерические заболевания, травма | Вирусная инфекция, промышленное и бытовое химическое воздействие, переохлаждение, травма, стресс | Вирусная инфекция, промышленное и бытовое химическое воздействие, переохлаждение, травма, стресс | Нервное перенапряжение | Вирусная инфекция, инсоляция |
| Течение | Рецидивирующее | Быстрое прогрессирование | Медленное прогрессирование | Медленное прогрессирование | Медленное прогрессирование |
| Симметричное поражение суставов | Не характерно | Часто | У 28% больных | Редко | Редко |
| Частая локализация | Коленные суставы | Межфаланговые проксимальные, лучезапястные суставы | Межфаланговые проксимальные суставы, ногтевые фаланги | Дистальные межфаланговые суставы | Преимущественное поражение околосуставных тканей. Очаги некроза головки бедренной кости, в телах позвонков, надколенниках |
| Утренняя скованность | Не наблюдается | Часто | Не наблюдается | Не наблюдается | Не наблюдается |
| Симптомы поражения кожи и слизистых | Стоматит, кератодермия ладоней и стоп | Подкожные ревматоидные узелки. Атрофия регионарных мышц | Отечность с утолщением и уплотнением кожи лица, сосудистые звездочки | Псориатические бляшки, стоматит, глоссит | Эритема лица в виде «бабочки», эритема на шее и тыльной поверхности кистей, алопеция, ломкость ногтей |
| Поражение позвоночника | Нет закономерности, но в поздней стадии чаще поясничный отдел | Редко шейный отдел | Не характерно | Нет закономерности, чаще поясничный отдел | Нет закономерности |
| Симптомы поражения других органов | Часто уретрит, цистит, конъюнктивит | Сердце, почки, легкие | Легкие, сердце, пищевод, почки | Кожные покровы, слизистые оболочки, редко почки и сердце | Сердце (перикардит), легкие (плеврит), желудок, кишечник, почки, нервная система |
Дифференциальная диагностика поражения суставов при реактивном артрите с другой и суставной патологией на основании данных обследования приведена в Таблице 5.
| Реактивный артрит | Наиболее частое вовлечение коленных и голеностопных суставов, I пальца стопы; асимметричность поражения | Повышенная СОЭ, незначительный лейкоцитоз, умеренный тромбоцитоз, анемия, наличие СРБ, пиурия, микрогематурия и протеинурия в анализе мочи как следствие уретрита | Остеосклероз, костная пролиферация и краевые эрозии, периостит |
| Псориатический артрит | Поражение межфаланговых суставов, рецидивирующее поражение локтевых, коленных и голеностопных суставов, боли выражены значительно. Может протекать злокачественно | Повышенная СОЭ, незначительный лейкоцитоз, анемия, содержание фибриногена и серомукоида повышено. Повышение активности кислой фосфатазы, протеиназы, гиалуронидазы. Наличие антигена НLА, комплемента | Субхондральный остеопороз и склероз, субхондральные кисты, узурация суставных поверхностей. Разрушение эпифизов плюсневых костей. Склероз межпозвоночных дисков, изменение их высоты |
| Ревматоидный артрит | Скованность после пробуждения больше 30 минут. Припухлость пястно-фаланговых, межфаланговых и лучезапястного суставов. Сгибательная контрактура пальцев, ульнарная деформация кисти. Симптомы атрофии мышц кистей | СОЭ повышена до 40-70 мм/ч, содержание фибриногена и серомукоида, ά2- и ɣ-глобулинов повышено, наличие СРБ, специфического ревматоидного фактора (РФ) | Деструктивные изменения головок II-III пястных и V плюсневых костей, костей лучезапястного сустава. Сужение межсуставных щелей, кисты в эпифизах костей. Краевые костные разрастания, остеопороз |
| Ревматический артрит | Симптомы поражения суставов появляются после перенесенной ангины, чаще полиартриты, летучесть, симметричность поражения. Симптомы одновременного поражения сердца и суставов. Подкожные узелки в области суставов. Кольцевидная эритема | Лейкоцитоз умеренный, повышение СОЭ, уровня фибриногена, серомукоидов, ά2- и ɣ-глобулинов. Наличие СРБ. Повышение титра АСЛ-О, IgМ. | Нет изменений, нет суставной инвалидизации |
| Системная склеродермия | Деформация мелких межфаланговых суставов. Скованность после пробуждения, сгибательные контрактуры мелких, позже крупных суставов. Симметричность поражения | Анемия (В12-дефицитная, гемолитическая или гипопластическая). Повышение СОЭ до 25 мм/ч. Увеличение содержания фибриногена, серомукоида. Повышение СРБ | Субхондральный остеопороз. Межсуставные щели сужены. Анкилоз |
Лечение
Различают три подхода к лечению реактивного артрита:
- медикаментозное лечение;
- функциональное лечение;
- лечение народными средствами.
В первом случае выделяют такие средства терапии:
- При выявлении очага инфекции и установлении причины артрита проводится лечение антибиотиками с учетом чувствительности к соответствующим микроорганизмам.
- НПВП применяют для уменьшения признаков воспаления, интенсивности боли и гипертермии.
- ГКС системно назначают в случае тяжелых системных проявлений. Чаще лечение ГКС проводят в виде внутрисуставных введений.
- Базисный препарат при переходе артрита в хроническую форму – сульфасалазин длительно (несколько месяцев).
- Системная энзимотерапия – лечение вобэнзимом.

Лечение народными средствами подразумевает как употребление отваров и настоев трав с противовоспалительным и антибактериальным действием, так и местное применение компресссов из окопника, хрена, черной редьки.
Препараты медикаментозного лечения (Таблица 6)
| Препараты | Болезнь Рейтера | Постиммунизационная артропатия | Постдизентерийная артропатия | Псевдотуберкулезный артрит |
| Доксициклин | 0.3 г 3 р/д | — | — | 0.3 г 3 р/д |
| Азитромицин | 1 г в 1 день, затем по 0.5 г | — | 1 г в 1 день, затем по 0.5 г | 1 г в 1 день, затем по 0.5 г |
| Ципрофлоксацин | 1.5 г 2 р/д | — | 1.5 г 2 р/д | 1.5 г 2 р/д |
| Амикацин | — | — | 1 г/сут | 1 г/сут |
| Диклофенак | 150 мг/сут | 2-3 мг/кг/день | 150 мг/сут | — |
| Мелоксикам | 15 мг/сут | 0,3-0,5 мг/кг 1 р/д | 15 мг/сут | — |
| Левомицетин | — | — | — | 2 г/д |
| Целекоксиб | 200мг 1-2 р/сут | — | — | — |
| Ибупрофен | 200 мг 2-3 р/д | 35-40 мг/кг в 2-4 приема | 200 мг 2-3 р/д | 200 мг 2-3 р/д |
| Преднизолон | 20-40 мг/сут | — | 20-40 мг/сут | — |
| Депо-Медрол | 0.1-40 мг в/сут | — | 0.1-40 мг в/сут | 0.1-40 мг в/сут |
| Дипроспан | 2 мг в/сут | 1 мл в/м 1 раз в 2 недели | 2мг в/сут | 1 мл в/м 1 раз в 2 недели |
| Сульфасалазин | Макс. 2-3 г/сут | 30-40 мг/кг | 0.5-1.5 г/сут | 0.5-1.5 г/сут |
| Флогэнзим | 2 таб. 3 р/д | 2 таб. 3 р/д | 2 таб. 3 р/д | 2 таб. 3 р/д |
| Вобэнзим | 5 таб. 3 р/д | 5 таб. 3 р/д | 5 таб. 3 р/д | 5 таб. 3 р/д |
Постиммунизационный реактивный артрит (после вакцинации) развивается чаще у детей, поэтому необходима коррекция дозы препарата на килограмм веса ребенка.
Похожие симптомы могут проявляться при артритах различной этиологии. Только опытный врач может провести тщательную диагностику для выяснения причины артритов и назначить правильное лечение. Нужно учитывать, что каждый препарат имеет побочные действия и может быть противопоказан в конкретном случае у данного больного. Даже лечение народными средствами должно осуществляться под контролем врача, избавиться полностью от данного заболевания, как правило, невозможно, однако при адекватной терапии наступает длительная ремиссия. Прогнозы при артритах после кишечной инфекции более благоприятные, чем при синдроме Рейтера, суставном синдроме на фоне язвенного колита и болезни Крона.
Источники:
- Лечащий врач. Е.С. Жолобова, Е.Г. Чистякова. Реактивные артриты у детей – диагностика и лечение;
- В.А.Молочков Московский областной научно-исследовательский клинический институт им. М.Ф.Владимирского, Москва. Болезнь Рейтера. Consilium Medicum. 2004; 03;
- В.М. Чепой. Диагностика и лечение болезней суставов. Москва. «Медицина».
Источник


