Артрит артроз деформирующий остеоартроз
Часто врачам приходится сталкиваться с болезнями со схожими симптомами и механизмом развития. К таким болезням относят артроз и остеоартроз. Артроз и остеоартроз — разные заболевания, но есть моменты, которыми они отличаются. Бывают случаи, когда даже врачи затрудняются поставить точный диагноз.

Артроз и остеоартроз: как отличить болезни
Чтобы лечение больных суставов проводилось правильно, нужно знать различия между остеоартрозом и артрозом. Чтобы разобраться, в чем отличие между указанными болезнями, рассмотрим каждую из них отдельно, изучим особенности, нюансы патологий. Чем артроз отличается от остеоартрита, узнаем после того, как изучим патогенез, этиологию, клинику каждой патологии.
Некоторые пациенты считают, что артроз, остеоартроз — одно и то же заболевание. Но есть отличия артроза от остеоартроза. Рассмотрим вначале, что такое артроз.
Артроз: особенности патологии

Для увеличения картинки щелкните по ней мышкой
Артроз — болезнь суставов, при которой происходит разрушение хряща, деформация кости. Эта болезнь развивается на фоне перенесенных тяжелых травм, врожденного дефекта.
К другим причинам, провоцирующим возникновение артроза относят:
- сниженную функцию щитовидной железы;
- нарушение обмена веществ;
- лишний вес;
- нарушение функционирования половой железы.
Диагноз «артроз» ставят, в основном, пожилым людям и людям старше 40 лет.
Первичный артроз возникает при тяжелых физических нагрузках, на фоне возрастных изменений. Вторичная форма болезни провоцируется факторами:
Первичный артроз возникает при тяжелых физических нагрузках, вследствие возрастных изменений. Вторичная форма болезни может быть спровоцирована различными факторами:
- нарушение обмена веществ (болезни щитовидки, сахарный диабет);
- травмы (переломы);
- плоскостопие;
- инфекционные болезни (тиф, сифилис);
- хронический ревматизм;
- лишний вес;
- сильные нагрузки на сустав при работе, занятии спортом (грузчики, спортсмены, балерины).
Стадии развития

Для увеличения картинки щелкните по ней мышкой
Артроз развивается в 3 стадии:
- Первый этап протекает бессимптомно. Иногда больного беспокоит легкая боль внутри сустава при выполнении движений. Болевой синдром возникает как сигнал об изменении состава синовиальной жидкости. При этом сустав ослабевает, но его внешний вид еще не меняется.
- Второму этапу свойственно формирование остеофитов. Эти образования указывают на начало разрушения сустава. При движении уже более ощутима боль, появляется хруст. Отмечается нарушение мышечной функции, ослабление рефлекторной функции. Привычные движения вызывают боль, неприятные ощущения.
- Третий этап развития патологии считается острой формой. Проявляется в виде патологической деформации опорных площадок больного сустава, вызывая изменение оси конечности. Часто сопровождается полным ограничением подвижности сустава. Подобный процесс уже практически необратим, поэтому пациенту грозит инвалидность. На третьей стадии развития патологии помочь может протезирование.
Симптомы артроза
На развитие артроза указывают признаки:
- Боль в суставе: не сильная, ноющая, периодическая. Возникает после нагрузки на пораженный сустав.
- Хруст внутри сустава при нагрузке: появляется ощущение ломоты, которое со временем усиливается. Ограничивается способность передвигаться.
- Припухлость в области развития артроза, больной сустав становится красноватым. Эти симптомы часто возникают при острой стадии болезни. Боль приобретает ноющий характер. Артроз отличается от артрита характером болей: ноющие, а не острые. Острые боли возникают обычно при артрите.
- Сильная опухоль. Этот симптом указывает на полное, необратимое изменение больного сустава.
Лечение болезни

Теперь рассмотрим, как правильно лечить артроз. Терапия этой патологии суставов — комплексная. Начинать лечение желательно на ранних стадиях болезни под присмотром ревматолога, ортопеда и т.д.
Рассмотрим терапевтические методы:
- Снятие нагрузки с пораженного сустава.
- Лечебная физкультура, ортопедический режим. ЛФ назначает лечащий врач, упражнения подбираются индивидуально, так же, как и нагрузка. Ортопедический режим представлен созданием правильной осанки искусственным путем применения ортопедических медицинских приспособлений.
- Внутрикостная блокада.
- Физиотерапия, включающая УЗИ, лазерную терапию, электромагнитную, ударно-волновую, импульсную, магнитную терапию.
- Оксигенотерапия, представляющая собой насыщение пораженного сустава кислородом.
- Фармакотерапия или медикаментозная терапия, которая проводится посредством нестероидных противовоспалительных препаратов, хондропротекторов, кортикостероидов, витаминов.
- Народная медицина. В лечении суставов используют рецепты для снятия красноты, опухоли, устранения болей.
- Курортно-санаторное лечение, правильное питание.
Особенности остеоартроза

Для увеличения картинки щелкните по ней мышкой
Рассмотрим, что такое остеоартроз. Термин остеоартроз используют для объединения в группу болезней разной этиологии, но со схожими биологическими, клиническими, морфологическими исходами. Эти болезни заключаются в вовлечении в патологический процесс суставного хряща, а также всего сустава (связки, субхондральной кости, синовиальной оболочки, капсулы, периартикулярных мышц).
В Международной классификации болезней для остеопароза выделили симптомы:
- остеоартроз;
- остеоартрит;
- артроз;
- деформирующий артроз.
Термин «остеоартроз» специалисты чаще применяют при развитии хронической прогрессирующей болезни синовиальных суставов. Распространенным видам остеоартроза врачи дали отдельные названия:
- гонартроз (поражение коленного сустава);
- коксартроз (поражение тазобедренного сустава).
Болезнь развивается на фоне биологических, механических причин, вызывающих нарушение процесса образования клеток суставного хряща, субхондральной кости. Патология поражает все ткани сустава. Проявляется болезнь биохимическими, морфологическими, биомеханическими, молекулярными изменениями внутри клеток, матрикса. При этом происходит разволокнение, уменьшение толщины, размягчение, изъязвление суставного хряща. Развивается остеосклероз, который сопровождается резким утолщением уплотнением кортикального слоя субхондральной кости, возникновением субхондральных кист, появлением остеофитов.
Симптомы

К клиническим симптомам патологии относят следующие:
- боль;
- деформация суставов.
Эти 2 признака болезни — причины функциональной недостаточности сустава. В основе дегенеративно-дистрофических изменений сустава лежит первичное повреждение хряща, последующая воспалительная реакция. Эту патологию часто называют артрозо-артритом. Так, как артроз обычно связан с деформацией кости, его еще называют деформирующим артрозом, остеоартритом.
Клинические признаки патологии представлены:
- болезненностью;
- ограничением движений;
- местным воспалением внутри разных тканей сустава;
- рецидивирующим синовитом.
Терапия остеоартроза
Желательно начинать лечение при появлении первых признаков развития болезни. Терапия остеоартроза заключается в:
- снижении веса. Специалист может назначить специальную диету, направленную на быстрое снижение веса. Это необходимо для снятия нагрузки на больные суставы;
- лечебной физкультуре. Методика подбирается с учетом рентгеновского снимка, полученных анализов пациента;
- физиотерапии;
- медикаментозном лечении;
- народной медицине;
- правильном питании.
Как отличить артроз от остеоартроза?
Чтобы начать лечение пораженного сустава, врач ставит точный диагноз: остеоартроз или артроз. Чтобы отличить остеоартроз от артроза нужно детально изучить сходства, отличия этих патологий.
Сходства патологий
Остеоартроз так же, как и артроз поражает хрящевую ткань. При развитии артроза и остеоартроза больного беспокоит болевой синдром, сковывание движений. Сходства между патологиями имеются и в их лечении:
- как и артроз остеоартроз требует от пациента соблюдения специальной диеты, которая направлена на снижение веса, укрепление хрящевой ткани. При развитии болезней следует употреблять низкокалорийную пищу. В меню должны преобладать фрукты, овощи, ведь в них содержится очень много антиоксидантов, необходимых для уменьшения воспаления внутри хрящевых тканей. В рацион нужно включить рыбу жирных сортов. Она содержит много омега-3 жирных кислот. Для оказания противовоспалительного эффекта следует употреблять оливковое масло. Витамин С поможет ускорить процесс восстановления соединительных тканей;
- как и остеоартроз артроз предполагает применение лечебной физкультуры, физиотерапии лишь по показаниям специалиста. В период острого воспаления физическую активность следует снизить;
- для правильного распределения нагрузки на суставы нужно носить ортопедические фиксаторы;
- артроз или остеоартроз должен лечиться комплексно. Чтобы добиться лучшего эффекта следует комбинировать медикаментозное лечение с физиотерапевтическими процедурами, санаторно-курортным лечением.
Отличия между болезнями суставов
Какая же разница между артрозом и другими болезнями суставов? Рассмотрим более подробно артроз и остеоартроз отличие между этими патологиями:
- Развитие остеоартроза происходит лишь в том случае, когда хрящ уже деформирован. Остеоартроз представлен острой формой артроза.
- От артроза остеоартроз отличается также разницей в механизме развития патологии. Артроз может развиваться вследствие генетической предрасположенности. Остеоартроз же может возникнуть лишь вследствие сильных нагрузок на суставы, при механическом воздействии на соединения.
- При развитии остеоартроза внутри мелких суставов формируются узелки. Эти образования можно диагностировать посредством рентгенографии, ультразвукового исследования.
- Остеоартроз чаще поражает мелкие суставы (пальцы ног, рук). Артроз может развиваться на любых суставах.
- Артроз приводит не только к деформации хряща, но и к разрушению хрящевых волокон вокруг сустава. При данной патологии хрящ разрушается полностью, являясь причиной инвалидности пациента. Остеоартроз же представлен одной из форм артроза. Точнее он представлен определенным промежутком развития болезни сустава, развивается остеоартроз в момент деформации хрящевых волокон.
Отличие артроза от артрита
Боли в суставах считаются довольно-таки распространенной жалобой среди населения старше 40 лет. Кроме артроза, остеоартроза, у пациентов диагностируют:
- артрит. Эта болезнь представлена воспалением суставной поверхности;
- артропатии. Данные патологии представлены нарушением соединений при системных болезнях.
При артрите больного постоянно беспокоит болевой синдром. Боли являются ноющими, интенсивными. Они не проходят даже в состоянии полного покоя, при обездвиживании сустава.
Также от артроза артрит отличается некоторыми симптомами:
- над поверхностью сустава дерма может краснеть;
- наблюдается локальное повышение температуры;
- двигательная функция нарушается;
- уменьшается размах при самостоятельном выполнении движений, а также при выполнении тех движений, которые помогает кто-то сделать.
При артрозе же боль утихает в состоянии покоя, а усиливается при физических нагрузках. Больной ощущает скованность движений, иногда наблюдается полное обездвиживание сустава. При артрозе нет признаков воспаления:
- отечности;
- покраснения;
- локальная температурная реакция.
Чтобы диагноз был поставлен точно, нужно обращаться к специалистам, а не гадать самим. Разобраться в причине болей в суставах помогут ревматолог, травматолог, терапевт, ортопед, хирург. Для постановки точного диагноза нужно будет пройти диагностику, которая включает следующие методы:
- рентген;
- ультразвуковое исследование;
- артроскопия;
- анализ крови.
Эффективная терапия будет назначена после уточнения вида поражения сустава (артроз, остеоартроз и артрит). Не стоит заниматься самолечением, ставить диагноз самостоятельно. Это может лишь усилить боли, ускорить дегенеративно-дистрофический процесс, вызвать обострение болезни.
Источник
Энциклопедия / Заболевания / Суставы и кости / Деформирующий артроз
Деформирующий артроз (остеоартроз) – это прогрессирующая патология, приводящая к дистрофии и дегенерации суставных поверхностей и поражению хряща, вплоть до его полного разрушения в области сустава.
Обычно деформирующий артроз выявляется в преклонном и старческом возрасте, при наличии сопутствующих факторов и заболеваний, зачастую выявляется при обследованиях, но не проявляет себя клинически.
Деформирующий артроз – наиболее частая и распространенная патология суставов. Он встречается в 70% всех заболеваний суставов.
Точная причина деформирующего артроза на сегодня не выяснена, но выделены некоторые факторы, достоверно повышающие вероятность его развития. Прежде всего, это общее старение организма и дистрофические явления в тканях, изменения хрящей и суставных сумок.
Факторы, влияющие на развитие остеоартроза можно разделить на:
- внешние — к ним относят перегрузки суставов (например, вследствие поднятия тяжестей), постоянные травмы, профессиональные влияния, переохлаждение суставов,
- внутренние — это влияние наследственности с перерастянутостью связок и разболтанностью суставов, дисфункция яичников и климактерические изменения у женщин, сосудистые катастрофы, нарушение кровообращении в тканях хряща, ожирение.
Деформирующий артроз, как один из симптомов может быть при алкоголизме или микседеме, акромегалии или при лечении гормонами, при врожденном вывихе бедра, синдроме Марфана (наследственное заболевание, характеризующееся чрезмерной подвижностью суставов и удлинением трубчатых костей). неподвижности сустава)
В развитии деформирующего артроза существует ряд закономерных последовательных стадий, сменяющих друг друга:
- уменьшение водянистости хряща, что приводит к его истончению и высыханию,
- формирование в хряще дефектов и трещин,
- разрушение хряща с одновременным резким сужением суставного пространства,
- исчезновение хряща с костных краев,
- компенсаторное уплотнение концов костей, которые остались без хрящевой поверхности,
- нарушение работы суставов с вывихами, переломами и нарушением функционирования конечностей.
Прежде всего, основным проявлением деформирующего артроза является
- боль внутри сустава, усиливающаяся после физических нагрузок или по ночам,
- поражаются отдельные суставы,
- пораженные суставы не симметричны,
- при этом не бывает общих проявлений поражения суставов,
- нет лихорадки,
- нет сильной красноты суставов,
- нет изменений в анализах.
Процесс чаще возникает в голеностопе, коленном, тазобедренном или межфаланговом суставе.
Если заболевание прогрессирует до степени разрушения хряща, возникает болевая блокада сустава, при ходьбе проявляется сильная боль, которая не дает двигаться ногам и заставляет остановиться. Это происходит по причине попадания в полость сустава кусочков хряща или мелких отломков костей (суставные «мыши»).
В области суставов на фалангах возникают узелковые, очень твердые образования, при этом суставы не сильно деформированы, мышцы не подвергаются атрофии, нет анкилоза (неподвижности сустава).
Внутри суставов при движении слышен хруст из-за трения неровных поверхностей друг о друга.
Из-за боли и ограничения подвижности могут формироваться контрактуры (мышечные сокращения), что укорачивает ноги или руки.
Деформирующий артроз по своим проявлениям похож на различные формы артрита, в первую очередь его нужно различать с ревматоидным артритом.
Типичных критериев для диагностики деформирующего артроза не существует, его можно внешне распознать только по узелкам на фалангах пальцев. Подозрение на остеоартроз возникает при:
- типичном поражении суставов,
- длительном развитии заболевания в течение многих лет,
- преклонном возрасте пациента.
Основа диагностики – рентгенологические данные, возникающие еще до периода клинических проявлений и болевого синдрома.
Проявляется сужение суставной щели, изменение с уплощением и деформацией поверхностей сустава, нестабильность в области сустава с вывихами и подвывихами, заметны краевые разрастания кости, остеосклероз (чрезмерное увеличение плотности кости).
По мере прогрессирования процесса выявляются костные шипы и бугры, суставная щель может стать клиновидной.
Дополняет исследование артроскопия, исследование крови с отсутствием признаков воспаления.
Необходимо проведение исследования околосуставной жидкости.
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
Лечением занимаются травматологи и ортопеды.
Методы лечения деформирующего артроза зависят от степени вовлечения в процесс суставов, а также от длительности поражения и наличия болевого синдрома.
Прежде всего, применяют консервативную терапию
- снижение нагрузок на суставы,
- снижение веса,
- применение метаболитов – курс алоэ, гумизоля или стекловидного тела внутримышечно курсами,
- применяют стимуляторы восстановления хряща – артепарон, хондроксид, румалон, мукатрин в инъекциях внутримышечно курсами.
Дополняет лечение
- применение хинолоновых препаратов (офлоксацин),
- противовоспалительная терапия (диклоген, ибупрофен, индометацин).
Если есть воспаление в суставе, показан курс гормонами – гидрокортизон внутрь сустава.
Применяют также комплекс массажей, физиотерапевтическое воздействие, грязелечение, тепловые воздействия. Полезно санаторно-курортное лечение.
В запущенных случаях помогает хирургическое лечение – эндопротезирование сустава. В дальнейшем показана разгрузка сустава, снижение веса тела, хождение с опорой на трость или костыли, лечебная физкультура.
Деформирующий артроз без необходимого лечения имеет медленное, но неуклонно прогрессирующее течение. Приводит к инвалидности и существенному нарушению функций суставов, нарушениям движения. Поэтому, при возникновении первых признаков остеоартроза показана активная терапия, длящаяся курсами по 1-2 месяца.
Источник: diagnos.ru
Источник
Роза Исмаиловна Ягудина, д. фарм. н., проф., зав. кафедрой организации лекарственного обеспечения и фармакоэкономики и зав. лабораторией фармакоэкономических исследований Первого МГМУ им. И. М. Сеченова.
Евгения Евгеньевна Аринина, к. м. н., ведущий научный сотрудник лаборатории фармакоэкономических исследований Первого МГМУ им. И. М. Сеченова.
Поражения суставов широко распространены во всех возрастных группах, особенно в старшей. Причиной артралгий могут быть разные заболевания, дифференцировать которые иногда бывает достаточно трудно. Сегодня мы поговорим о двух наиболее распространенных патологиях суставов, а именно об остеоартрозе суставов и ревматоидном артрите.
Этиология и течение остеоартроза
Остеоартроз (ОА) — хроническое дегенеративно-дистрофическое заболевание суставов, в основе которого лежит нарушение процессов синтеза и деградации матрикса суставного хряща, при этом в патологический процесс, как правило, вовлекаются все структуры сустава. Причин развития остеоартроза несколько. Наиболее частая — механическое повреждение суставных поверхностей, связанное с длительной статической нагрузкой на сустав, а также нарушение региональной гемодинамики. Наиболее значимые факторы риска для развития остеоартроза (ОА) — это женский пол и пожилой возраст больных. Также в группе риска оказываются спортсмены, люди с ожирением, и те, чья деятельность связана с длительным пребыванием на ногах.
Различают первичный (идиопатический) и вторичный ОА. Этиология первичного ОА до настоящего времени неизвестна. Причинами вторичного ОА являются дисплазия суставов и костей, травмы, метаболические заболевания (охроноз, гемохроматоз, подагра и др.), эндокринные (гипотиреоз, акромегалия и др.) и другие факторы.
Поражение суставов при ОА бывает локальным (менее трех различных суставных групп) и генерализованным (более трех суставных групп). Генерализованный ОА чаще встречается у женщин и передается по наследству.
Охроноз (алкаптонурия) — наследственное заболевание, обусловленное избыточным отложением в различных тканях гомогентизиновой кислоты в связи с отсутствием фермента гомогентизиназы.
Компенсированная стадия ОА может долго протекать без клинических проявлений и выявляться только при рентгенографическом исследовании суставов. Как правило, данная форма наблюдается более чем у 80 % людей в возрасте старше 60 лет. Однако в определенных стадиях ОА возникают клинические проявления.
Основные симптомы остеоартроза:
- боль в суставах (стартовая боль);
- ограничение движений;
- утренняя скованность (до 30 мин.);
- крепитация (хруст) в суставах при движении;
- болезненность при пальпации;
- дефигурация или деформация суставов;
- неустойчивость/нестабильность сустава;
- нарушение функции суставов.
Ведущий клинический симптом при ОА — боль в суставе, источником которой могут быть: синовиальная оболочка, капсула сустава, периартикулярные связки и мышцы, надкостница и субхондральная кость. При ОА боль носит неоднородный характер и является одним из ранних симптомов болезни. Заболевание может сопровождаться утренней скованностью, припухлостью сустава, локальным повышением температуры. Присоединяющийся синовит усугубляет течение болезни. Постепенно развиваются деформация и тугоподвижность суставов.
Наиболее инвалидизирующими формами заболевания являются гонартроз (поражение коленного сустава) и коксартроз (артроз тазобедренного сустава). Третья по значимости локализация — артроз дистальных и проксимальных межфаланговых суставов кисти (узелки Гебердена и Бушара).
Лечение остеоартроза
Лечение больных остеоартрозом включает различные комбинации медикаментозных и немедикаментозных методов. Терапевтическая тактика направлена на решение следующих задач:
- механическая разгрузка пораженных суставов;
- купирование синовита и болевого синдрома;
- профилактика прогрессирования заболевания.
К немедикаментозным методам лечения ОА относятся: ЛФК, плавание, коррекция массы тела, использование ортезов (наколенников, ортопедических стелек и др.), физиотерапия, иглорефлексотерапия, массаж, бальнеотерапия (сульфидные, радоновые ванны и т. д.). При недостаточной эффективности этих мероприятий назначается лекарственная терапия.
Препараты от остеоартроза, применяемые в лечении, можно разделить на 3 группы:
1. Симптоматические препараты для лечения суставов быстрого действия:
- анальгетики. Парацетамол — препарат первого выбора для купирования болевого синдрома при ОА.
- нестероидные противовоспалительные средства (НПВС) — кеторолак, нимесулид, напроксен и др. Показаны пациентам, не ответившим на терапию парацетамолом. Препараты назначают перорально, а также парентерально или местно в виде мазей, кремов, гелей (подробнее об этом можно прочитать в статье «Боли в спине»).
- опиоидные анальгетики (трамадол). Применяются в течение короткого периода при неэффективности и/или плохой переносимости НПВП.
2. Симптоматические препараты замедленного действия:
- диацереин, гиалуроновая кислота, неомыляемые соединения авокадо и сои. Эти препараты способствуют уменьшению болей в суставах, позволяют снизить дозу НПВС и хорошо переносятся. Обезболивающий эффект сохраняется в течение нескольких месяцев после завершения лечения.
3. ЛС, модифицирующие структуру хряща:
- хондроитин сульфат, глюкозамин сульфат. Глюкозамин сульфат принимает участие в синтезе мукополисахаридов, введение препарата стимулирует синтез в хряще гликозаминагликанов и протеогликанов. Хондроитин сульфат — компонент матрикса суставного хряща, который проникает в структуры матрикса и оказывает влияние на метаболические процессы.
- дериваты гиалуроновой кислоты для внутрисуставного введения. Оказывают пролонгированное симптомомодифицирующее (анальгетическое) действие, а также улучшают подвижность суставов благодаря эффекту смазки и стимуляции выработки собственной гиалуроновой кислоты синовиальными клетками.
Если при ОА развивается реактивный синовит, рекомендуется внутрисуставное введение пролонгированных глюкокортикостероидов (гидрокортизон, триамцинолон, метилпреднизолон и др.)
Также можно отметить еще не вошедшие в широкую клиническую практику структурно-модифицирующие препараты, содержащие глюкозамин сульфат, ингибиторы матриксных металлопротеиназ, ингибиторы фермента конвертазы интерлейкина 1b и катепсина К.
Этиология и течение ревматоидного артрита
Ревматоидный артрит (РА) — хроническое аутоиммунное заболевание с преимущественным поражением периферических суставов по типу эрозивно-деструктивного артрита.
В качестве этиологических факторов рассматривают стрептококки группы А и В, микоплазмы, вирусы (Эпштейна — Барр, цитомегаловирус, ретровирусы и др.), интоксикации и т. д. Заболевание развивается у людей, имеющих генетическую предрасположенность к РА, и чаще встречается у женщин среднего и пожилого возраста.
В основе развития РА лежит генерализованный дефект иммунных механизмов, которые регулируют клеточные и гуморальные реакции, что приводит к хроническому прогрессирующему воспалению, которое затрагивает не только суставы, но и внутренние органы.
Основным проявлением РА является стойкий артрит мелких суставов кистей и стоп. Для РА характерно ощущение утренней скованности, симметричность поражения, боль, припухлость суставов, повышение температуры кожи в области сустава. В большинстве случаев РА развивается постепенно, отличается волнообразным течением и медленным прогрессированием суставного синдрома. Клиническая картина при РА — деформация пястно-фаланговых (сгибательные контрактуры, подвывихи), проксимальных межфаланговых, лучезапястных суставов с отклонением кисти во внешнюю сторону, а также плюснефаланговых суставов. К внесуставным проявлениям ревматоидного артрита относятся: подкожные (ревматоидные) узелки в области локтевого сустава, серозиты (плеврит и перикардит), лимфаденопатия, периферическая нейропатия, кожный васкулит и др. У 70–80 % больных в сыворотке крови выявляют ревматоидный фактор (РФ), такой РА называют серопозитивным.
Выделяют несколько степеней активности ревматоидного артрита:
а)Степень 0 — неактивный ревматоидный артрит. Боли в суставах отсутствуют. Температура, СОЭ, содержание С-реактивного белка и другие показатели в норме.
б) Степень I — минимальная активность. Умеренные боли в суставах и небольшая скованность по утрам. СОЭ и показатели С-реактивного белка несколько повышены.
в) Степень II — средняя активность. Боли в суставах не только при движении, но и в покое. Экссудативные явления (припухлость, выпот, бурсит) и выраженное ограничение подвижности в суставах. Субфебрильная температура, СОЭ 30–40 мм/ч, значительное увеличение уровня С-реактивного белка.
г) Степень III — высокая активность. Выраженная утренняя скованность, сильные боли в покое, выраженные экссудативные явления в суставах (припухлость, гиперемия и повышение температуры кожи над суставами), выраженное ограничение подвижности. Признаки активного воспалительного процесса во внутренних органах (плеврит, перикардит, миокардит). Температура тела высокая. Значительное повышение СОЭ (40–60 мм/ч) и показателей С-реактивного белка.
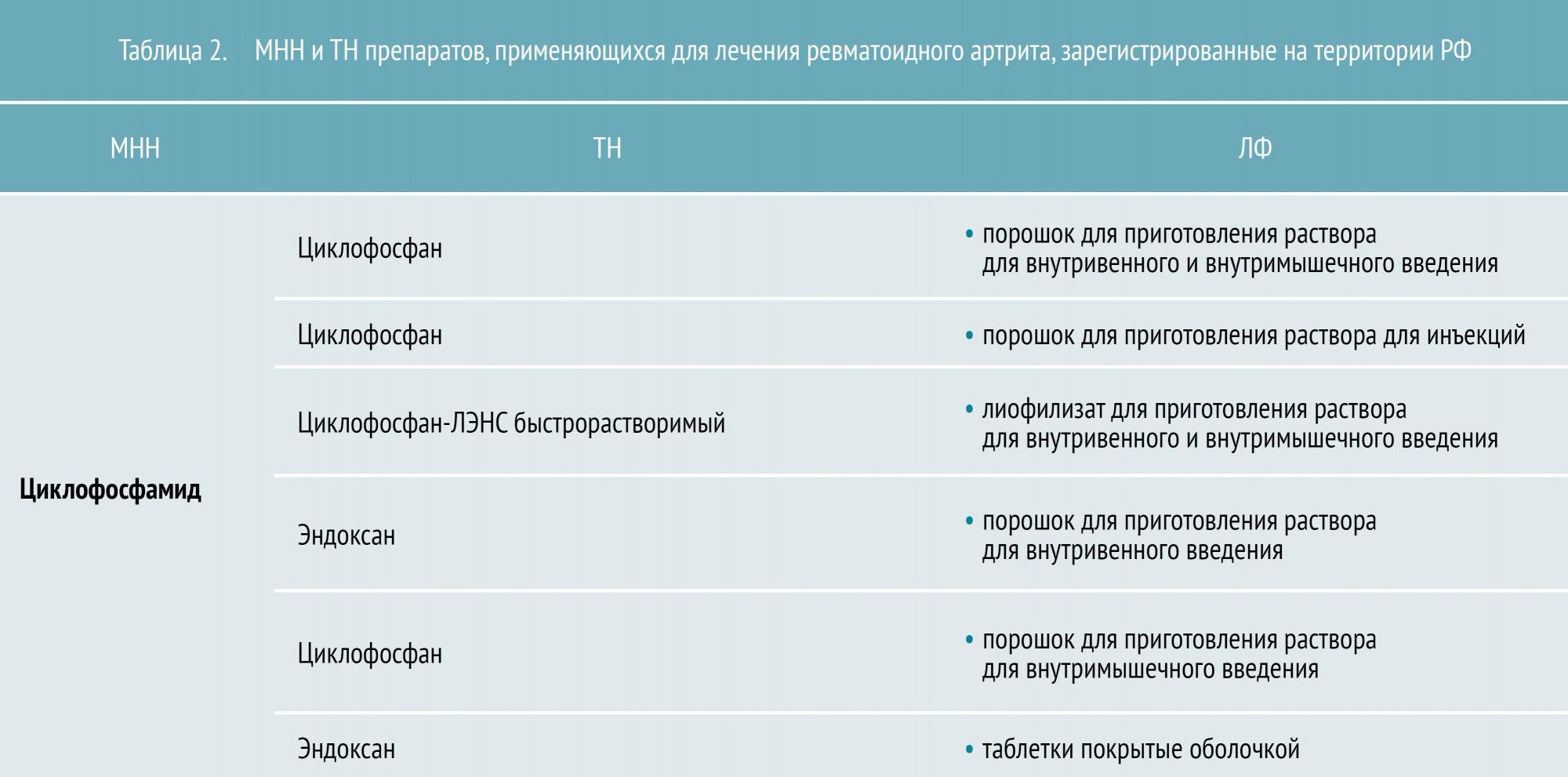
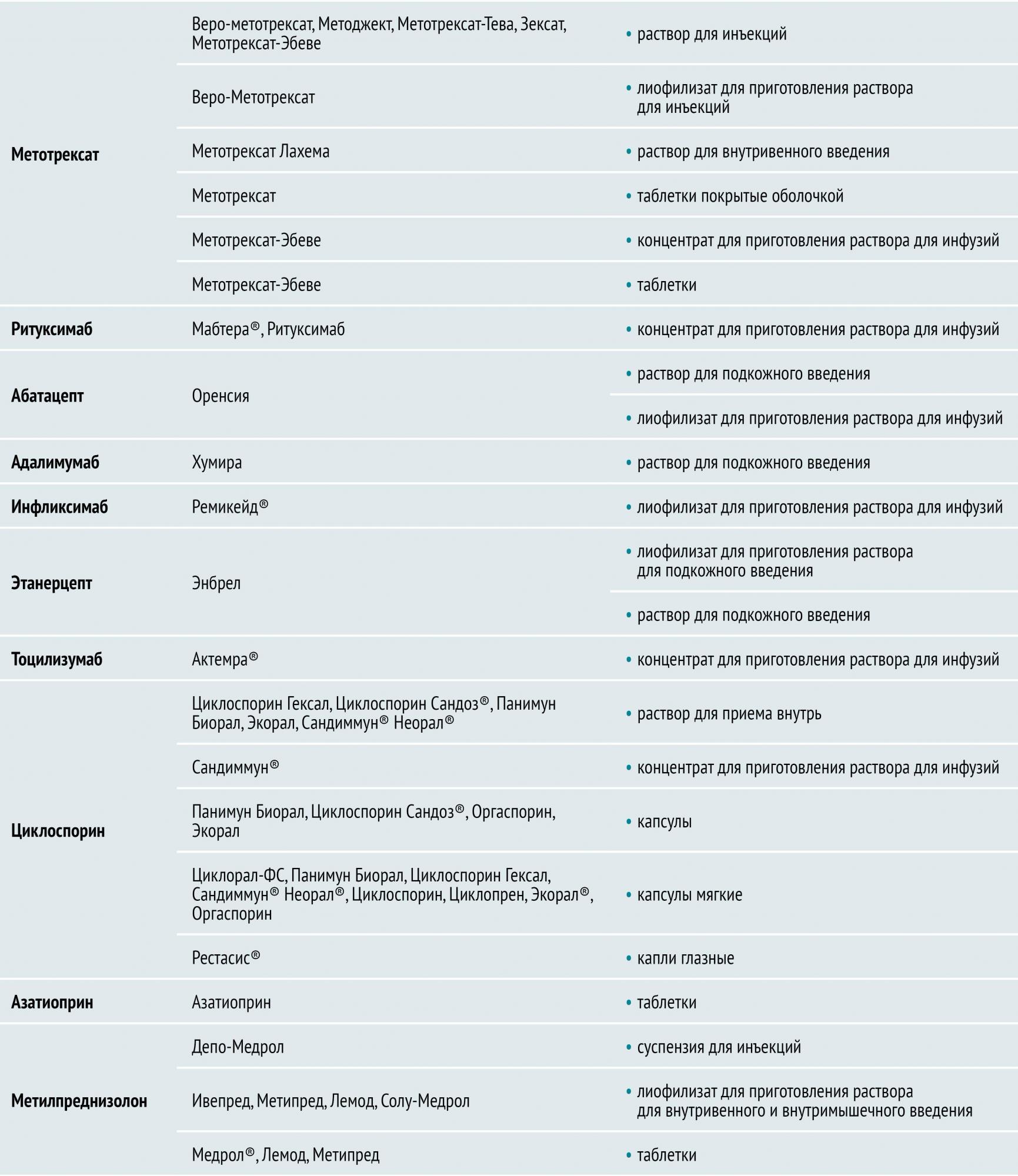
Таблица 1 — Лечение ревматоидного артрита: препараты
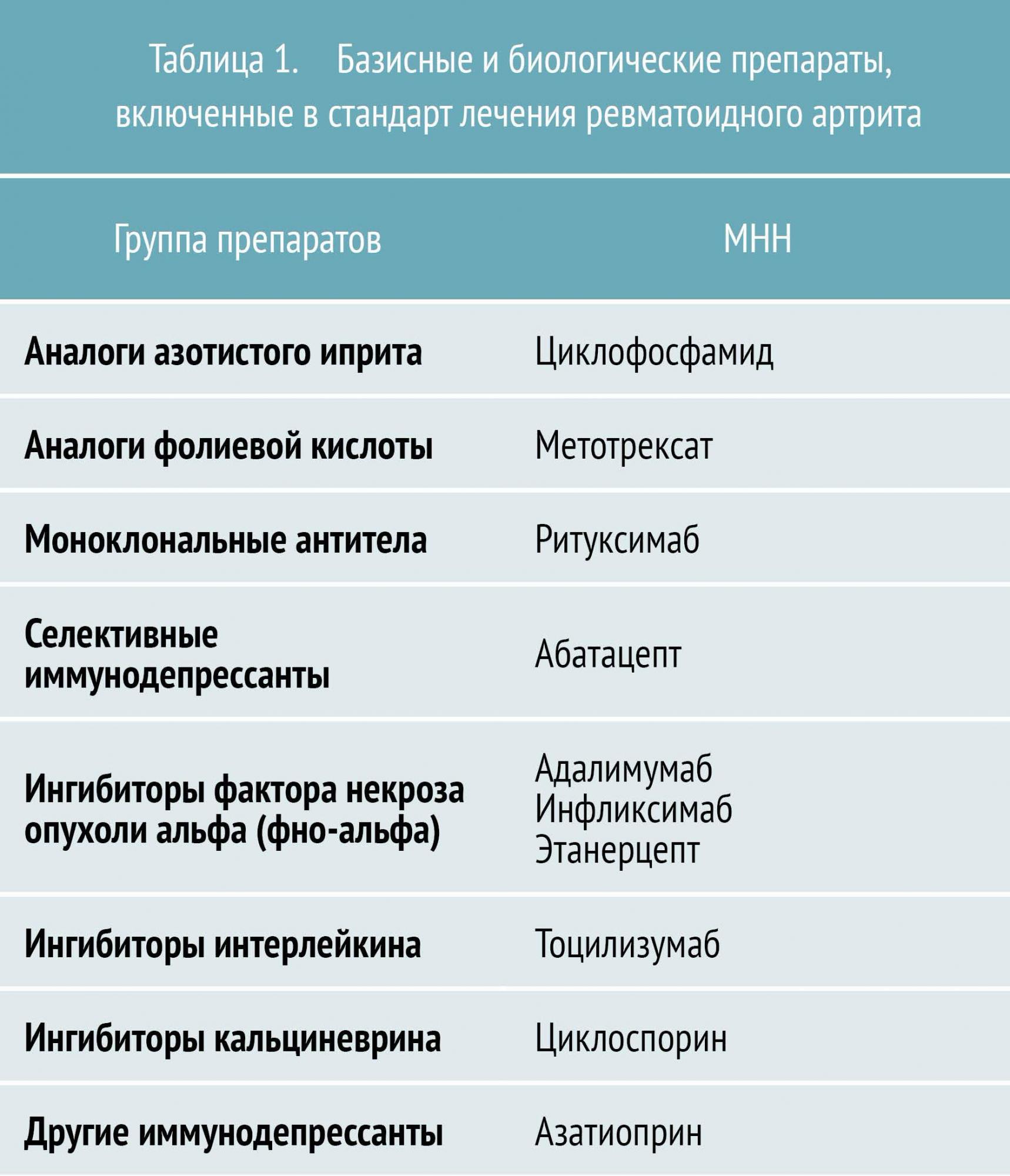
Лечение ревматоидного артрита лекарствами
Лечение РА направлено на подавление симптомов артрита и внесуставных проявлений, предотвращение костной деструкции и деформации суставов, сохранение качества жизни пациентов и достижение ремиссии заболевания.
Основу лечения ревматоидного артрита составляет медикаментозная иммуносупрессия. К группе иммуносупрессоров, применяемых для лечения, относятся базисные противовоспалительные препараты (БПВП), биологические препараты (см. таблицу 1) и глюкокортикостероиды (ГК).
Базисные противовоспалительные препараты (БПВП) в настоящее время являются основой лечения и назначаются после установления диагноза РА. БПВП подавляют активность и пролиферацию иммунокомпетентных клеток, замедляют прогрессирование эрозивного процесса в суставах, подавляют активность процесса (т. е. обладают иммуносупрессивным действием), а также пролиферацию синовиоцитов и фибробластов, что сопровождается выраженным снижением клинико-лабораторной активности РА и вызывает стойкую клиническую ремиссию.
БПВП различают по механизму действия и особенностям применения. Условно их разделяют на препараты первого и второго ряда. К БПВП первого ряда относятся метотрексат, лефлуномид и сульфасалазин. Препараты второго ряда (циклофосфан, азатиоприн, циклоспорин А) обладают большей токсичностью и менее эффективны, поэтому назначаются, как правило, при непереносимости БПВП первого ряда.
Глюкокортикостероиды при РА применяются системно и локально. Они обладают выраженным противовоспалительным действием, оказывают быстрый дозозависимый эффект, однако не влияют на основные патогенетические звенья РА и не обеспечивают полноценного контроля над течением заболевания. Как правило, их назначают вместе с БПВП. При высокой воспалительной активности, большом количестве пораженных суставов, недостаточной эффективности БПВП назначают системную терапию низкими дозами ГК (преднизолон, метилпреднизолон) на длительный период. Для лечения тяжелых системных проявлений ревматоидного артрита (выпотной серозит, гемолитическая анемия, кожный васкулит, лихорадка и др.) назначают средние и высокие дозы глюкокортикостероидов внутрь, а также пульс-терапию глюкокортикостероидами.
В качестве дополнительного метода купирования обострений РА применяют внутрисуставные и периартикулярные инъекции ГК (бетаметазон, триамцинолон, метилпреднизолон, гидрокортизон).
Биологические препараты для лечения ревматоидного артрита производятся с помощью биотехнологий и подавляют иммунное воспаление путем воздействия на определенные молекулы-мишени (фактор некроза опухолей, цитокины и др.).
Основными такими препаратами являются:
инфликсимаб, адалимумаб, этанерцепт (воздействуют на фактор некроза опухоли (ФНО-α));
ритуксимаб (воздействует на CD20 рецептор В-лимфоцитов);
абатацепт (воздействует на CD80, CD86, CD28).
Биологические препараты оказывают выраженный клинический эффект и тормозят деструкцию суставов, поэтому занимают второе по значимости место в лечении РА после БПВП.
Нестероидные противовоспалительные препараты — вспомогательные средства в терапии РА. Действие НПВП связано с подавлением активности циклоксигеназы (ЦОГ) и снижением синтеза простагландинов. НПВП оказывают выраженное противовоспалительное и обезболивающее действие, но не оказывают влияния на течение заболевания. Их применяют в качестве симптоматической терапии, как правило, в сочетании с БПВП.
Напомним, неселективные НПВП блокируют обе изоформы циклоксигеназы (ЦОГ-1 и ЦОГ-2), селективные — избирательно блокируют ЦОГ-2. Селективные НПВП (мелоксикам, нимесулид, целекоксиб и др.) реже вызывают НПВП-гастропатии и серьезные осложнения со стороны ЖКТ, но полностью не исключают возможность их развития. К наиболее часто применяемым при ревматоидном артрите НПВП относятся диклофенак, нимесулид, целекоксиб, мелоксикам, ибупрофен, лорноксикам (подробнее об этом также в статье «Боли в спине»)
Источник


