Артрит коленного сустава у новорожденных

Автор статьи: Стоянова Виктория, врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Дата публикации статьи: 03.10.2014
Дата обновления статьи: 02.12.2018
Содержание статьи:
- Классификация форм заболевания
- Причины патологии у детей
- Симптомы
- Инфекционный (септический) гонартрит
- Реактивный гонартрит
- Ювенильный ревматоидный артрит
- Аллергический гонит
- Ревматический гонартрит
- Возрастные особенности
- Лечение
Артрит коленного сустава, называемый иначе гонитом или гонартритом, — явление в детском возрасте нередкое. Поражение артритом колена составляет более 30% случаев от всех артритов у детей, причем встречается он даже у новорожденных.
Гонартрит может протекать в виде:
- моноартрита (поражение только одного колена);
- олигоартрита, когда поражается до 4-х суставов (например, симметричное поражение обоих коленных суставов, или сочетание гонита с воспалением голеностопов);
- полиартрита с вовлечением в процесс разных групп суставов (например, поражение коленей и кистей рук).

На фото – поражение артритом левого колена у девочки
Классификация гонартритов
Существует несколько классификаций гонартритов:
По течению: острый артрит и хронический.
Острая форма развивается внезапно и длится относительно недолго (до 1–3 месяцев), завершаясь выздоровлением или переходом в хроническую форму.
Хронический артрит протекает длительно (более 3-х месяцев), отмечается чередование обострений с фазами ремиссии.
По механизму развития: первичный артрит и вторичный.
Первичные гонартриты отмечаются при попадании инфекции сразу в коленный сустав, что возможно в случае открытых ран, травм, после медицинских вмешательств в колено (пункции, операции). Если же инфекция попадает в суставную полость с током крови или лимфы (от рядом расположенного фурункула на коже, из очага воспаления во внутренних органах и подобное), или имеет место асептическое воспаление (про это в пункте 3), то говорят о вторичном гоните.
По наличию возбудителя в суставной полости. При септической форме заболевания возбудитель обнаруживается в суставной жидкости, при асептическом суставная жидкость стерильна.
По причине возникновения. Артрит может быть инфекционным, инфекционно-аллергическим, иммуноаллергическим, посттравматическим, обменным, поствакцинальным (осложнение после вакцинации против краснухи).

Нажмите на картинку для увеличения
Причины гонита у детей
Инфекция — самая частая причина воспаления коленного сустава у детей. Возбудитель (бактерия, инфекция, грибок, простейшие) может привести к воспалению, непосредственно попав в суставную полость (инфекционный первичный и вторичный гониты), а может запустить патологические реакции иммунной системы — так возникают реактивный и ревматоидный артриты.
Нарушения в иммунной системе, при которых организм повреждает собственные ткани, в том числе и суставы. Подобные процессы отмечаются при ревматическом и ювенильном ревматоидном артритах, а также на фоне псориаза, системных заболеваний соединительной ткани. К этой группе можно отнести еще аллергические артриты, являющиеся одним из проявлений генерализованной аллергической реакции организма (пищевая аллергия, крапивница, отек Квинке и т. д.).
Обменные нарушения, приводящие к отложению в суставных полостях солей с последующим развитием асептического воспаления. Типичный пример обменного гонита — повреждение коленного сустава солями мочевой кислоты при подагре.
Симптомы разных форм заболевания
Симптомы гонита во многом зависят от формы заболевания, и в ряде случаев уже по сочетанию типичных признаков можно предположить конкретный диагноз. Но при любом виде недуга всегда отмечаются общие признаки: боль, отек, деформация и нарушение двигательной функции сустава.
Теперь поговорим подробнее про характерные симптомы каждого вида болезни.
Инфекционный (септический) гонартрит
Эта форма заболевания сопровождаются повышением температуры тела и другими проявлениями интоксикации (снижением аппетита, тошнотой и рвотой, вялостью, сонливостью). Характерны яркие внешние изменения: выраженная краснота, отек, кожа над коленом напряженная, плотная, горячая на ощупь. Любые движения в колене резко ограничены или невозможны из-за боли. Боль острая, распирающая, постоянная, усиливается при ходьбе, опоре на ногу, попытках разогнуть ногу. Из-за болей ребенок принимает вынужденное положение с согнутой в колене ногой.
При массивном выпоте (накоплении воспалительного экссудата — гноя, серозной жидкости) в суставной полости легко определяется специфический симптом — баллотирование надколенника — надколенник при ощупывании сдвигается, «плавает» и «проваливается».
Реактивный гонартрит
Реактивный гонит развивается спустя 1–3 недели после перенесенной инфекции (кишечной или урогенитальной). На фоне уже полного, казалось бы, выздоровления резко возникает артрит. Возможно наличие умеренно выраженных симптомов интоксикации (невысокой температуры, слабости), сочетание гонита с увеитом, конъюнктивитом, кератитом и другими поражениями глаз (главные признаки — слезотечение, ощущение «песка» в глазах, светобоязнь).
Ювенильный ревматоидный артрит (ЮРА)
Поражение коленного сустава вследствие ЮРА — одна из частых форм гонита у детей (чаще встречаются только инфекционные гонартриты). До сих пор точно не выяснено, из-за чего развивается болезнь, но наибольшую роль в возникновении ЮРА имеют нарушения иммунной реактивности: иммунитет повреждает клетки собственного организма. Спровоцировать начало недуга могут инфекции, недавние травмы.
ЮРА начинается остро, общим признакам гонита сопутствуют лихорадка, высыпания на коже. Типична утренняя скованность: боль и ограничение подвижности максимально выражены в утренние часы после пробуждения ребенка, а к вечеру полностью или почти полностью проходят. На коже возле колена появляются ревматические узелки. Недуг протекает хронически с периодическими обострениями, часто приводящими к необратимой деформации и потере функций коленного сустава.

Аллергический гонит
Отличительная особенность этой формы заболевания — возникновение либо на фоне симптомов аллергии (аллергической сыпи, аллергического ринита, конъюнктивита и др.), либо после употребления лекарственных препаратов, введения сывороток, вакцин. Аллергический процесс обычно протекает в форме полиартрита.
Ревматический гонартрит
Такая форма болезни возникает после перенесенной стрептококковой инфекции (ангины, скарлатины, отита, фарингита и др.) вследствие схожести клеточных структур стрептококка и клеток соединительной ткани, в том числе и синовиальной оболочки суставов.
Для ревматического артрита характерно острое начало с появлением болей, покраснения кожи и отека. Нарушается подвижность, ребенок прихрамывает во время ходьбы или отказывается ходить из-за болей. Характерны симметричность поражения (страдают оба колена одновременно) и «летучесть» симптомов, когда боль и отек «мигрируют» от колена к другим суставам. Нередко одновременно отмечается ревматическое поражение сердца.
Возрастные особенности гонитов
Среди детей разных возрастных групп имеются некоторые особенности течения гонартрита. У детей младшего возраста артрит коленного сустава часто протекает достаточно тяжело с выраженными симптомами общей интоксикации, отмечается склонность к гнойному гониту и распространению инфекции с развитием осложнений (остеомиелита или даже сепсиса). У школьников и подростков инфекционные гониты чаще бывают серозными или «сухими» — то есть без выпота.
Малыши первого года жизни не могут пожаловаться на боли, и на первый план выходят другие симптомы (снижение аппетита, потеря массы тела, капризность и «беспричинный» плач), а уже потом родители обращают внимание на отечность и неподвижность конечности. Дети с года до трех лет часто не способны локализовать боль и указать на ее источник, но хорошо заметны признаки нарушения движений: ребенок отказывается бегать и играть в подвижные игры, хромает при ходьбе.
Методы лечения
Для предотвращения осложнений (необратимой деформации, повреждения зон роста, распространения инфекции и пр.) лечение гонита необходимо начинать как можно раньше. Назначать терапию должен только врач, причем лучше всего обследоваться в условиях стационара.
- Для терапии используются препараты из разных групп. При гонитах любого происхождения назначаются нестероидные противовоспалительные препараты для снятия боли, отека и купирования воспалительного процесса. Выбор других медикаментов будет зависеть от формы заболевания: при инфекционном артрите используются антибиотики, при ЮРА — гормоны или цитостатики, при аллергическом — антигистаминные средства и гормоны и т. д.
- При наличии большого количества воспалительного экссудата в полости коленного сустава показано проведение пункции. Оперативное лечение у детей применяется редко.
- После стихания острых симптомов рекомендуются физиопроцедуры, лечебная гимнастика и массаж. Через 6–12 месяцев ремиссии показано санаторно-курортное лечение.
Большую часть разновидностей гонартритов у детей при соответствующей терапии можно полностью вылечить и полностью восстановить подвижность ноги. В хронической форме протекают ЮРА, псориатический, подагрический и ревматический артриты, но их прогрессирование можно значительно замедлить при постоянном лечении и наблюдении за ребенком.
Самое важное — это вовремя обратиться к врачу, а не заниматься самолечением, которое может привести к тяжелым осложнениями и даже инвалидности.
Владелец и ответственный за сайт и контент: Афиногенов Алексей.
Источник
Артрит — медицинский термин, объединяющий группу заболеваний разной природы происхождения и одинакового воспалительного поражения структур сустава. Артрит коленного сустава у детей характеризуется усложненностью диагностики и возможностью необратимых повреждений в костной системе, которые в последующем могут привести к инвалидности.
Показатели успешного прогноза патологии полностью зависят от своевременного и адекватного лечения, поэтому родителям нужно наиболее чутко относиться к любым изменениям в поведении малышей.
Механизмы развития детского артрита
В течение длительного времени для классификации детской патологии применялся широкий спектр медицинских терминов, которые используются при классификации артрита во взрослом возрасте. В 1994 году по решению комитета детской педиатрии при ВОЗ все хронические воспалительные заболевания суставов у детей до возраста 16 лет объединили под термином ювенильный идиопатический артрит (ЮИА).

Большинство разновидностей ЮИА относятся к аутоиммунным заболеваниям, точные причины которых установлены не до конца. Известно, что провоцирующими факторами являются бактериальные и вирусные инфекции, травмы, реакция иммунитета на прививку, переохлаждение или длительное воздействие ультрафиолета. Часто основой болезни становится наследственная предрасположенность.
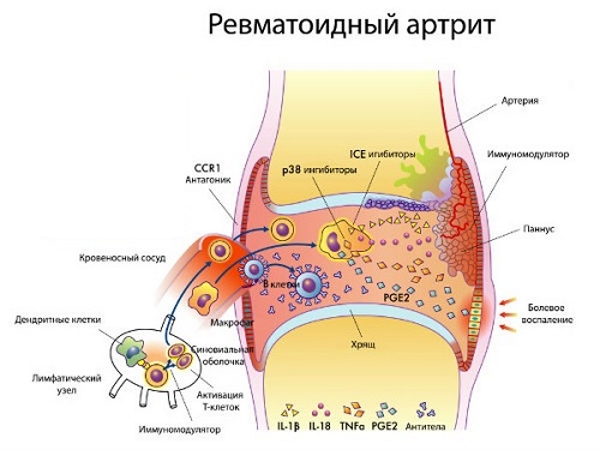
В норме иммунная система защищает организм человека от инфекций и способна различить потенциально вредные и чужеродные микроорганизмы, которые подлежат уничтожению. Предполагается, что при артрите иммунная система вырабатывает антитела к собственным клеткам или остро реагирует на чужеродный антиген инфекционной природы. При этом продуцируется большое количество провоспалительных цитокинов и антител. Они в первую очередь повреждают соединительные ткани, синовиальную оболочку и хрящи суставов.
Коленный сустав — самое сложное по своему строению соединение костей человека, которое наиболее подвержено нагрузкам и травмам. Все суставные полости и связки выстланы синовиальной оболочкой, которая содержит большое количество нервных окончаний и мелких сосудов. Это делает ее наиболее уязвимой перед инфекциями и травмами. Поэтому артрит коленного сустава в детском возрасте диагностируется у 30 % пациентов с жалобами на проблемы с суставами.
Во время воспаления синовиальная оболочка заполняется клетками воспалительного инфильтрата и утолщается. Начинается усиленная выработка синовиальной жидкости, образуется отек. Со временем развивается контрактура — укорочение мышц и сухожилий, у ребенка ограничиваются движения.
Длительное состояние в таком положении приводит к разрушению костной и хрящевой ткани, на которых появляются многочисленные отверстия — эрозия. Для уменьшения боли ребенок держит ногу в полусогнутом состоянии (анталгическом). Постепенно это приводит к атрофии мышц и мягких тканей, развивается сильное нарушение сгибания сустава.

Виды детского артрита
В зависимости от локализации и сочетания с поражениями в других областях тела артрит коленного сустава (гонартрит) разделяют на несколько видов:
- моноартрит (поражается одно колено);
- олигоартрит (симметричное воспаление обоих колен, сочетание с артритом голеностоп);
- полиартрит (системное поражение суставов всего тела).
По характеру течения ЮИА может быть острым и хроническим. Острая форма начинается внезапно и длится до 3 месяцев. Ее прогноз зависит от совокупности факторов и адекватного лечения, при которых болезнь может завершиться выздоровлением или переходом в хроническую форму.
Хронический артрит диагностируется после 3 месяцев прогрессирования болезни. При этой форме стадии ремиссии чередуются с обострениями всю жизнь, больному придется ежегодно проходить курсы лечения и полностью корректировать образ жизни.
В зависимости от факторов, провоцирующих заболевание и характеру течения, различают несколько форм ЮИА:
- ревматоидный артрит;
- спондилоартрит;
- реактивный артрит;
- инфекционный артрит.
Все виды артрита имеют свои причины появления, общие и индивидуальные признаки. Определить детский артрит несколько затруднительно. Это обособлено неспособностью детей объяснить свое состояние и схожестью признаков со многими воспалительными заболеваниями.
Ювенильный ревматоидный артрит
При этой форме патологии часто происходит симметричное поражение колен. В процесс могут вовлекаться другие крупные суставы (голеностопные и лучезапястные), в тяжелых случаях отмечается осложнения в сердце, легких, серозных оболочках и в глазах.

Основой появления воспаления в суставе становится реакция иммунитета на вирусы, бактерии, травмы, факторы окружающей среды.
Наиболее частые причины ревматоидного артрита у детей:
- вирусные заболевания (ОРЗ, герпеса, краснухи, гриппа);
- гепатит В;
- бактериальные инфекции;
- нарушения в гормональной системе;
- травмы сустава разного характера;
- вакцинация;
- перемена климата;
- сильное переохлаждение или перегрев организма.
В начале болезни появляется припухлость и болезненность в коленном суставе. Наблюдается скованность движения по утрам, ребенок старается не сгибать ногу, появляется хромата и неправильная опора на стопу.
Далее болезнь переходит пролиферативную фазу, при которой присоединяются симптомы воспаления оболочек суставов и сухожилий. Боль становится выраженной и возникает не только при движении, но и при прикосновении к колену.
У ребенка сильно ограничиваются движения, утрачивается способность зафиксировать колено в одном положении. Сильные воспалительные процессы проявляются повышением температуры до 39°С. Эти признаки характерны для всех форм артрита.
Развитие суставно-висцеральной формы заболевания (болезни Стилла) характеризуется признаками:
- лихорадкой;
- увеличением лимфоузлов;
- острой болью в правом подреберье (увеличение селезенки);
- периодическим появлением полиморфной сыпи;
- болями в горле, которые часто проявляются жжением;
- воспалением серозных оболочек (перикардит, плеврит);
- воспалением сосудистой оболочки глаз (увеит);
- воспалением сердечной мышцы (миокардит).
Вовлечение в патологический процесс других органов проявляется общей утомляемостью, одышкой, анемией, учащенным сердцебиением, потерей аппетита и постоянно подавленным настроением.

Ювенильный спондилоартрит
Окончательных выводов о причинах возникновения этой формы артрита нет. Выяснено, что решающую роль играет генетическая предрасположенность, присутствие у ребенка гена HLA-B27. В отличие от других форм артрита, спондилоартрит больше диагностируется у мальчиков.
Факторы развития болезни:
- ревматические заболевания у близких родственников;
- инфекционные болезни;
- дисплазия (нарушение) в соединительной ткани;
- врожденные пороки опорно-двигательной системы.
Воспалительным процессам в колене способствуют травмы, длительный или сильный стресс, переохлаждение, аллергическая реакция на прививку. В начале патологии преобладают характерные признаки артрита.
Прогрессирование болезни приводит к осложнениям, у ребенка развиваются:
- аортальная недостаточность;
- воспаление ахиллесова сухожилия;
- ригидность позвоночника;
- увеит;
- почечная недостаточность;
- амилоидоз почек, кишечника;
- поражение крестово-подвздошного сустава.
Вовлечение в патологический процесс других структур и органов проявляется характерными симптомами, которые свидетельствуют о серьезном течении спондилоартрита. Появляются выраженные боли в пояснице, чувство скованности в позвоночнике, покраснение глаз, слезотечение и светобоязнь. Нарушаются ритмы сердца, появляется тахикардия. У больного отсутствует аппетит, и снижается масса тела.

Инфекционный артрит
Этот вид артрита возникает при попадании инфекции в полость сустава. Он отличается от реактивной формы болезни, при которой возбудитель и его токсины в суставе не определяются.
Болезнь характеризуется острым течением, при котором характерные симптомы артрита проявляются параллельно с признаками простудных заболеваний. Это:
- общая слабость,
- повышение температуры тела до 39°,
- лихорадка, озноб;
- тошнота, рвотные позывы;
- головная боль.
Отмечается стойкий характер болевого синдрома, заметное покраснение и повышение температуры кожи в области колена.
Поведение детей во время артрита
Своевременная диагностика и лечение играют решающую роль в прогнозе любой формы заболевания и определяют прогнозы здоровья ребенка на всю оставшуюся жизнь. Поэтому после перенесенных инфекционных заболеваний или при наличии фактора риска по генетической линии, важно присмотреться к изменению в поведении малышей.
Все формы артрита начинаются с незначительных болей, но и в этот период можно заметить, что ребенок стал раздражительным, меньше играет в подвижные игры, старается не задействовать больную ногу в привычных движениях.
Часто дискомфорт в колене ощущается по утрам, поэтому ребенок не спешит вставать с кровати, реагируя на призывы плачем. Постепенно появляется хромота и волочение больной ноги по полу. При этом маленькие дети часто просятся на руки, не отвлекаются на интересные игрушки, мало смеются и без видимой причины плачут.
Постепенно снижается аппетит, появляется пассивность и вялость. Ребенок часто делает непроизвольные движения, дотрагиваясь до колена. Если присмотреться внимательно, практически всегда можно заметить припухлость в области колена, которая при тактильном контакте отзывается болью.

У детей до двух лет практически всегда отмечается появление лихорадки, которую часто путают с проявлениями простудных заболеваний и пытаются лечить соответствующими препаратами. После этого отмечается облегчение состояния больного, несмотря на то, что артрит продолжает прогрессировать. Таким образом, откладывается адекватное лечение, и каждый день приближает к необратимым процессам в суставе и в организме.
Диагностика
Во время диагностики необходима консультация детских специалистов: педиатра, ревматолога, офтальмолога, кардиолога, нефролога. Сбор анамнеза сопровождается поисками связей с инфекционными заболеваниями, травмами и генетическими предрасположенностями.

Диагностика артрита включает:
- УЗИ сустава (выявление характера и объема суставного выпота);
- рентгенографию (для выявления щелей на суставной поверхности);
- МРТ сустава (обследование связок и сухожилий);
- биохимические анализы кала и мочи (поиск маркеров воспаления);
- иммунологические исследования (поиск активных антител);
- ЭКГ.
Дополнительно может проводиться пункция сустава для более глубокого исследования синовиальной жидкости.
Терапия артрита коленного сустава
Лечение ювенильного артрита — комплекс терапевтических мер, который делится на две основные части: симптоматическую (борьба с проявлениями артрита) и патогенетическую (подавляющую аутоиммунную активность организма).
Основные цели лечения — подавление воспалительных процессов и аутоиммунной реакции организма, предупреждение и ликвидация системных проявлений, максимальная сохранность функциональности и разрушения сустава.

Для решения этих задач применяются группы лекарственных средств:
- Нестероидные противовоспалительные препараты (НПВС). Назначаются с целью устранения воспалительных процессов, купирования болей. Основные препараты: диклофенак, нимесулид, мелоксикам, напроксен.
- Глюкокортикостероиды. Применяются при отсутствии терапевтического эффекта после лечения НПВС или при обострении болезни. Назначаются лекарственные средства: преднизолон, бетаметазон, метилпреднизолон, триамцинолон.
- Иммуносупрессоры. Это ведущая группа препаратов, которые назначаются при всех формах ЮИА. Лекарственные средства подавляют разрастание иммунокомпетентных клеток, что приводит к купированию ревмотоидного воспаления.
Особенность этих препаратов: медленное развитие значимого терапевтического эффекта, требуется длительный (1-3 месяца) прием лекарственных средств. Препараты первого ряда: метотрексат, циклоспорин А, лефлуномид (Арава), сульфасалазин.
- Биологические агенты. При отсутствии положительного клинического эффекта от приема иммуносупрессоров (6-12 месяцев) лечение продолжают препаратами: инфликсимаб, ритуксимаб.
- Антибиотики. Применяются при инфекционном и реактивном артрите для борьбы с кишечной и хламидийной инфекциями. Назначаются препараты: азитромицин, рокситромицин, кларитромицин (для детей старше 6 лет), амикацин, гентамицин.
- Иммуномодуляторы. Назначаются в комплексе с антибактериальной терапией при реактивном артрите. Основной препарат — ликопин.
Все препараты, применяемые при лечении, характеризуются обширными побочными эффектами и значимым вмешательством в работу организма. Поэтому при выборе схемы лечения всегда ориентируются на возраст и вес пациента, подбирая наиболее щадящие дозы и длительность курса приема препарата. Во время курса лечения назначаются витаминные комплексы. Организму в этот период особенно необходимы витамины: В3,В6, В12, С, А, Е.
Хирургическое лечение
Решение о хирургическом вмешательстве принимается при отсутствии клинического эффекта после длительной медикаментозной терапии и при быстром развитии анкилоза (неподвижности суставов).
Виды хирургических операций:
- эндопротезирование (замена сустава на имплантат);
- синовэктомия (удаление воспаленной синовиальной оболочки);
- артропластика (восстановление подвижности сустава).
Во многих случаях хирургическое вмешательство позволят предупредить системное поражение всех суставов или жизненно важных органов ребенка.
Физиотерапия, гимнастика, массаж
Физиотерапия при хроническом артрите колена всегда входит в комплекс терапевтических мер, направлена на поддержание функциональности сустава и предупреждения повторного воспаления. Лечение проводят только в состоянии ремиссии.

Процедуры физиотерапии:
- Фонофорез с гидрокортизоном. Введение лекарственного средства в полость сустава с помощью ультразвуковых волн.
- Магнитотерапия. Воздействие низкочастотными магнитными полями, в результате которого улучшаются восстановительные реакции и местное кровообращение.
- УВЧ-терапия. Воздействие на сустав электромагнитными полями ультравысокой частоты. Во время процедуры в суставе генерируется тепло, что улучшает местный кровоток, обмен веществ, способствует быстрому подавлению воспалительных процессов.
- Парафинотерапия. Во время процедуры к пораженному участку прикладывают аппликации с парафином, при котором происходит приток крови к суставу. Это усиливает метаболизм тканей, способствует быстрому рассасыванию воспалительных инфильтратов.
Наиболее эффективна физиотерапия в комплексе с лечебной гимнастикой. Это специально разработанные упражнения с целью восстановления функциональности и предупреждения атрофии, прилегающих к области колена мышц. Ведущий врач обучает родителей всему комплексу упражнений, которые рекомендуется проводить ежедневно.
Массаж противопоказан при наличии острых воспалительных процессах в суставе. Во время артрита применяют специально разработанные методики процедуры, которые направлены на улучшение кровообращения и восстановления подвижности коленного сустава.
Долгое время ювенильный артрит считался потенциально неизлечимым заболеванием с высоким процентом последующей инвалидности. Эти параметры значительно изменились в связи с расширением ранних диагностических возможностей и разработкой нового класса препаратов — биологических агентов, которые селективно блокируют аутоиммунные тела. В связи с этим значительно повышается частота ремиссии, уменьшается риск необратимых изменений в организме. Таким образом, основа успешного прогноза — своевременное обращение к ревматологу до развития деструктивных процессов в суставе.
Источник