Артрит при синдроме бехчета

Автор: Солдатенков Илья Витальевич, врач-терапевт
Болезнь Бехчета — патология невыясненной этиологии, характеризующаяся воспалением и разрушением сосудистых стенок и приводящая к ишемии органов и тканей. Заболевание отличается рецидивирующим течением и появлением эрозивных изъязвлений на коже и слизистой оболочке, покрывающей внутренние органы. Сосудистая стенка воспаляется, инфильтрируется лимфоцитами, нейтрофилами, плазмоцитами, моноцитами. Пролиферация эндотелия приводит к сужению и облитерации артерий и вен, а также развитию фибриноидного некроза сосудистой стенки.
Болезнь Бехчета проявляется различной клинической симптоматикой: признаками афтозного стоматита, узловатой эритемы, увеита, артрита, легочной, почечной, желудочной дисфункции, тромбофлебита, патологии нервной системы, поражения кишечника. Течение патологии хроническое, с периодической сменой обострения и ремиссии. Возможно развитие осложнений со стороны пораженных органов.
Заболевание впервые было описано в прошлом столетии турецким врачом-дерматологом Бехчетом и в последствии получило его имя. Страдают данной патологией как женщины, так и мужчины, но у последних она протекает более тяжело.
Этиология
Причины болезни Бехчета до конца не выяснены. Существует несколько теорий происхождения патологии:

- Наследственная — заболевание генетически обусловлено. Доказаны случаи семейной заболеваемости и наследственной преемственности болезни.
- Инфекционная — патогенные биологические агенты играют определенную роль в развитии патологии. Герпес вирусы и стрептококки — основные инфекционные провокаторы.
- Аутоиммунная — в крови больных обнаруживают циркулирующие иммунные комплексы и антитела к собственным клеткам организма.
К факторам, провоцирующим формирование патологии, относятся:
- Регулярный прием алкоголя в течение 5 лет,
- Наличие в организме очагов хронической инфекции — тонзиллита, синусита, отита,
- Необоснованный прием лекарственных средств,
- Бесконтрольная вакцинация и иммунизация,
- Инсоляция,
- Переохлаждение,
- Физическое перенапряжение,
- Стресс.
Патогенез
Системный васкулит иммунокомплексной этиологии патогенетически обусловлен появлением в крови ЦИК и их отложением на эндотелии кровеносных сосудов. Инфекционные агенты активизируют аутоиммунные механизмы, угнетают иммунную защиту и запускают патологический процесс.
Основные звенья патогенеза:
- Появление в крови антител к собственным клеткам организма,
- Токсичное влияние Т-лимфоцитов на эпителиоциты слизистой,
- Отсутствие IgA в слюне,
- Формирование язв и очагов некроза на слизистой,
- Повышение количества фагоцитов в крови,
- Повреждение эндотелия кровеносных сосудов.
В результате перечисленных выше изменений, происходящих в организме больного, воспаляются стенки артерий и вен, на эндотелии в периваскулярном пространстве образуются лимфоцитарные и плазмоцитарные инфильтраты, утолщается внутренняя оболочка сосудов, сужается их просвет.
Симптоматика
Болезнь Бехчета — поликлиническое заболевание. На слизистой оболочке рта, гениталий, глотки, языка, желудка, головного мозга и прочих органов появляются микроязвы, что проявляется соответствующей симптоматикой, включающей «старческое слабоумие», забывание, звуковые и слуховые галлюцинации.
Афтозный стоматит
Морфологическим элементом данной патологии являются афты — везикулы, наполненные непрозрачной жидкостью, которые со временем вскрываются и превращаются в ярко-розовые язвочки. Они часто рецидивируют и сливаются друг с другом. Внешне пораженный участок напоминает сплошную язвенную поверхность. Изъязвления располагаются на деснах, губах, языке, миндалинах, в ротоглотке, гортани, носу. В центре язвы находится участок некроза, окруженный зоной гиперемии. Стоматит длится примерно месяц, рецидивы возникают 3-4 раза в год. На месте язв не остается рубцов и шрамов. Возможно развитие глоссита, фарингита, гингивита.

Генитальные язвы
Язвы на половых органах появляются периодически, они крупные и очень болезненные. Изъязвления появляются у женщин на слизистой влагалища и половых губ, а у мужчин — на мошонке и головке полового члена. Эрозии слизистой влагалища обнаруживают случайно во время гинекологического осмотра, на которое приходят женщины с жалобами на обильные выделения. Генитальные язвы часто рецидивируют, сливаются и заживают, оставляя на слизистой характерные рубцы.
Поражение глаз

Одним из первых проявлений патологии является двусторонний увеит. Клеточные инфильтраты появляются на роговице и стекловидном теле. При поражении сетчатки развивается слепота. Передний увеит осложняется гипопионом – скоплением гноя в глазу.
Болезнь Бехчета также проявляется воспалением конъюнктивы, атрофией глазного нерва, хориоретинитом, иритом, иридоциклитом, глаукомой, кератитом. Пациенты жалуются на слезотечение и резь в глазах, пелену и туман перед глазами, светобоязнь, нечеткое зрение, периорбитальную боль, инъекцию склер.
Стойкое поражение глаз может привести к потере зрения, развитию глаукомы или катаракты. Больных с подобными жалобами консультирует врач-офтальмолог, исследует структуры глаза, проверяет остроту зрения, проводит биомикроскопию, офтальмоскопическое исследование и флюоресцентную ангиографию.
Поражение кожи
Кожный васкулит при болезни Бехчета проявляется эритематозными папулами, пустулами, пузырьками, узловатой эритемой, фолликулитами, панарицием. Скопления узлов изъязвляются и трансформируются в гнойно-некротические раны. Так развивается гангренозная пиодермия.
Сыпь часто зудит и не изменяется при надавливании. Некротические очаги покрываются корочками, которые отторгаются, оставляя на своем месте пигментные пятна.
Маленькие пустулы и узелки с розовым ободком появляются на месте введения инъекционной иглы. Это важный диагностический критерий, позволяющий заподозрить патологию.

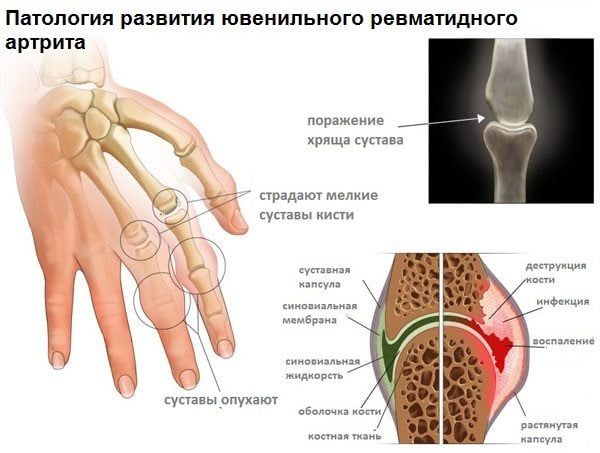
Поражение суставов
В патологию вовлекается сразу несколько крупных, симметричных суставов, например, коленных, локтевых или голеностопных. Появляются все признаки воспаления: боль, припухлость зоны поражения, ограничение функции, покраснение. Обычно отекают также окружающие мягкие ткани, в полости сустава скапливается выпот. Эти симптомы беспокоят больных в течение 10 дней, а затем постепенно исчезают. Костная и хрящевая ткань патологически не изменяется. Артрит имеет доброкачественное течение с обратным развитием без остаточных изменений.
Моноартриты и поражение мелких суставов происходит крайне редко. У больных развивается острый синовит без признаков деструкции, который подвергается обратному развитию, но часто рецидивирует. В единичных случаях формируется спондилоартрит или сакроилеит.
Невропатология
При болезни Бехчета поражается вещество мозга и его оболочки. Развивается менингоэнцефалит, проявляющийся интоксикацией, менингеальными знаками и неврологическими признаками. У пациентов возникает деменция, ухудшается память, нарушается поведение, появляются припадки и спастические параличи. При этом сохраняется ориентация в пространстве и полноценное владение языком. Короткая ремиссия и частые обострения усугубляют течение патологии. У больных наблюдается поражение центральной нервной системы. Периферические расстройства и психозы развиваются крайне редко.
Воспаление сосудов
Кроме кожного васкулита у некоторых больных появляются признаки тромбофлебита сосудов нижних конечностей, тромбоза полой вены, аорты, ТЭЛА. Эти изменения обусловлены развитием внутрисосудистого воспаления, сужением просвета сосудов, деструкцией сосудистой стенки. Венепункция часто провоцирует тромбоз венозного сосуда. Поражение артерий при данной патологии наблюдается редко.
Поражение ЖКТ
Язвенное поражение слизистой оболочки кишечника протекает по типу болезни Крона или неспецифического язвенного колита. Пациенты жалуются на неоформленный стул с кровью или стойкий запор, боль в животе, диспепсию, появление язв вокруг ануса.
У мужчин развиваются эпидидимиты, гломерулонефриты, у женщин – аменорея.
Болезнь Бехчета — хроническая патология, имеющая весьма вариабельное течение. Периоды обострения и ремиссии имеют различную продолжительность и по-разному проявляются. Обострение начинается с лихорадки, интоксикации, язвенного стоматита, поражения кожи. Ремиссии могут быть длительными. В среднем они длятся несколько месяцев и даже лет, что определяет тяжесть заболевания и нарушает трудоспособность больных. В тяжелых случаях ремиссии полностью отсутствуют, возникает полисистемность поражений. Больные погибают от менингоэнцефалита, инсульта, тромбоза артерий, прободения язвы желудка.
Диагностика
При появлении лихорадки и общей слабости, резком похудении необходимо обратиться к врачу-ревматологу.
Диагностика болезни Бехчета, как и всех остальных васкулитов, очень сложна. Проводят ее в специализированных медицинских учреждениях с помощью микроскопических, иммунологических, химических и инструментальных методов исследования. Недопустимо самостоятельно диагностировать васкулит и проводить самолечение.

Диагностика болезни Бехчета основывается на результатах клинико-диагностического обследования больных. Патология имеет рецидивирующее течение, проявляется симптомами стоматита, поражения гениталий, воспаления суставов, сосудистой оболочки глаза, головного мозга. Диагностикой и лечением патологии кроме ревматологов занимаются врачи-неврологи, дерматологи и прочие специалисты.
В общем анализе крови обнаруживают анемию, лейкоцитоз со сдвигом формулы влево, повышение СОЭ. Диагностика артрита заключается в изучении данных, полученных на рентгенографии, УЗИ суставов и артроскопии. Пункция сустава и биопсия пораженных тканей с их последующим морфологическим изучением позволяют подтвердить или опровергнуть предполагаемый диагноз. Инструментальные методы, выявляющие изменения в суставах и неврологические нарушения: рентгенография грудной клетки, УЗИ органов брюшной полости, МРТ.
Лечение
Лечение болезни Бехчета комплексное, длительное, системное. Его назначают с учетом локализации поражения и индивидуальных особенностей организма строго в стационаре. Поскольку этиология болезни не установлена, проводится только симптоматическое лечение, направленное на купирование клинических признаков и предотвращение осложнений.
Для лечения васкулитов применяются лекарственные препараты, которые способны подавить выработку организмом антител и сделать ткани менее чувствительными.
Медикаментозная терапия заключается в назначении больным лекарственных препаратов различных фармакологических групп:
- Противовирусных – «Ацикловир», «Изопринозин»,
- Антибактериальных – «Азитромицин», «Цефазолин», «Цопрофлоксацин»,
- Противовоспалительных – «Ибупрофен», «Диклофенак», «Индометацин»,
- Антигистаминных – «Супрастин», «Тавегил», «Цетрин»,
-
 Сосудорасширяющих – «Пентоксифиллин», «Никотиновая кислота»,
Сосудорасширяющих – «Пентоксифиллин», «Никотиновая кислота», - Противоподагрических – «Колхицин», «Аллопуринол»,
- Гормональных – «Преднизолон», «Дексаметазон»,
- Витаминов – «Аевит», «Олиговит»,
- Внтикоагулянтов – «Аспирин», «Трентал», «Курантил»,
- Цитостатиков – «Циклофосфан», «Метотрексат».
Местное лечение включает: полоскания рта и обработку язв антисептиками, применение мазей с гепатромбином, индометацином, глюкокортикоидами, субконъюнктивальное введение «Дексаметазона».
В тяжелых случаях прибегают к экстрокорпоральной терапии: плазмаферезу, гемособрции, УФО, лазеротерапии, ультразвуку, индуктотермии. Применение хирургических методик лечения поможет устранить негативные последствия патологии.
Чтобы облегчить состояние больных, можно дополнить традиционное лечение средствами народной медицины:
- полоскать рот настоями лекарственных трав: ромашки, череды, шалфея,
- обрабатывать язвы средством из меда, рыбьего жира, порошка ксероформа,
- использовать раствор квасцов для примочек на пораженные места.
Профилактика патологии неспецифична и малоэффективна. Поскольку этиология и патогенез болезни Бехчета до конца не изучены, предупредить ее возникновение невозможно. Лицам, находящимся в группе риска, рекомендуют закаливать организм, уменьшать негативное воздействие окружающей среды на организм, не вакцинироваться без явных причин.
Болезнь Бехчета – неизлечимое заболевание. Своевременная и адекватная терапия позволяет добиться стойкого купирования патологических проявлений. Изолированная форма с поражением только наружных слизистых оболочек имеет удовлетворительный прогноз. Среди возможных осложнений болезни наиболее распространенными являются: слепота, глухота, нарушение интеллектуального развития, гангрена конечности. Комплексное и этапное лечение позволяет уменьшить количество летальных исходов и инвалидизации больных.
Источник
синовит. В дальнейшем возникают периоды «блокады» сустава — при неправильном движении, повороте появляется резкая боль, коленный сустав остается в фиксированном положении под углом. На рентгенограмме в области мыщелка бедра вначале имеется очаг просветления, затем обнаруживается тень костного фрагмента.
Дифференциальный диагноз проводят с повреждением мениска, туберкулезным оститом.
Лечение в ранней стадии консервативное (покой и уменьшение нагрузки на сустав, физиотерапия), после отделения костного фрагмента — хирургическое.
Асептический некроз головок, плюсневых костей (болезнь Келера II, обычно
2-й или 3-й)
Чаще болеют девушки в период полового созревания. При этом играют роль ношение неудобной обуви, плоскостопие, а также профессиональные факторы: работа стоя с наклоном вперед, что создает дополнительную нагрузку на головки плюсневых костей. Чаще поражается правая стопа.
Клиническая картина. Отмечаются боль в стопе, припухлость, резкая боль при пальпации на уровне соответствующей головки плюсневой кости. Рентгенологически наблюдается такая же эволюция процесса, как при болезни Легга—Кальве—Пертеса.
Дифференциальный диагноз проводят с туберкулезом, хроническим остеомиелитом.
Лечение консервативное (на ранней стадии гипсовый сапожок, далее ношение ортопедической обуви, физиотерапия).
Асептический некроз ладьевидной кости стопы (болезнь Келера 1)
встречается редко, обычно у мальчиков.
Клиническая картина. У пациентов отмечаются боль и припухлость в области медиальной поверхности тыла стопы, нередко хромота. На рентгенограмме тень ладьевидной кости вначале становится гомогенной, затем происходит секвестрация; в последующем развивается деформация кости. Лечение симптоматическое.
Асептический некроз полулунной кости запястья (болезнь Кинбека), обычно правого
При заболевании играют роль профессиональные нагрузки (болеют преимущественно столяры, слесари). Клиническая картина. Пациентов беспокоят упорные боли. и припухлость в области полулунной кости; движение в лучезапястном суставе ограничено из-за болезненности. На рентгенограмме определяются
уплотнение полулунной кости, затем фрагментация, в последующем резкая деформация. Дифференциальный диагноз проводят с туберкулезом костей запястья. Лечение консервативное (иммобилизация, физиотерапия).
заболевание, характеризующееся рецидивирующим афтозным (язвенным) поражением слизистых оболочек полости рта и наружных половых органов. При Б. с. нередко отмечаются поражения и других органов, прежде всего глаз, кожи, суставов и ЦНС. По мнению ряда авторов, Б.с. относится к системным васкулитам иммунокомплексной природы. В целом заболевание считается редким. Однако в некоторых странах (Япония, Турция) Б.с. встречается очень часто.
Этиология неизвестна. Предполагается роль вируса простого герпеса 1 типа в сочетании с такими генетическими факторами, как связь с накоплением HLA-B5 и HLA-B12, а также DR7 или BW52.
В патогенезе Б.с. существенное значение придается обнаружению в крови циркулирующих иммунных комплексов, содержащих вирус простого герпеса (HSV), а также многочисленным нарушениям регуляции клеточного иммунитета — накоплению в очаге поражения Т-лимфоцитов и снижению в циркуляции СD4лимфоцитов. Кроме того, отмечается повышение хемотаксической активности нейтрофилов, вероятно, активированной циркулирующими иммунными комплексами.
Клиническая картина. Основными, а нередко и единственными признаками заболевания бывают приступообразно возникающие, рецидивирующие афтозные изменения слизистых оболочек полости рта и наружных половых органов. Как правило, первым симптомом болезни является афтозный стоматит, обычно развивающийся внезапно. Афты локализуются на слизистой оболочке щек, губ (не переходя за красную кайму), языка, глотки; они чаще множественные и всегда очень болезненные, диаметром от 2 до 10 мм, имеют в своем центре основание желтого цвета и окружены венчиком эритемы. Афты существуют от 3 до 30 дней и заживают, как правило, без рубцов. Характер афтозных высыпаний на наружных половых органах аналогичен. Их локализация — половой член, мошонка у мужчин, влагалище (в этой области нередко афты безболезненны), половые губы у женщин. В некоторых случаях при заживлении афт образуются рубцы. Частота рецидивов афтозных высыпаний у отдельных больных различна; генитальные афты рецидивируют обычно реже, чем афты в полости рта.
Увеит является частым и одним из самых серьезных клинических проявлений Б.с., так как у некоторых больных ведет к слепоте. Он развивается в 50—75 % случаев через несколько лет после начала заболевания.
Поражение глаз, как правило, двустороннее. Кроме увеита и его осложнений (гипопион, изменения хрусталика и стекловидного тела) могут наблюдаться васкулиты сетчатки. Изменения кожи, встречающиеся примерно у 2/3 больных, неспецифичны, полиморфны (узловатая эритема, различного размера узелки, папулы, пустулы, иногда язвы) и обусловлены васкулитом.
Артрит развивается на протяжении болезни у 50—60% больных, артралгии встречаются чаще. Преимущественно отмечаются моно- и олигоартриты крупных суставов (коленные, голеностопные, реже лучезапястные, локтевые), сопутствующие, как правило, другим клиническим проявлениям Б.с. и имеющие подострое или хроническое течение. Нередко наблюдается сакроилеит. Синовиальная жидкость обычно воспалительного характера с преобладанием нейтрофилов. Деструкции суставов не отмечается.
Поражение ЦНС бывает примерно у 1/5 больных и характеризуется менингоэнцефалитом. При этом могут отмечаться головные боли, лихорадка, менингеальные явления, признаки поражения различных отделов головного мозга (атаксия, парезы, параличи, нарушения зрения и др.), в цереброспинальной жидкости обнаруживается лимфоцитарный плеоцитоз. Наиболее выражены при Б.с. неврологические нарушения. Описаны случаи смерти таких больных.
Из других проявлений Б.с. отмечаются васкулиты различных локализаций, главным образом, легких, почек, ЦНС, желудочно-кишечного тракта и сердечно-сосудистой системы.
Диагноз. Для постановки диагноза Б.с. необходимо наличие любых трех из следующих 6 симптомов: 1) рецидивирующий афтозный стоматит; 2) рецидивирующие афты наружных половых органов; 3) увеит; 4) синовит; 5) кожный васкулит; 6) тромбофлебит (васкулит, но при обязательном наличии афтозного поражения слизистых оболочек).
Дифференциальный диагноз проводят с изолированным рецидивирующим афтозным стоматитом, который никогда не сопровождается системными проявлениями; с рецидивирующим афтозным стоматитом в сочетании с неспецифическим вагинитом у девочек или молодых женщин, а также с рецидивирующим оральногенитальным герпесом, основным клиническим признаком которого являются не афты, а пузырьки (везикулы).
Течение Б.с. рецидивирующее прогноз при отсутствии признаков системности поражения благоприятный. Сочетание системного васкулита с поражением глаз и ЦНС значительно ухудшает прогноз. Прогностическим в отношении развития увеита показателем является наличие HLA В5 (при наличии этого антигена гистосовместимости риск развития поражения глаз составляет 55—85 %).
Лечение до настоящего времени не разработано. Применяют кортикостероиды в виде триамцинолонового геля. В больших дозах они могут оказывать положительное влияние на симптомы менингоэнцефалита и артрита, однако в целом малоэффективны Использование хлорамбуцила (0,1 мг/кг в сутки) способствует уменьшению прогрессирования патологического процесса, особенно при их длительном (месяцами) применении. Описаны признаки улучшения при заднем увеите и изменениях слизистых оболочек, кожи при лечении циклоспорином А по 10 мг/кг в сутки, однако в этих случаях при отмене препарата наступало крайне тяжелое обострение. В последние годы применяют ингибиторы хемотаксиса (колхицин). При тромбозах — антикоагулянты непрямого действия.
БУРСИТ
воспаление соединительнотканных сумок, расположенных в местах наибольшего трения между кожей, связками, сухожилиями, мышцами и костями. Наличие сумок облегчает прежде всего движения сухожилий и мышц над костными выступами, уменьшая силы трения. Внутренняя их выстилка очень сходна с синовиальной тканью, а в их полостях содержится небольшое количество жидкости, не отличающейся от синовиальной. Наибольшее клиническое значение имеют сумки, расположенные над локтевым выступом, большим вертелом бедра, под акромиальным отростком и седалищной бугристостью, перед надколенником и ахилловым сухожилием и др. Воспаление сумок может развиться в результате повышенных нагрузок, особенно с усиленным трением («колено домохозяек») травм, инфицирования (септический Б.) и как проявление системных ревматических заболеваний (ревматоидный артрит, подагра и т.д.).
Клиническая картина Б. проявляется местной припухлостью (в основном вследствие накопления воспалительной жидкости внутри сумок), болями различной выраженности. Последние бывают различными в зависимости от локализации Б. Так, при локтевом Б. боль обычно минимальная, несмотря на значительную припухлость сустава. Яркий болевой синдром, как правило, наблюдается при пяточном Б. (воспаление сумки в месте прикрепления подошвенной фасции к пяточной кости) и при Б. в области I плюснефалангового сустава.
Относительно кратковременные Б. с резкими болями (особенно субдельтовидные и в области большого вертела бедра) часто бывают связаны с отложением кристаллов кальция, что может быть установлено на рентгенограмме.
Лечение. Прежде всего необходимо устранить раздражение воспаленной сумки, для чего иногда приходится ставить вопрос о смене профессии, прекращении занятий определенными видами спорта и т.д. Назначают активные противовоспалительные препараты (вольтарен, индометацин, бутадион). Эффективно удаление шприцем воспалительного экссудата из сумки и введение в нее кеналога или гидрокортизона. Применяют также ультразвук и тепловые процедуры; еще более перспективными могут считаться аппликации диметилсульфоксида (см.). При гнойных (септических) Б. назначают антибиотики и проводят хирургическое лечение.
Источник