Артроз мрт или рентген
Рентген или МРТ коленного сустава – что лучше подходит для диагностики недугов? Раньше для распознавания повреждений коленного сустава делали рентген, ультразвуковое исследование, физический осмотр или пункцию суставной полости, но с появлением МРТ подход к выявлению заболеваний изменился. Сейчас артролог или ортопед, проведя физический осмотр пациента, направляет его на МРТ. Насколько это правильно, и чем МРТ лучше рентгена коленного сустава?
Зачем назначают МРТ или рентген коленного сустава
Человек обращается к врачу при травме, боли в колене или ограничении подвижности. Это может быть вызвано воспалительными, аутоиммунными, деформирующими, разрушающими процессами. Травматолог или артролог опрашивает, осматривает пациента и направляет на дополнительные процедуры – рентген, УЗИ или МРТ коленного сустава.
Коленный сустав – сложное структурное образование, в состав которого входят кости, связочные структуры, хрящевые элементы, сосуды, нервы, жировая ткань. Повреждения и нарушения в каждом из этих элементов могут привести к развитию болезней коленного сустава. К ним относятся
- переломы или вывихи костей;
- разрывы связок или менисков;
- воспаления сухожилий, хрящей, синовиальной оболочки (артрит, бурсит, тендинит);
- аутоиммунные патологии (ревматизм, системная красная волчанка);
- аномалии, вызванные разрушающими, дистрофическими изменениями (менископатии, хондропатии, периартериит);
- деформирующие коленный сустав патологические процессы (артрозы, дисплазии);
- доброкачественные или злокачественные новообразования (киста Беккера, гемангиома);
- воспаления жировых тел Гоффа (липоартрит);
- патологии нервов и сосудов, пролегающих в этой области (артриты, флебиты).
Рентген или МРТ: что можно увидеть в области коленного сустава
Рентген или рентгенография, в отличие от МРТ, применяет ионизирующее излучение для получения снимка (рентгенограмма), на котором хорошо видны кости, составляющие коленный сустав. Хрящевые мелкие образования (мениски, узелки, мягкие ткани) рентгенография четко не вырисовывает.
Магнитно-резонансная томография позволяет рассмотреть любые дегенеративные изменения, мелкие включения, разрывы связок, менисков, сосудистые нарушения. Однако она недостаточно хорошо визуализирует костные ткани — это связано с использованием магнитного поля для получения снимка.
Существуют определенные противопоказания для проведения рентгена или МРТ коленного сустава. Рентгеновское излучение, воздействуя на клетки организма, может вызвать мутации за счет облучения, поэтому его частое использование нежелательно. Рентгеноскопия также противопоказана беременным.
МРТ не делают
- беременным, пока нет данных о влиянии на плод (в первой половине беременности стараются не применять этот метод);
- при клаустрофобии — относительное противопоказание;
- при ожирении — аппарат не приспособлен для людей с весом более 120 кг;
- если есть металлические, электронные включения в теле.
Магнитно-резонансная томография противопоказана больным после оперативных вмешательств на колене, если у них есть фиксирующие пластины, стоит аппарат Илизарова, имплант. Причина в используемых при остеосинтезе (сращении, фиксации костей) имплантах, которые делаются из титана или его сплавов; титан, не взаимодействуя с магнитным полем, искажает результаты обследования. В таких случаях вместо МРТ коленного сустава больному назначают рентген или КТ.
Таким образом, мы выяснили, что МРТ коленного сустава информативнее, чем рентген, так как позволяет
- детализировать изменения дефекты мягких тканей, хрящей, сосудисто-нервного пучка подколенной ямки;
- выявить травму мениска, повреждения связок;
- определить воспалительные, дегенеративные изменения.
Рассматриваемый метод имеет свои ограничения; это дорогостоящая процедура, но, в отличие от рентгена коленного сустава, МРТ безопасна.
Источник
Воспалительные изменения и нарушения в структуре коленного сустава при травмах, встречаются наиболее часто при заболеваниях опорно-двигательного аппарата. Применение актуальных методов обследования помогают распознать проблемы в костях, связках и способствуют своевременному выявлению характера нарушений в работе колена.
Какой же способ обследования лучше выбрать? Для ответа на этот вопрос следует рассмотреть все плюсы и минусы известных методов диагностики.
Ультразвуковая диагностика
Ультразвуковое исследование является высокоэффективным методом диагностики. Это способ обследования организма при помощи ультразвуковых волн.
Метод диагностики обладает преимуществами:
- Возможностью проведения исследования без нарушения кожных покровов.
- Отсутствием патологического влияния на организм.
- Легкостью в исполнении и интерпретации полученных данных.
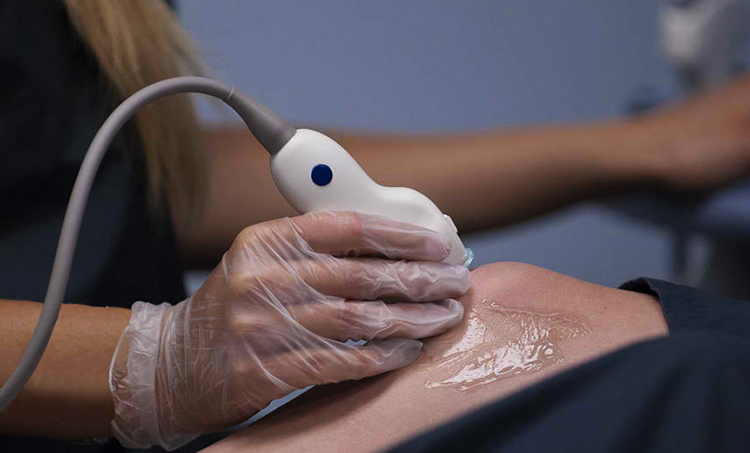
Ультразвуковое исследование коленных суставов проводится в горизонтальном положении, на животе со слегка согнутыми ногами. Для более точной диагностики рекомендуется смена положений тела во время проведения УЗИ. Например, поворот набок и осмотр со стороны поражённого сустава, либо оценка сустава в положении на спине со слегка согнутыми в коленях ногами (40-60 градусов).
УЗИ проводится до лечения, затем, при необходимости, через 5-7 дней от начала и после завершения терапии, для контроля динамики заболевания и анализа результативности терапии.
Во время ультразвукового исследования возможно выяснение:
- Присутствия, а также объёма секрета в полости сустава,
- Истончения хряща,
- Невредимости связок (коллатеральных, внутрисуставных),
- Размещения и строения менисков,
- Состояния околосуставных тканей (наличие или отсутствие дефектов).
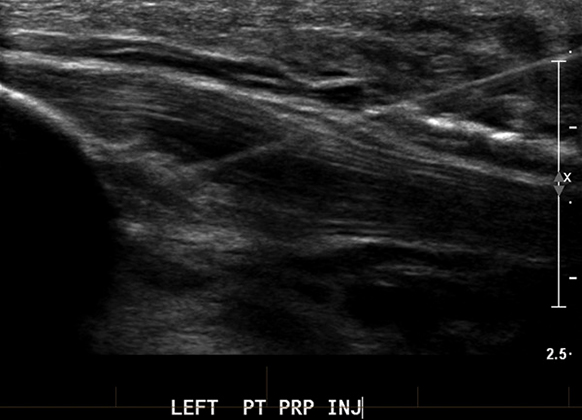
УЗИ позволяет выявить распространенность, качество и количество нарушений в суставном хряще, кости и околосуставных тканях. Это способствует адекватному определению объёма терапии и последующей оценки динамики процесса после курса терапии.
Магнитно-резонансная томография
Магнитно-резонансная томография коленного сустава — актуальный способ диагностики, возможности которого практически не ограничены. Это способ сканирования тела при помощи магнитных полей и радиоволн, позволяющих получить точную информацию о течении и распространении патологических процессов.
Особенности МРТ:
- Возможность получения детализированных снимков (с точностью до мм), срезов изучаемых объектов в различных плоскостях.
- Точный анализ состояния коленного сустава и околосуставных тканей.
- определение выраженности и распространенности заболевания, а также степени травматического поражения колена.
- Достоверность получаемых результатов, точность исследования достигает 95%.
МРТ проводится желательно натощак, перед исследованием следует снять все металлические предметы и переодеться в специальную одежду без синтетических материалов. Затем пациент ложится на стол томографа. Стол перемещается внутрь томографа, после чего проводится процедура. Врач поддерживает постоянный контакт с пациентом. При возникновении вопросов или ухудшении состояния, можно в любой момент сообщить персоналу о возникшей проблеме при помощи сигнальной кнопки. Длительность процедуры от 20-60 минут, и зависит от количества исследуемых объектов.
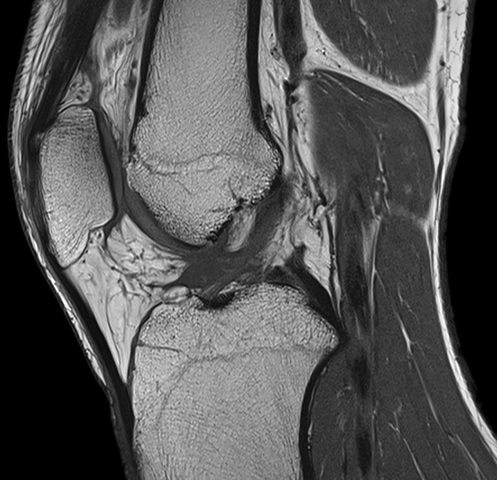
МРТ высокоэффективно при оценке нарушений в структуре коленного сустава и травматического поражения хрящевого комплекса.
Рентгенография
Рентген коленного сустава — это метод диагностики, при котором используются рентгеновские лучи для получения фиксированного изображения объекта на плёнке (рентгенограмме).
Преимущества рентгенографии:
- Доступность и легкость в применение диагностики,
- Высокое качество и детализация снимков,
- Невысокая цена за процедуру,
- Отсутствие специфической подготовки перед манипуляцией.
Для получения объективных данных об изменениях в коленном суставе важно проводить процедуру как минимум в нескольких проекциях (боковой, прямой). Соответственно, получение снимков в этой проекции зависит от положения пациента. Лёжа на спине — прямая, лёжа на боку с выпрямленной ногой — боковая.
Для получения более детальных снимков используются различные положения тела (лёжа на спине с согнутой в колене конечностью под углом 30-45 градусов, либо стоя, не нагружая повреждённую конечность).
Какую процедуру лучше выбрать
Для того чтобы выбрать оптимальный способ обнаружения и детального изучения патологий, необходимо обратиться в лечебное учреждение. Врач соберёт все необходимые сведения и затем направит на обследование.
При наличии секрета в полости коленного сустава эффективность УЗИ и МРТ в качестве метода диагностики равна 100%. Однако при изменениях, затрагивающих суставной хрящ, мениски, увеличении синовиальной оболочки, результативность УЗИ значительно уступает магнитно- резонансной томографии.
Ультразвуковое исследование достаточно эффективно для обнаружения локальных изменений в менисках, но малоэффективно при патологических изменениях связок. Поэтому для установления диагноза при сочетаемых заболеваниях колена предпочтительно использовать МРТ. Этот метод способствует определению характера изменений костей колена, степени повреждения хряща, а также предоставляет возможность рассмотреть состояние костного мозга, что является важным фактором для определения терапии. МРТ дает возможность получить точные данные о состоянии всех структур сустава, что невыполнимо при ультразвуковом или рентгенологическом исследовании. Минусом является высокая стоимость метода.
Рентгенография, несмотря на применение таких информативных методов, как УЗИ и МРТ, остаётся достаточно актуальным способом обследования, особенно при состояниях, требующих неотложного оказания медицинской помощи. Неинвазивность, доступность для любого слоя населения, несомненно являются важными критериями при выборе этого способа обследования. Кроме того, рентгенография позволяет точно оценить состояние костной структуры, сочленяющей суставы.
Своевременная диагностика изменений в коленном суставе и околосуставных тканях способствует назначению оптимальной терапии, улучшает прогноз и приводит скорейшему выздоровлению.
Источник
Чем отличается МРТ от рентгена позвоночника
При исследованиях позвоночника выбор метода диагностики осуществляется с учетом предварительного диагноза. Чем отличается МРТ от рентгена позвоночника? Рентген – это в первую очередь двухмерное изображение, которое показывает контраст между твердыми и мягкими тканями.
МРТ же позволяет получить трехмерное изображение путем наложения нескольких снимков в разных проекциях друг на друга. На МРТ снимке четко видны все структуры в исследуемой области, границы между ними, различия в плотности и т.п. Конечно, такое изображение дает врачу исчерпывающую информацию о состоянии органов и структур в исследуемой области.
Кроме информативности МРТ и рентген различаются и по другим параметрам. Один из них – влияние на здоровье человека. По этим параметрам также выигрывает МРТ, которая является совершенно безопасной процедурой, тогда как рентгенография связана с получением дозы облучения.
Однако, существуют ситуации, когда качественное МРТ невозможно провести по причине наличия у человека имплантированных устройств с металлическими элементами (импланты, кардиостимуляторы, спицы и т.п.) Они мешают работе магнитного оборудования и в этих случаях более целесообразно оказывается проведение рентгенографии.
Что касается времени исследования, то здесь лучший результат также принадлежит рентгену. Создание снимка и его проявка занимает не более 10-15 минут, тогда как МРТ-сканирование длится до получаса, а потом еще около 60 минут специалисту необходимо на обработку результата.
Что касается такого показателя как стоимость диагностики, то здесь ответ очевиден: стоимость МРТ и рентгена различается в несколько раз, магнитно-резонансную томографию не назовешь дешевой, особенно если требуется исследование нескольких зон за один сеанс или нужно совместить исследование тканей с исследованием сосудистой системы и кровотока. Стоимость такой процедуры может достигать 10 000 рублей. Тогда как средняя стоимость рентгена редко превышает 1000 рублей.
Таким образом, если подвести итог, то можно сделать следующий вывод: выбор метода диагностики должен осуществляться, прежде всего, на основании предварительного диагноза. Нет смысла переплачивать и использовать МРТ там, где можно обойтись рентгеном. Но в случае наличия показаний, при серьезных патологиях, подозрении на онкологию, другие новообразования целесообразнее будет использовать возможности современной магнитно-резонансной томографии.
Узи связок коленного сустава
Методика проведения узи коленного сустава предусматривает оценку и сравнения правого и левого суставов одновременно. Пациент лежит на кушетке с подложенным под колено валиком. Вначале выполняют исследование передней и боковых поверхностей, затем, после того, как пациент повернется на живот, исследуют заднюю поверхность.
Узи коленного сустава норма
Коленный сустав имеет достаточно сложное строение. В его образовании участвуют суставные поверхности бедренной, большой берцовой кости и надколенник. Надколенник выполняет функцию дополнительного рычага, усиливающего разгибание в суставе. Суставные поверхности покрыты хрящом, который обеспечивает необходимую гладкость при движениях. Полость сустава выстлана синовиальной оболочкой, которая вырабатывает жидкость, смазывающую суставные поверхности. В коленном суставе есть несколько завортов синовиальной оболочки, своеобразных карманов, которые лежат под сухожилиями мышц, окружающих сустав. Между суставными поверхностями бедренной и большеберцовой костей лежат хрящевые пластины — мениски. Мениски играют роль амортизаторов и дополняют контур суставной поверхности, делая их идеально подходящими друг для друга. В коленном суставе есть наружный и внутренний мениски. Узи коленного сустава цена которого может изменятся, позволяет исследовать сустав, выявляя аномалии в вышеуказанном строении, что позволит более продуктивно заниматься лечением.
Узи диагностика коленного сустава
Доступны визуализации передние и задние рога обоих менисков, жировое тело надколенника. При узи коленных суставов исследуют также контуры суставных поверхностей и ширину гиалинового хряща, их покрывающего. Также хорошо видны сухожильные сумки, окружающие сустав.
Мрт или узи коленного сустава
Ультразвуковое исследование суставов
Как и при исследовании других суставов, при узи коленного сустава нельзя исследовать части, скрытые костной массой. Кости непроницаемы для ультразвука и поэтому невозможно оценить всю поверхность суставных хрящей, мениски полностью и крестообразные связки. При подозрении на нарушения в этих отделах нужно делать МРТ.
Важным моментом в ультразвуковом исследовании суставов является проведение узи коленного сустава ребенку. В данной сфере исследований ключевую роль играет опыт специалиста и качество оборудования, на котором проводят диагностику заболеваний.
httpv://www.youtube.com/watch?v=embed/mIQMBTyroxQ
Также стоит обратить своё внимание на крупные медицинские центры, в которых, зачастую, врачи проходят постоянное повышение квалификации с целью максимально улучшить качество и продуктивность исследований, а оборудование, используемое для узи коленного сустава пермь, относится в высокоточной аппаратуре, что позволяет более скрупулёзно и точно определить различные аномалии в суставе
Все об УЗИ коленного сустава
Травмы связок коленного сустава, по данным медицинских исследований, охватывают большой процент повреждений опорно-двигательной системы.
Сустав колена, являющийся вторым по размеру соединением, находится поверхностно, поэтому его повреждения происходят очень часто. В таких ситуациях возникает необходимость проводить УЗИ коленного сустава.
Что представляет собой эта процедура, мы расскажем вам далее.
Данный метод хорошо диагностирует кровоизлияния и дефекты в самой связке. Случается, что повреждение связано с какой-либо болезнью. До травмирования заболевание может протекать вяло. Но после получения травмы оно обостряется.
УЗИ колена проводят при подозрении или присутствии следующих патологий:
- Воспаление в соединении колена.
- Опухоли костной ткани.
- При ушибах, травмах, растяжениях.
- Остеохондропатия.
- Дегенеративно-дистрофические болезни.
- При травмировании боковых или крестообразных связок.
- Перелом надколенника.
В процессе диагностики специалист изучает сразу правый и левый, переднюю, боковую и заднюю поверхности соединения колена.
Очень редко встречается перелом голеностопа, который может показать только УЗИ голеностопного сустава.
Что по нему видно?
Что показывает УЗИ коленного сустава? Практически все патологии нездорового соединения:
- Структуру хрящевой ткани.
- Внутрисуставную синовиальную жидкость.
- Капсулу соединения, его контуры.
- Наличие или отсутствие свободных тел.
- Состояние внешнего костного слоя.
После процедуры врач изучает по протоколу следующие показатели:
- Наличие или отсутствие инородных тел.
- Есть ли травма прямой мышцы бедра.
- Присутствие травмы собственной связки соединения колена.
- Изменилась ли структура медиопателлярной складки.
- Присутствуют ли костные шпоры.
- Фрагментация, форма, кальцинация, структура наружной и внутренней сторон мениска.
- Структура жидкости соединений (однородная или неоднородная).
- Характер контуров наколенника.
- Наличие или отсутствие кисты Бейкера.
УЗИ голеностопного сустава визуализирует разволокнение связок, их утолщенную структуру, изменение формы.
К какому врачу обращаться?
Обращение к специалисту зависит от причины боли. Если была травма лодыжки или колена, нужно обращаться к травматологу, хирургу или ортопеду. При хроническом течении болей следует посетить ревматолога. После осмотра специалист даст направление на диагностику и подскажет, где сделать УЗИ коленного сустава. В основном ультразвуковой аппарат находится в каждой больнице.
Для быстрого определения существующей проблемы в соединении (в области голеностопа или колена) назначают прохождение ультразвуковой диагностики. Этот метод позволяет вовремя назначить терапию, побороть существующую проблему.
Если соединение колена было травмировано, специалист, в зависимости от ситуации, делает следующее:
- Устанавливает протезы.
- Вправляет кости.
- Накладывает гипс.
- Проводит операцию, если нужно удалять обломки костей.
Если причина боли кроется в воспалительном процессе, специалист назначает медикаментозную терапию: мази, кремы, компрессы, таблетки, гели, инъекции, по необходимости гимнастику или массаж.
Сравнение
Когда врач назначает пройти диагностику составов, перед пациентами встает вопрос, что лучше:
- УЗИ или МРТ коленного сустава;
- УЗИ или рентген коленного сустава.
Все зависит от характера повреждения и болей. В норме, врач для постановки верного заключения направит именно на тот вид диагностики, который подходит пациенту в его конкретной ситуации.
httpv://www.youtube.com/watch?v=embed/Buij8j5CvfI
Каждый метод имеет свои плюсы и минусы. Все зависит от того, что именно врач хочет увидеть в процессе исследований.
Ультразвуковое исследование
Положительные моменты:
- УЗИ голеностопного сустава и колена проводить проще и быстрее, чем МРТ. Этот метод является для обследуемых наиболее экономным.
- Малые переломы костей хорошо визуализирует ультрасонография.
- Обследование можно проводить несколько раз, так как процедура абсолютно безопасна.
Отрицательным моментом является то, что при УЗИ суставов ног структура костей оценивается только поверхностно, так как она непроницаема для ультразвука.
Рентген
Положительный момент — рентген голеностопного сустава и колена дает оценку костных структурных соединений.
Отрицательные стороны:
- Рентгенография не показывает мягкие соединительные ткани колена.
- Невозможность выявить малые травмы костей.
Только узкий специалист может правильно поставить диагноз и назначить необходимую терапию. Поэтому если возникли проблемы с ногами, лучше сразу же обращаться к врачу во избежание ухудшения состояния. Своевременная терапия остановит или полностью вылечит болезнь.
Загрузка …
Когда делают рентген колена
Рентгеновские лучи обнаруживают патологию костей и внутрисуставного хряща. Для достоверности исследования делают снимок в 4 проекциях: боковой, прямой, тангенциальной и чрезмыщелковой.
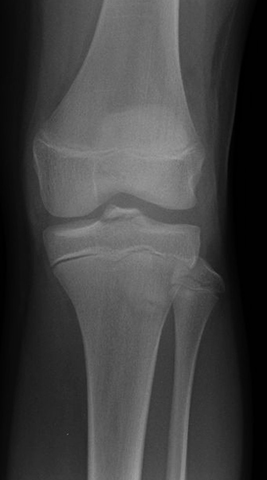
На снимке здорового колена видны суставные поверхности бедренной и большеберцовой кости, а также мениск на боковом снимке. Если на прямой рентгенограмме суставная щель смотрится так, как будто между поверхностями ничего нет, то это нормальное состояние, потому что хрящи плохо задерживают рентгеновские лучи.
а — норма; б — артроз
При патологии рентген выявляет:
- остеопороз;
- поражение суставного хряща диагностируетсяпо истончению или утолщению суставных замыкательных пластинок;
- остеоартроз;
- бурсит;
- артрит;
- смещение костей после травмы;
- вывих;
- опухоль.
Рентген колена делают при таких симптомах:
- покраснение сустава;
- боль в колене с повышением температуры;
- отёчность;
- деформация.
Рентген нельзя проводить часто. При значительном ожирении рентгеновские лучи иногда не в силах выявить костную и хрящевую патологию. Наличие внутрисуставных болтов и стержней является противопоказанием для рентгена.
httpv://www.youtube.com/watch?v=embed/GosA_mS7Nis
Источник


