Артроз подтаранного сустава признаки
Артроз стоп часто остается не выявленным. Любой дискомфорт в области пятки связывают с образованием шпоры, и на этом обычно беспокойство о собственном здоровье заканчивается. Но проблема может скрываться намного глубже, как в прямом, так и переносном смысле. Локализуется патология между пяточной и таранной костями и определяется, как нарушение целостности таранно-ладьевидного сустава.
Общая характеристика
Важно знать! Врачи в шоке: «Эффективное и доступное средство от АРТРОЗА существует…» Читать далее…
Свое название это сочленение получило из-за места расположения. Таранно-пяточный ладьевидный сустав представляет собой соединение таранной, пяточной и ладьевидной костей.
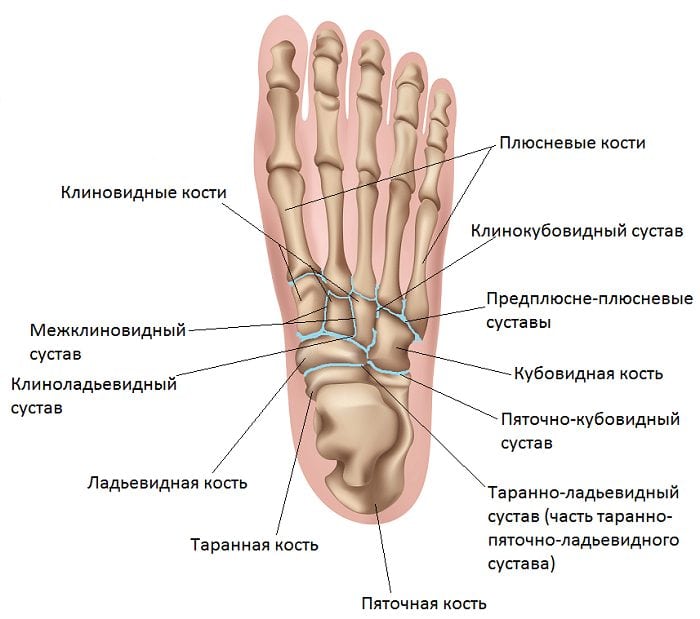
Место расположения таранной кости – пяточная кость и дистальный конец голени. Если говорить иначе, то она представляет собой некий мениск. Ее тело и головка заключаются в шейку. Пяточная кость, сплюснутая с боков и удлиненная по своей форме, сосредотачивается в задне-нижней зоне предплюсны. Во всей стопе она имеет самый большой размер. Костная структура содержит два суставных блока для сочленения с кубовидной и таранной костями. И, наконец, ладьевидная – располагается внутри ступни. Она имеет бугристый внутренний край, что определяет высоту подъема стопы. Задний суставной блок соединяется с таранной костью.
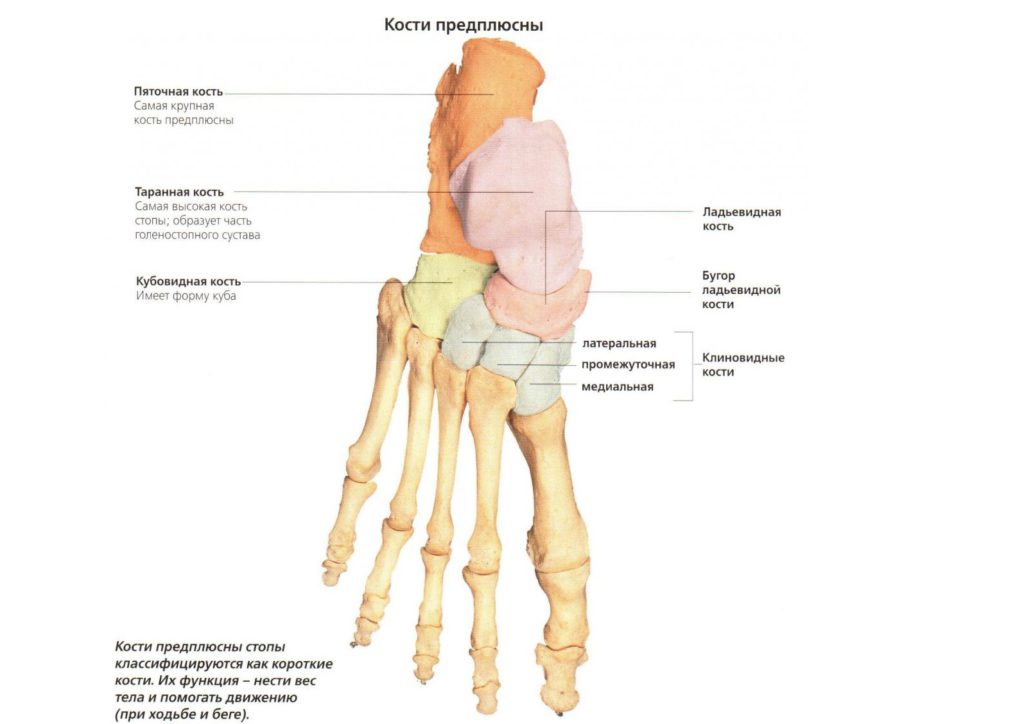
Весь таранно-пяточный сустав имеет шарообразную форму, что обеспечивает ему достаточную функциональность в соединении с подтаранным сочленением. Образуется комбинированная подвижность внутри стопы, позволяющая ей совершать вращение вокруг собственной оси. Прочность костного соединения обеспечивается за счет мощной межкостной таранно-пяточной связки.
Причины развития артроза сустава
Каждый человек когда-либо получал травмы голеностопа. Если они повторяются систематически, то возможно развитие артроза таранно-пяточного ладьевидного сустава. Такой диагноз можно приобрести уже после 20 лет, когда на еще растущий организм приходятся чрезмерные нагрузки. Если учесть, что после получения образования человек начинает вести малоподвижный образ жизни, у него появляется лишний вес — провоцирующий заболевание фактор.
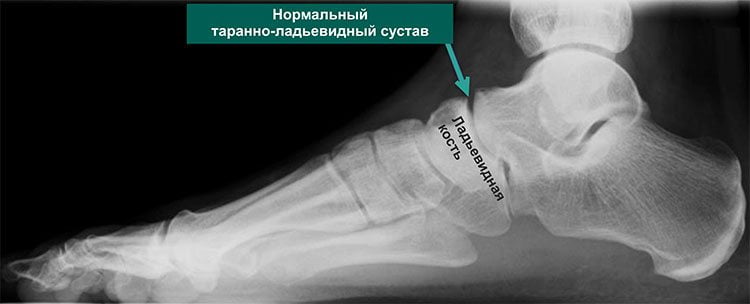
С возрастом риски развития патологического состояния ног существенно возрастают. Это происходит из-за изнашивания суставных поверхностей, нарушения процессов метаболизма, ухудшения общего состояния, заболеваний эндокринной системы и прочих признаков старения.
Возникновение артроза может быть спровоцировано воспалительными процессами, протекающими в организме. В эту категорию негативных факторов относятся ревматоидный артрит, болезни хрящей и связок, хронические воспаления сухожилий, полиартрит.
Дисплазия костных сочленений стопы — следующая причина дистрофии. Врожденные или приобретенные заболевания, связанные с нарушением строения и функционала костных соединений стоп, как и плоскостопие, часто становятся причиной механических травм, воспалений и дегенеративных изменений в хрящевой ткани и сухожилиях.
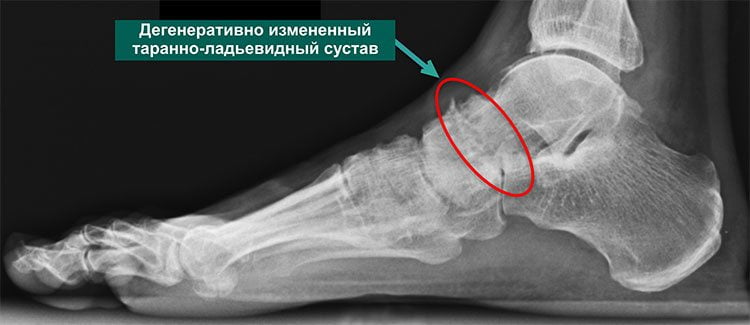
Ушибы, вывихи и переломы тоже повышают риски получить артроз таранно-ладьевидного сочленения. Негативно влияют на здоровье ног аутоиммунные патологии. Провоцирующие заболевание факторы — ношение тесной, неудобной обуви, систематическое переохлаждение нижних конечностей, наследственная предрасположенность к дегенерации костных и хрящевых структур.
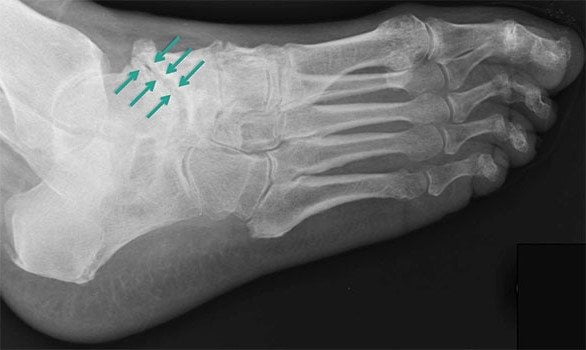
В группу риска входят профессиональные танцоры и спортсмены, женщины, предпочитающие высокий каблук плоской подошве, люди, имеющие в своем анамнезе заболевания костно-хрящевого аппарата. Сюда же относят пожилых пациентов, всех тех, кто имеет лишний вес и чей род деятельности связан с чрезмерными нагрузками на ноги.
Симптомы патологии
Признаки заболевания зависят от стадии его развития. Для артроза 1 степени характерны такие симптомы, как дискомфорт в области ступни, переходящий в слабую боль. Воспаление распространяется на плюсневые и таранно-ладьевидные суставы. После длительных пеших прогулок в стопе ближе к пятке появляется ощущение дискомфорта. После непродолжительного отдыха признаки патологии исчезают.
Если в ногах появились первые признаки заболевания, следует обратиться к ортопеду или ревматологу за консультацией. Чем раньше выявлена болезнь, тем больше шансов избавиться от нее.
Для 2 степени артроза таранно-пяточного сустава присущи более выраженные признаки. После пеших прогулок возникает умеренная, но терпимая боль в области стопы, для устранения которой требуется больше времени на отдых. Периодически в сочленении появляются воспалительные процессы, сопровождаемые отеком и повышением температуры тканей в области повреждения. При пальпации боль значительно усиливается. При артрозе 2 степени может наблюдаться ограничение подвижности в стопе.
Боль — основной симптом.
Третья стадия характеризуется сильной, нестерпимой болью, которая не проходит даже в состоянии покоя. Она распространяется на расположенные вблизи ткани, поэтому определить место локализации основного болевого очага сложно. На снимке хорошо визуализируется полное разрушение хряща и сильное уменьшение межкостного просвета. В этой стадии заболеванию присуща хроническая форма.
Признаки развития артроза таранно-пяточного ладьевидного сустава:
- выраженный отек нижних конечностей;
- боль различной интенсивности в зависимости от степени болезни;
- иррадиация неприятных ощущений в лодыжку или фаланги пальцев;
- скованность и ограничение подвижности в стопе;
- повышение утомляемости при ходьбе;
- появление хруста и щелчков при вращении ноги;
- деформация свода стопы, формирование остеофитов;
- обездвиживание фаланги большого пальца.
Отек.
Запущенная форма артроза таранно-пяточного сустава чревата развитием серьезных осложнений и приводит к инвалидности больного.
Методы диагностики
Артроз таранно-пяточного ладьевидного сустава диагностируется во время осмотра у врача. Специалист опрашивает больного, пальпирует место повреждения и обращает внимание на характерные для патологии визуальные признаки.
- Из-за болей в стопе при ходьбе человек неосознанно переносит массу тела на переднюю ее часть, где неприятные ощущения меньше. У него меняется походка.
- При осмотре подошвы в области большого пальца образуются мозолистые натоптыши.
Коварство болезни состоит в том, что характерная для него симптоматика очень похожа на признаки других патологий стоп: перелом или трещина стопных костей, подагра. Поэтому, чтобы не пропустить артроз на начальном этапе развития, пациенту назначают следующие методы диагностического исследования:
- рентгенография. Показывает состояние костно-суставных структур, определяет малейшие изменения в таранно-пяточном суставе;
- артроскопия. Простой, но надежный метод исследования хрящей и сухожилий;
- компьютерная томография. Технология диагностической визуализации поврежденного сочленения, позволяющая получать послойные изображения конечности;
- магнитно-резонансная томография. Метод используется для наблюдения за изменениями в тканях и структурах хряща, сухожилий.
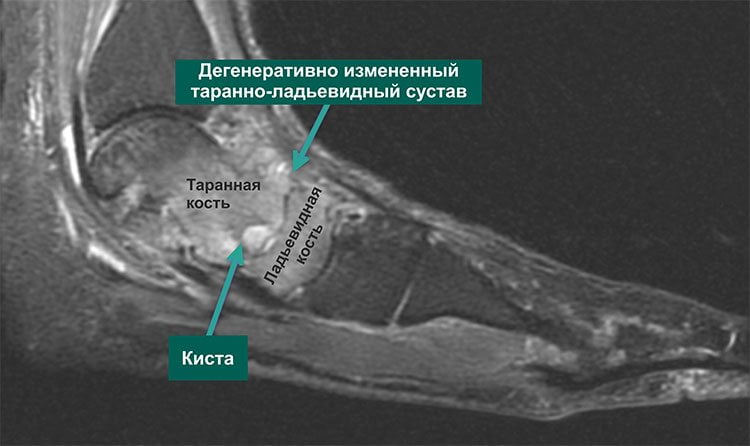
УЗИ.
Дегенеративные изменения таранно-ладьевидного сустава, связанные с артрозом, необратимы. Своевременное выявление болезни и правильно назначенный курс терапии поможет избежать развития серьезных осложнений в состоянии здоровья.
Методы лечения
Как лечить артроз таранно-ладьевидного сочленения, зависит от стадии развития болезни, какого характера воспаление и деформация суставных структур. Чем запущеннее заболевание, тем сложнее оно поддается терапевтическим методикам. Начальные степени тяжести лечатся с помощью консервативной медицины. При позднем обнаружении болезни или при отсутствии терапии избавиться от патологии будет возможно только хирургическим путем.
Консервативное
Этот вид терапии направлен на купирование болевого синдрома, устранение очага воспаления и восстановление двигательной активности человека. Наиболее эффективным он будет на ранних этапах болезни. Комплекс лечения включает следующие направления:
- обеспечение покоя. Если человек занимается спортом или его работа связана с чрезмерными нагрузками на ноги, то все тренировки или перенапряжения нужно на время лечения отложить;
- замена обуви на специальную, которая обеспечит правильную поддержку голеностопа. Чтобы разгрузить среднюю часть ступни, врачи рекомендуют носить туфли с закругленной подошвой;
- использование ортопедической обуви или стелек, которые смогут ограничить подвижность посередине стопы, что существенно снизит ощущение боли и дискомфорта;
- разгрузить больной сустав помогут средства для опоры: трости, костыли, ортезы;
- прием НПВП. Нестероидные противовоспалительные препараты комплексного действия устраняют воспаление в зоне повреждения сочленений, снимают его симптомы (локальное повышение температуры, отеки) и мягко купируют боль;
- прием анальгетиков при очень сильных болях;
- применение миорелаксантов для снятия мышечных спазмов в поврежденном участке стопы. Во время длительной ходьбы или при неправильной постановке ступни ноги сильно устают. Напряжение в мышцах хорошо снимается при приеме таких препаратов;
- использование хондропротекторов улучшает состояние хрящевой ткани и сухожилий, восстанавливает поврежденные структуры. Действие таких препаратов – накопительное. Чтобы получить необходимый результат, придется принимать лекарство курсом в несколько месяцев. Точную схему лечения подбирает врач индивидуально;
- коррекция веса. Избыточная масса тела создает дополнительную нагрузку на ноги и поврежденное сочленение. Это провоцирует развитие болезни, усугубляет состояние человека, снижая эффективность консервативного лечения.
Инъекционная терапия
Лечение таранно-ладьевидного сустава введением лекарственных препаратов в зону дистрофии эффективно при артрозах 1 и 2 степени. Варианты сочетания препаратов:
- распространенная комбинация — уколы глюкокортикостероидов с обезболивающими препаратами. Локальное введение инъекции оказывает анестезирующие действие длительностью от 12 до 48 часов и снижает воспаление. Глюкокортикостероиды при прямом введении дают положительную динамику при лечении артрозов и других дегенеративных патологий хрящей и сухожилий, особенно на ранних стадиях. Поскольку сам процесс укола достаточно неприятен, то его проводят под краткосрочной общей анестезией. Такие инъекции обладают длительным действием, поэтому повторять их нужно не чаще одного раза в полгода;
- гиалуроновая кислота по своему составу напоминает синовиальную жидкость, выполняющую в сочленениях роль природной смазки. Она обладает амортизационными свойствами, позволяет равномерно распределять нагрузки на суставы и связки. При любых дистрофических процессах внутри костных соединений объем синовиальной жидкости уменьшается, провоцируя нездоровое трение суставных составляющих. Инъекции гиалуроновой кислоты вводятся локально в зону воспаления под общей анестезией краткосрочного действия.
Видео инъекции в голеностопный сустав:
Физиотерапия
Начинают физиотерапевтические процедуры только после устранения острой формы болезни. Методики физиотерапии для уменьшения воспаления и купирования болевого синдрома:
- УВЧ;
- лазерная терапия;
- магнитотерапия;
- электрофорез;
- парафиновые аппликации.
Какую методику выбрать для лечения артроза в таранно-пяточном суставе, решает врач.
Антон Епифанов о физиотерапии для суставов:
Лечебная физкультура
Физические нагрузки при артрозе таранно-пяточного ладьевидного сустава направлены на укрепление мышечных тканей вокруг сочленения. Это необходимо для удерживания костного соединения в правильном положении. Комплекс упражнений при растяжении голеностопных мышц уменьшает нагрузку на середину ступни. Систематические занятия и консервативное лечение позволяют достичь хороших результатов.
Подобрать правильные упражнения для борьбы с артрозом должен инструктор-реабилитолог. Комплекс составляется индивидуально в зависимости от состояния больного, степени тяжести патологии. Не стоит заниматься ЛФК, превозмогая боль. Запрещены любые физические нагрузки при острой фазе заболевания.
Хирургия
Если консервативная медицина остается бессильной перед артрозом таранно-пяточного сустава, то больному приходится соглашаться на хирургическую операцию. Этот вид лечения показан при заболевании последней стадии, когда дистрофия сочленения стала необратимой. Решение о проведении операции принимает врач.
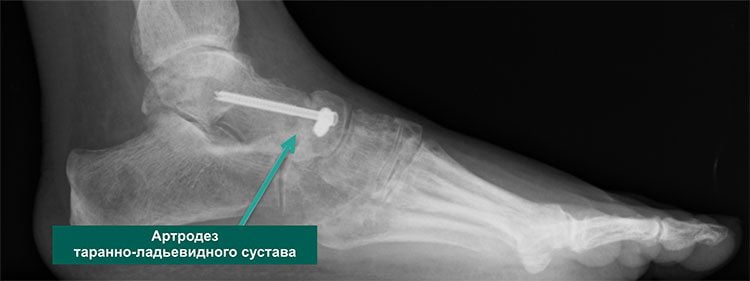
Хирургическое лечение позволяет получить хорошие результаты: устраняет боль и возвращает пациента к обычной повседневной жизни. Суть оперативного вмешательства состоит в удалении из сустава всех поврежденных дистрофией фрагментов и создании благоприятных условий для его последующего сращивания. Операция проводится под общим наркозом.
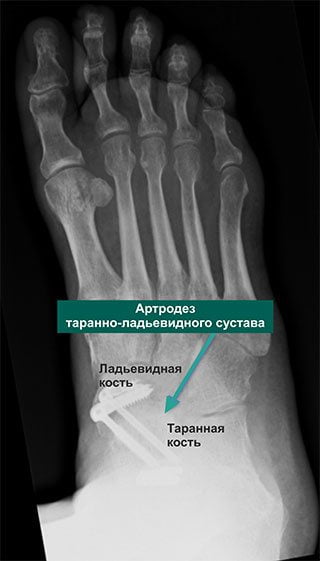 Многих пациентов пугает мысль, что стопа после хирургического вмешательства будет полностью обездвижена. Но вопреки всем страхам при правильном восстановлении человек, страдающий много лет артрозом, сможет полноценно жить, заниматься спортом, вести активный образ жизни без боли и практически без хромоты.
Многих пациентов пугает мысль, что стопа после хирургического вмешательства будет полностью обездвижена. Но вопреки всем страхам при правильном восстановлении человек, страдающий много лет артрозом, сможет полноценно жить, заниматься спортом, вести активный образ жизни без боли и практически без хромоты.
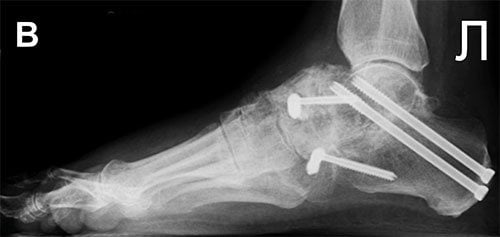
Осложнением операции может стать формирование ложного сочленения. Такое возникает тогда, когда кости друг с другом не срастаются. Потребуется повторная операция с дополнительной костной пластикой для быстрого заживления.
Возможные осложнения при лечении
Осложнения при борьбе с артрозом стопы обычно развиваются на фоне исходного заболевания независимо от того, какие методы терапии были использованы.
При консервативном лечении
Иногда болезнь является слишком сильной, когда даже комплексная терапия не дает нужного эффекта. На фоне приема медикаментов и физиотерапевтических процедур у больного могут развиваться следующие виды осложнений:
- усиление боли в стопе при ходьбе и в состоянии покоя;
- частичное/полное обездвиживание сустава (анкилоз) или усиление этих симптомов;
- прогрессирующая деформация сочленения;
- распространение дистрофических изменений на соседние костные соединения;
- формирование «новой» походки, сопровождающейся хромотой;
- иррадиация болевого синдрома в другие суставы и сухожилия.
При оперативном лечении
При хирургическом вмешательстве в структуру костного соединения также могут возникать осложнения — это:
- осложнения после наркоза;
- риски развития кровотечения;
- поверхностное или глубокое инфицирование тканей;
- формирование послеоперационных тромбозов;
- невозможность полной корректировки деформации в стопе;
- сохранение болевых ощущений после операции;
- необходимость повторной операции;
- проблемы в процессе заживления раны;
- формирование ложного сустава;
- замедленное формирование надкостницы в месте сращивания концов костей;
- развитие комплексного регионального болевого синдрома.
Послеоперационная реабилитация
План мероприятий по восстановлению сустава после операции индивидуален. Через сутки, когда больной полностью отойдет от наркоза, ему будет назначен курс антибиотиков. Это минимизирует риски развития послеоперационных осложнений.
В течение первых недель после хирургического вмешательства стопа и голеностоп должны быть надежно зафиксированы гипсовой шиной. Снимать ее раньше нельзя, чтоб не нарушить процесс формирования надкостницы и не затянуть заживление. Чтобы избежать отека мягких тканей, нога должна все время находиться в приподнятом положении. В первые две недели пациенту рекомендован покой, стопу нагружать ни в коем случае нельзя. В конце этого периода больному сделают первую перевязку, оценят состояние раны и тканей.
В течение следующих полутора-двух месяцев сухожилие должно быть надежно зафиксировано жесткой повязкой. Нагружать его по-прежнему запрещено, но можно совершать непродолжительные прогулки с тростью или костылями). Если в ноге чувствуется боль, режим покоя следует продлить.
Через 2 месяца человеку делают контрольный рентгеновский снимок и, если процесс заживления протекает хорошо, повязку снимают и меняют ее на ортопедический ботинок. С ним прооперированное сочленение можно понемногу нагружать, но оно будет надежно защищено от перегрузок. Контрольные снимки делают каждый месяц. Начиная с третьего месяца, врач разрешит заниматься лечебной физкультурой. Пренебрегать комплексом упражнений не стоит: занятия вернут активность и исправят проблему с развившейся после болезни хромотой.
К труду после радикального лечения пациент может приступать уже через 2 месяца, но при условии, что его работа не связана с тяжелыми физическими нагрузками. Спортсмены, танцоры и люди, сталкивающиеся по долгу службы с повышенной двигательной активностью, могут возвращаться к привычным делам только после разрешения врача.
Похожие статьи
Как забыть о болях в суставах и артрозе?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от АРТРОЗА существует! Читать далее >>>
загрузка…
Источник
Артрит коленного сустава (гонит): симптомы и признаки этой болезни

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…
Читать далее »
Артрит коленного сустава (гонит) представляет собой острое или хроническое воспаление, поражающее один или оба коленных сустава.
Содержание статьи:
Как и почему возникает болезнь? Провоцирующие факторы
Симптомы
Внесуставные проявления болезни
Лабораторно-инструментальные признаки воспаления колена
Как врач отличает артрит от других болезней + интересное видео!
Воспаление коленного сустава бывает несколько видов:
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- ревматоидный артрит (гонит)- довольно распространенный тип заболевания, чаще поражает женщин старше 30 лет, но может быть в любом возрасте;
- реактивный гонит — возникает в результате различных инфекционных заболеваний, в том числе при ревматизме;
- артрозо-артрит (остеоартроз) — развивается при нарушениях кровообращения в тканях коленного сустава и характеризуется воспалительно-дегенеративными процессами в хрящевой и костной ткани, истончением хряща и образованием на сочленяющихся костях наростов и уплотнений.
Существуют и другие виды артрита колена, которые развиваются при системной красной волчанке, ревматизме, псориазе, подагре, туберкулезе.
Как и почему возникает болезнь
Факторы риска:
- наследственная предрасположенность;
- сопутствующие заболевания (хронические очаги инфекции, врожденные дефекты опорно-двигательного аппарата);
- женский пол;
- возраст старше 45 лет.
Провоцирующие факторы:
- вирусные или бактериальные инфекции;
- травма коленного сустава;
- хирургическое вмешательство на суставе;
- роды, аборты;
- аллергия;
- введение какой-либо вакцины или сыворотки.
Возможной причиной развития артрита колена (гонита) могут быть экзогенные (внешние) и эндогенные (внутренние) факторы. К экзогенным причинам относятся некоторые вирусы, бактерии, аллергены. Из эндогенных причин большую роль играют особенности иммунной системы, дисбаланс половых гормонов и генетические факторы.
Симптомы
1. Местные симптомы
Симптомы болезни «артрит коленного сустава» различаются в зависимости от причины, вызвавшей заболевание. Но в то же время существуют признаки, универсальные для любого артрита. Выделяют три основных симптома артрита коленного сустава: боль, припухлость и деформация.
Боль при гоните носит обычно разлитой характер. На начальных стадиях заболевания она возникает периодически, усиливается после физической нагрузки. В то же время боли в коленном суставе могут быть довольно острыми и сильными после длительного отдыха, утром после сна, при быстрой ходьбе. По утрам могут беспокоить также скованность, тугоподвижность в суставе, которые постепенно уменьшаются в течение дня. При инфекционных артритах боль в коленных суставах может носить нестерпимый характер.
Другим важным симптомом, характеризующим гонит или артрит колена, является припухлость. Сустав увеличивается в объеме, кожа над ним может быть горячей на ощупь, гиперемированной. Эти признаки свидетельствуют о воспалительном процессе в суставе. Длительное течение заболевания приводит к деформации коленного сустава. Особенно это характерно для ревматоидного артрита и артрозо-артрита.
При ревматизме, системной красной волчанке и реактивных артритах деформация развивается очень редко. Чаще всего такой гонит носит доброкачественный характер и не ведет к серьезным нарушениям функции суставов.
2. Внесуставные симптомы
Кроме местных признаков, существуют и общие симптомы этой болезни. Они зависят от вида и причины артрита. При ревматоидном артрите для начала заболевания характерно общее недомогание, небольшое повышение температуры тела, снижение аппетита, похудание, сердцебиение, иногда потливость.
При остром начале общие симптомы выражены достаточно ярко. Часто поражаются сразу несколько суставов. Для ревматизма характерно острое начало, связь с перенесенной инфекцией (ангиной, скарлатиной). Появляются лихорадка, озноб.
При некоторых видах артрита колена симптомы могут носить внесуставной характер. Поражаются следующие органы:
- глаза — кератиты, кератоконьюнктивиты, увеиты;
- легкие — пневмонит, альвеолит, интерстициальный фиброз легкого (кашель, одышка, хрипы);
- сердце — перикардит, миокардит, пороки сердца (одышка, сердцебиение, боли в сердце);
- желудочно-кишечный тракт — хронический энтероколит (нарушения стула, боли в животе, похудание);
- почки — гломерулонефрит, амилоидоз почек, хроническая почечная недостаточность (отеки, повышение артериального давления, боли в пояснице, повышение или уменьшение количества выделяемой мочи, учащенное мочеиспускание в ночное время);
- кровеносные сосуды — системный васкулит, синдром Рейно, капиллярит и др.
Артрит коленного сустава (гонит) часто имеет медленное прогрессирующее течение с чередованием обострения и ремиссии и в итоге приводит к стойкому нарушению функции сустава и его деформации.
3. Лабораторно-инструментальные признаки
В общем анализе крови: увеличение СОЭ, повышенное количество лейкоцитов, эозинофилов, тромбоцитов, анемия.
При биохимическом исследовании крови обнаруживаются признаки воспаления — СРБ, серомукоид, наличие так называемого ревматоидного фактора.
При рентгенологическом исследовании коленных суставов можно выявить околосуставной остеопороз, сужение суставной щели, эрозии и узлы в костной ткани, анкилоз. Выраженность этих изменений зависит от стадии артрита.
Как врач отличает гонит от других болезней
Обычно симптомы этого заболевания позволяют легко диагностировать артрит колена. Труднее дело обстоит с дифференциальной диагностикой артроза и артрита колена, а также различных видов артрита.
Для остеоартроза характерно постепенное, иногда незаметное начало. Утренняя скованность слабо выражена, не превышает 30 минут. Боль носит «механический» характер: возникает или усиливается при ходьбе, в вечерние часы, уменьшается в покое, ночью.
На рентгенограмме присутствуют признаки дегенерации хряща, остеофиты. В анализах крови обычно нет значительных признаков воспаления и ревматоидного фактора. В отличие от остеоартроза, при ревматоидном артрите начало обычно острое или подострое, достаточно выражены общие симптомы.
При инфекционном гоните (туберкулезный, септический, урогенитальный) отмечается острое начало, ускоренное развитие, резкая боль, экссудативные явления — припухлость, гиперемия в области сустава. Характерна высокая лихорадка с большими перепадами температуры, выраженные воспалительные изменения крови, быстрый эффект от антибактериальной терапии.
При подагрическом артрите колена симптомы заключаются в острых, приступообразных суставных болях, наличии тофусов (подагрических узелков), характерных изменениях в составе крови (повышенный уровень уратов и мочевой кислоты). Подагра чаще бывает у мужчин.
Таким образом, артрит коленного сустава (гонит) является серьезным заболеванием, во многих случаях может приводить к стойкой деформации сустава и нарушениям его функции, то есть к инвалидизации. Ранняя диагностика и своевременно начатое лечение в большинстве случаев предотвращают эти осложнения. Поэтому при появлении симптомов, характерных для гонита, необходимо срочно обратиться к врачу.

Вылечить артроз без лекарств? Это возможно!
Получите бесплатно книгу «Пошаговый план восстановления подвижности коленных и тазобедренных суставов при артрозе» и начинайте выздоравливать без дорогого лечения и операций!
Получить книгу
Ушиб лучезапястного сустава
К сожалению, наша жизнь невозможна без травм. Они бывают более или менее опасными, болезненными и не очень, но в любом случае полезно знать, как себя вести, чтобы квалифицированно помочь пострадавшему и самому себе, ведь первая помощь в травматологии — это половина успеха.
Ушиб лучезапястного сустава
Лучезапястный сустав — это то место, где заканчивается наша кисть и начинается «следующая часть руки» (в анатомии это называется «предплечье», то есть рука ниже локтя и выше кисти). Если вы в детстве занимались игрой на фортепиано, вы должны помнить, как учительница учила вас правильно «снимать» кисть с клавиатуры, если нет — понаблюдайте, как это делают профессиональные пианисты. Именно это красивое круговое движение достигается за счет подвижности лучезапястного сустава.

Ушиб лучезапястного сустава по МКБ 10 относится к категории «Поверхностная травма запястья и кисти (S60)».
Вам в отношении лучезапястного сустава нужно знать главное — это место очень травмоопасно. Достаточно сказать, что, падая, мы инстинктивно подставляем руку, и именно рассматриваемый сустав принимает на себя весь вес нашего тела, далеко не всегда правильно распределенный при падении. Отсюда очень частые вывихи, ушибы и переломы в этой области, причем ушиб — это самое легкое, что может произойти.
Ушиб коленного сустава является очень распространённой травмой. В этой статье вы можете узнать, как правильно оказать первую помощь и какие есть осложнения.
Часто в результате травмы запястья помимо ушиба сустава может произойти и перелом, который, безусловно, намного опаснее. Хотя окончательный диагноз можно будет поставить только после рентгена, основные признаки, исключающие перелом запястья, все же можно сформулировать.
Как узнать, что не перелом: основные симптомы ушиба
Конечно, если из вашей правой руки торчит оголенная кость, надеяться на то, что вы имеете дело с ушибом правого лучезапястного сустава, не стоит. К сожалению, или к счастью, переломы бывают разные, и закрытый перелом, особенно без смещения костей или когда от основной кости отламывается небольшой кусочек (так называемый краевой перелом), как раз очень легко спутать с ушибом — и то, и другое может быть достаточно болезненным, сопровождаться отеком и т. п.

Попытаемся представить основные отличия ушиба от перелома, которые могут помочь успокоиться или, напротив, поторопиться в больницу уже в первые часы после получения травмы.
| Симптомы | Перелом | Ушиб |
| Сильная боль | Интенсивная, с течением времени не проходит, может даже нарастать | Интенсивная, но с течением времени все же идет на спад, а не усиливается |
| Отечность | Может появляться сразу или позже, со временем увеличиваясь | Бывает довольно часто, но со временем уменьшается |
| Гематома | Может появиться со временем, сопровождается затвердением ткани | Возникает очень редко |
| Двигательная функция и болевые ощущения | Двигать рукой, сжать ее в кулак и тем более удерживать ею предметы практически невозможно | Двигать рукой больно |
| Симптом осевой нагрузки (при надавливании на руку определенным образом возникает сильная боль) | Положительный | Отрицательный |
| Другие симптомы | Нехарактерная подвижность конечности, хруст, изменение оси или даже длины руки | Отсутствуют |
Оказываем первую помощь
Как было сказано, первая помощь при ушибе — полдела. Общие правила поведения таковы:
- Приведите руку в состояние покоя и зафиксируйте ее плотной повязкой, перекинутой через плечо так, чтобы кисть находилась выше локтя (ограничим приток крови к месту ушиба).
- Для снятия отечности и обезболивания проложите на запястье холодный компресс (подойдет любой продукт из морозильной камеры или хотя бы чистая ткань, смоченная холодной водой). При необходимости повторяйте процедуру в течение первых нескольких часов.
- При наличии под рукой соответствующего препарата (или если аптека находится в непосредственной близости) место ушиба даже перед наложением холодного компресса рекомендуется обработать рициниолом — специальным препаратом, применяемым при травмах для дезинфекции, обезболивания и уменьшения отечности.
- Если боль терпеть не получается — примите обезболивающий препарат, который вам хорошо знаком.
- Когда первая помощь оказана, прислушайтесь к своим ощущениям повнимательнее, и если боль все же не отступает — двигайтесь в сторону ближайшего медицинского учреждения.
О том, как оказать первую помощь при ушибе, смотрите в этом видео.
Не стоит проверять наличие перелома, постоянно двигая поврежденной конечностью и прислушиваясь к ощущениям, — это точно не полезно как при переломе, так и при ушибе.
Лечение ушиба лучезапястного сустава
Ушиб лучезапястного сустава не требует такого серьезного лечения, как перелом, и все же поберечься однозначно стоит. Собственно, можно сказать, что такая травма проходит сама, наша задача — обеспечить покой травмированной конечности и облегчить неприятные симптомы, вызванные повреждением ткани.
Прикладывание холода
Как было сказано, лучше всего снимают боль и отечность холодные компрессы. Помимо холода можно использовать также спиртовые и новокаиновые компрессы. Также при ушибах помогает прикладывание препарата димексид.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…

Специальные компрессы на запястье не стоит держать дольше 60 минут.
Фиксация конечности
Для того чтобы ушибленный сустав полностью восстановился, хотя бы в течение первых нескольких дней после травмы рука должна быть затянута эластичным бандажом или другим фиксирующим приспособлением. Время таких «мучений» зависит от тяжести состояния: если боль ушла и опухоли не видно, через неделю можно потихоньку возвращаться к нормальной жизни, однако в сложных случаях период восстановления может растянуться на месяц.
Использование мазей и гелей
Любые мази и гели лучше использовать по рекомендации врача. Помимо упомянутых выше рициниола и димексида, вам могут порекомендовать кетонал, феброфид, быструмгель и всем известный диклофенак или его более прогрессивные формы.

Применять такие мази нужно, интенсивно втирая их в ушибленное запястье по нескольку раз в день, особенно на ночь.
Согревание места травмы
Если первые три дня мы интенсивно охлаждаем ушибленную руку, то с четвертого дня начинаем, напротив, ее греть. Для тепловых компрессов подойдет электрогрелка, парафин (его можно купить в аптеке) или обычная поваренная соль:
- высыпаем ее на чистую сухую сковородку;
- хорошо прогреваем;
- пересыпаем в полотняный мешочек;
- плотно завязываем, убеждаемся, что соль не слишком горячая, и аккуратно прикладываем к руке.
Допускается прогревание ушибленного запястья в насыщенной солевой ванночке, температура которой должна быть комфортна для руки (до 40 °C).
Время воздействия тепловых компрессов — от получаса до 40 минут. В течение дня процедуру можно повторять несколько раз.
Народное лечение
Безусловно, самолечением можно заниматься, только будучи полностью уверенным в отсутствии перелома. Ушиб кисти вполне допускает лечение в домашних условиях.
При ушибе левого лучезапястного сустава такие процедуры, конечно, проводить проще, ведь наша левая рука изначально меньше задействована в активной жизни и потому, соответственно, находясь в полном покое, быстрее восстанавливается.

Народная медицина обычно помогает справиться с симптомами ушиба путем тех же компрессов и растирок, разница лишь в том, что вместо лекарственных препаратов здесь используются дары природы.
Для компрессов можно использовать:
- смесь спирта или луковой настойки на спирту и свежевыжатого сока хрена;
- смесь винного уксуса (можно заменить яблочным), водки (5:1), нескольких зубчиков свежевыдавленного че