Артрозы и их обязанности
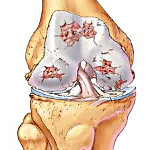
Артроз – это хроническое прогрессирующее заболевание сустава с постепенным разрушением хряща, нарастанием патологических изменений в капсуле, синовиальной оболочке, прилегающих костях и связках. Проявляется болями, утренней скованностью и ограничением подвижности. Со временем симптоматика усугубляется, на поздних стадиях возникают тяжелые нарушения функции конечности. Диагноз выставляется на основании анамнеза, данных осмотра и результатов рентгенографии. Лечение обычно консервативное, включает ЛФК, противовоспалительные препараты, физиолечение, блокады. При разрушении суставных поверхностей выполняется эндопротезирование.
Общие сведения
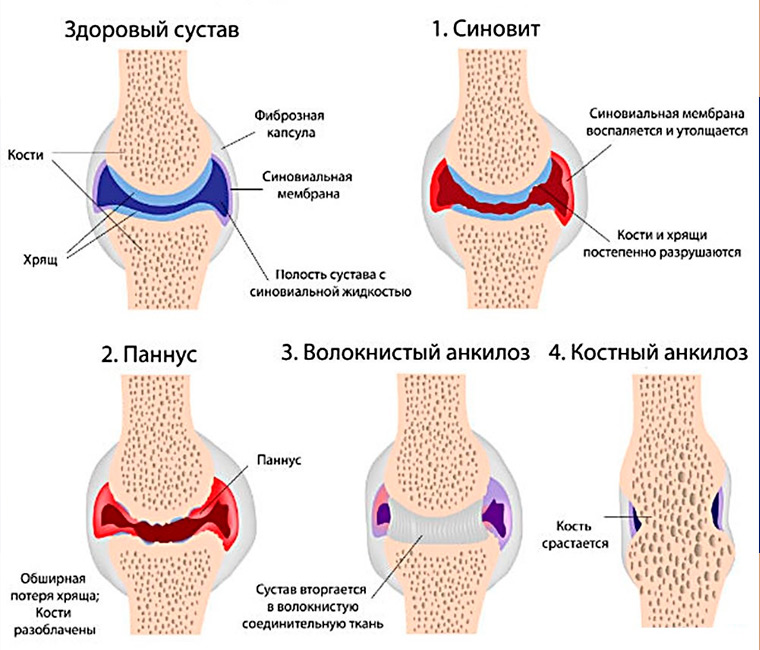
Артроз – хроническое заболевание, при котором в суставе из-за нарушения обменных процессов развиваются прогрессирующие дегенеративно-дистрофические изменения. Является наиболее распространенной суставной патологией, диагностируется у 6-7% населения. С возрастом заболеваемость резко увеличивается. Болезнь выявляется у 2% людей моложе 45 лет, у 30% – от 45 до 64 лет и у 65-85% – в возрасте 65 лет и старше. Наибольшее клиническое значение в силу своего негативного влияния на уровень жизни и трудоспособность пациентов имеют артрозы крупных и средних суставов конечностей.
Артроз
Причины артроза
В ряде случаев болезнь возникает без видимых причин, называется идиопатической или первичной. Существует также вторичный артроз – развившийся в результате какого-то патологического процесса. Наиболее распространенные причины вторичного артроза:
- Травмы: переломы, повреждения менисков, разрывы связок, вывихи.
- Дисплазии: врожденный вывих бедра, врожденные аномалии коленного и голеностопного суставов, верхних конечностей.
- Слабость соединительной ткани: болезни и состояния, при которых наблюдается повышенная подвижность суставов и слабость связочного аппарата.
- Аутоиммунные заболевания: ревматоидный артрит, системная красная волчанка.
- Неспецифическое и специфическое воспаление: острый гнойный артрит, туберкулез и пр.
- Нарушения метаболизма и некоторые эндокринные патологии.
- Дегенеративно-дистрофические процессы: болезнь Пертеса и другие остеохондропатии, рассекающий остеохондрит.
- Заболевания системы крови: гемофилия, сопровождающаяся частыми кровоизлияниями в сустав.
Факторы риска
К числу факторов риска развития артроза относятся:
- Пожилой возраст, нарушения эндокринного баланса в постменопаузе у женщин.
- Излишний вес (при ожирении из-за повышенной нагрузки сустав постоянно перегружается, суставные поверхности преждевременно «изнашиваются»).
- Чрезмерная нагрузка и повторяющиеся микротравмы, обусловленные условиями труда, неправильной организацией тренировок (особенно при наличии в анамнезе травм сустава), некоторыми заболеваниями, а также последствиями болезней и травм.
- Внутрисуставные вмешательства, особенно высокотравматичные операции с удалением большого количества тканей, в результате чего суставные поверхности становятся неконгруэнтными, а нагрузка на них увеличивается.
- Наследственная предрасположенность (наличие артроза у ближайших родственников).
- Нейродистрофические нарушения в шейном либо поясничном отделах позвоночника (плечелопаточный переартрит, синдром пояснично-подвздошной мышцы).
Патогенез
Артроз – полиэтиологическое заболевание, в основе которого, вне зависимости от конкретных причин возникновения, лежит нарушение нормального образования и восстановления клеток хрящевой ткани. В норме суставной хрящ гладкий, эластичный. Это позволяет суставным поверхностям беспрепятственно двигаться друг относительно друга.
При артрозе хрящ становится шершавым, суставные поверхности начинают «цепляться» друг за друга при движениях. От хряща отделяются небольшие кусочки, которые попадают в полость сустава и свободно перемещаются в суставной жидкости, травмируя синовиальную оболочку. В поверхностных зонах хряща возникают мелкие очаги обызвествления. В глубоких слоях появляются участки окостенения.
В центральной зоне образуются кисты, сообщающиеся с полостью сустава, вокруг которых из-за давления внутрисуставной жидкости также формируются зоны окостенения. Из-за постоянной травматизации капсула и синовиальная оболочка сустава при артрозе утолщаются. На синовиальной оболочке появляются ворсинки, в капсуле образуются очаги фиброзного перерождения.
Со временем прилегающие поверхности кости деформируются, на их краях появляются костные выступы. Из-за повышенной нагрузки в связках и мышцах возникают очаги фиброзного перерождения. Увеличивается вероятность повреждения связочно-мышечного аппарата. При значительном разрушении хряща движения резко ограничиваются, возможно образование анкилозов.
Классификация
С учетом локализации в травматологии и ортопедии различают артрозы плечевого, локтевого, лучезапястного, голеностопного и других суставов. В зависимости от тяжести поражения выделяют три стадии патологии:
- Первая стадия – выраженные морфологические изменения отсутствуют, нарушен состав синовиальной жидкости. Жидкость хуже снабжает хрящевую ткань питательными веществами, устойчивость хряща к обычным нагрузкам снижается. Из-за перегрузки суставных поверхностей возникает воспаление, появляются боли.
- Вторая стадия – суставной хрящ начинает разрушаться, появляются краевые костные разрастания по краям суставной площадки. Боли становятся постоянными, привычными, воспалительный процесс то затихает, то обостряется. Отмечается слабое или умеренное нарушение функции околосуставных мышц.
- Третья стадия – суставной хрящ истончен, есть обширные очаги разрушения. Отмечается значительная деформация суставной площадки с изменением оси конечности. Связки становятся несостоятельными и укорачиваются, развивается патологическая подвижность сустава в сочетании с ограничением естественного объема движений.
Симптомы артроза
Заболевание развивается исподволь, постепенно. В некоторых случаях первым симптомом становится хруст при движениях, чаще выраженный при гонартрозе и артрозе плечевого сустава. Многие больные артрозом отмечают чувство дискомфорта в суставе и преходящую тугоподвижность при первых движениях после периода покоя. Но самым постоянным симптомом артроза является боль.
Боли при артрозе
Вначале пациентов беспокоят слабые кратковременные боли без четкой локализации, усиливающиеся при физической нагрузке. Со временем болевые ощущения становятся все более выраженными, возникает заметное ограничение движений. Из-за повышенной нагрузки начинает болеть сустав с противоположной стороны. Наиболее яркими признаками являются:
- Стартовая боль. Возникает во время первых движений после состояния покоя и проходит при сохранении двигательной активности. Обусловлена детритом – пленкой из компонентов разрушенной хрящевой ткани, которая оседает на суставных поверхностях. При движениях детрит перемещается с хряща в завороты суставных сумок, поэтому боли исчезают.
- Связь с физической нагрузкой. При длительной нагрузке (ходьбе, беге, стоянии) боли усиливаются, а в покое стихают. Это связано со снижением способности хряща обеспечивать амортизацию при движениях.
- Связь с погодой. Боли усиливаются под действием неблагоприятных погодных факторов: повышенной влажности, низкой температуры и высокого атмосферного давления.
- Ночные боли. Причиной является венозный застой, а также повышение внутрикостного давления крови.
- Блокады сустава. Сопровождаются внезапными резкими болями. Причиной блокады становится ущемление суставной мыши – кусочка хряща или кости, свободно лежащего в полости сустава.
Периоды обострений чередуются с ремиссиями. Обострения артроза часто возникают на фоне повышенной нагрузки, в этой фазе выявляются синовиты, сопровождающиеся другой болью – постоянной, ноющей, распирающей, не зависящей от движений. Из-за болей мышцы конечности рефлекторно спазмируются, что вызывает ограничение подвижности.
Другие симптомы артроза
По мере прогрессирования болезни отмечается усиление уже существующих проявлений и возникновение новой симптоматики, обусловленной постепенным разрушением сустава:
- Хруст со временем становится все более постоянным.
- В покое появляются мышечные судороги, неприятные ощущения в мышцах и суставе.
- Из-за нарастающей деформации и выраженного болевого синдрома развивается хромота.
- При коксартрозе на поздней стадии больной не может сидеть из-за ограничения сгибания бедра.
Внешние изменения
При осмотре на ранних стадиях визуальные изменения не выявляются. Сустав нормальной формы, возможен незначительный отек. При пальпации определяется нерезкая или умеренная болезненность. Движения практически в полном объеме. В последующем деформация становится все более заметной, при пальпации выявляется выраженная болезненность, при этом пациент, как правило, четко отмечает наиболее болезненные точки.
По краю суставной щели определяются утолщения. Движения ограничены, обнаруживается нестабильность в суставе. Может выявляться искривление оси конечности. При развитии реактивного синовита сустав увеличен в объеме, имеет шарообразный вид, мягкие ткани выглядят «выбухающими», пальпаторно определяется флюктуация (зыбление).
Осложнения
На поздних стадиях артроза деформация становится еще более выраженной, сустав искривляется, формируются контрактуры, обусловленные грубыми изменениями костей и окружающих структур. Опора затруднена, при передвижении пациенту с артрозом приходится использовать трость либо костыли. Ограничивается трудоспособность, возможна инвалидизация.
Диагностика
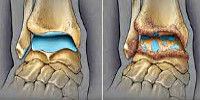
Диагноз выставляется врачом-ортопедом на основании характерных клинических признаков и рентгенологической картины артроза. При гонартрозе проводится рентгенография коленного сустава, при коксартрозе выполняются снимки тазобедренного сустава и пр. Рентгенологическая картина артроза складывается из признаков дистрофических изменений в области суставных хрящей и прилегающей кости.
Суставная щель сужена, костная площадка деформирована и уплощена, выявляются кистовидные образования, субхондральный остеосклероз и остеофиты. В некоторых случаях обнаруживаются признаки нестабильности сустава: искривление оси конечности, подвывихи. Яркость клинических проявлений не всегда коррелирует с выраженностью рентгенологических признаков болезни, однако определенные закономерности все же существуют.
С учетом рентгенологических признаков специалисты в области травматологии и ортопедии выделяют следующие стадии артроза (классификация Kellgren-Lawrence):
- 1 стадия (сомнительный артроз) – подозрение на сужение суставной щели, остеофиты отсутствуют либо имеются в небольшом количестве.
- 2 стадия (мягкий артроз) – подозрение на сужение суставной щели, четко определяются остеофиты.
- 3 стадия (умеренный артроз) – явное сужение суставной щели, есть четко выраженные остеофиты, возможны костные деформации.
- 4 стадия (тяжелый артроз) – выраженное сужение суставной щели, крупные остеофиты, ярко выраженные костные деформации и остеосклероз.
Иногда рентгеновских снимков недостаточно для точной оценки состояния сустава. Для изучения костных структур выполняют КТ, для визуализации мягких тканей – МРТ. При подозрении на наличие хронического заболевания, вызвавшего вторичный артроз, назначают консультации соответствующих специалистов: эндокринолога, гематолога и пр. При необходимости дифференцировки артроза с ревматическими болезнями пациента направляют на консультацию к ревматологу.

Рентгенография локтевого сустава. Признаки артроза: сужение суставной щели (синяя стрелка), остеофиты (красная стрелка), склероз суставных поверхностей.
Лечение артроза
Основной целью лечения пациентов с артрозом является предотвращение дальнейшего разрушения хряща и сохранение функции сустава. Терапия длительная, комплексная, включает в себя как местные, так и общие мероприятия. Обычно осуществляется в амбулаторных условиях. В период обострения, особенно – на поздних стадиях и при развитии упорного рецидивирующего синовита возможна госпитализация.
Немедикаментозное лечение
Одной из важнейших задач врача-ортопеда при лечении больного артрозом является оптимизация нагрузки на сустав. Необходимо исключить длительную ходьбу, повторяющиеся стереотипные движения, долгое пребывание на ногах, продолжительное нахождение в фиксированной позе и переноску тяжестей. Огромную роль в минимизации нагрузки на суставные поверхности играет снижение массы тела при ожирении.
В период ремиссии пациента направляют на лечебную физкультуру. Комплекс упражнений зависит от стадии артроза. В начальных стадиях разрешается плавание и велосипедный спорт, при выраженном артрозе следует выполнять специально разработанный комплекс упражнений в положении лежа или сидя. В период обострения артроза назначается полупостельный режим. На поздних стадиях рекомендуется ходьба с костылями или тростью.
Медикаментозная терапия
Медикаментозное лечение осуществляется в фазе обострения артроза, подбирается специалистом. Самолечение недопустимо из-за возможных побочных эффектов (например, негативного влияния нестероидных противовоспалительных препаратов на слизистую желудка). Терапия включает в себя:
- НПВС. Пациентам назначают диклофенак, ибупрофен и их аналоги, иногда – в сочетании с седативными препаратами и миорелаксантами. Дозу подбирают индивидуально с учетом противопоказаний. Наряду с медикаментами для приема внутрь применяют внутримышечные инъекции и ректальные свечи.
- Гормональные средства. При реактивных синовитах выполняются пункции суставов с последующим введением глюкокортикостероидов. Количество введений ГКС не должно превышать 4 раз в течение года.
- Хондропротекторы. Относятся к лекарствам для длительного применения. Введение препаратов в сустав осуществляется по определенной схеме. Для местного применения используются согревающие и противовоспалительные мази.
Физиотерапевтическое лечение
Для купирования болевого синдрома, уменьшения воспаления, улучшения микроциркуляции и устранения мышечных спазмов пациента с артрозом направляют на физиотерапию:
- В фазе обострения. Назначают лазеротерапию, магнитотерапию и ультрафиолетовое облучение,
- В фазе ремиссии. Показан электрофорез с димексидом, тримекаином или новокаином, фонофорез с гидрокортизоном.
Кроме того, используют тепловые процедуры, сульфидные, радоновые и морские ванны. Для укрепления мышц проводят электростимуляцию. В фазе ремиссии также может применяться щадящий массаж.
Хирургическое лечение
Операции при артрозе проводятся на поздних стадиях болезни, при развитии тяжелых осложнений, ограничивающих трудоспособность больного. Могут быть радикальными или паллиативными:
- Радикальные вмешательства. При разрушении суставных поверхностей с выраженным нарушением функции требуется замена сустава искусственным имплантатом. Чаще всего выполняется эндопротезирование тазобедренного сустава, позволяющее избежать тяжелой инвалидизации пациентов.
- Паллиативные методики. Применяются для разгрузки сустава. При коксартрозе осуществляется чрезвертельная остеотомия и фенестрация широкой фасции бедра, при гонартрозе – артротомия коленного сустава с удалением нежизнеспособных участков суставных поверхностей в сочетании с остеотомией и коррекцией оси голени.
Прогноз
Артроз является хроническим медленно прогрессирующим заболеванием. От появления первых симптомов до возникновения выраженных функциональных нарушений обычно проходит несколько десятилетий. Полное выздоровление невозможно, однако своевременное начало лечения, выполнение рекомендаций врача позволяет существенно замедлить прогрессирование болезни, сохранить активность и трудоспособность.
Профилактика
Профилактические меры включают предупреждение травматизма, составление продуманного режима тренировок для спортсменов, снижение веса при ожирении, проведение малоинвазивных операций на суставах. Необходимо своевременно лечить эндокринные, обменные и ревматические заболевания, которые могут стать причиной артроза. Людям с наследственной предрасположенностью следует соблюдать режим умеренной физической активности, но исключить избыточную нагрузку на суставы.
Источник
Артрит и артроз – это заболевания суставов, которые могут возникнуть по разнообразным причинам. Например, из-за разных, часто обширных, патологических изменений во всем организме, или из-за травм конечностей в далеком прошлом. Поэтому нет однозначного ответа на вопрос, какой специалист занимается артритом или артрозом.
Правильным будет утверждение, что разные врачи могут помочь пациенту с этой проблемой. Они разделяют свои обязанности в зависимости от стадии лечения или особенностей конкретного клинического случая. Пациента с артритом или артрозом могут консультировать и лечить (одновременно или поочередно) ревматолог или хирург, ортопед или травматолог. Некоторые частные клиники имеют в своем штате врача-артролога, но это большая редкость.
Виды, причины и симптомы артрита
Важно! Артрит и артроз – эти термины звучат похоже. Поэтому большинство людей даже не догадывается, что артрит и артроз – это разные заболевания.
В этом видео врач рассказывает, в чем разница между артритом и артрозом:
Артрит – это патология, которая носит воспалительный характер, имеет характерную для воспаления симптоматику, а также может быть нескольких видов. Можно сказать, что вид артрита напрямую связан с причиной, которая способствовала его возникновению. А признаки или симптомы напрямую зависят от вида заболевания.
| Вид артрита | Причины | Симптомы |
|---|---|---|
| Реактивный артрит | Урогенитальная или кишечная инфекция, возбудители которой попадают в сустав и вызывают воспаление. | Слабость, недомогание, головная боль, повышенная температура тела. Суставы поражаются несимметрично, и происходит это уже после того, как исчезают неспецифические симптомы. |
| Ревматоидный артрит | До конца не установлены. Наиболее вероятно – наследственная предрасположенность или нарушение иммунологического ответа. | Отличительный признак – симметричный захват суставов. Они воспаляются и болят, ткани отекают. В месте поражения появляются характерные узлы или шишки. |
| Ювенальный ревматоидный артрит | Причины не установлены. | Болезнь Стилла встречается у детей и подростков до 16 лет. Затрагиваются суставы и нередко внутренние органы. Болезнь постоянно прогрессирует. |
| Инфекционный артрит | Проникновение патогенных микроорганизмов через кожные слои в сустав вследствие травмы, хирургической операции, прокола. Или гематогенным путем от других источников воспаления в организме. | Признаки сильной интоксикации организма, значительная отечность сустава, нестерпимая боль, отдающая в соседние части тела. |
| Подагрический приступ | Употребление большого количества мясных продуктов или спиртных напитков. | Поражаются суставы пальцев ног, реже колено или локоть. Приступ начинается внезапно и также неожиданно проходит. Характерны сильная боль, отечность покраснение кожи. |
| Псориатический артрит | Заболевание псориаз. | Патология развивается медленно. Суставы, обычно пальцев рук, опухают, кожа краснеет, местная температура повышается. Пальцы не гнутся, и «похожи на сосиски». |
к содержанию ^
Классификация артрита
В зависимости от этиологических факторов:
- Инфекционный
- Травматический
- Дистрофический
- Тот, что сопутствует основному заболеванию
В зависимости от количества затронутых суставов:
- Моноартрит
- Полиартрит
В зависимости от течения заболевания:
- Острый (возникает внезапно, симптомы ярко выражены). Может перейти в хроническую форму.
- Хронический (болезнь прогрессирует постепенно и долго). Может обостряться.
Артрит – это заболевание, которое без лечения «само» не пройдет. Оно будет прогрессировать, возможны периоды ремиссии, но обострение обязательно начнется опять. Поэтому при появлении первых проблем с суставами, нужно обратиться к врачу.
к содержанию ^
Причины и симптомы артроза
Артроз – это хронический дегенеративный процесс, при котором происходит механическое повреждение суставной капсулы с ограничением подвижности. Причины возникновения артроза разнообразны:
- Следствие возрастных процессов, травм, значительных ненормированных нагрузок на опорно-двигательный аппарат – суставная капсула и покрывающий ее хрящ деформируются, истончаются, изнашиваются, растрескиваются.
- Гормональные нарушения или сбои в обменных процессах.
- Снижение кровотока сустава.
- Избыточная масса тела и многие другие причины.

Симптомы патологии:
- Первый признак ранней стадии заболевания – хруст в суставах.
- Боль и скованность в суставах:
- С утра, выраженность боли снижается, когда после нескольких физических упражнений удается «расходиться», разработать сустав.
- К концу дня или после больших физических нагрузок.
- Боль, которая проходит, как только человек перестает двигаться.
- Снижение подвижности, а со временем – полное обездвиживание пораженной конечности.
В целом симптомы артрита и артроза очень схожи. Поэтому дифференцировать заболевание в домашних условиях, особенно при отсутствии специального медицинского образования, пациент не может. С этой целью нужно обращаться к специалисту.
к содержанию ^
Какой врач лечит артрит и артроз
Если у пациента есть возможность обратиться к врачу-артрологу – это оптимальный вариант решения проблемы. Однако, как уже говорилось, этот специалист узкого профиля не всегда есть в штатном расписании даже дорогой частной клиники. Что уже говорить о государственных медицинских учреждениях.
Поэтому первое, что нужно сделать – это проконсультироваться с участковым терапевтом.
Врач оценит состояние больного и направит к соответствующему специалисту – хирургу, ортопеду, ревматологу, травматологу.
Однако в большинстве случаев заболевание курируют поочередно несколько специалистов, к примеру:
- Хирург диагностирует заболевание и проводит исследование тканей.
- Затем ревматолог назначает терапию и следит за ее ходом. Или вместо ревматолога лечение назначает травматолог (в случае, если первопричиной заболевания стала травма). А когда основная причина устранена, пациент переходит в компетенцию ревматолога или артроскописта. Иногда, на запущенной стадии заболевания, если требуется эндопротезирование, больным занимается сам хирург или ортопед.
- Ортопед обычно также занимается реабилитацией пациента после прохождения курса лечения или после оперативного вмешательства. Его обязанности могут полностью или частично взять на себя физиотерапевт или инструктор ЛФК, мануальный терапевт, массажист.
Также к диагностике и лечению заболеваний суставов могут быть привлечены другие узкопрофильные специалисты. Например, при ревматоидном артрите, особенно ювенальном, потребуется консультация иммунолога. А при подагрическом приступе – осмотр у нефролога, диетолога, эндокринолога. Так как при заболевании суставов в патологический процесс часто вовлечены другие органы и системы, может понадобиться консультация кардиолога, дерматолога, невролога, уролога/гинеколога.
Как видно, список специалистов, которые могут заниматься проблемами суставов, весьма обширен. И привлечение того или иного врача на том или ином этапе лечения обусловливается клинической картиной заболевания, симптоматикой, причинами возникновения и другими факторами.
к содержанию ^
Как проходит прием у специалиста
Что происходит на консультации у врача? Все зависит от специализации доктора. Однако методики обследования имеют между собой много общего. Для того чтобы представить себе, что будет происходить на приеме, рассмотрим, как проходит полный медицинский осмотр у врача-ревматолога.
Подготовка к приему:
- Сбор наиболее полной информации о течении своего заболевания.
- Нужно постараться припомнить, когда возникли первые симптомы. Когда добавились новые и в какой последовательности. Какой интенсивности была и стала их выраженность.
- Вспомнить, какие заболевания суставов есть или были у кровных родственников – родителей, бабушек/дедушек, теть/дядь, сестер и братьев.
- Одеть наиболее удобную, свободную одежду и обувь, которые легко снимать. Белье необходимо надеть максимально «скромное», непрозрачное.
- Взять всю имеющуюся на руках у пациента медицинскую документацию – мед. карту, страховку, результаты проведенных в прошлом анализов и других инструментальных или аппаратных исследований. Подготовить список используемых лекарственных препаратов.
Полный медицинский осмотр у врача начинается со сбора анамнеза. Врач выслушает жалобы больного, ознакомится с документами, изучит медицинскую карту. Также задаст вопросы относительно образа жизни, условий работы, общего состояния здоровья, привычек, травм и хронических заболеваний.
Вопросы относительно проблем с суставами будут следующего характера (у пациента должны быть готовы ответы):
- Каковы симптомы и как часто (ежедневно, периодически, в зависимости от конкретных обстоятельств) они появляются.
- Какие факторы способствуют улучшению состояния – медикаменты, физические упражнения или покой.
- Какие факторы способствуют ухудшению состояния – недостаток сна или подвижности, определенное питание, стрессовые ситуации.
- Какие движения провоцируют возникновение боли, где она локализуется, насколько интенсивна, характер боли (резкая, ноющая, острая, тупая, отдающая, пульсирующая).
- Какие есть еще симптомы, пусть и не связанные с болью в суставах – сыпь, температура, слабость.
Далее следует визуальный осмотр пациента – врач оценит состояние кожных покровов, проведет пальпацию и простукивание. Возможно, измерит давление, прослушает сердечный ритм.
После этого будут проведены нагрузочные тесты, а также скрининг-осмотр больного в покое и в движении, в разных позах (скорее всего, больному потребуется раздеться до нижнего белья):
- Боковой осмотр стоящего пациента, осмотр со спины.
- Исследование положения стопы и колена в движении – то есть во время ходьбы, разворота. Оценка состояния всех остальных суставов при движении рук, кистей.
- Исследование больного в горизонтальном или сидячем положении, оценка состояния суставов при сгибании и выпрямлении конечностей – рук, ног.
Врачом могут быть назначены дополнительные диагностические мероприятия:
- Анализ крови, мочи, возможно, урогенитальный соскоб.
- УЗИ, МРТ, КТ, рентген.
- ЭКГ.
- Электромиограмма.
- Денситометрия.
После прохождения всех вышеперечисленных этапов, врач расшифровывает и оценивает результаты исследований, дает диагностическое заключение, назначает лечение.
к содержанию ^
Лечение артрита и артроза – консервативное и оперативное
Консервативная медикаментозная терапия подразумевает назначение этиотропного и симптоматического лечения. То есть одновременно устраняются и причины артрита/артроза и его проявления – воспаление, отек, боль. Могут быть назначены препараты разных фармакологических групп.
Базисные препараты (БПРП) – Метотрексат, Лефлуномид, Артроофон, Инфликсимаб, Димефосфон. Эти лекарства улучшают кровообращение, снимают болевой синдром и снижают степень отечности, защищают суставы от дальнейшего разрушения, купируют воспаление. Часто назначаются комплексно, так как некоторые препараты действуют синергетически (взаимодополняюще). Действие этих лекарств проявляется после 1-1,5 месяца терапии.
Нестероидные противовоспалительные препараты (НПВП) – снимают воспаление и снижают выраженность боли, оказывают жаропонижающее действие. Есть таблетированные препараты – Диклофенак, Ибупрофен, Индометацин, Мелоксикам, Нимесулид, Аркоксиа, Лорниксикам. Их лучше употреблять на поздних стадиях заболевания, когда боль очень сильная. Ведь они способны вызвать заболевания ЖКТ. А при чрезмерном увлечении пациента нестероидами, лекарства даже могут способствовать разрушению хрящевой ткани. Если же патология находится на начальной стадии, лучше применять местные противовоспалительные и обезболивающие средства – мази, кремы – Вольтарен, Диклофенак.
Более эффективны, но и более опасны, чем НПВП – глюкокортикостероиды, которые назначаются короткими курсами по индивидуальной схеме. Это Преднизолон, Гидрокортизон, Бетаметазон.
При очень сильных болях назначают короткий курс анальгетиков – Бутадиона, Катадолона, Реопирина, Пирабутола.
Также нужно принимать хондропротекторы на основе хондроитина и глюкозамина – Артра, Артрон, Терафлекс.
Хирургическое лечение показано в двух случаях:
- Кратковременный эффект консервативной терапии.
- Полная неэффективность консервативной терапии, когда заболевание прогрессирует, и боль становится все более интенсивной.
Методы, которые применяются для хирургического лечения, следующие:
- Артродез – полное обездвиживание сустава. Метод показан при невозможности провести остеотомию/артропластику, а также когда сустав сильно деформирован, и болевые ощущения невыносимы. Двигательные возможности при этом ограничены, но опорная функция конечности восстанавливается.
- Остеотомия – методика, направленная на улучшение функции сустава за счет устранения его деформации. Выполняется операция путем искусственного перелома кости или ее рассечения с последующей фиксацией.
- Артропластика и тотальная артропластика – эндопротезирование. Это метод, направленный на исправление ограниченных и восстановление утраченных функций суставов. При этом происходит замещение чашечки или поверхности сустава при помощи искусственных полностью биосовместимых материалов. А эндопротезирование – это полная замена больного сустава эндопротезом, который вернет пациенту возможность полноценной двигательной активности. Такие протезы обычно служат десятки лет, на протяжении всей последующей жизни.
Важно! Отдельный вопрос – это лечение ювенального (детского) артрита. Терапия проводится в условиях стационара. Применяются иммуностимуляторы (внутривенно), анальгетики, НПВП, антибиотики.
Артрит и артроз – это распространенные заболевания суставов, которые могут вызвать тяжелые осложнения, вплоть до инвалидизации, потери возможности просто встать с кровати. Поэтому игнорировать возникающие симптомы нельзя. Чем раньше пациент обратится к врачу, тем легче, быстрее, безболезненнее и экономичнее будет последующее лечение.
Если болят суставы, а пациент не знает, к какому именно доктору записываться на прием, нужно идти к терапевту (или к педиатру в случае заболевания у ребенка). А врач уже сам решит, к какому именно специалисту узкого профиля направить на дообследование и лечение своего пациента.
Источник

