Артрозы клиника диагностика лечение
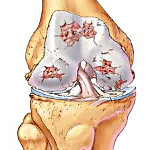
Артроз – это хроническое прогрессирующее заболевание сустава с постепенным разрушением хряща, нарастанием патологических изменений в капсуле, синовиальной оболочке, прилегающих костях и связках. Проявляется болями, утренней скованностью и ограничением подвижности. Со временем симптоматика усугубляется, на поздних стадиях возникают тяжелые нарушения функции конечности. Диагноз выставляется на основании анамнеза, данных осмотра и результатов рентгенографии. Лечение обычно консервативное, включает ЛФК, противовоспалительные препараты, физиолечение, блокады. При разрушении суставных поверхностей выполняется эндопротезирование.
Общие сведения
Артроз – хроническое заболевание, при котором в суставе из-за нарушения обменных процессов развиваются прогрессирующие дегенеративно-дистрофические изменения. Является наиболее распространенной суставной патологией, диагностируется у 6-7% населения. С возрастом заболеваемость резко увеличивается. Болезнь выявляется у 2% людей моложе 45 лет, у 30% – от 45 до 64 лет и у 65-85% – в возрасте 65 лет и старше. Наибольшее клиническое значение в силу своего негативного влияния на уровень жизни и трудоспособность пациентов имеют артрозы крупных и средних суставов конечностей.
Артроз
Причины артроза
В ряде случаев болезнь возникает без видимых причин, называется идиопатической или первичной. Существует также вторичный артроз – развившийся в результате какого-то патологического процесса. Наиболее распространенные причины вторичного артроза:
- Травмы: переломы, повреждения менисков, разрывы связок, вывихи.
- Дисплазии: врожденный вывих бедра, врожденные аномалии коленного и голеностопного суставов, верхних конечностей.
- Слабость соединительной ткани: болезни и состояния, при которых наблюдается повышенная подвижность суставов и слабость связочного аппарата.
- Аутоиммунные заболевания: ревматоидный артрит, системная красная волчанка.
- Неспецифическое и специфическое воспаление: острый гнойный артрит, туберкулез и пр.
- Нарушения метаболизма и некоторые эндокринные патологии.
- Дегенеративно-дистрофические процессы: болезнь Пертеса и другие остеохондропатии, рассекающий остеохондрит.
- Заболевания системы крови: гемофилия, сопровождающаяся частыми кровоизлияниями в сустав.
Факторы риска
К числу факторов риска развития артроза относятся:
- Пожилой возраст, нарушения эндокринного баланса в постменопаузе у женщин.
- Излишний вес (при ожирении из-за повышенной нагрузки сустав постоянно перегружается, суставные поверхности преждевременно «изнашиваются»).
- Чрезмерная нагрузка и повторяющиеся микротравмы, обусловленные условиями труда, неправильной организацией тренировок (особенно при наличии в анамнезе травм сустава), некоторыми заболеваниями, а также последствиями болезней и травм.
- Внутрисуставные вмешательства, особенно высокотравматичные операции с удалением большого количества тканей, в результате чего суставные поверхности становятся неконгруэнтными, а нагрузка на них увеличивается.
- Наследственная предрасположенность (наличие артроза у ближайших родственников).
- Нейродистрофические нарушения в шейном либо поясничном отделах позвоночника (плечелопаточный переартрит, синдром пояснично-подвздошной мышцы).
Патогенез
Артроз – полиэтиологическое заболевание, в основе которого, вне зависимости от конкретных причин возникновения, лежит нарушение нормального образования и восстановления клеток хрящевой ткани. В норме суставной хрящ гладкий, эластичный. Это позволяет суставным поверхностям беспрепятственно двигаться друг относительно друга.
При артрозе хрящ становится шершавым, суставные поверхности начинают «цепляться» друг за друга при движениях. От хряща отделяются небольшие кусочки, которые попадают в полость сустава и свободно перемещаются в суставной жидкости, травмируя синовиальную оболочку. В поверхностных зонах хряща возникают мелкие очаги обызвествления. В глубоких слоях появляются участки окостенения.
В центральной зоне образуются кисты, сообщающиеся с полостью сустава, вокруг которых из-за давления внутрисуставной жидкости также формируются зоны окостенения. Из-за постоянной травматизации капсула и синовиальная оболочка сустава при артрозе утолщаются. На синовиальной оболочке появляются ворсинки, в капсуле образуются очаги фиброзного перерождения.
Со временем прилегающие поверхности кости деформируются, на их краях появляются костные выступы. Из-за повышенной нагрузки в связках и мышцах возникают очаги фиброзного перерождения. Увеличивается вероятность повреждения связочно-мышечного аппарата. При значительном разрушении хряща движения резко ограничиваются, возможно образование анкилозов.
Классификация
С учетом локализации в травматологии и ортопедии различают артрозы плечевого, локтевого, лучезапястного, голеностопного и других суставов. В зависимости от тяжести поражения выделяют три стадии патологии:
- Первая стадия – выраженные морфологические изменения отсутствуют, нарушен состав синовиальной жидкости. Жидкость хуже снабжает хрящевую ткань питательными веществами, устойчивость хряща к обычным нагрузкам снижается. Из-за перегрузки суставных поверхностей возникает воспаление, появляются боли.
- Вторая стадия – суставной хрящ начинает разрушаться, появляются краевые костные разрастания по краям суставной площадки. Боли становятся постоянными, привычными, воспалительный процесс то затихает, то обостряется. Отмечается слабое или умеренное нарушение функции околосуставных мышц.
- Третья стадия – суставной хрящ истончен, есть обширные очаги разрушения. Отмечается значительная деформация суставной площадки с изменением оси конечности. Связки становятся несостоятельными и укорачиваются, развивается патологическая подвижность сустава в сочетании с ограничением естественного объема движений.
Симптомы артроза
Заболевание развивается исподволь, постепенно. В некоторых случаях первым симптомом становится хруст при движениях, чаще выраженный при гонартрозе и артрозе плечевого сустава. Многие больные артрозом отмечают чувство дискомфорта в суставе и преходящую тугоподвижность при первых движениях после периода покоя. Но самым постоянным симптомом артроза является боль.
Боли при артрозе
Вначале пациентов беспокоят слабые кратковременные боли без четкой локализации, усиливающиеся при физической нагрузке. Со временем болевые ощущения становятся все более выраженными, возникает заметное ограничение движений. Из-за повышенной нагрузки начинает болеть сустав с противоположной стороны. Наиболее яркими признаками являются:
- Стартовая боль. Возникает во время первых движений после состояния покоя и проходит при сохранении двигательной активности. Обусловлена детритом – пленкой из компонентов разрушенной хрящевой ткани, которая оседает на суставных поверхностях. При движениях детрит перемещается с хряща в завороты суставных сумок, поэтому боли исчезают.
- Связь с физической нагрузкой. При длительной нагрузке (ходьбе, беге, стоянии) боли усиливаются, а в покое стихают. Это связано со снижением способности хряща обеспечивать амортизацию при движениях.
- Связь с погодой. Боли усиливаются под действием неблагоприятных погодных факторов: повышенной влажности, низкой температуры и высокого атмосферного давления.
- Ночные боли. Причиной является венозный застой, а также повышение внутрикостного давления крови.
- Блокады сустава. Сопровождаются внезапными резкими болями. Причиной блокады становится ущемление суставной мыши – кусочка хряща или кости, свободно лежащего в полости сустава.
Периоды обострений чередуются с ремиссиями. Обострения артроза часто возникают на фоне повышенной нагрузки, в этой фазе выявляются синовиты, сопровождающиеся другой болью – постоянной, ноющей, распирающей, не зависящей от движений. Из-за болей мышцы конечности рефлекторно спазмируются, что вызывает ограничение подвижности.
Другие симптомы артроза
По мере прогрессирования болезни отмечается усиление уже существующих проявлений и возникновение новой симптоматики, обусловленной постепенным разрушением сустава:
- Хруст со временем становится все более постоянным.
- В покое появляются мышечные судороги, неприятные ощущения в мышцах и суставе.
- Из-за нарастающей деформации и выраженного болевого синдрома развивается хромота.
- При коксартрозе на поздней стадии больной не может сидеть из-за ограничения сгибания бедра.
Внешние изменения
При осмотре на ранних стадиях визуальные изменения не выявляются. Сустав нормальной формы, возможен незначительный отек. При пальпации определяется нерезкая или умеренная болезненность. Движения практически в полном объеме. В последующем деформация становится все более заметной, при пальпации выявляется выраженная болезненность, при этом пациент, как правило, четко отмечает наиболее болезненные точки.
По краю суставной щели определяются утолщения. Движения ограничены, обнаруживается нестабильность в суставе. Может выявляться искривление оси конечности. При развитии реактивного синовита сустав увеличен в объеме, имеет шарообразный вид, мягкие ткани выглядят «выбухающими», пальпаторно определяется флюктуация (зыбление).
Осложнения
На поздних стадиях артроза деформация становится еще более выраженной, сустав искривляется, формируются контрактуры, обусловленные грубыми изменениями костей и окружающих структур. Опора затруднена, при передвижении пациенту с артрозом приходится использовать трость либо костыли. Ограничивается трудоспособность, возможна инвалидизация.
Диагностика
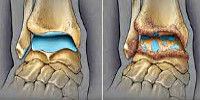
Диагноз выставляется врачом-ортопедом на основании характерных клинических признаков и рентгенологической картины артроза. При гонартрозе проводится рентгенография коленного сустава, при коксартрозе выполняются снимки тазобедренного сустава и пр. Рентгенологическая картина артроза складывается из признаков дистрофических изменений в области суставных хрящей и прилегающей кости.
Суставная щель сужена, костная площадка деформирована и уплощена, выявляются кистовидные образования, субхондральный остеосклероз и остеофиты. В некоторых случаях обнаруживаются признаки нестабильности сустава: искривление оси конечности, подвывихи. Яркость клинических проявлений не всегда коррелирует с выраженностью рентгенологических признаков болезни, однако определенные закономерности все же существуют.
С учетом рентгенологических признаков специалисты в области травматологии и ортопедии выделяют следующие стадии артроза (классификация Kellgren-Lawrence):
- 1 стадия (сомнительный артроз) – подозрение на сужение суставной щели, остеофиты отсутствуют либо имеются в небольшом количестве.
- 2 стадия (мягкий артроз) – подозрение на сужение суставной щели, четко определяются остеофиты.
- 3 стадия (умеренный артроз) – явное сужение суставной щели, есть четко выраженные остеофиты, возможны костные деформации.
- 4 стадия (тяжелый артроз) – выраженное сужение суставной щели, крупные остеофиты, ярко выраженные костные деформации и остеосклероз.
Иногда рентгеновских снимков недостаточно для точной оценки состояния сустава. Для изучения костных структур выполняют КТ, для визуализации мягких тканей – МРТ. При подозрении на наличие хронического заболевания, вызвавшего вторичный артроз, назначают консультации соответствующих специалистов: эндокринолога, гематолога и пр. При необходимости дифференцировки артроза с ревматическими болезнями пациента направляют на консультацию к ревматологу.

Рентгенография локтевого сустава. Признаки артроза: сужение суставной щели (синяя стрелка), остеофиты (красная стрелка), склероз суставных поверхностей.
Лечение артроза
Основной целью лечения пациентов с артрозом является предотвращение дальнейшего разрушения хряща и сохранение функции сустава. Терапия длительная, комплексная, включает в себя как местные, так и общие мероприятия. Обычно осуществляется в амбулаторных условиях. В период обострения, особенно – на поздних стадиях и при развитии упорного рецидивирующего синовита возможна госпитализация.
Немедикаментозное лечение
Одной из важнейших задач врача-ортопеда при лечении больного артрозом является оптимизация нагрузки на сустав. Необходимо исключить длительную ходьбу, повторяющиеся стереотипные движения, долгое пребывание на ногах, продолжительное нахождение в фиксированной позе и переноску тяжестей. Огромную роль в минимизации нагрузки на суставные поверхности играет снижение массы тела при ожирении.
В период ремиссии пациента направляют на лечебную физкультуру. Комплекс упражнений зависит от стадии артроза. В начальных стадиях разрешается плавание и велосипедный спорт, при выраженном артрозе следует выполнять специально разработанный комплекс упражнений в положении лежа или сидя. В период обострения артроза назначается полупостельный режим. На поздних стадиях рекомендуется ходьба с костылями или тростью.
Медикаментозная терапия
Медикаментозное лечение осуществляется в фазе обострения артроза, подбирается специалистом. Самолечение недопустимо из-за возможных побочных эффектов (например, негативного влияния нестероидных противовоспалительных препаратов на слизистую желудка). Терапия включает в себя:
- НПВС. Пациентам назначают диклофенак, ибупрофен и их аналоги, иногда – в сочетании с седативными препаратами и миорелаксантами. Дозу подбирают индивидуально с учетом противопоказаний. Наряду с медикаментами для приема внутрь применяют внутримышечные инъекции и ректальные свечи.
- Гормональные средства. При реактивных синовитах выполняются пункции суставов с последующим введением глюкокортикостероидов. Количество введений ГКС не должно превышать 4 раз в течение года.
- Хондропротекторы. Относятся к лекарствам для длительного применения. Введение препаратов в сустав осуществляется по определенной схеме. Для местного применения используются согревающие и противовоспалительные мази.
Физиотерапевтическое лечение
Для купирования болевого синдрома, уменьшения воспаления, улучшения микроциркуляции и устранения мышечных спазмов пациента с артрозом направляют на физиотерапию:
- В фазе обострения. Назначают лазеротерапию, магнитотерапию и ультрафиолетовое облучение,
- В фазе ремиссии. Показан электрофорез с димексидом, тримекаином или новокаином, фонофорез с гидрокортизоном.
Кроме того, используют тепловые процедуры, сульфидные, радоновые и морские ванны. Для укрепления мышц проводят электростимуляцию. В фазе ремиссии также может применяться щадящий массаж.
Хирургическое лечение
Операции при артрозе проводятся на поздних стадиях болезни, при развитии тяжелых осложнений, ограничивающих трудоспособность больного. Могут быть радикальными или паллиативными:
- Радикальные вмешательства. При разрушении суставных поверхностей с выраженным нарушением функции требуется замена сустава искусственным имплантатом. Чаще всего выполняется эндопротезирование тазобедренного сустава, позволяющее избежать тяжелой инвалидизации пациентов.
- Паллиативные методики. Применяются для разгрузки сустава. При коксартрозе осуществляется чрезвертельная остеотомия и фенестрация широкой фасции бедра, при гонартрозе – артротомия коленного сустава с удалением нежизнеспособных участков суставных поверхностей в сочетании с остеотомией и коррекцией оси голени.
Прогноз
Артроз является хроническим медленно прогрессирующим заболеванием. От появления первых симптомов до возникновения выраженных функциональных нарушений обычно проходит несколько десятилетий. Полное выздоровление невозможно, однако своевременное начало лечения, выполнение рекомендаций врача позволяет существенно замедлить прогрессирование болезни, сохранить активность и трудоспособность.
Профилактика
Профилактические меры включают предупреждение травматизма, составление продуманного режима тренировок для спортсменов, снижение веса при ожирении, проведение малоинвазивных операций на суставах. Необходимо своевременно лечить эндокринные, обменные и ревматические заболевания, которые могут стать причиной артроза. Людям с наследственной предрасположенностью следует соблюдать режим умеренной физической активности, но исключить избыточную нагрузку на суставы.
Источник
Главная
Лечение
Ортопедия
Ортопедические заболевания
- Артроз

Артроз недаром считают одной из болезней века, ведь с каждым годом все больше и больше людей сталкиваются с этим недугом. Согласно статистике, им страдает около 15% жителей нашей планеты, а, по мнению некоторых врачей после 60 лет с этой проблемой сталкивается почти каждый! Примечательно, что у женщин артроз диагностируется в два раза чаще, чем у мужчин.
Артроз представляет собой медленное разрушение хряща внутри суставов, на фоне которого происходит воспаление и изменение всех окружающих тканей.
Суставные хрящи являются своего рода амортизаторами, которые облегчают скольжение костей во время движений. При этом часть волокон хряща постоянно разрушается и на их смену образуются новые. Нарушение этого механизма в силу ряда причин приводит к постепенному истончению и разрушению хрящевого слоя, что существенно нарушает физиологические механизмы движений.
Причины возникновения артрозов
Высокая распространенность заболевания объясняется причинами его возникновения:
- Возрастная инволюция хряща – у пожилых людей с каждым годом уменьшается способность к восстановлению хрящей
- Изменение гормонального фона – такая ситуация может наблюдаться у женщин в менопаузу или у молодых людей в период полового созревания
- Повышенная нагрузка на суставы, например, у балерин, спортсменов и др.
- Беременность – набранный вес создает повышенную нагрузку на суставы нижних конечностей, а меняющийся гормональный фон создает благоприятную почву для формирования артроза
- Ожирение – с каждым лишним килограммом нагрузка на суставы повышается
- Сахарный диабет, вызывающий нарушение кровоснабжения и питание тканей, способствует истощению суставного хряща
- Плоскостопие
- Эндокринные патологии, например, заболевания щитовидной железы
- Врожденные патологии соединительной ткани, например, дисплазия
- Гиподинамия, то есть отсутствие регулярной физической нагрузки
- Травмы суставов
Каждый из этих факторов и тем более их сочетание могут становиться причиной такого грозного заболевания, как артроз. Патологический процесс может охватывать любые суставы в организме человека
Чаще всего это заболевание поражает коленные и тазобедренные суставы. Поначалу человек может ощущать ноющую боль, возникающую при нагрузке на пострадавший сустав. Чуть позже к ней присоединяется хруст и боли даже во сне.
Об обострении заболевания может сигнализировать заметная припухлость и усиление боли.
Артроз коленного сустава
Артроз коленного сустава представляет собой хроническое заболевание, в основе которого лежит разрушение суставного хряща.
Для артроза коленного сустава характерна боль, вначале только при физической нагрузке, по мере развития заболевания и в состоянии покоя. Также обращают на себя внимание изменение формы колена, хруст при движении и ограничение подвижности.
Принято выделять четыре последовательных стадии артроза:
1 стадия артроза
Симптомы пока отсутствуют, некоторые пациенты замечают усталость в ногах или небольшое ограничение подвижности утром после сна.
2 стадия артроза
Выраженная скованность в суставе, а при попытке согнуть-разогнуть колено – острая боль. Может появиться хромота
3 стадия артроза
Колено меняет свою форму, появляются отек и воспаление. Боль не оставляет человека уже в состоянии покоя, а иногда и во время сна. При ходьбе он, как правило, пользуется палочкой.
4 стадия артроза
Самая тяжелая стадия артроза, в большинстве случаев требующая хирургического вмешательства. В таких случаях проводится эндопротезирование, то есть замена разрушенного сустава на искусственный.
Артроз тазобедренного сустава

Для заболевания характерны определенные симптомы:
- Боль в паховой области, реже в колене
- Ограничение подвижности и в первую очередь сложности с отведением ноги
- Изменение походки и хромота
Выделяют несколько последовательных стадий развития.
1 степень артроза тазобедренного сустава
Начальная стадия может протекать практически бессимптомно. Мало кто обращает внимание на дискомфорт и боль в бедренном суставе после физической нагрузки и длительного бега или ходьбы. Боль может отдавать в бедро или пах, но при этом никак не влияет на качество походки и не ограничивает движение в суставе.
На снимках ортопеды могут увидеть единичные костные разрастания вокруг сустава, изменения формы головки не наблюдается.
2 степень артроза тазобедренного сустава
Боль становится постоянной, уже не только при движении, но в состоянии покоя и иногда даже во время сна, могут отдавать в пах. При повышенной физической нагрузке человек начинает прихрамывать, страдает подвижность бедра и заметно снижается объем движений в пораженном суставе.
На снимке можно увидеть сужение суставной щели и появление костных выступов, края головки бедренной кости становятся неровными – признак активной деформации.
3 степень артроза тазобедренного сустава
Самая тяжелая стадия заболевания характеризуется постоянной ноющей болью, которая не оставляет человека ни днем, ни ночью. Способность передвигаться самостоятельно утрачивается, пациенты вынуждены пользоваться тростью или костылями, каждое движение усиливает боль. Постепенно атрофируются мышцы голени и бедра, возможно укорочение ноги.
На снимках ортопед видит большое количество костных шипов, деформацию головки бедренной кости и сужение суставной щели.
Артроз голеностопного сустава

Как и при любом другом варианте артроза на первое место выходит утренняя скованность. Однако, как правило, она проходит самостоятельно в течение пары часов, поэтому большинство людей не обращает на нее внимания и не отправляется за помощью к ортопеду.
Первым тревожным звоночком является боль, вначале после долгой ходьбы, занятий спортом или долгой работы в положении стоя. Постепенно боль начинает появляться и в состоянии покоя, когда человек не нагружает ногу.
С течением времени изменение формы голеностопного сустава становится видно невооруженным взглядом. При воспалении область сустава краснеет, отекает и становится болезненной при прикосновении.
При тяжелой стадии заболевания человеку требуется немало времени по утрам, чтобы разработать сустав, в противном случае нога не может функционировать. При движении различается характерный хруст, возникающий в результате трения костей друг о друга (амортизатор-хрящ уже разрушен).
Артроз плечевого сустава
Артроз плечевого сустава имеет следующие проявления:
- Боли, которые усиливаются во время движений рукой и поднятия тяжестей
- Так называемые «блокадные боли», возникающие при попадании кусочка хряща между костными поверхностями. Человек это ощущает, как заклинивание суставов при движении
- Хруст при движении
- Ограничение движения в плече за счет разрастания костных шипов остеофитов. Как правило, это происходит на поздних стадиях заболевания
- Изменение формы плеча
Артроз суставов стопы
Заболевание чаще всего возникает как проявление поперечного плоскостопия, проявляется в виде деформации 1 пальца и протекает в несколько последовательных стадий:
Первая стадия артроза суставов стопы
Начало заболевания пропускают практически все, ведь проявлений нет. Иногда после физической нагрузки появляется боль или повышенная утомляемость в передней части стопы.
Вторая стадия артроза суставов стопы
На второй стадии появляется так называемая «косточка» у основания 1 пальца, на которую уже обращают внимание пациенты. Чаще всего именно этот симптом заставляет их обратиться к доктору. «Косточка» представляет собой утолщение головки 1-ой плюсневой кости с отклонением 1 пальца кнаружи, так называемый, халюс вальгус. Боль становится частым спутником и может беспокоить в состоянии покоя.
Третья стадия артроза суставов стопы
На третьей стадии артроза наблюдается выраженное изменение формы сустава и разрушение хряща. Появляется хромота, нарушается походка, человек уже не может передвигаться без помощи трости. Из-за изменения формы стопы и перераспределения нагрузки под большим пальцем формируется мозоль. Появляется существенная трудность в подборе и ношении обуви.
Ограничение движений в суставах наблюдается уже не только после сна, но и в течение дня. Может наблюдаться выраженная мышечная напряженность в стопе, а при движении раздается характерный хруст. Возникает деформация и других пальцев.
Боль в суставе усиливает при физической нагрузке и изменении погоды. При воспалении пострадавшего сустава появляется отек, припухлость и покраснение, в тяжелых случаях повышается температура тела и ухудшается самочувствие.
Артроз большого пальца
Для заболевания характерны классические признаки артроза:
- боль в большом пальце стопы
- ограничение подвижности
- хруст при движении
- изменение положения большого пальца ноги за счет деформации сустава
- периодически сустав может воспаляться. это сопровождается покраснением, отеком и усилением боли, может повышаться температура тела
На ранних стадиях заболевания симптомов не наблюдается. Могут возникать жалобы на боль в пальце после долгих пеших прогулок или ношения тесной обуви. По мере прогрессирования артроза боль начинает появляться и в состоянии покоя, а при движении пальца появляется характерный хруст.
На поздних стадиях заболевания деформация сустава меняет расположение большого пальца. Этот палец может сдавливать остальные, что в конечном итоге приводит к деформации всей стопы.
Диагностика артроза

Диагностика заболевания начинается с подробного опроса.
Для полноценной картины заболевания доктор назначает ряд исследований:
- Рентген
- УЗИ
- Магнитно-резонансная томография
- Артроскопия
- Устранение воспалительного процесса – для этого назначаются нестероидные противовоспалительные препараты (НПВС).
- Восстановление и поддержание состояния хрящей – с этой целью длительным курсом назначаются специальные препараты хондропротекторы.
- Использование протезов синовиальной жидкости и препаратов гиалуроновой кислоты. При введении в полость сустава они берут на себя роль «смазки»
- Околосуставное введение препаратов для улучшения кровоснабжения и питания тканей, а также для уменьшения болевых ощущений
- В тяжелых случаях ортопеды назначают введение гормональных препаратов в полость сустава. Они способствуют уменьшению выпота и боли, отека и воспаления.
- Наружное лечение, то есть применение мазей и кремов на области больного сустава. Лечебная физкультура
- Ежедневная ЛФК, то есть лечебная физкультура. Комплекс упражнений подбирает соответствующий специалист, исходя из возраста и самочувствия пациента, степени тяжести заболевания и состояния сустава. Хороший вариант физической нагрузки — плавание и аквааэробика. Водные занятия оказывают благоприятное воздействие на суставы, мышцы и связки.
- Механотерапия – упражнения на специальных аппаратах, которые помогают улучшить подвижность ноги и улучшить состояние мышц
- Уменьшить мышечное напряжение и боль помогают тепловые процедуры
- Самомассаж колена легкими движениями (поглаживание, растирание и вновь поглаживание) по круговой стрелке помогает улучшить кровообращение, профилактирует отечность и улучшает питание хряща.
- В период стихания обострения в комплексной терапии артроза активно применяются методы физиотерапии: электромагнитное воздействие, ультразвук, электрофорез и др.
- Нельзя поднимать и носить тяжести, важно следить за весом – лишние килограммы и грузы создают повышенную нагрузку на прооперированный сустав и могут стать причиной ускоренного изнашивания сустава
- Выбирайте удобную, качественную обувь с устойчивым каблуком
- Регулярно уделяйте внимание умеренной физической нагрузке, особенно полезно плавание
- Нельзя вставать или сидеть, положив ногу на ногу. Это может привести к смещению искусственного сустава.
- При обострении хронического заболевания, например, холецистита или панкреатита, и особенно при острых воспалениях обязательно проконсультируйтесь с лечащим ортопедом. В таких ситуациях новый сустав находится под угрозой, важно его защитить
- В течение 3-4 месяцев не рекомендуется совершать перелеты
- Регулируйте двигательную активность: под запретом длительные пешие прогулки и подъемы по лестницам
- В реабилитационном периоде имеет смысл пользоваться костылями, тростью, стульями с подлокотниками (на них можно опереться и перенести тяжесть тела с прооперированного сустава на руки при подъеме)
- Рекомендуется использовать ортопедические стельки, а во время занятий спортом фиксировать колено специальными повязками или эластичным бинтом
Благодаря снимку доктор может видеть сустав изнутри, оценить его состояние, установить степень разрушения хряща и деформации суставных поверхностей, обнаружить костные выросты.
Ультразвуковое исследование выявляет жидкость в суставной сумке и позволяет оценить состояние мягких тканей.
МРТ является самым информативным способом исследования, позволяющим визуализировать даже минимальные изменения в суставе и хрящах.
Эндоскопическая лечебно-диагностическая процедура, во время которой через небольшой прокол в полость сустава вводится мини видеокамера. Исследование позволяет доктору оценить состояние сустава, хрящей и костей и при необходимости устранить эти нарушения.
Лечение артроза
При артрозе назначается комплексное лечение. Ортопед составляет индивидуальный план для каждого пациента с учетом возраста, состояния здоровья, степени разрушения сустава и тяжести обострения.
Специалисты выделяют ряд приоритетных направлений в лечении:
Среди дополнительных методов воздействия можно выделить:
Эндопротезирование

При выраженном разрушении хрящевой ткани наиболее радикальным вариантом хирургического лечения артроза крупных суставов может быть эндопротезирование, то есть установка искусственного сустава.
Искусственный сустав состоит из полимеров и металлической конструкции и является прочной и надежной заменой коленного сустава на долгие годы. Средний срок службы составляет 15-20 лет.
В течение первого месяца рекомендуется использовать костыли, а затем еще 2-3 месяца – трость. С выбором вспомогательного устройства поможет определиться доктор. Это зависит от состояния колена и типа установленного искусственного сустава. Использование костылей и помогает снизить нагрузку на оперированное колено, правильно восстановить функциональные возможности и избежать возможных трудностей.
Также могут быть назначены и проведены: коррегирующая остеотомия, пересадка хряща, артроскопическая санация или замыкание сустава (артродез).
Послеоперационный период в стационаре
Первый день после операции пациент должен провести в постели, не нагружая ногу. Для облегчения болевых ощущений к прооперированному суставу прикладывают холод, например, грелку со льдом. Также по назначению врача применяются препараты для снижения боли и профилактики возможных осложнений.
На вторые сутки необходимо аккуратно, с помощью медсестры встать и немного походить. Для того, чтобы не перегружать ногу, нужно использовать костыли.
При отсутствии осложнений удаляется дренаж и промывается операционная рана. Обязательно выполняется контрольный снимок, чтобы оценить результат протезирования.
Возможные осложнения эндопротезирования
Если процедуру выполняет опытный доктор, то риск возникновения осложнений при эндопротезировании сводится к минимуму. В редких случаях возможны следующие ситуации:
Тромбофлебит
Образование тромбов – весьма опасное осложнение после операции на крупных суставах. Для профилактики ортопеды назначают специальные препараты, разжижающие кровь, а также рекомендуют ношение специальных чулок в течение 1-3 месяцев.
Инфекции
Риск инфицирования и воспаления несет любая операция. Для профилактики пациенту назначаются антибиотики до и после операции.
Вывих
Такое осложнение, как правило, может происходить в первые дни после ряда операции в результате неловких или излишне резких движений.
Воспаление
Инфицирование послеоперационной раны с последующим ее воспалением (покраснение, боль и повышение температуры тела).
Скованность ноги
В постоперационном периоде очень важно разрабатывать сустав по методике, которой обучает доктор. Если пропускать занятия или не уделять им должного внимания, движения в полном объеме будут невозможны.
Дополнительные методы воздействия

При артрозе доктор составляет план индивидуальных рекомендаций, которые пациент может выполнять в домашних условиях:
Правильный рацион питания
Здоровое питание помогает контролировать вес, что очень важно для человека, страдающего артрозом. К тому же правильный рацион способствует улучшению состояния суставов. Так, например, продукты, богатые витамином Е (растительное масло, семечки, салат, овощи) способствуют восстановлению хрящевой ткани. Квашенная капуста, клюквенный морс и цитрусовые повышают иммунитет и уменьшают воспаление в суставах благодаря наличию аскорбиновой кислоты.
При артрозе рекомендуется отказаться от кофе и крепкого чая, алкоголя, шоколада и жирного мяса. Значительно ограничить жареные и острые блюда, фастфуд и маринады.
Постоперационные рекомендации
Для профилактики постоперационных осложнений ортопеды дают пациентам ряд рекомендаций:
Когда нужно обратиться к врачу?
Если Вы почувствовали дискомфорт и скованность при движении, боли в суставе, не откладывайте визит к доктору. Чем раньше поставить диагноз и начать терапию, тем больше шансов на выздоровление и отсутствие осложнений! Грамотные ортопеды сети клиник «Столица» подбирают индивидуальную комплексную схему лечения. Это позволяет замедлить разрушение суставных хрящей, вернуть человеку свободу движений, устранить боль и профилактировать осложнения.
Сделайте выбор в пользу профессиональной медицины!
Наши клиники в Москве
Запишитесь на прием к врачу
Источник


