Боли в икроножной мышце при артрите
В статье представлен дифференциальный диагноз болевого синдрома в области икроножной мышцы, развивающегося вследствие хронической венозной недостаточности, острой венозной недостаточности, хронической артериальной недостаточности, острой артериальной недостаточности, остеохондроза, остеоартроза, полинейропатии, дерматомиозита, миозита, фибромиалгии, травмы мышц.
Боли в области икроножной мышцы (икры) – универсальный симптом, который может наблюдаться при большом количестве заболеваний.
Основной мышечный массив задней поверхности голени (икра) образован двумя мышцами – располагающейся поверхностно икроножной мышцей и более глубоко расположенной камбаловидной мышцей. Сухожилия этих мышц объединяются вместе и прикрепляются к пяточной кости, образуя т.н. ахиллово сухожилие. Мышцы икры обеспечивают движение в голеностопном суставе (сгибание и разгибание), что необходимо для обеспечения ходьбы, удержания равновесия тела в вертикальном положении и амортизации при движениях.
Артериальное кровоснабжение икроножной мышцы происходит из собственных артерий, берущих начало из подколенной артерии. Венозный отток осуществляется по сопровождающим артерии венам, которые в толще мышцы образуют широкие выстланные эндотелием полости – суральные синусы. Иннервируются вышеуказанные мышцы из большеберцового нерва (L3-4).
Хроническая венозная недостаточность.
На сегодняшний день в генезе боли при хронических заболеваниях вен выделяют три основных компонента: дистензионный, ишемический и воспалительный.
Дистензионный компонент возникает вследствие перерастяжения венозной стенки избытком крови при нарушении механизмов ее оттока. Подобные нарушения могут быть следствием дисфункции мышечно-венозной помпы, играющей ведующую роль в обеспечении венозного оттока в вертикальном положении тела. Застой крови в венах голени может возникать в результате снижения активности мышц икры, например вследствие длительного пребывания в неподвижном вертикальном или сидячем положении, в результате поражения клапанного аппарата поверхностных (варикозная болезнь) или глубоких (посттромботический синдром) вен, что сопровождается нарушением нормального центростремительного движения крови и ее забросом в дистальные отделы при каждом мышечном сокращении (рефлюкс), а также при поражении соответствующих мышц и смежных с ними суставов. Подобные боли часто возникают после длительных статических нагрузок и легко купируют ночным отдыхом и/или путем придания конечностям возвышенного положения.
Воспалительный компонент является отражением общепринятой на сегодняшний день концепции лейкоцитарной агрессии, как ведующего компонента патогенеза хронических заболеваний вен. Суть ее заключается в том, что при уменьшении скорости венозного оттока и появлении признаков венозного стаза в венах голени происходит лейкоцитарно-эндотелиальное взаимодействие с экспрессией ссответвующих адгезивных молекул на поверхности клеток, что приводит к миграции белых кровяных телец в толщу сосудистой стенки и их дегрануляции. Освобожденные свободные радикалы кислорода, протеолитические ферменты и цитокины оказывают не только повреждающее воздействие на структурные компоненты венозной стенки, в первую очередь, коллагеновый каркас, но и активируют безмиелиновые С-ноцицепторы, отвечающие за передачу болевого импульса. Таким образом, воспалительный компонент венозной боли отражает не только застой крови в венах голени, но и процесс активного развития хронических заболеваний вен, который может в итоге привести к появлению варикозной трансформации. Присоединение воспалительного компонента делает венозную боль более стойкой и не купирующейся возвышенным положением конечности и ночным отдыхом.
Ишемический компонент связан с тяжелыми воспалительными изменениями венозной стенки с запустеванием vasa vasorum, что приводит к серьезной морфологической перестройке страдающих вен. Следует предполагать, что ишемический компонент встречается при тяжелых формах хронических заболеваний вен и может обеспечивать постоянную болезненность самих варикозных узлов.
Классические боли при венозной недостаточности носят тупой распирающий характер, усиливаются после длительного пребывания в положении стоя или сидя, уменьшаются или полностью проходят после ночного отдыха или придания конечности возвышенного положения. Часто боли сопровождаются преходящим отеком мягких тканей в области нижней трети голени и судорогами икроножной мышцы в ночные часы.
Острая венозная недостаточность – тромбоз глубоких вен голени. В результате внезапного затруднения венозного оттока из нижних конечностей и развития острого венозного полнокровия могут наблюдаться весьма интенсивные постоянные распирающие боли в области икроножной мышцы, незначительно уменьшающиеся при придании конечности возвышенного положения, сопровождающиеся увеличением объема мышцы и ее уплотнением, цианозом кожи и усилением подкожного сосудистого рисунка. Степень выраженности симптомов будет зависеть от локализации тромбоза – чем больше вен окажется вовлечено в процесс, тем более острыми будут проявления. При изолированном тромбозе суральных синусов могут наблюдаться умеренной интенсивности четко локализованные боли, усиливающиеся при подошвенном сгибании голеностопного сустава и при надавливании в место проекции синуса на кожу.
Хроническая артериальная недостаточность развивается вследствие окклюзии артерий атеросклеротическим или аутоиммунно-воспалительным процессом. В подобных случаях мышцы испытывают кислородное голодание, переходят на анаэробный путь метаболизма, что приводит к накоплению кислых продуктов, раздражающих болевые рецепторы. При артериальной недостаточности боли в икроножных мышцах наблюдаются при ходьбе и вынуждают человека остановиться (синдром «перемежающейся хромоты»), на начальных стадиях процесса в покое боли не беспокоят. Боли сопровождаются похолоданием конечностей, зябкостью, кожа становится бледной, шелушащейся, легко ранимой, теряется волосяной покров. При прогрессировании заболевания мышцы и подкожная клетчатка истончаются.
Острая артериальная недостаточность – внезапная закупорка артерий вследствие ее тромбоза или эмболии приводит к остро возникшей ишемии конечности. В этом случае боли в икроножной мышцы будут наблюдаться в покое, носить интенсивные характер, сопровождаться нарушениями чувствительности и двигательной функции вплоть до развития паралича и мышечной контрактуры.
Остеохондроз поясничного отдела позвоночника (корешковый синдром) – вторая по частоте причина появления болей в области икроножных мышц. В основе лежит сдавление корешка спинномозгового нерва в месте его выхода из позвоночного канала. В результате возникают проецированные боли в том месте, куда идут нервные волокна – в том числе в область икры. При этом боли могут быть связаны как с компрессией нервов и генерацией в них болевых импульсов, так и с тоническим мышечным сокращением и последующим развитием фиброзно-дистрофических изменений в мышечной ткани. При корешковом синдроме боли связаны с определенными движениями и изменением положения тела (например, наклон туловища вперед, в стороны, сгибание конечности в тазобедренном суставе). Как правило, боли усиливаются при длительном пребывании в провоцирующем положении и уменьшаются после разминки, лечебной физкультуры, массажа, тепловых воздействий. При мышечно-тоническом синдроме возможно обнаружить участки повышенного тонуса в воде плотных болезненных очагов в тоще мышцы. Со временем мышца может диффузно уплотняться в связи с развитием в ней фиброзных изменений. Впоследствии в связи с нарушением вегетативной иннервации может происходить присоединение застойного (вазодилатация) или ишемического (вазоконстрикция) компонента болевого синдрома.
Периферическая полинейропатия может быть осложнением сахарного диабета, следствием токсического воздействия на организм этилового спирта и пр. Для диабетической полинейропатии характерно сочетание ночных или утренних болей в покое, локализующихся в дистальных отделах нижних конечностей, с ощущениями ползанья мурашек, жжения, онемения, мышечной слабостью и снижением кожной и (в первую очередь) вибрационной чувствительности. При этом боли могут носить очень интенсивный характер. Поражение вегетативных нервов может приводить к трофическим нарушениям и присоединению сосудистого компонента болевого синдрома.
Неврит большеберцового нерва характеризуется болями приступообразного характера, возникающими по ходу нервных волокон. При этом в промежутках между приступами боль полностью отсутствует.
Патология коленных суставов – в первую очередь, остеоартроз – характеризуется болями в околосуставной области при нагрузке. Боли локализуются преимущественно в области передней и внутренней поверхностей коленного сустава, усиливаются при длительном пребывании в вертикальном положении тела, при долгой ходьбе. Особенно характерно усиление болей при подъеме и особенно спуске по лестнице. На начальных стадиях заболевания в покое боли полностью проходят (при этом не требуется придавать конечности возвышенное положение). При развитии активного воспаления могут появляться боли в начале движения и утренняя скованность в суставах. В процессе развития заболевания возможно присоединение мышечно-тонического компонента болевого синдрома, при котором икроножная мышца находится в постоянном напряжении и становится плотной и болезненной при пальпации. При скоплении выпота в полости сустава могут образовываться ограниченные ее скопления в заворотах суставной капсулы – кисты Беккера, которые могут усугублять болевой синдром, сдавливать нервы и вены с развитием нейропатического и сосудистого компонента.
Дерматомиозит, полимиозит – аутоиммунное воспаление мышечной ткани, характеризующиеся постоянными тупыми упорными болями, усиливающимися при движениях в голеностопном суставе, в сочетании с мышечной слабостью и симптомами интоксикации. Мышцы становятся отечными, болезненными при пальпации, со временем может наблюдаться их уплотнение, тяжистость, узловатость, фиброз, образование кальцинатов вплоть до полной атрофии. При аутоиммунных заболеваниях, как правило, выявляются поражения других органов и систем, в первую очередь кожи: эритема и отек периорбитальной области, шелушащаяся эритема пальцев и кистей, покраснение околоногтевых валиков, очаги гиперпигментации-депигментации кожи – при дерматомиозите; отек-индурация-атрофия кожи при склеродермии, эритема на лице, поражение почек, сердца при волчанке и пр. Между тем, поражение икроножных мышц при аутоиммунных миозитах встречается нечасто.
Миозиты также могут быть проявлением онкологических, паразитарных заболеваний (трихинеллез, токсоплазмоз, цистицеркоз) или являться осложнением простуды, травмы или перенапряжения икроножной мышцы.
Фибромиалгия – хроническое аутоиммунное заболевание мышечной ткани — редко сопровождается изолированными болями в икроножных мышцах. Чаще наблюдаются интенсивные постоянные боли и выраженная мышечная слабость в проксимальных мышцах поясов конечностей. Также отмечается продолжительная утренняя скованность, и болезненность в специфических точках при пальпации.
Перенапряжение, растяжение, разрыв мышцы могут сопровождаться выраженными интенсивными болями в зоне повреждения, резко усиливающимися при попытках движений. Могут присоединяться явления воспаления (миозит).
Статья добавлена 24 июля 2014 г.
Источник
 В анатомическом строении тела человека икроножная мышца расположена на задней поверхности голени. Она имеет двуглавую форму, соединена с пяткой ахилловым сухожилием. Эта мышца в первую очередь выполняет функцию сгибания и разгибания ноги в голеностопном суставе, а также отвечает за устойчивость тела в вертикальном положении при ходьбе или беге.
В анатомическом строении тела человека икроножная мышца расположена на задней поверхности голени. Она имеет двуглавую форму, соединена с пяткой ахилловым сухожилием. Эта мышца в первую очередь выполняет функцию сгибания и разгибания ноги в голеностопном суставе, а также отвечает за устойчивость тела в вертикальном положении при ходьбе или беге.
Боли в икроножной мышце могут возникать по многим причинам. Это могут быть как чрезмерные физические нагрузки, так и ее инфекционные поражения, удары и травмы голени.
Различные виды проблем в мышце будут характеризоваться своими симптомами, по которым их можно диагностировать. Рассмотрим основные из них.
Судороги в икроножных мышцах
Описание проблемы
Судороги в икроножной мышце — довольно частая проблема у разных категорий пациентов. Они вызваны значительным и продолжительным сокращением в ней, сопровождаются сильным болевым синдромом.
Характер боли
Во время приступа икроножная мышца болит достаточно сильно. Пациент практически полностью обездвижен. В судороге может быть задействована и вся стопа. Боль резкая, пронизывающая, очень сильная. Длительность спазма может быть различной — от нескольких секунд до нескольких минут.
Задайте свой вопрос врачу-неврологу бесплатно
Ирина Мартынова. Закончила Воронежский государственный медицинский университет им. Н.Н. Бурденко. Клинический ординатор и невролог БУЗ ВО «Московская поликлиника».Задать вопрос>>
Мышца напряжена, через кожу прощупывается ее полный тонус.
Причины возникновения
Боль и судороги в икрах могут возникать по многим причинам различного генеза:
- Неврологические нарушения. Они могут быть связаны как с проблемами мозговой деятельности, так и с физическим защемлением нерва в районе голени.
- Накопление молочной кислоты в мышце. При чрезмерных физических нагрузках образовавшееся вещество скапливается в избытке, в том числе и в икрах, и может спровоцировать начало судорог в них.
- Дисбаланс калия, кальция и магния. Это состояние особенно свойственно женщинам во время беременности.
- Гипоксия. Нехватка кислорода в организме может вызывать судороги, в том числе и в голени.
- Травмы ноги могут повредить нервные окончания, расположенные в ней, и вызвать приступы судорог.
Лечение
При возникновении подобных симптомов надо обязательно проконсультироваться с врачом. Можно первоначально обратиться к терапевту, который назначит соответствующее обследование и направит к профильному специалисту.
Так как судороги и боль в икрах могут возникать по разным причинам, самолечение здесь неуместно. Для корректного купирования данных симптомов надо обязательно установить их истинную причину.
По результатам анализов и в соответствии с анамнезом пациента, врач назначит соответствующую терапию. Это может быть и прием витаминно-минеральных комплексов, и массаж для снятия излишнего напряжения в мышце при нагрузках.

Мнение эксперта
Астафьев Игорь Валентинович
Врач-невролог — городская покровская больница. Образование: Волгоградский государственный медицинский университет, Волгоград. Кабардино-Балкарский государственный университет им. Х.М. Бербекова, Нальчик.
При неврологической симптоматике врач-невролог пропишет больному корректирующее лечение. При травмах могут быть показаны физиопроцедуры и прием обезболивающих препаратов.
Фибромиалгия
Проблема, лежащая на грани физиологии и психиатрии. Это не значит, что пациенты с подобным диагнозом имеют какие-либо патологии и должны наблюдаться у психиатра. Но, как правило, подобный диагноз ставится при комплексном обследовании больного и невозможности обнаружения у него каких-либо прочих причин, почему болят икры.
В чем заключается болезнь?
Пациенты с фибромиалгией жалуются на плохое самочувствие, на боль в различных частях тела, в том числе и в икрах.
Она, как правило, носит симметричный характер, то есть проявляется в обеих голенях сразу.
Какая боль при фибромиалгии?
Боль в икрах при данном заболевании может быть различной – от тянущей и ноющей до резкой и спазмообразной. В некоторых случаях наблюдаются даже судороги различной продолжительности. Дополнительно может возникать чувство онемения в пораженной области, покалывание, утренняя скованность. Пациенты с подобным диагнозом часто метеозависимы, они быстро утомляются, у них отмечается упадок сил и возможны скачки температуры тела, как следствия развития депрессии и неврозов.
Почему возникает заболевание?
Ученые и врачи до сих пор не обнаружили точных причин возникновения данного синдрома. Выдвигаются следующие гипотезы:
- Генетическая предрасположенность. В исследованиях замечена большая частота диагностирования фибромиалгии у родственников.
- Патология сосудов. Подобные симптомы списываются на недостаточное кровоснабжение пораженных участков тела.
- Сильный стресс может запустить механизм развития болезни.
- Увеличенная скорость обмена серотонина. У пациентов, получающих соответствующее лечение, проявления болей в мышцах утихали.
- Дефицит гормона роста. Подобные состояния чаще отмечаются у больных именно во время значительных физических нагрузок на ноги и в период активного роста опорно-двигательного аппарата.
- Отравление организма ртутью.
- Нарушение фазы глубокого сна.
- Травмы и сильные повреждения икроножных мышц.
Чем лечить?
Данный диагноз ставят при исключении любых других возможных причин болей в ногах. Заболевание считается хроническим, возможно лишь частичное улучшение состояния пациента. Для этого назначают:
- прием антидепрессантов;
- противоэпилептические препараты — показали хорошую результативность лечения;
- нестероидные противовоспалительные средства для купирования болевого синдрома;
- замещающую и дополняющую гормональную терапию (при необходимости).
Немедикаментозное лечение:
- неглубокий массаж, при глубоком отмечается усиление приступов;
- психотерапия;
- лечебная физкультура и гимнастика;
- легкое плавание в теплой воде;
- соблюдение режима дня, сна и бодрствования.
Подобный диагноз выставляется врачом-ортопедом и неврологом при совместном обследовании.
Остеомиелит
 Заболевание, связанное с проникновением инфекции в костную ткань и возникновением воспалительного процесса в ней, в костном мозге и прилегающих мягких тканях.
Заболевание, связанное с проникновением инфекции в костную ткань и возникновением воспалительного процесса в ней, в костном мозге и прилегающих мягких тканях.
Как определить?
У пациента в районе голени возникают покраснение, жжение и отечность. Температура пораженного участка тела повышена. Чувствуются болевые ощущения в икроножной мышце.

Мнение эксперта
Митруханов Эдуард Петрович
Врач-невролог, городская поликлиника, Москва. Образование: Российский государственный медицинский университет, ГБОУ ДПО Российская медицинская академия последипломного образования МЗД РФ, Волгоградский государственный медицинский университет, Волгоград.
С первых дней заболевания отмечаются соответствующие изменения в анализе крови.
Описание боли
При острых стадиях заболевания наблюдается сильная боль в икроножной мышце. Она сковывает движения пациента, доставляя сильный дискомфорт. Характерна ее длительность и плохая купируемость обезболивающими препаратами.
При хронической форме болезни боль наблюдается периодическая, тупая, тянущая, преимущественно в периоды обострений.
Причины возникновения
Остеомиелит может возникнуть в нескольких случаях:
- попадание инфекции непосредственно в костную ткань икроножной мышцы (травмы, переломы);
- проникновение патогенной флоры в другие костные элементы и распространение ее с кровотоком (лечение зуба, перелом другой кости, установка внутреннего протеза).
Способы терапии
Заболевание лечится ортопедом или хирургом только в условиях стационара. Для снятия воспалительного процесса показана антибактериальная терапия. Для купирования болевого синдрома назначаются нестероидные противовоспалительные средства. Для предотвращения дальнейшего распространения инфекции в организме прописываются переливания плазмы крови и ее элементов.
После снятия острого воспалительного процесса пациенту показаны физиолечение, лечебная физкультура и бассейн, массажи. Эти процедуры восстанавливают утраченную подвижность и сократительную способность икроножной мышцы.
Заболевания периферических нервов
![]() При таких заболеваниях также возможна боль в икроножной мышце, которая будет усиливаться при ходьбе и любом движении.
При таких заболеваниях также возможна боль в икроножной мышце, которая будет усиливаться при ходьбе и любом движении.
Что свойственно заболеванию?
При поражении нервных стволов, расположенных в голени, возникает болевой синдром.
Нерв может быть защемлён излишне спазмированной мышцей либо поражен инфекцией.
Какие боли?
Как правило, в таких случаях боль резкая, острая, стреляющая и колющая. Она значительно усиливается при движении, при попытке встать на ноги и ходить.
Чем вызывается?
Нервные окончания в таких случаях могут быть травмированы при ударе икры или других физических ее деформациях.
Воспаление в стволах нервов может возникать от переохлаждения конечностей, длительного их обездвиживания.
При чрезмерном переутомлении икроножной мышцы может наступать ее длительный спазм с ущемлением нервных волокон.
Чем лечить?
Подобные заболевания лечатся врачом-неврологом. В соответствии с симптомами, могут быть назначены препараты, снимающие болевой синдром (нестероидные противовоспалительные средства). При воспалительных процессах показана антибактериальная терапия. При защемлении нерва могут помочь лекарства, расслабляющие мускулатуру тела.
В качестве восстанавливающих процедур хорошо подойдут физиолечение, массаж и бассейн.
Болезни позвоночника
Патологии позвоночника тоже могут являться причинами, почему болит икра на ноге.
Описание заболеваний Основными поражениями позвоночника, которые могут привести к болевому синдрому в икроножной мышце, являются остеохондроз и межпозвонковая грыжа. Они вызывают деформацию всего скелета человека, зажимают нервные окончания как в позвоночном столбе, так и на периферии. Заболевания вызывают и сильную боль в пояснице, часто обездвиживающую больного.
Основными поражениями позвоночника, которые могут привести к болевому синдрому в икроножной мышце, являются остеохондроз и межпозвонковая грыжа. Они вызывают деформацию всего скелета человека, зажимают нервные окончания как в позвоночном столбе, так и на периферии. Заболевания вызывают и сильную боль в пояснице, часто обездвиживающую больного.
Как болит икра?
Болезни характеризуются резкими стреляющими болями, отдающими по всей ноге при защемлении нервов. Ноющий характер боли характерен для поражения остеохондрозом.
Причины заболеваний
Остеохондроз и межпозвонковая грыжа часто развиваются у людей, имеющих следующий анамнез:
- значительное искривление позвоночника;
- недостаток кальция, витаминов Д и К, прочих важных микроэлементов;
- травмы позвоночного столба в прошлом;
- гормональный дисбаланс, ведущий к снижению количества кальция в костях.
Как лечить подобную боль?
Терапия назначается после полного обследования ортопедом, хирургом и неврологом. При острых стадиях процесса показана терапия по ликвидации болевого синдрома (блокада седалищного нерва, введение препаратов, снимающих воспалительный процесс – нестероидных противовоспалительных средств, анальгетиков).
Лечение проводится строго под контролем специалиста.
В виде поддерживающей терапии пациенту показаны курсы массажа каждые полгода, мягкая нагрузка на позвоночник (плавание), щадящий режим движения.
Миозит
 Воспалительный процесс в скелетной мускулатуре человека. Выделяют его острую и хроническую формы.
Воспалительный процесс в скелетной мускулатуре человека. Выделяют его острую и хроническую формы.
Как распознать?
Заболевание характеризуется поражением самой икроножной мышцы. Оно может быть вызвано разными причинами и иметь различное течение.
Характер боли при миозите
В покое боль — тупая, ноющая. Она значительно усиливается при движении ногой или при пальпации пораженного участка. Часто возникает спазм мускулатуры, как защитная реакция для ограничения подвижности сустава. Кожа на больной икре — красная, венозный рисунок — ярко выраженный.
При длительном течении миозит может перейти в хроническую форму и привести к атрофии мышцы.
Как возникает?
Причин у данного заболевания может быть несколько:
- инфекционные поражения тканей;
- травмы икроножной мышцы;
- чрезмерные физические нагрузки;
- переохлаждение икр;
- процессы интоксикации в организме, заражение глистами;
- наследственность.
Способы лечения миозита
В первую очередь, больному назначают противовоспалительные и болеутоляющие средства. Это могут быть нестероидные противовоспалительные препараты или анальгетики в виде таблеток, уколов или местных мазей и гелей.
После купирования острых проявлений показаны лечебная физкультура, физиопроцедуры и курсы массажа для восстановления сократительной способности мышцы.
Тромбофлебит
Боль в икроножной мышце может вызывать и такая причина, как тромбофлебит. Это воспаление стенок сосудов, закупоривание крупных и мелких венозных протоков кровяными сгустками.
Описание заболевания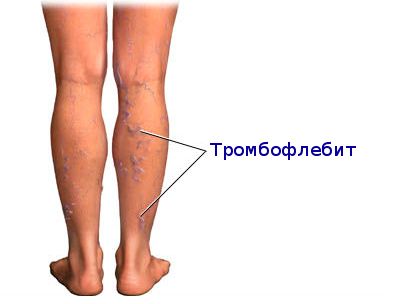 Чаще всего в медицинской практике встречается именно тромбофлебит нижних конечностей. Стенки вен воспаляются и в меньшей степени пропускают кровь. Из-за этого она скапливается в икроножных мышцах, вызывая боль. Заболевание опасно образованием тромбов. Если тромб оторвется и пойдет с кровотоком выше, он может закупорить жизненно важные артерии и вызвать мгновенную смерть человека.
Чаще всего в медицинской практике встречается именно тромбофлебит нижних конечностей. Стенки вен воспаляются и в меньшей степени пропускают кровь. Из-за этого она скапливается в икроножных мышцах, вызывая боль. Заболевание опасно образованием тромбов. Если тромб оторвется и пойдет с кровотоком выше, он может закупорить жизненно важные артерии и вызвать мгновенную смерть человека.
Какая боль при тромбофлебите?
При данном заболевании боль в икре тянущая, ноющая. Место воспаления краснеет, может повыситься температура тела.
Возникают незначительные отеки в ногах, наблюдается чувство тяжести.
Причины тромбофлебита
К болезни чаще всего приводят следующие факторы:
- варикозная болезнь;
- наследственный фактор;
- чрезмерное переутомление ног;
- травмы стенок сосудов в икроножной мышце.
Как лечить?
Врачом-хирургом назначается комплексная терапия, включающая:
- наложение полуспиртовых холодных компрессов на место поражения;
- нанесение противовоспалительных мазей (при поверхностном тромбофлебите);
- препараты, купирующие болевой синдром – НПВС и анальгетики;
- лекарства, улучшающие циркуляцию крови по сосудам;
- для снятия отечности – антигистаминные средства.
В некоторых случаях при угрозе отрыва тромба назначается экстренное оперативное вмешательство. Лечение проводится в стационаре.
Атеросклероз
Икроножная мышца может болеть при наличии у пациента атеросклероза.
Как проявляется?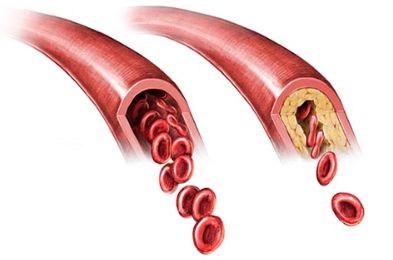 Это заболевание входит в пятерку самых распространенных в XX веке. Его симптомы обнаруживаются у половины обследуемых пациентов старше сорока лет. В стенках сосудов начинают откладываться лишние жиры. Это сужает их, снижает кровоток, питание клеток и органов. На пораженных стенках начинают формироваться тромбы. В тяжелых случаях болезнь приводит к инфаркту миокарда, инсульту.
Это заболевание входит в пятерку самых распространенных в XX веке. Его симптомы обнаруживаются у половины обследуемых пациентов старше сорока лет. В стенках сосудов начинают откладываться лишние жиры. Это сужает их, снижает кровоток, питание клеток и органов. На пораженных стенках начинают формироваться тромбы. В тяжелых случаях болезнь приводит к инфаркту миокарда, инсульту.
Характер боли при атеросклерозе
В конечностях может наблюдаться онемение, покалывание, тяжесть. Они как будто постоянно мерзнут.
Тянущие и ноющие боли возникают при долгой ходьбе и нагрузке.
Причины возникновения заболевания
Причиной данного заболевания является неправильный образ жизни. Употребление в пищу большого количества жиров, малоподвижный образ жизни, сидячая работа – все это ведет к развитию атеросклероза. В качестве дополнительных факторов риска можно назвать наследственную предрасположенность и заболевания обмена веществ (сахарный диабет, нарушения в работе щитовидной железы и пр.).
Лечение атеросклероза
Лечение проводит терапевт или кардиолог, в зависимости от сопутствующих симптомов заболевания.
Назначаются препараты, улучшающие циркуляцию крови, разжижающие ее, препятствующие образованию тромбов.
На пораженное место икры наносятся противовоспалительные мази и гели.
Перенапряжение
Если у вас нет перечисленных заболеваний, но боль в икроножной мышце все же появилась, возможно, вы чересчур перенапрягли эту мышцу.
Как проявляются симптомы?
Вы чувствуете тяжесть в ногах, они тяжелые и усталые. При движениях возникает болевой синдром.
Какая боль при перенапряжении икроножной мышцы?
Болевые ощущения — тянущие, давящие, усиливаются при резких движениях и ходьбе.
Причины боли при перенапряжении
Причиной подобного состояния является повышенное содержание молочной кислоты, которая скопилась в мышце вследствие ее усиленной работы. После того как она будет выведена организмом, неприятные ощущения в икре пройдут.
Для восстановления прежней подвижности показан покой и отдых.
Боли в икре, связанные с определенными состояниями организма
 Возникают при некоторых временных условиях и проходят сами собой при ликвидации причины.
Возникают при некоторых временных условиях и проходят сами собой при ликвидации причины.
Такими, например, будут боли в ногах у беременной женщины. Они могут возникать из-за усиленной нагрузки на них при ходьбе, из-за недостатка кальция и магния. Могут сопровождаться судорогами.
При ношении неправильной обуви и перенапряжении мышц некоторым пациентам свойственна ночная боль в ногах. Она пройдет при смене обуви и щадящем режиме движения для ног.
В каких случаях необходимо обратиться немедленно к врачу?
При некоторых состояниях необходимо немедленно вызвать «Скорую помощь» или посетить врача:
- у вас появилась резкая, острая боль в икре, нога сильно отекла и потемнела, мышечный тонус значительно повышен;
- боли в ногах стали носить хронический характер, а не появляться редко, время от времени;
- невозможно встать на ногу, боль резкая, стреляющая в спину.
Все это может указывать на состояния, требующие немедленного врачебного вмешательства.
Дополнительно рекомендуем посмотреть следующее видео
Как снять боль дома до визита к врачу?
Мы установили, что причин, почему болят икроножные мышцы, может быть множество. Если вдруг вы почувствовали боль в ноге, мышечный спазм, существуют проверенные средства, помогающие снять подобное состояние.
К ним относятся:
- прием в возрастной дозировке болеутоляющего средства (Найз, Кетонал, Кеторол, Кетанов и пр);
- нанесение болеутоляющих составов и мазей на пораженный участок тела (Найз, Диклофенак и др.);
- местная противовоспалительная терапия (мазь Вишневского, Випросал, Гепариновая мазь и пр.);
- нанесение холодных полуспиртовых компрессов на пораженный участок икры.
Лечение в домашних условиях допустимо, только если вы точно знаете причину боли в икре и боль не острая.
Чтобы ваши ноги не болели, всегда были легкими и красивыми, соблюдайте простые правила профилактики:
- не употребляйте алкоголь;
- сократите потребление сахара, кофеина и жирной пищи;
- больше двигайтесь на свежем воздухе, займитесь щадящим видом спорта;
- ведите активный образ жизни, следите за своим весом.
Памятка
- Боль в икроножной мышце может иметь различный характер, который зависит от ее причины.
- Судороги. Сильная, резкая, пронизывающая боль, гипертонус мышцы, длительность — от нескольких секунд до минут.
- Фибромиалгия. Боль различного характера, может быть двусторонняя, плохое самочувствие, может наблюдаться покалывание, зуд, онемение.
- Остеомиелит. Острая боль, покраснение, жжение, отечность, повышение температуры, воспалительная реакция в общем анализе крови.
- Заболевания периферических нервов. Боль резкая, острая, стреляющая, колющая. Усиливается при движении.
- Заболевания позвоночника. Ноющие боли, приступы стреляющей боли, онемение, покалывание.
- Миозит. Боль тупая и ноющая, снижение мышечного тонуса, покраснение, атрофия мышцы.
- Тромбофлебит. Боль тянущая, ноющая, по ходу сосудов. Визуально – усиленный рисунок сосудов, взбухшие вены, узлы. Место тромба краснеет, отекает.
- Атеросклероз. Боли тянущие или ноющие, появляются после длительной нагрузки, зябкость, онемение, тяжесть, покалывание.
- Перенапряжение. Боли тянущие и давящие, тяжесть в ногах, возникают после чрезмерной нагрузки на мышцы.
- Другие причины: беременность, недостаток магния и кальция, ношение неправильной обуви.
- К врачу нужно обратиться, если боль стала хронической, боль резкая и острая, нестерпимая, сопровождается потемнением ноги, или присутствуют дополнительные симптомы.
- До приема врача для снятия боли можно принять обезболивающие препараты (Нурофен, Кетонал) или обработать больное место мазью или гелем (Найз, Долгит, Диклофенак).
Источник


