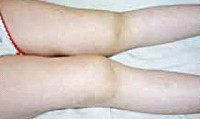
Дактилит при псориатическом артрите
Комментарии
Опубликовано в журнале:
«Леди Вита»; Март; 2013; стр. 18-20.
Псориатический артрит (псориатическая артропатия) — прогрессирующее системное заболевание воспалительного характера, ассоциированное с псориазом, при котором поражаются суставы и окружающие их ткани.
До недавнего времени псориатический артрит (ПА) считался «легким» воспалительным процессом в суставах, однако исследования последних лет показали, что это заболевание может серьезно нарушать функциональные возможности человека и значительно ухудшать качество его жизни.
По данным разных авторов, распространенность ПА в человеческой популяции составляет от 0,5 до 2-3%. Среди больных псориазом распространенность ПА варьирует от 7 до 40%.
Причины возникновения заболевания
Несмотря на то, что в последние годы достигнуты немалые успехи в изучении ПА, этиология и патогенез этого заболевания пока что остаются неизвестными. При этом не вызывает сомнений участие в его возникновении генетических факторов, это подтверждается тем фактом, что у 40% людей, страдающих псориазом и ПА, это заболевание выявляется у близких родственников.
Также установлено, что воспалительные процессы в различных органах и системах организма при ПА носят аутоиммунный характер, что подтверждается наличием аутоантител к клеточным структурам собственного организма, повышенной выработкой циркулирующих иммунных комплексов (особенно содержащих IgA), а также обнаружением фиксированных иммуноглобулинов и комплемента в синовиальных оболочках. Косвенным подтверждением тому, что в возникновении ПА повинна «слетевшая с катушек» иммунная система, является эффективность в его лечении иммуносупрессивных средств.
Пусковым механизмом в возникновении ПА могут стать инфекционные заболевания (чаще всего в качестве инфекционных агентов выступают стрептококковая или вирусная (грипп, ВИЧ) инфекция), травмы сустава, психоэмоциональные стрессы (проявления заболевания могут возникнуть после сильного волнения или испуга).
Клинические проявления ПА
Клиническая картина ПА имеет определенное сходство с другими заболеваниями, сопровождающимися поражением суставов, однако намного превосходит их по разнообразию вариантов суставного синдрома и многообразию характера течения.
У большинства пациентов суставной синдром проявляется после появления кожных проявлений псориаза или одновременно с ними, однако в некоторых случаях (около 10-15%) поражение суставов может предшествовать поражению кожи (иногда за 5 и более лет).
До недавнего времени считалось, что четкой взаимосвязи между течением кожного и суставного синдрома при псориазе не существует. Однако исследования, проведенные National Psoriasis Foundation (США), показали, что у пациентов с незначительными кожными проявлениями заболевания ПА развивается только в 6% случаев, а если площадь поражения кожи превышает 10%, то ПА диагностируется у 56% пациентов.
Заболевание может возникнуть в любом возрасте, но чаще всего первые его проявления возникают в 25-40 лет. Начало заболевания, как правило, постепенное, «плавное». Сначала появляются припухлость и периодические боли в суставах, усиливающиеся при физических нагрузках, заметного ограничения их подвижности не наблюдается. Со временем боль в суставах становится постоянной, причем в ночное время, в покое она выражена больше, при движениях уменьшается.
Болезнь чаще всего начинается с поражения только одного сустава (моноартрит) без тенденции к распространению и вовлечению других суставов. Обычно первыми поражаются межфаланговые суставы пальцев кистей (как дистальные, так и проксимальные), реже — коленный, лучезапястный, плечевой, плюснефаланговый сустав. Со временем в патологический процесс могут вовлекаться и другие суставы (как правило, в виде олигоартрита, то есть с поражением лишь нескольких — 2-3 — суставов), причем характерной для ПА является асимметричность их поражения. При поражении суставов пальцев в большинстве случаев обнаруживается дистрофия ногтевых пластинок.
Для ПА характерны такие проявления патологического процесса, как дактилит, энтезит и спондилит.
Дактилит — это поражение костей, суставов и мягких тканей пальца. При ПА могут поражаться все суставы одного пальца (осевой артрит) и сухожилия сгибателей (тендовагинит), в результате чего палец приобретает сосискообразную форму, кожа становится багровосинюшного цвета. Поражает чаще всего пальцы стоп.
Энтезит — воспаление энтезиса (место прикрепления к костям связок, сухожилий, суставных капсул) с последующей резорбцией костной ткани. При ПА чаще всего поражаются пяточная кость в месте прикрепления ахиллова сухожилия, нижний край пяточного бугра в месте прикрепления подошвенного апоневроза, реже — в местах прикрепления сухожилий плеча (вращающая манжета).
Спондилит при ПА встречается довольно часто и в большинстве случаев сочетается с периферическим артритом. Изолированные формы спондилита крайне редки. Чаще всего поражаются крестцово-подвздошные сочленения, межпозвоночные диски, связочный аппарат позвоночника.
В клинической практике выделяются 5 основных форм ПА:
1) асимметричный моно- и олигоартрит;
2) симметричный ревматоидноподобный артрит;
3) артрит дистальных межфаланговых суставов;
4) псориатический спондилит;
5) мутилирующий артрит.
Асимметричный моно- и олигоартрит — самая распространенная форма ПА (около 70% от всех форм), поражается только 1 или 2-3 сустава в «произвольном» порядке. Может сопровождаться дактилитом.
Симметричный ревматоидноподобный артрит также встречается достаточно часто (около 15%), при нем обычно поражаются пястно-фаланговые и проксимальные межфаланговые суставы пальцев кисти с обеих сторон. В отличие от ревматоидного артрита, при котором наблюдается отклонение пальцев в локтевую сторону (ульнарная девиация в виде «порыва ветра»), при этой форме ПА наблюдается разноосевое смещение суставов — «анархический» тип деформации.
Дистальный межфаланговый артрит — наиболее типичное проявление ПА, поражаются дистальные межфаланговые суставы пальцев рук и ног. Эта форма редко бывает изолированной и часто сочетается с поражением других суставов.
Псориатический спондилит по своей клинической картине похож на болезнь Бехтерева (анкилозирующий спондилоартрит), однако поражение позвоночника не всегда последовательно «поднимается» от поясничного к верхним отделам позвоночника, да и подвижность в нем при псориатическом артрите ограничена не так резко. Псориатический спондилит обычно сочетается с периферическим артритом.
Мутилирующий (обезображивающий) артрит — самая редкая, но в то же время наиболее разрушительная форма ПА, она отличается тяжелыми деструктивными изменениями в суставах пальцев рук и ног, обусловленными остеолизом, вследствие чего пальцы деформируются и укорачиваются. При этой форме часто встречается поражение позвоночника. Мутилирующая форма ПА наблюдается, как правило, при тяжелых кожных проявлениях псориаза.
Лечение ПА
Лекарственные средства для лечения ПА можно разделить на две основные группы: болезнь-модифицирующие и симптом-модифицирующие.
Болезнь-модифицирующие препараты являются базисными при лечении ПА, их действие направлено на подавление аутоиммунного процесса, снижение темпов прогрессирования заболевания, его перевода в состояние ремиссии. К таким препаратам относятся метотрексат, лефлуномид, сульфасалазин, циклоспорин. Могут также применяться колхицин, препараты золота, ароматические ретиноиды, правда, широкого применения в клинической практике они не нашли из-за относительно невысокой эффективности и высокого риска развития побочных эффектов.
Курсы лечения ПА достаточно длительные и могут составлять несколько месяцев, а продолжительное использование НПВС может привести к появлению нежелательных побочных эффектов со стороны органов желудочно-кишечного тракта, почек, системы крови, особенно у пациентов с сопутствующими заболеваниями. В таких случаях разумной альтернативой является применение местных НПВС, не оказывающих системного действия, но способных создать необходимую терапевтическую концентрацию НПВС в очаге воспаления.
Симптом-модифицирующие препараты применяются с целью снижения воспалительной активности в суставах, устранения болевого синдрома, чувства скованности в суставах. Средствами первой линии в терапии ПА являются нестероидные противовоспалительные средства (НПВС), в комплексе с ними могут также использоваться глюкокортикоиды и миорелаксанты.
В последние годы в лечении ПА стали применяться иммунобиологические препараты, прежде всего моноклональные антитела к альфа-фактору некроза опухоли (инфликсимаб, этанерцепт, адалимубаб). Эти препараты отличаются высокой эффективностью в лечении ПА, однако их применение требует очень тщательного наблюдения за пациентом для своевременного выявления и предупреждения серьезных побочных эффектов.
В лечении ПА также могут использоваться методы экстракорпоральной гемокоррекции (плазмаферез, гемосорбция), лазерное и ультрафиолетовое облучение крови, фотохимотерапия (сочетание УФ-облучения и приема фотосенсибилизирующего препарата — т. н. ПУВА-терапия), различные физиотерапевтические методы лечения (магнитотерапия, электрофорез, фонофорез с глюкокортикоидами и др.), бальнеотерапия. В период ремиссии показано санаторно-курортное лечение.
Псориатический артрит представляет собой чрезвычайно серьезное заболевание, заметно снижающее качество жизни человека, нередко приводящее к утрате трудоспособности и инвалидизации. Однако своевременно начатое и адекватное лечение позволяет добиться стойкой ремиссии, избежать выраженных деформаций суставов и утраты трудоспособности. Современная медицина обладает немалым арсеналом лекарственных средств для этого.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Источник
Дактилит — это болезнь, при которой воспаляются фаланги пальцев кисти или стопы. Как следствие, происходит утолщение и распад кости, появляется припухлость и ощущается боль при движении. Особенность воспалительного процесса заключается в том, что он может протекать и в мягких тканях, и в костном скелете.

Характеристика и симптомы заболевания
Это заболевание является одним из самых распространенных. Различают 2 формы дактилита:
- Острая. О развитии острой формы дактилита сигнализируют такие признаки: припухлость пальцев, гиперемия на месте воспаления и выраженная отечность. В то же время пораженный палец становится менее функциональным и начинает сильно болеть. Бывают случаи, когда при дактилите пальцы становятся похожи на сосиски, а кожа над воспаленными суставами обретает багрово-цианотичный оттенок. Обратите внимание на то, что такая симптоматика наблюдается при псориатическом артрите. По утверждению медиков, более чем у 50% пациентов с подобными симптомами дактилит развился именно на фоне этого хронического заболевания кожи и ногтей.
- Хроническая. Для такой формы заболевания характерно утолщение пальца. При этом ощутимая боль и покраснение на воспаленном участке отсутствуют. Чаще всего поражаются пальцы стоп.
В случае возникновения признаков данного недуга человек должен сразу же обратиться за помощью к квалифицированному специалисту.
Развитие дактилита обычно свидетельствует о поражении суставов или же о начале инфекционного процесса в организме.

Причины развития дактилита
Существует множество причин, провоцирующих развитие дактилита:

- Остеоартроз и псориатический артрит. Как уже было сказано, одной из наиболее распространенных причин возникновения дактилита является псориатический артрит. У 65% людей, страдающих этой болезнью, развиваются дегенеративные процессы на пальцах ног, в результате чего появляются рентгенологические признаки деструкции на поверхностях суставов.
- Инфекционный фактор. Нередко случается, что дактилит начинает развиваться на фоне туберкулеза, остеомиелита, сифилиса и ревматических заболеваний.
- Иногда причиной дактилита становятся воспалившиеся сухожилия, а также артриты суставов кисти.
- Повреждение тканей. Когда происходит повреждение целостности тканей пальца, в его пораженную часть может попасть инфекция, в результате чего начнутся дегенеративные процессы. То есть причиной развития дактилита может стать банальная царапина.
Способы лечения
В лечении дактилита помогают кортикостероидные препараты. Речь идет о лекарственных средствах для наружного применения:
- мазях;
- гелях;
- кремах;
- бальзамах.

В тяжелых случаях врачи назначают медикаменты для внутреннего применения. Не исключено, что понадобится провести курс инъекций, направленных на устранение воспалительного процесса. Дактилит практически всегда хорошо поддается лечению. При условии грамотной организации лечебного процесса уже через 2 недели человек сможет полностью излечиться. Чтобы предотвратить рецидивы заболевания, важно вылечить основной недуг (если таковой имеется), на фоне которого возник дактилит.
Лечение любого заболевания должно начинаться своевременно.
Важно помнить, что причины, которые приводят к началу воспалительных процессов на пальцах, свидетельствуют о нарушениях в организме.
Нужно бережно относиться к своему здоровью во избежание осложнений и серьезных последствий.
Источник
Псориатический артрит
Т. В. Коротаева ГУ Институт ревматологии РАМН, Москва
Псориатический артрит (ПсА) — воспалительное заболевание суставов и энтезисов, а нередко также позвоночника, обычно ассоциированное с псориазом, относится к большой группе заболеваний под общим названием серонегативные спондилоартропатии (СпА). Общими признаками заболеваний этой группы являются: асимметричный артрит преимущественно нижних конечностей, склонность к развитию энтезитов, воспалительная боль в спине, рентгенологические признаки сакроилеита, воспалительные изменения глаз, кишечника, урогенитального тракта, семейная предрасположенность, наличие случаев какой-либо СпА у родственников, ассоциация с антигеном гистосовместимости HLAВ27.
Остались в прошлом те времена, когда ПсА считали «легким» воспалительным заболеванием суставов. Ис-следования последних лет доказали, что ПсА характеризуется со значительными нарушениями функциональных возможностей больных, ухудшением качества жизни, повышением риска смертности по сравнению с популяцией. Оказалось, что смертность больных, страдающих ПсА, выше, чем в популяции, на 59% у женщин и на 65% у мужчин. Установлено, что деструктивные изменения суставов обнаруживаются у 47% пациентов с ранним (длительность до 2 лет) и у 57% с определенным ПсА..
Эпидемиология
По данным разных авторов, в общей популяции ПсА выявляется в 1-3 %. Распространенность ПсА среди больных псориазом варьирует от 7 до 40%.
Этиология и патогенез
До настоящего времени этиология и патогенез ПсА не известны. Считают, что в возникновении этого заболевания играют роль многие факторы — генетические, сосудистые, иммунологические, факторы внешней среды.
Клиническая картина
Принято выделять пять основных клинических вариантов ПсА:
• Артрит дистальных межфаланговых суставов кистей и стоп.
• Мутилирующий артрит .
• Симметричный артрит, напоминающий ревматоидный артрит, без ревматоидного фактора в крови.
• Асимметричный моно-, олигоартрит с вовлечением мелких суставов кистей и стоп.
• Анкилозирующий спондилоартрит, сопровождающийся или не сопровождающийся периферическим артритом.
У большинства больных воспаление суставов возникает одновременно с поражением кожи, но примерно у трети он предшествует псориазу за несколько недель или даже лет. Поражение суставов может развиваться как остро, так и постепенно, без заметных ограничений движений или боли. Очень часто боль и припухлость долгое время локализуются в одном суставе (крупном или мелком) без тенденции к распространению. Чаще изолированно поражаются межфаланговые суставы кистей, особенно первых пальцев, проксимальные межфаланговые или дистальные межфаланговые суставы, лучезапястный или коленный сустав. В дальнейшем вовлечение суставов в патологический процесс происходит, как правило, асимметрично Со временем может развиться полиартрит, напоминающий ревматоидный. Артрит межфаланговых суставов пальцев кистей нередко сочетается с тендинитом сгибателей. Клинически это проявляется болью по ходу сухожилия и ограничением сгибания пальца. Без своевременного противовоспалительного лечения (главным образом, локальная инъекционная терапия глюкокортикостероидами) в таких случаях быстро формируются сгибательные контрактуры этих пальцев. Поражение дистальных межфаланговых суставов может сопровождаться формированием характерной «редискообразной» дефигурации сустава (рис. 1).
У 5% больных наблюдается мутилирующий артрит, остеолитическая форма ПсА. Различают акральный остеолиз как результат резорбции концевых фаланг пальцев кистей и стоп и внутрисуставной остеолиз. При этом отмечается укорочение пальцев кистей и стоп, формируются разнонаправленные подвывихи суставов, появляется симптом «разболтанности» пальца (рис. 2). Остеолизу наиболее часто подвергаются фаланги, кости запястья, шиловидные отростки, головки височно-нижнечелюстных суставов (рис. 3).
У большинства пациентов наблюдается моно- или олигоартрит крупных суставов: коленного, голеностопного, лучезапястного. Изолированное поражение тазобедренных суставов встречается редко. Часто коксит сочетается с поражением межфаланговых суставов кистей и/или стоп. К другим клиническим проявлениям ПсА относят дактилит, энтезит, спондилит.
Дактилит (воспаление пальца)
Дактилит — типичное проявление ПсА. По данным D.D. Gladman и соавт. (2005), дактилит обнаруживается у 48% больных ПсА; у многих из них (65%) вовлекаются пальцы стоп с последующим формированием рентгенологических признаков деструкций суставных поверхностей (рис. 4 и 5А).
Считают, что дактилит развивается как за счет воспаления сухожилий сгибателей, так и за счет артрита межфаланговых, плюснефаланговых или пястно-фаланговых суставов одного пальца. Одновременное поражение всех трех суставов одного пальца называют осевым артритом (рис. 5Б). Дактилит может быть острым или хроническим. Острый дактилит проявляется выраженной болью, гиперемией, отеком всего пальца, ограничением сгибания. Параартикулярное явление — багрово-цианотичное окрашивание кожных покровов над воспаленными суставами с формированием «сосискообразной» деформации пальца — считают высокоспецифичным для ПсА (специфичность 90,5%). Эти изменения настолько типичны, что позволяют заподозрить дебют ПсА даже без явного псориатического поражения кожи и/или ногтей. Подобные проявления возможны также при рактивном артрите. Хронический дактилит также проявляется утолщением пальца, но без существенной боли и покраснения.
Энтезит (энтезопатия)
Энтезисом называют место прикрепления связок, сухожилий и суставной капсулы к костям. Энтезит — частый клинический признак ПсА, характеризующийся воспалением мест прикрепления связок и сухожилий к костям с последующей резорбцией субхондральной кости. Для ПсА наиболее типичными локализациями энтезитов являются: задне-верхняя поверхность пяточной кости непосредственно в месте прикрепления ахиллова сухожилия, место прикрепления подошвенного апоневроза к нижнему краю пяточного бугра, бугристой большеберцовой кости, в меньшей степени — места прикрепления сухожилий плеча (вращающая манжета). Рентгенологически энтезиты могут проявляться в виде периостита, эрозий, остеофитов (рис. 6).
Спондилит при ПсА
Спондилит встречается у 40% больных ПсА. Часто спондилит протекает бессимптомно. Изолированное поражение позвоночника (без периферического артрита) — большая редкость (отмечается только у 2-4% больных ПсА). Изменения локализуются в илиосакральных сочленениях, межпозвоночных дисках, связочном аппарате позвоночника с формированием синдесмофитов и паравертебральных оссификатов. Клинические проявления сходны с анкилозирующим спондилитом (рис. 7). . Характерная боль воспалительного ритма может возникать в любом отделе позвоночника, особенно в шейном и поясничном, а также области крестца. У большинства пациентов изменения в позвоночнике не приводят к значительным функциональным нарушениям.
Лабораторные показатели
Специфические лабораторные тесты при ПсА не известны. Очень часто наблюдается диссоциация между яркой клинической активностью болезни и умеренно измененными лабораторными показателями воспаления. Ревматоидный фактор в крови обычно отсутствует. Анализ синовиальной жидкости диагностической ценности при ПсА не имеет, в некоторых случаях выявляется высокий цитоз, внешне синовиальная жидкость может напоминать септическую.
Активность ПсА оценивают по количеству болезненных и воспаленных суставов, уровню С-реактивного белка, выраженности боли в суставах, а также на основании мнения врача и пациента.
Рис. 1. Деформация III дистального межфалангового сустава стопы .
Артрит II дистального межфалангового сустава кисти и I межфалангового сустава кисти.


А. Пациент Т., 28 лет. «Редискообразная» деформация III дистального межфалангового сустава стопы.
Б. Тот же больной. Артрит II дистального межфалангового сустава правой кисти и I межфалангового сустава
левой кисти.
Рис. 2 (А, Б). Укорочение пальцев кисти, разнонаправленные подвывихи.

Рис. 4. Острый дактилит III пальца левой и II пальца правой стопы. Костные разрастания, деструкция (краевой остеолиз) головок основных фаланг тех же пальцев.

А.Больная Л., 26 лет. Острый дактилит III пальца левой и II пальца правой стопы.
Б. Костные разрастания, деструкция (краевой остеолиз) головок основных фаланг тех же пальцев (рентгенограммы выполнены через 5 мес от начала заболевания).
Рис. 5. Острый дактилит II пальца стопы. Осевой артрит II пальца кисти.

А.Больная Ш., 60 лет. Острый дактилит II пальца стопы: артрит плюснефалангового, проксимального и дистального межфалангового суставов с яркой гиперемией кожных покровов и равномерным утолщением всего пальца.
Б. Больная К., 52 года. Осевой артрит II пальца кисти: припухлость, болезненность пястно-фалангового, проксимального межфалангового и дистального межфалангового суставов с гиперемией кожи над этими суставами; утолщения пальца не наблюдается.
Рис. 6. Артрит голеностопных суставов, поражение ахиллова сухожилия стопы.
А.Больная Ш., 60 лет. Острый дактилит II пальца стопы: артрит плюснефалангового, проксимального и дистального межфалангового суставов с яркой гиперемией кожных покровов и равномерным утолщением всего пальца.
Б. Больная К., 52 года. Осевой артрит II пальца кисти: припухлость, болезненность пястно-фалангового, проксимального межфалангового и дистального межфалангового суставов с гиперемией кожи над этими суставами; утолщения пальца не наблюдается.
Рис. 6. Артрит голеностопных суставов, поражение ахиллова
сухожилия стопы.

Больной О., 53 года. Периоститы, костная пролиферация в области медиального и заднего отделов эпифизов большеберцовых костей; крупная эрозия в месте прикрепления ахиллова сухожилия к верхнему краю правой пяточной кости. Артрит голеностопных суставов: сужение щели и околосуставной остеопороз, эрозия переднего отдела блока правой таранной кости.
Рис. 7. Двусторонний анкилоз илиосакральных сочленений.
Обызвествление передней продольной связки позвоночника,
паравертебральный оссификат грудного отдела позвоночника.

А. Больной Я., 43 года., двусторонний анкилоз илиосакральных сочленений, пролиферация кости в области седалищных бугров.
Б. Тот же пациент. Синдесмофиты и парасиндесмофит .
Информация о лекарственном препаратеРЕМИКЕЙД (инфликсимаб)
Вводят внутривенно. Разовая доза — 3-5 мг/кг. Частоту и длительность применения устанавливают индивидуально в зависимости от показаний и схемы проводимой терапии.
Представлена краткая информация по дозированию лекарственных средств у взрослых.
Перед назначением препарата внимательно читайте инструкцию.
Диагностические критерии ПсА. Институт ревматологии (АМН, 1989).
Критерий Балл
Псориатические высыпания на коже 5
Псориаз ногтевых пластин 2
Псориаз кожи у близких родственников 1
Артрит дистальных межфаланговых суставов 5
Артрит 3 суставов одного и того же пальца кистей (осевое поражение) 5
Разнонаправленные подвывихи пальцев рук 4
Асимметричный хронический артрит 2
Параартикулярные явления 5
«Сосискообразная» дефигурация пальцев стоп 3
Параллелизм течения кожного и суставного синдрома 4
Боль и утренняя скованность в любом отделе позвоночника, сохраняющаяся 3 мес 1
Отсутствие ревматоидного фактора 2
Акральный остеолиз 5
Анкилоз дистальных межфаланговых суставов кистей и/или плюснефаланговых суставов стоп 5
Рентгенологические признаки определенного сакроилеита 2
Синдесмофиты или паравертебральные оссификаты 4
Критерии исключения:
— отсутствие псориаза -5
— серопозитивность по ревматоидному фактору -5
— ревматоидные узелки -5
— тофусы -5
— тесная связь суставного синдрома с кишечной или урогенитальной инфекцией -5
Критерии диагноза Пороговые значения
ПсА классический 16
ПсА определенный 11-15
ПсА вероятный 8-10
ПсА отвергается 7
Диагноз
Диагноз ПсА устанавливают на основании выявления псориаза и своеобразного поражения опорно-двигательного аппарата. Обращают особое внимание на наличие дактилита и/или осевого артрита, остеолиза, поражения дистальных межфаланговых суставов кистей и/или стоп, моноартрита крупных или средних суставов. В случае полиартрикулярного поражения ретроспективно оценивают последовательности вовлечения суставов. Правильная трактовка указанных симптомов позволяет установить диагноз ПсА даже при отсутствии псориаза.
Для диагностики ПсА рекомендуется применение критериев, разработанных в 1989 г. Э.Р. Агабабовой и соавт. (см. таблицу).
Дифференциальный диагноз
В клинической практике нередко любые жалобы со стороны суставов у больного с псориазом необоснованно расценивают как проявление ПсА. Между тем, в этой ситуации нужно принимать во внимание и такие заболевания, как эрозивный остеоартроз межфаланговых суставов кистей, остеоартроз коленных суставов с вторичным синовитом, подагрический артрит, ревматоидный артрит, реактивный артрит. Известны трудности в дифференциальной диагностике ПсА и подагры. ПсА может начинаться с поражения суставов 1-х пальцев стоп и сопровождаться гиперурикемией, обычно обусловленной генерализованным псориазом. Необходимо оценивать стойкость артрита, связь с нарушением диеты, исследовать синовиальную жидкость на кристаллы мочевой кислоты.
Лечение ПсА
Для лечения ПсА применяются следующие основные группы препаратов.:
Нестероидные противовоспалительные препараты (НПВП)
Используют как неселективные, так и селективные ингибиторы циклооксигеназы-2, причем применение традиционных НПВП (например, диклофенака, метиндола) предпочтительнее из-за их более активного воздействия на воспаление.
Глюкокортикостероиды
Глюкокортикостероиды (ГКС) применяют главным образом в виде внутрисуставных инъекций при олиго- или моноартрикулярной форме ПсА.
Системное использование ГКС не целесообразно из-за риска генерализации псориаза.
У многих пациентов с ПсА (преимущественно при моно- или олигоартрите) удается в течение длительного времени ограничиваться только терапией НПВП и внутрисуставными инъекциями ГКС. У пациентов с полиартикулярной формой ПсА, в случае частого обострения артрита, выявления рентгеногенологических признаков деструкции суставов (эрозии, остеолиз) применяют базисную терапию.
Базисные или болезньмодифицирующие препараты
К ним при ПсА относят сульфасалазин, метотрексат, соли золота, лефлуномид, циклоспорин А, а в последнее время также инфликсимаб.
Противомалярийные (аминохинолиновые) препараты (плаквенил, делагил) при ПсА не применяют из-за неэффективности и потенциального риска обострения псориаза.
Терапевтическая доза сульфасалазина составляет 2 г в день.
Метотрексат применяют, в основном, в дозе 7,5-15 мг в неделю в таблетках или в виде внутримышечных инъекций.
Лефлуномид назначают в суточной дозе 100 мг в сутки в течение 3 дней, затем ежедневная доза препарата составляет 20 мг.
Циклоспорин А применяют в дозе 3 мг/кг. Показана эфективность препарата как в отношении псориаза, так и артрита. Необходимо тщательно контролировать уровень креатинина в крови.
Во время лечения базисными препаратами прием НПВП сохраняется. Доза НПВП может снижаться после достижения стойкого положительного результата. Общим правилом для всех базисных средств является строгий контроль за переносимостью. Необходимо помнить, что эффект от этой терапии наступает не ранее,чем через 4-6 нед. Это требует определенной выдержки как от больного, так и от врача.
Биологические агенты (моноклональные антитела к a-фактору некроза опухоли)
В последние годы в лечении псориаза и ПсА стали с успехом применяться биологические препараты, прежде всего моноклональные антитела к фактору некроза опухолей-a, такие как инфликсимаб, этанерцепт и адалимубаб. В ряде рандомизированных, двойных слепых, плацебо-контролируемых исследований была установлена высокая эффективность этих препаратов у тяжелых больных ПсА, не поддававшихся ранее традиционной терапии. Так, например, в исследовании IMPACT показано, что инфликсимаб в дозе 5 мг/кг через 16 нед лечения приводил к 20% улучшению (по критериям Американской коллегии ревматологов) у 69% пациентов, к 50% улучшению — у 49% пациентов и к 70% улучшению — у 29% пациентов. Среди получавших плацебо 20% улучшение отмечалось только у 8% пациентов, а 50 и 70% улучшение вообще не достигалось. Следует отметить, что в это исследование включались пациенты с активным ПсА, которые ранее безуспешно лечились одним или двумя традиционными базисными препаратами. Наряду с улучшением суставного синдрома (в том числе, с уменьшением числа дактилитов и энтезитов) в этом исследовании отмечено частое (у 81% пациентов) и существенное уменьшение площади псориатического поражения кожи. Переносимость инфликсимаба в этом исследовании была хорошей, частота нежелательных явлений при его применении не отличалась от частоты побочных реакций на плацебо. В ходе продолжения исследования IMPACT (введение инфликсимаба каждые 8 нед, в общей сложности, в течение 50 нед) было показано, что у больных ПсА происходит замедление рентгенологического прогрессирования деструкции суставов, т. е. доказано модифицирующее влияние препарата на течение болезни.
Инфликсимаб для применения у пациентов с ПсА (и псориазом) зарегистрирован в России.
Источник