Деформирующий артроз суставов лисфранка
Почему возникает недуг и как его вылечить
Стопы человека подвержены большим нагрузкам. В связи с этим довольно часто возникают различные травмы и в частности повреждается сустав Лисфранка. Патологии плюсневых костей, а также их травматизация существенно ухудшают качество жизни– стопа перестает полноценно функционировать, и человек теряет способность ходить.
Сустав Лисфранка состоит из кубовидных и клиновидных плюсневых соединений. Они располагаются рядом с дистальным концом стопы. Данные соединения подвергаются большой нагрузке – именно они отвечают за удержание веса человеческого тела во время передвижения, а также в стоячей позе.
Данный сустав – подвижное соединение стопы, которое наиболее подвержено травмированию. В этой статье детально рассмотрены причины возникновения, а также симптомы заболевания. Клиника доктора Ноа предлагает своим пациентам современные и эффективные методы лечения.
Почему развивается артроз сустава Лисфранка
Факторов, провоцирующих развитие данного недуга, масса. К наиболее распространенным из них относятся:
- физические упражнения, в которых основная нагрузка приходится на ноги и стопы, в частности;
- прыжки с высоты;
- длительное пребывание в зоне вибрации (во время работы на производстве, к примеру);
- прямые удары;
- нерациональное питание;
- недостаток микроэлементов в организме, в частности, кальция;
- вредные привычки.
Наиболее часто очаг артроза образуется в области большого пальца, и поражает другие суставы. Предшествовать данному заболеванию могут различные деформации стопы – молоткообразные пальцы, вальгусная деформация, плоскостопие. Наиболее часто данный недуг развивается у мужчин в возрасте 30-35 лет, а также после 50-ти. Женщины сталкиваются с артрозом в 4 раза реже, чем мужчины.
Развитию артроза способствует механическое стирание хряща. Это происходит по причине чрезмерной нагрузки на сустав, что приводит к его растягиванию. Также к причинам, по которым развивается артроз, относится носка слишком узкой обуви. Она ухудшает кровообращение в нижних конечностях и сказывается на замедлении обменных процессов в тканях.
Симптоматическая картина
Артроз дает о себе знать ярко выраженным болевым синдромом, который не всегда удается купировать, а также выраженной деформацией стопы, нарушением походки, и характерным хрустом или скрипом.
Существует три степени прогрессирования болезни, при которых симптоматическая картина несколько видоизменяется. При первой степени присутствуют единичные надрывы волокон связок, боль появляется только во время нагрузки, имеет место небольшая отечность и щадящая хромота. На рентгене отсутствуют патологические изменения.
При 2-ой степени присутствует частичный или полный разрыв связок (неповрежденной остается только связка Лисфранка). Человек теряет возможность опираться на поврежденную конечность, боль приобретает постоянный и ярко выраженный характер, наблюдается сильный отек. На подошвенной части стопы может присутствовать кровоизлияние, которое свидетельствует о наличии гематомы. Во время рентген-обследования не диагностируется дислокация плюсневых костей.
Характерным признаком третьей стадии артроза является полный разрыв связок. Боль резкая, присутствует выраженный отек стопы, при пальпации области сустава пациент испытывает дискомфорт. Первый межплюсневый промежуток расширен более, чем на 2 мм.
Диагностика и лечение
При обнаружении вышеописанных симптомов больному необходимо как можно скорее обратиться к травматологу или ортопеду. Врачом собирается детальный анамнез и осуществляется визуальный осмотр. Для точной постановки диагноза назначается рентгенография, УЗИ, МРТ или КТ. Также в некоторых случаях необходимо сдать биохимический и общий анализы крови, а также пройти артроскопию и сцинтиграфию.
Если артроз был диагностирован на ранней стадии зачастую достаточно консервативной терапии. Пациенту назначается курс массажа и физиотерапевтических процедур, а также подбираются специальные упражнения. Кроме этого врачом может быть назначено растирание противовоспалительной и обезболивающей мазью, а также компрессы. Для лучшего результата назначается носка ортопедической обуви, а также использование супинаторов или стелек. Важно носить правильную обувь и после завершения лечения. Она не должна быть слишком узкой и сжимать ступни. Оптимальная высота каблука для ежедневной носки не должна превышать 5 см.
Запущенное заболевание характеризуется хроническими болями, значительной деформацией ступни, плоскостопием и другими последствиями. В запущенных случаях прибегают к хирургическому вмешательству, так как эффективность консервативного лечения очень низкая. В клинике доктора Ноа применяются малоинвазивные хирургические методы, позволяющие избежать рецидивов в дальнейшем. Стопа полноценно восстанавливается в течении 2-3-х недель и пациент получает возможность вернуться к полноценной жизни. Клиника оснащена современным оборудованием, в палатах есть все необходимое для комфортного пребывания пациента. Каждому клиенту клиники гарантируется индивидуальный подход и самый высокий уровень сервиса.
Во время реабилитации пациенту потребуется отказаться от занятий спортом с нагрузкой пальцы. Нельзя заниматься футболом, бегать на протяжении длительного времени, кататься на лыжах, прыгать. Отдать предпочтение стоит плаванию и неспешным прогулкам в жесткой обуви. Также не рекомендуется сидеть на корточках и становится на носки пальцев. Соблюдая эти и другие рекомендации, которые дает врач, можно максимально сократить срок реабилитации и рассчитывать на полное выздоровление.
Клиника доктора Ноа является одним из лучших учреждений Германии. Поэтому если вы или ваши близкие столкнулись с таким заболеванием, как артроз сустава Лисфранка, не откладывайте лечение. Здесь работают высококвалифицированные специалисты с большим опытом, поэтому здесь вы можете рассчитывать на оказание профессиональной помощи.
Источник
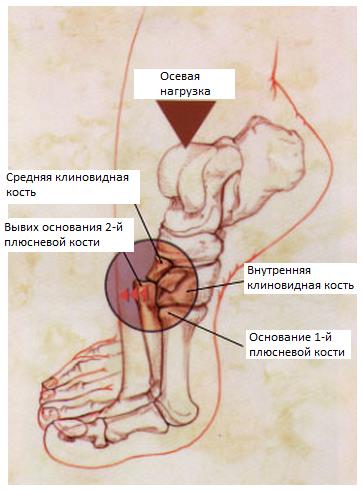
Повреждения в суставе Лисфранка, представленные предплюсне-плюсневыми вывихами и переломовывихами, довольно редкий вид травмы (около 0,2 % от повреждений скелета), более распространены среди мужчин в возрасте 20-30 лет. Ведущей частью повреждения является разрыв капсульно-связочного комплекса между внутренней клиновидной костью и основанием второй плюсневой кости. Повреждения могут варьировать от небольшого подвывиха во втором предплюсне-плюсневом суставе до полного вывиха всего переднего отдела стопы.
Наиболее частыми причинами повреждений сустава Лисфранка являются ДТП, падения с высоты, и спортивная травма. Наиболее частым механизмом является осевая нагрузка через согнутую в подошвенном направлении стопу и опосредованные ротационные силы.
Другим возможным механизмом может стать плантарная гиперфлексия или прямая травма (например педалью автомобиля) с подошвенной стороны.
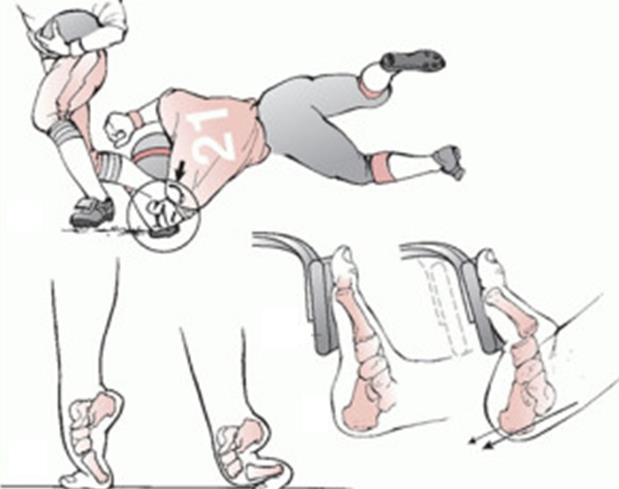
При этом травмирующая сила распределяется в направлении сгибанияприведенияосевой компрессии, что приводит к смещению оснований плюсневых костей в тыльную и наружную сторону. Если травмирующая сила достаточно велика, она приводит к переломам плюсневых и клиновидных костей.
Выделяют такие анатомические структуры как связка Лисфранка, сустав Лисфранка и суставной комплекс Лисфранка. Суставной комплекс Лисфранка состоит из предплюсне-плюсневых суставов, межплюсневых суставов, межпредплюсневых суставов.
Наиболее важным моментом в понимании повреждений сустава Лисфранка является осознание критической роли связки Лисфранка в стабилизации не только второго предплюсне-плюсневого сустава но и поддержке всего подошвенного свода. Связка Лисфранка состоит из трёх пучков и связывает медиальную клиновидную кость с основанием второй плюсневой кости. Связка Лисфранка препятствует избыточной пронации и абдукции стопы.
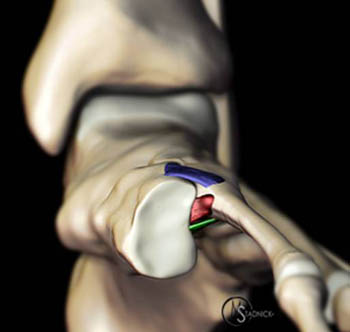
В образовании суставного комплекса Лисфранка также участвуют подошвенные предплюсне-плюсневые связки, тыльные предплюсне-плюсневые связки, межпредплюсневые связки.
За счёт большого количества связок и особенностей строения суставов, суставной комплекс Лисфранка является крайне стабильным с небольшой амплитудой движений.
Существует множество клинических и рентгенологических классификаций повреждений сустава Лисфранка, однако ни одна из них не является подспорьем в выборе тактики лечения и мало влияет на прогноз. По этой причине они не будут освещаться в данной статье.
Диагностика повреждений сустава Лисфранка сложная задача, которая требует от ортопедического хирурга высокого уровня квалификации и настороженности. До 25 % случаев пропускается при первичном обращении пациента.
Симптомами повреждения сустава Лисфранка являются боль в области переднего и среднего отделов стопы, усиливающаяся при осевой нагрузке. При осмотре определяется кровоподтёк, чаще по подошвенной поверхности, в проекции сустава Лисфранка.
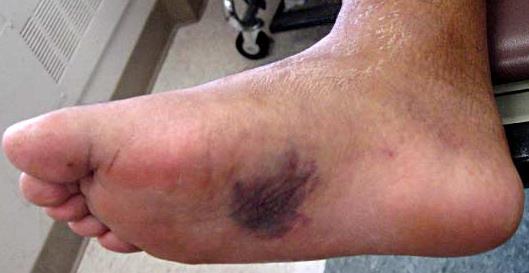
При значительном смещении может быть заметна грубая деформация. Отёк диффузно распространяется по всей стопе. Боль при пальпации в проекции связки Лисфранка.
Для полноценной клинической диагностики переломовывиха в суставе Лисфранка нельзя обойтись без оценки степени нестабильности. Для проведения данных тестов необходима адекватная анестезия. Для выполнения теста захватите 2-5-ую плюсневые кости пальцами одной руки, пальцами другой пальпируйте область сустава Лисфранка с тыльной стороны. При смещении плюсневых костей (второй плюсневой кости) к тылу определяется соответственно тыльная нестабильность, если возможно смещение кнутри или кнаружи, это является признаком тотальной нестабильности и является показанием к оперативному лечению.
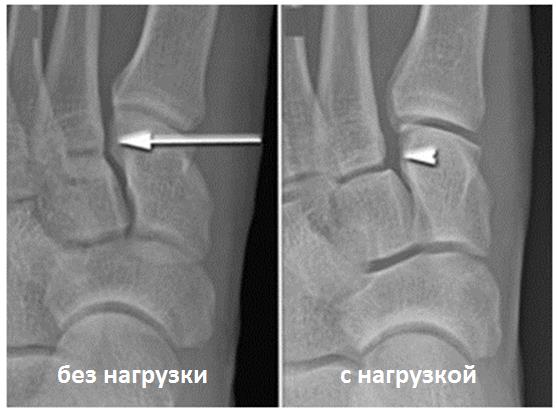
Для инструментальной диагностики используются рентгенограммы сбез нагрузки в сравнении со здоровой стороной, при их малой информативности рекомендовано выполнение стресс-рентгенограмм, аналогично приведёному выше тесту на нестабильность.
При рентгенографии все снимки выполняются в сравнении со здоровой стопой. Существует несколько основных рентгенологических признаков повреждения сустава Лисфранка. 1. Отсутствие параллельности медиального края основания 2-й плюсневой и медиального края медиальной клиновидной кости 2. Расширение между основаниями 1 и 2 плюсневых костей 3. Наличие костного фрагмента в области основания 2-1 плюсневой кости 4. Тыльный подвывих на боковой проекции 5. Разрыв линии предплюсне-плюсневого сочленения.
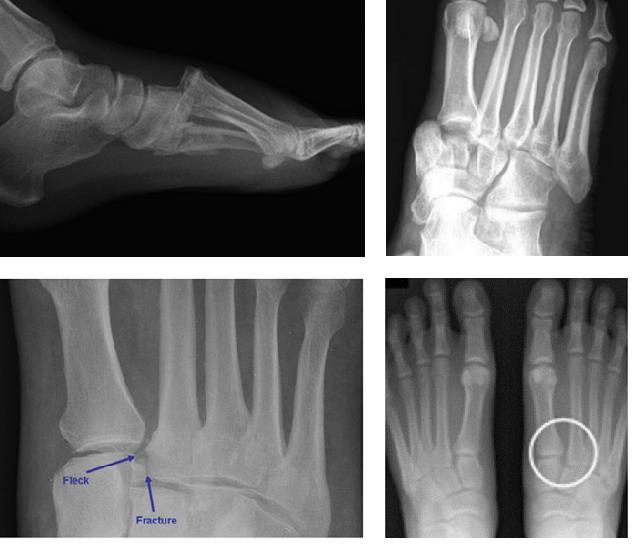
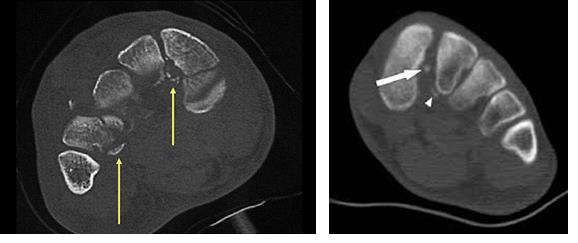
В сложных с диагностической точки зрения случаях целесообразно использование КТ и МРТ.
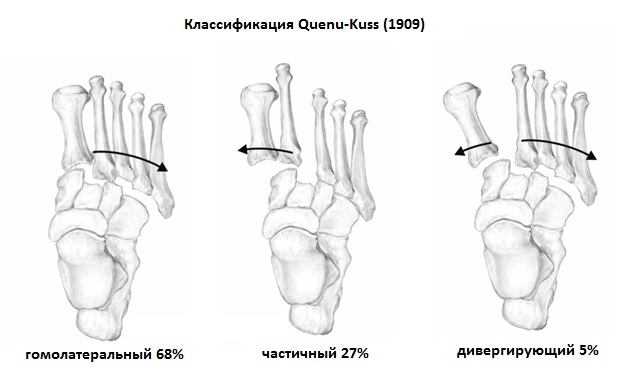
Первыми кто предложил классификацию повреждений сустава Лисфранка стали Quenu & Kuss в далёком 1909 году. Они разделили вывихи и переломо-вывихи в суставе Лисфранка на 3 основные группы в зависимости от направления смещения переднего отдела стопы, в 1 группу вошли гомолатеральные вывихи, в которых происходит смещение 2-3-4-5 плюсневых костей кнаружи, во 2 группу вошли медиальные вывихи, при которых 1-2 плюсневые кости смещаются кнутри, а в 3-ю группу вошли дивергирующие вывихи, при которых 1-й луч смещается кнутри а 2-3-4-5 кнаружи.
Классификацию повреждений сустава Лисфранка Quenu & Kuss была творчески переработана и изменена в соответсвии с накопившимися знаниями Hardcastle & Myerson в 1999 году. Учитывая требования международной ассоциации остеосинтеза переломовывихи в суставе Лисфранка были разделены на 3 группы А,В,С в зависимости от тяжести. В группу А вошли медиальный и латеральный подвывихи, в группу В соответсвенно медиальный и латеральный вывихи, а в группу С наиболее тяжёлые дивергирующие повреждения.
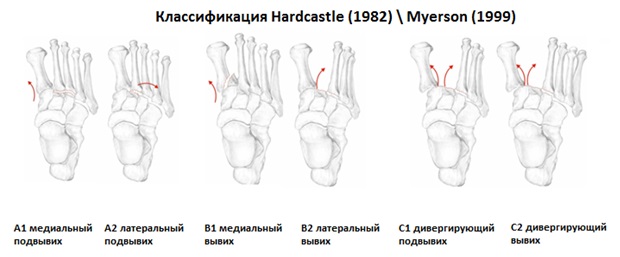
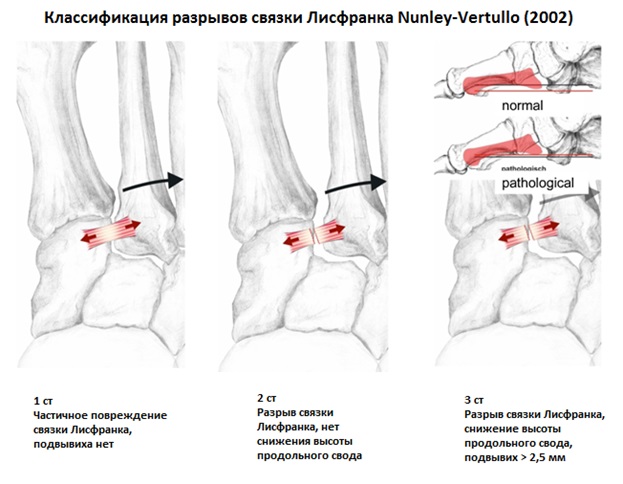
Вышеуказанные классификации относятся к переломовывихам, и вывихам в суставе Лисфранка, тяжёлым повреждениям, чаще встречающимся при высокоэнергетической травме, сопровождаемые значительным риском осложнений. Но во второй половине, особенно в конце XX века, в связи со значимым увеличением количества людей занимающихся спортом, возросла и частота низкоэнергетических повреждений сустава Лисфранка. В связи с чем Nunley & Vertullo в 2002 году предложили классификацию изолированных повреждений связки Лисфранка. Чаще всего они возникают при занятиях спортом и других низкоэнергетических травмах, и затрагивают только среднюю колонну стопы – 2-3 предплюсне-плюсневые суставы. Диагностика этих повреждений крайне сложна, так как рентгенологические признаки выявляются только при выполнении рентгенограмм с нагрузкой. Тем не менее это важная ортопедическая задача, так как повреждения 2-3 ст если оставить их не леченными часто приводят в последующем к хроническим болям в стопе и значительному ограничению уровня физической активности.
Консервативное лечение применяется в случаях изолированного связочного повреждения (нет переломов по КТ), при изолированной тыльной нестабильности. При множественной сопутствующей патологии, низкой мобильности, выраженных нейро-трофических расстройствах нижних конечностей также возможно консервативное лечение.
В остальных случаях рекомендовано оперативное лечение. При подозрении на повреждение Лисфранка всегда надо обращать пристальное внимание на состояние мягких тканей стопы, так как в ряде случаев происходит формирование компартмент-синдрома. При подозрении компартмент синдрома необходимо измерить внутрифутлярное давление, и если оно превышает 30 мм водного столба, выполнить фасциотомию. Это позволит избежать массивного повреждения мягких тканей.
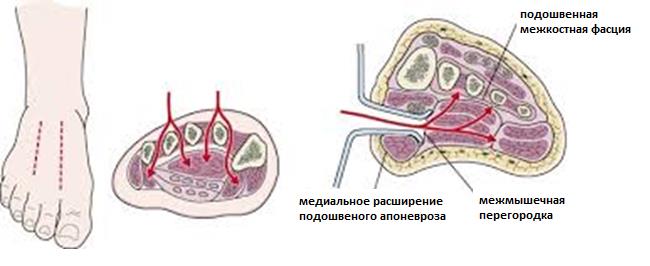
Экстренная операция показана только в случаях компартмент синдрома, открытых повреждений, неустраняемом вывихе. В остальных случаях желательно произвести репозицию, временную иммобилизацию в гипсе, или аппарате наружной фиксации, а затем провести оперативное лечение после спадения отёка.
При смещении более 2 мм, нестабильности при функциональных тестах – рекомендовано открытое устранение вывиха с жёсткой фиксацией винтами или пластинами. Используются один или два продольных доступа в 1 и 2 межплюсневых промежутках. После обнажения первого предплюсне-плюсневого сустава первым этапом устраняется межклиновидная нестабильность, вторым этапом устраняется предплюсне-плюсневая нестабильность. В послеоперационном периоде сразу начинается разработка активного объёма движений. Нагрузку на стопу начинают постепенно, с тем чтобы полностью её восстановить к 6-8 неделе. Удаление спиц Киршнера производится через 6-8 недель, компрессирующих винтов через 3-6 месяцев. Возвращение к полной физической активности не ранее 9-12 месяцев после операции.
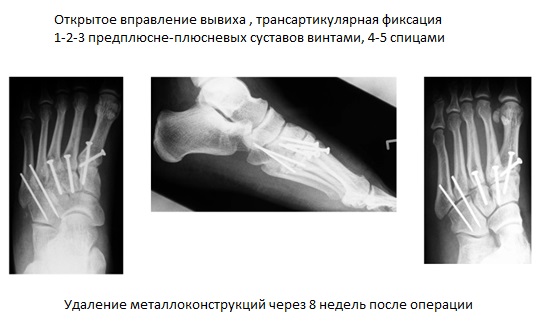
Открытое вправление вывиха, трансартикулярная фиксация 1-2-3 предплюсне-плюсневых суставов винтами.
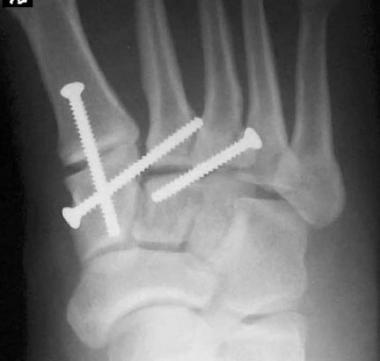
Даже при изолированном связочном повреждении со значительной нестабильностью рекомендуется артродез 1-2-3 предплюсне-плюсневых суставов. Данный вид лечения характеризуется меньшим количеством осложнений (таких как посттравматический артроз и миграция металлофиксаторов) чем открытая репозиция с внутренней фиксацией. После операции рекомендуется ношение циркулярной гипсовой иммобилизации 6 недель, ходьба без нагрузки. Постепенное увеличение осевой нагрузки с 6 по 12 неделю.
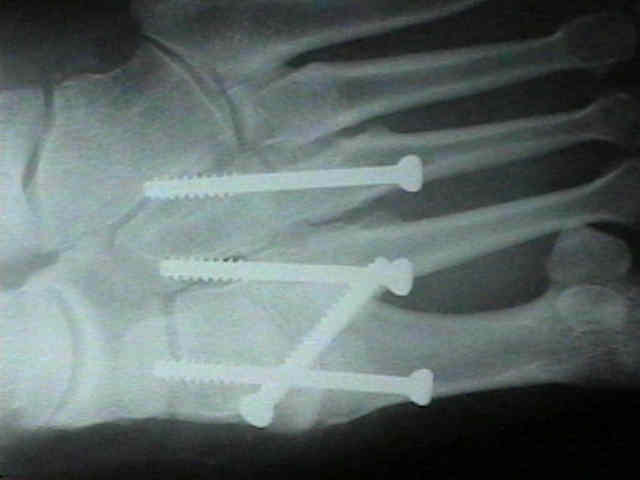
При прогрессивном коллапсе сводов стопы, хронической нестабильности, прогрессивном наружном смещении переднего отдела стопы рекомендуется артродез всего суставного комплекса Лисфранка. Существует много вариантов выполнения данного вмешательства, с использованием спиц, винтов, скоб и пластин, в зависимости от оснащённости операционной и предпочтений хирурга. После операции потребуется 6 недель гипсовой иммобилизации, полную нагрузку можно давать не ранее 10 недели.
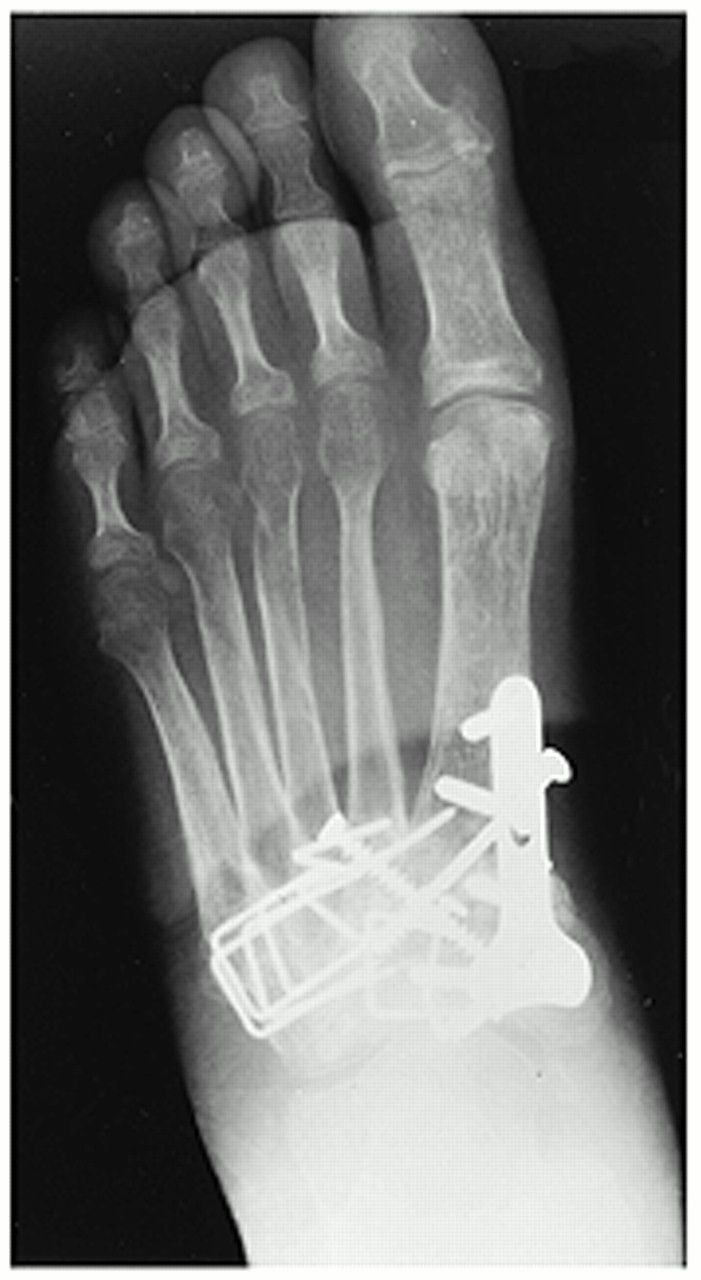
Несращение при выполнении артродеза в суставе Лисфранка встречается крайне редко, но может потребовать ревизионного вмешательства с использованием костно-пластических материалов.
В ряде случаев целесообразно применить смесь хирургических техник. Если рассматривать весь сустав Лисфранка разбив на внутренний, центральный и наружный отделы, то его внутренний (1) и латеральный (4-5) отделы подвижны, хотя и с малой амплитудой, а центральный (2-3) практически не подвижен. По этой причине в хирургической практике часто используется неполный артродез, то есть выполняют артродез 2-3 предплюсне-плюсневых суставов а 1,4,5 временно фиксируют спицами.
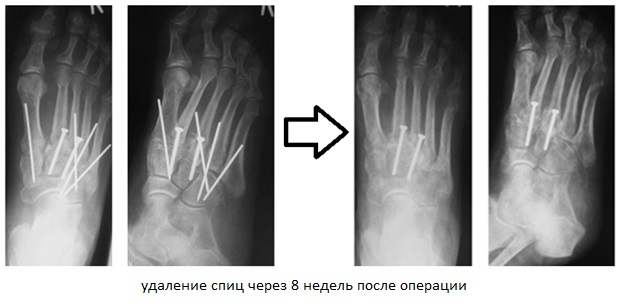
Это позволяет сохранить нормальную биомеханику стопы и предотвратить раннее развитие артроза в смежных суставах которое характерно для полного артродеза.
Отдельно стоит разобрать тему разрыва связки Лисфранка с изолированной нестабильностью 2 предплюсне-плюсневого сустава. Частота данного повреждения значительно выросла за последние 50 лет в связи с популяризацией спорта. Также крайне высота частота отсроченной постановки диагноза. При этой патологии пациента беспокоит боль по тыльной поверхности 1-2-3 предплюсне-плюсневых суставов при физической нагрузке. Часто при осмотре удаётся обнаружить деформацию в данной области. Если осмотр производится отсрочено через несколько недель или месяцев после травмы то клинически определить нестабильность уже не удастся, однако на рентгенограммах с нагрузкой будет виден диастаз между медиальной клиновидной костью и основанием 2 плюсневой кости.
В случаях этого повреждения показано оперативное лечение, открытое устранение подвывиха основания 2 плюсневой кости с фиксацией винтом. Устранение подвывиха производится из доступа в 1 межплюсневом промежутке, рубцовая ткань и остатки связки могут интерпонировать сустав, тогда потребуется их удалить. После вправления производится предварительная фиксация спицей и рентгенологический контроль.
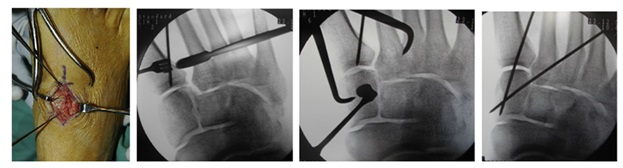
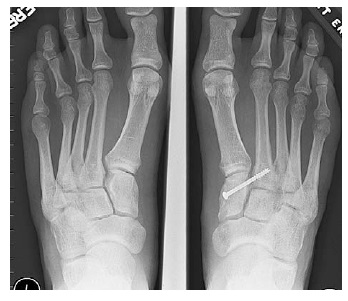
Затем устанавливается винт соединяющий основание 2 плюсневой кости и медиальную клиновидную кость.
После операции следует 6-12 недельный период иммобилизации в жёстком ортезе без осевой нагрузки на ногу. Затем нагрузка постепенно увеличивается до полной в течение 4-6 недель.
Данный метод оперативного лечения эффективен в течение первых 6-8 месяцев после травмы. В случае если с момента травмы прошло больше времени целесообразно выполнение артродеза.
Удаление винта производится через 6-12 месяцев после операции. В случае формирования болезненного посттравматического артрита 2 предплюсне-плюсневого сустава также показано выполнение его артродеза.
Источник


