Денситометрия при ревматоидном артрите
Денситометрия — это современный метод визуализации минерального состава костей. Способ считается наиболее достоверным для раннего выявления остеопороза, определения степени патологии и проверки эффективности проводимого лечения. Основное преимущество этого диагностического приема заключается в возможности зафиксировать даже минимальное уменьшение костной массы, не превышающее 5%.
Чем раньше выявлена деминерализация костных структур, тем эффективнее будет назначенная терапия. Своевременное лечение поможет избежать деформаций позвоночника, утраты движений в суставах, патологических переломов, осложнения которых могут привести к смерти.
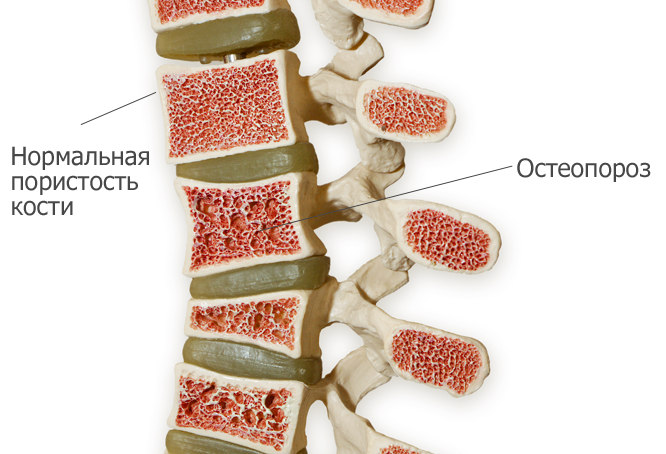
Суть метода
Для определения прочности костного каркаса фиксируют скорость прохождения различных излучений через проблемные отделы скелета. Чаще всего используются ультразвук и рентгеновские лучи, которые пропускаются через точки, подверженные наибольшей резорбции. В специальных центрах применяются радиоизотопы, которые при введении в организм обследуемого человека оседают именно в проблемных отделах опорно-двигательного аппарата, обозначая участки разрушения костей.
Прочитав описание полученных результатов, врач выносит суждение о содержании кальция в костях и прочности костного каркаса. В зависимости от интерпретации он будет выбирать кальцийсодержащий препарат, его режим дозирования и длительность приема.
Показания и противопоказания
Для проведения денситометрии существует целый ряд показаний:
- возраст (женщины 45—50, мужчины — 60 лет и старше);
- начальные симптомы остеопороза — периодические боли в костях и суставах, утомляемость, метеозависимость;
- раннее прекращение месячных;
- удаление яичников и матки в анамнезе;
- заболевания щитовидной железы и паращитовидных желез;
- перенесенные переломы, полученные при незначительных травмах;
- наследственная отягощенность по остеопорозу;
- прием кортикостероидных гормонов, противозачаточных средств, антидепрессантов, антиэпилептических и мочегонных препаратов в течение длительного времени;
- низкая физическая активность;
- алкоголизм и наркомания;
- несбалансированное питание с недостаточным содержанием микроэлементов, белков и витаминов;
- физические перегрузки и частые переохлаждения;
- хрупкое телосложение.
Денситометрия костей с помощью ультразвуковых волн не имеет противопоказаний, но считается не самой информативной.
Рентгеновский метод и исследование с помощью радиоизотопов не должны применяться чаще 1 раза в год. Не проводятся эти способы обследования в течение недели после радиологической или компьютерной диагностики с применением контрастных веществ.
Кроме того, денситометрия таких разновидностей противопоказана следующим категориям пациентов:
- беременным и кормящим женщинам;
- маленьким детям;
- пациентам с наличием тяжелых сопутствующих болезней;
- лицам, имеющим металлические эндопротезы и кардиостимулятор.
К относительным противопоказаниям относится болевой синдром, из-за которого человеку трудно лежать неподвижно даже непродолжительное время. Поэтому при переломах и обострениях артрита нужно перед процедурой посоветоваться с доктором.
Виды денситометрии
Полученные данные прохождения ультразвуковых или рентгеновских лучей через костную массу регистрируются специальными датчиками, результаты обрабатываются с помощью компьютерных программ, а изображения выдаются на экран монитора.
Существуют три основных вида обследования костей, каждый из них имеет свои преимущества и недостатки.
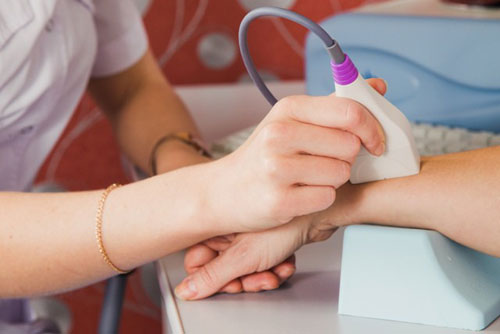
Ультразвуковое исследование
УЗИ безвредно для любых категорий пациентов, поэтому может проводиться повторно в течение непродолжительного периода.
Временные затраты минимальны, обычно не превышают 15 минут. Процедура финансово доступна для всех слоев населения, не требует специальной подготовки и совершенно безболезненна.
Измеряется скорость прохождения ультразвука через пяточную кость, также исследуют пальцы рук, лучезапястный сустав и другие поверхностные участки опорно-двигательного аппарата.
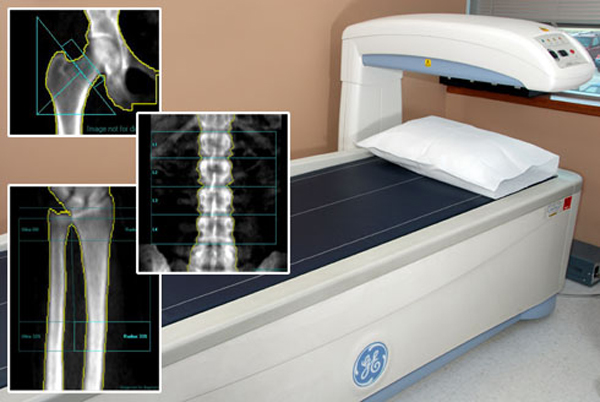
Особенности рентгеновского способа
Рентген — более точный и информативный метод, чем ультразвук. С его помощью можно проверить любой отдел или полностью весь скелет. Чаще всего доктора назначают снимки наиболее проблемных участков — поясничного отдела позвоночника, тазобедренного сочленения и шейки бедра.
При прохождении через кость фиксируется степень ослабления рентгеновских лучей, зависящая от ее плотности. Для установки прибора должно быть специальное помещение. К тому же ионизирующее излучение несет определенную угрозу организму, поэтому не может проводиться часто. Это уменьшает популярность метода.
Исследование проводится в трех модификациях:
- Двухэнергетическая рентгеновская диагностика. Метод основан на измерении степени поглощения костями ионизирующего излучения, является высокоинформативным Чем прочнее кости, тем сложнее проходят через них лучи рентгена. Название определяется использованием облучения различной интенсивности для позвоночника и бедра. Недостаток — высокая лучевая нагрузка.
- Периферический способ. Отличается минимальной дозой облучения, но применяется только для проверки костей, расположенных относительно поверхностно.
- Компьютерная томография. Используется редко ввиду высокой стоимости и потенциально опасного воздействия излучения на здоровье.
Фотонный абсорбционный способ
Остеопороз диагностируется по интенсивности поглощения костями радиоизотопов. Применяется в двух разновидностях:
- монохромный — для периферических участков (кисть, стопа, колено);
- дихромный — для глубоко расположенных участков опорно-двигательного аппарата (позвоночник, бедро).
Где можно пройти обследование бесплатно
Дать направления на бесплатное обследование по полису ОМС может терапевт, на прием к которому пришел пожилой человек, особенно с отклонениями в лабораторных анализах. В других случаях денситометрию назначают узкие специалисты (эндокринолог, ревматолог, ортопед, онколог), наблюдающие пациента.
УЗИ-метод определения плотности костей проводится бесплатно в поликлинике по месту жительства в порядке очереди. Но пациент должен понимать, что ожидание очередности, скорее всего, будет длительным. Время, которое можно было использовать для лечения патологии, будет потеряно, начнется прогрессирование процесса.
Так как метод рентгеновской и радиоизотопной диагностики остеопороза является более сложным, его проходят в клинике во время обследования и лечения.
Как выполняется процедура
Любая методика денситометрия не требует специальной подготовки, предварительной анестезии, так как является безболезненной и проводится неинвазивным способом.
При обследовании методом УЗИ через исследуемый участок пропускается ультразвук в течение нескольких минут. На кожу исследуемой области предварительно наносится специальный гель. Скорость прохождения ультразвуковых волн фиксируется портативным прибором.
Проведение рентгеновской диагностики возможно только в специально оборудованном кабинете. Пациент ложится на кушетку, под которой расположен генератор рентгеновского излучения. Результаты прохождения волн через определенный участок опорно-двигательного аппарата регистрируются датчиком, расположенным над пациентом. Затем происходит компьютерная обработка данных.
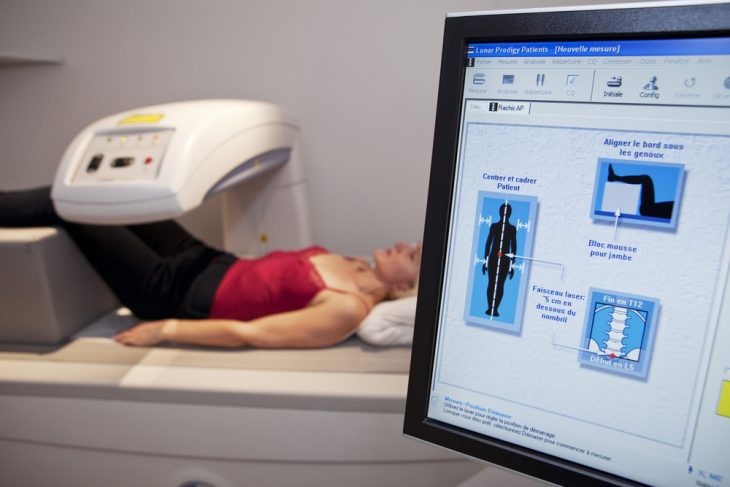
Условием получения достоверных результатов является неподвижность пациента во время процедуры. Если доктор попросит, нужно будет на короткое время задержать дыхание.
Что показывает результат обследования
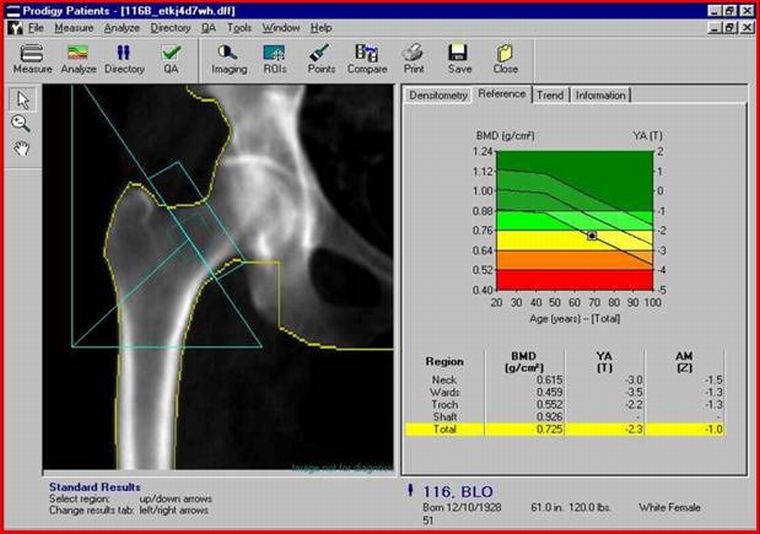
Целью процедуры является определение состояния костного каркаса, включающего показатели содержания кальция и плотности костных трабекул.
При расшифровке результатов полученные данные сравниваются с двумя стандартами плотности костной ткани, выявленных для лиц без признаков остеопороза. При этом рассматриваются следующие категории:
- молодые люди до 35 лет — коэффициент T;
- люди соответствующей возрастной группы — коэффициент Z.
По медицинским нормам T-критерий может быть от +2,5 до -1. Если полученные данные ниже, чем -1,5, необходимо дальнейшее обследование на остеопороз, так как это говорит о начальных стадиях процесса. На тяжелую степень костной резорбции, которая, как правило, сопровождается патологическими переломами, указывает значение ниже, чем -2,5.
Ответы на вопросы
Сколько стоит процедура?
Цены на платную манипуляцию определения степени разрежения костей зависят от следующих факторов:
- метод диагностики;
- объем исследуемой области и ее локализация;
- регион проживания пациента;
- квалификация специалистов;
- качество используемого оборудования;
- репутация медицинского центра.
Так, стоимость на ультразвуковую денситометрию колеблется от 400 рублей до 2 тысяч рублей. Рентгеновское обследование костей всего тела обойдется пациенту в сумму не менее 4—5 тысяч рублей. В любом случае нужно выбирать то медицинское учреждение, где диагностику проведут быстро и качественно.
Как подготовиться к обследованию?
Специальная подготовка не нужна. Но за несколько дней до процедуры нужно прекратить принимать препараты кальция и витамин D. Врача, давшего направление, необходимо предупредить о наличии беременности и имеющихся хронических заболеваниях. Приходить на денситометрию следует в удобной одежде, желательно без металлических деталей. Украшения перед процедурой нужно снять.
Как часто нужно выполнять процедуру?
В возрасте 50—55 лет для своевременного выявления патологии нужно обследоваться один раз в год. Также ежегодно должны проходить процедуру пациенты, получающие кальцийсодержащие препараты в связи с выставленным диагнозом остеопороза. Это требуется для контроля адекватности терапии.
Если человек по состоянию здоровья вынужден длительно принимать гормоны, частота проведения остеоденситометрии определяется лечащим доктором.
Денситометрия ультразвуковая или рентгенологическая — что лучше?
Ультразвуковое обследование является начальным этапом постановки диагноза. Если оно выявляет отклонения от нормы, свидетельствующие о возможном разрежении костей, необходимо пройти соответствующее рентгенологическое исследование осевого скелета. Оно даст более точные результаты разрежения костной массы и локализации очагов поражения.
Выбор вида денситометрии в каждом конкретном случае остается за доктором. Например, при подозрении на диффузный остеопороз показан рентгеновский метод, когда облучению подвергается несколько наиболее уязвимых участков.
Что такое УЗИ костей?
Способ предназначен для оценки состояния только поверхностных костных слоев, но не их минерального состава. Эту разновидность УЗИ нужно делать при подозрении на остеомиелит, ревматоидный артрит, переломы. Также метод может показать наличие костных метастазов,
Заключение
Чем раньше выявлено заболевание, тем эффективнее назначенное лечение. Диагностика остеопороза с помощью денситометрии помогает определить разрежение костной массы на начальной стадии, оценить степень патологии и, опираясь на полученные данные, назначить адекватную терапию. Этот способ обследования дает наиболее достоверные результаты, позволяет предотвратить прогрессирование болезни, ведущее к патологическим переломам.
Источник
Мурадянц А.А., Шостак Н.А.
Кафедра факультетской терапии им. акад. А.И. Нестерова, ГБОУ ВПО Российский национальный исследовательский медицинский университет им. Н.И. Пирогова, Москва
Остеопороз(ОП) при ревматоидном артрите (РА) относится к иммунноопосредованным вторичным остеопатиям, ассоциированным с хроническим иммунным воспалением. Развитие ОП является одним из наиболее тяжелых осложнений РА, определяющим неблагоприятное течение и прогноз болезни. Частота ОП у больных РА в 2-3 раза выше, чем в популяции [1, 2]. В соответствии с Европейскими рекомендациями (2008г.) РА отнесен к независимым от минеральной плотности кости (МПК) и приема глюкокортикоидов (ГК) факторам риска переломов [3].
В настоящее время активно обсуждается взаимосвязь иммунных нарушений при РА с развитием таких состояний как ранний атеросклероз и остеопороз. Появились такие области науки как кардиоиммунология и остеоиммунология. В ряде недавних исследований установлено, что при РА повышение уровня лабораторных маркеров активности воспаления (СРБ, СОЭ) с одной стороны ассоциируется со снижением МПК и увеличением риска переломов, а с другой стороны является предиктором кардиоваскулярных катастроф. [4,5].
Снижение костной массы при РА отражает патологическое влияние системного аутоиммунного воспаления на костный метаболизм. Предполагается, что развитие ОП и суставной деструкции при РА имеет единые патогенетические механизмы, в основе которых лежит цитокин-зависимая активация остеокластогенеза, приводящая к повышению костной резорбции [6,7]. Иммунопатологические процессы при РА сопровождаются активацией Т-лимфоцитов и нарушением баланса между провоспалительными и противовоспалительными цитокинами. Гиперпродукция провоспалительных цитокинов (ИЛ-1, ИЛ-6, ИЛ-8, фактор некроза опухоли – (ФНО)-α и др.) приводит к дисбалансу в системе трансмембранных рецепторов и их лигандов RANKL / RANK / OPG, обеспечивающих процессы межклеточного взаимодействия. Как известно, RANKL (receptor activation of NF-kВ ligand) является мощным индуктором остеокластогенеза. При РА этот цитокин способны продуцировать активированные Т-лимфоциты и синовиальные фибробласты. RANKL присутствует на поверхности клеток, выделенных из паннуса больных РА. Интересен тот факт, что в нормальной синовиальной оболочке экспрессии RANKL не обнаруживается. По данным S. Kotake и соавт. [8], концентрация растворимой формы RANKL в синовиальной жидкости достоверно выше у больных РА по сравнению с пациентами, страдающими остеоартрозом, подагрой, а также здоровыми донорами. Взаимодействие RANKL с RANK-рецептором, стимулирует созревание и дифференцировку остеокластов, приводит к повышению их функциональной активности и угнетению апоптоза. Под влиянием RANKL в остеокласты также трансформируются синовиальные макрофаги. Противовесом для RANKL служит остеопротегерин (OPG) — «ложный» растворимый рецептор, который блокирует связывание RANKL с RANK и таким образом, ингибирует остеокластогенез . Однако у больных РА уровень OPG в крови снижен [9]. Соотношение RANKL/OPG является главной детерминантой развития деструктивных изменений в суставах.
Таким образом, патологическая активация Т-лимфоцитов при РА, приводит к дисбалансу в системе иммунных медиаторов, гиперэкспрессии RANKL в различных клетках и снижению продукции OPG. Данные нарушения способствуют активации остеокластогенеза, что стимулирует костную резорбцию и приводит к развитию ОП и костных эрозий [10].
Учитывая патогенетическую общность между деструкцией суставов при РА и системным снижением костной массы, в настоящее время активно разрабатывается новый класс лекарственных средств, способных влиять на развитие как ОП, так и РА. К таким препаратам относятся рекомбинантный OPG, анти-RANКL-антитела (деносумаб), синтетический ингибитор катепсина К. В экспериментальных и клинических исследованиях продемонстрирована высокая эффективность OPG в предотвращении потери костной ткани и деструктивных изменений в суставах, особенно на ранних стадиях болезни [11]. Обсуждается возможность комбинированной терапии РА препаратами OPG и анти-ФНО.
Потери костной массы при РА могут носить как локальный (периартикулярный), так и системный (генерализованный) характер. Периартикулярный остеопороз является одним из ранних «до эрозивных» рентгенологических признаков РА и рассматривается в качестве предиктора суставной деструкции. В многоцентровых исследованиях установлено, что выраженность деструктивных изменений в суставах кистей и стоп при рентгенографическом исследовании достоверно коррелирует с низкой МПК в поясничной области и бедре, вне зависимости от пола больных [12,13]. При этом предикторами прогрессирования суставной деструкции служит повышение содержания в сыворотке крови и в моче биохимических маркеров костной резорбции -пиридинолина, дезоксипиридинолина, N- и С-концевых телопептидов коллагена I типа [14]. Полученные данные подтверждают взаимосвязь между костной резорбцией, эрозивным процессом в суставах и генерализованным ОП.
Развитие ОП при РА определяется множеством общих и специфических, ассоциированных с заболеванием и лечением, факторов риска. Несмотря на многочисленные исследования, вклад каждого из них в процесс снижения костной массы оценить сложно ввиду тесного их взаимодействия. Среди общих факторов наибольшим весом обладают — пожилой возраст, менопаузальный статус, низкая масса тела, а также низкая физическая активность, которая у больных РА коррелирует с тяжестью функциональных нарушений. Из специфических факторов наибольшее значение имеют активность воспалительного процесса, тяжесть функциональных нарушений, длительность болезни и прием ГК. В настоящее время МПК рассматривают как маркер активности и тяжести заболевания. Установлено, что показатели МПК имеют обратную корреляционную зависимость с уровнем СРБ, СОЭ, ДАS 28, рентгенологической стадией [1].
Критерии отбора больных РА с высоким риском ОП [15]:
- Женщины > 50 лет, мужчины > 60 лет
- СОЭ > 20 мм/час или СРБ > 20 мг/л
- Функциональный статус: счет Штейнброкера > 3 или счет HAQ > 1,25
- Вес < 60 кг
- Прием ГК
Наличие, по крайней мере, 3-х из 5 критериев позволяет предположить у больного ОП и направить его на денситометрию.
Пациенты с РА вне зависимости от возраста имеют повышенный риск падений, что увеличивает у них вероятность переломов [16]. К факторам риска падений у больных РА относятся:
- функциональная недостаточность опорно — двигательного аппарата, обусловленная поражением суставов и периартикулярных тканей;
- снижение физической активности больных;
- амио- и гипотрофии мышц,
- нарушение сна, вследствие хронического болевого синдрома.
Фармакотерапия ОП при РА тесно связана с ранним подавлением активности заболевания и коррекцией возможного отрицательного влияния ГК на костную ткань. Учитывая патогенетическую взаимосвязь процессов синтеза провоспалительных цитокинов и костной резорбции, предполагается, что, контролируя активность заболевания можно предотвратить системные костные потери. Особый интерес в этом плане представляют биологические или антицитокиновые препараты, в частности антителам к фактору некроза опухоли-α и интерлейкину-1. Установлено, что при своевременном назначении они способны эффективно уменьшать активность ревматоидного воспаления и предотвращать развитие деструктивных изменений в суставах [17]. По данным проспективного клинического наблюдения, терапия больных РА инфликсимабом в течение 12 мес приводит к достоверному повышению МПКТ в шейке бедра и позвоночнике, что сопровождается снижением уровня биохимических маркеров костной резорбции и нарастанием уровня остеокальцина в крови [18]. В свою очередь, получены экспериментальные данные, указывающие на то, что антирезорбтивные препараты (бисфосфонаты, кальцитонин) могут влиять на прогрессирование РА [19]. В частности, бисфосфонаты способны ингибировать cинтез провоспалительных цитокинов и развитие костных эрозий при РА.
Таким образом, РА-ассоциированный ОП является мультифакториальным заболеванием со сложным патогенезом, своевременная диагностика и адекватная терапия которого позволят не только избежать таких серьезных осложнений, как спонтанные переломы, но и модифицировать течение болезни, улучшить качество жизни и прогноз больных.
Литература.
- Клинические рекомендации. Остеопороз. Диагностика, профилактика и лечение/ Под ред. О.М. Лесняк, Л.И. Беневоленской.- М.: ГЭОТАР-Медиа, 2010. – 272 с.
- Насонов Е.Л. Остеопороз при ревматических заболеваниях. В кн.: Руководство по остеопорозу. Под ред. Л.И.Беневоленской.-М. 2003.- с.346-362
- Kanis JA, Burlet N., Cooper C. et al. European guidance for the diagnosis and management of оsteoporosis in postmenopausal women. Osteoporos Int 2008, 19:399–428
- Гавва Т.Н. ,. Попкова Т.В , Смирнов А.В.и др. Связь между концентрацией С-реактивного белка, минеральной плотностью костной ткани и кардиоваскулярными нарушениями у больных ревматоидным артритом. Научно-практическая ревматология, 2008,№ 3:30-38.
- Schett G., Kiechl S., Weger S. еt al. High-sensitivity C-reactive protein and risk of nontraumatic fractures in the bruneck study. Arch. Intern. Med., 2006,166:11-25.
- Goldring S.R. The effects of inflammatory arthritis on bone remodeling. Arthritis Res 2005;7(Suppl 1):S12
- Wada T., Nakashima T., Hiroshi N., Penninger J.M. RANKL-RANK signaling in osteoclastogenesis and bone disease. Trends Mol Med 2006; 12(1):17—25
- Kotake S., Udagawa N., Hakoda M. et al. Activated human T-cells directly induce osteoclastogenesis from human monocytes: possible role of T-cells in bone destruction in rheumatoid arthritis patients. Arthritis Rheum 2001;44(5):1003—1012.
- Schett G., Redlich K., Smolen J.S. The role of osteoprotegerin in arthritis. Arthritis Res Ther 2003;5(5):239—245.
- Bezerra M.C., Carvalho J.F., Prokopowitsch A.S., Pereira R.M. RANK, RANKL and osteoprotegerin in arthritic bone loss. Braz J Med Biol Res 2005;38(2):161—170
- Yasuda H. OPG, anti-RANKL antibody/ Nippon. Rinsho. 2005,63(9):1647—1653.
- LodderMC, ZdeJong, Kostense PJ et al. Bone mineral density in patients with rheumatoid arthritis: relation between disease severity and low bone mineral density. Ann.Rheum.Dis. 2004;63:1576-1580
- Forsblad d’Elia H, Larsen A, Waltbrand E. et al. Radiographic joint destruction in postmenopausal rheumatoid arthritis is strongly associated with generalised osteoporosis Ann. Rheum. Dis. 2003;62:617-623.
- Nonaka T, Nishisaka F, Fukuda K. et al. Relationship between bone mineral density and urine level of NTx in rheumatoid arthritis. J Bone Miner Metab. 2005; 23(4):314-317
- Haugeberg G, Orstavik RE, Uhlig T et al.Clinical decision rules in rheumatoid arthritis: do they identify patients at high risk for osteoporosis? Testing clinical criteria in a population based cohort of patients with rheumatoid arthritis recruited from the Oslo Rheumatoid Arthritis Register Ann. Rheum. Dis. 2002; 61(12): 1085 – 1089
- Van Staa TP, Geusens P, Bijlsma JW, Leufkens HG, Cooper C () Clinical assessment of the long-term risk of fracture in patients with rheumatoid arthritis. Arthritis Rheum 2006, 54:3104–3112
- Aggarwal B.B., Shishodia S., Takada Y. et al.TNF blockade: an inflammatory issue. Ernst. Schering Res. Found. Workshop, 2006,56: 161—186.
- Lange U., Teichmann J., Muller-Ladner U., Strunk J. Increase in bone mineral density of patients with rheumatoid arthritis treated with anti-TNF-alpha antibody: a prospective openlabel pilot study. Rheumatology (Oxford), 2005, 44(12): 1546—1548.
- Romas E. Bone loss in inflammatory arthritis: mechanisms and therapeutic approaches with bisphosphonates // Best. Pract. Res. Clin. Rheumatol. 2005, 19(6):1065—1079.
Комментарии
Источник


