Диагностические критерий ревматоидного артрит
Ревматология
ДИАГНОСТИЧЕСКИЕ
КРИТЕРИИ РЕВМАТОИДНОГО АРТРИТА
(пересмотренные.
Американская ревматологическая
ассоциация, 1987г.)
1. Утренняя
скованность.
2. Артрит 3
и более суставных зон (отек или выпот,
по крайней мере, в трех суставах,
установленных врачом).
3. Артрит
суставов кистей (отек, по крайней мере,
одной суставной зоны запястья,
пястно-фаланговых, проксимальных
межфаланговых суставов).
4. Симметричный
артрит (одномоментное поражение
одинаковых суставных зон на обеих частях
тела).
5. Ревматоидные
узелки (подкожные узелки, локализующиеся
на выступающих участках тела или
разгибательных поверхностях).
6. Ревматоидный
фактор в сыворотке.
7.
Рентгенологические изменения (типичные
для ревматоидного артрита в кистях и
стопах, включающие эрозии или несомненную
костную декальцификацию, локализующуюся
или наиболее выраженную в пораженных
суставах).
Диагноз
ставится при наличии 4 из 7 критериев.
Критерии 1 — 4 должны присутствовать, по
крайней мере, в течение 6 недель.
Диагностические критерии ревматоидного артрита
(Критерии
Американской ревматологической
ассоциации, 1961 г.)
1) Утренняя скованность;
2) боль при
надавливании или движении, выявляемая
врачом по крайней мере в 1 сутаве;
3) припухание
мягких тканей и/или выпот, выявляемый
врачом, по крайней мере, в 1 суставе;
4). припухание
еще 1 сустава (интервал вовлечения новых
суставов не больше 3 мес.);
5). симметричное
припухание проксимальных межфаланговых,
пястнофаланговых, плюснефаланговых
суставов, припухание дистальных
межфаланговых суставов учитывать не
следует;
6) подкожные
ревматоидные узелки, наблюдаемые врачом;
7) типичная
для ревматоидного артрита рентгенологическая
картина: эрозивный артрит в суставах
кистей и стоп;
8) обнаружение
ревматоидного фактора в сыворотке и/или
синовиальной жидкости;
9) синовиальная
жидкость: скудный муциновый преципитат;
10)
морфологические признаки ревматоидного
синовита;
11)
морфологические признаки ревматоидного
подкожного узелка.
Достоверный
ревматоидный артрит — при наличии 7
критериев, продолжительностью не менее
6 недель.
Определенный
ревматоидный артрит — при наличии 5
критериев, продолжительностью не менее
б недель.
Вероятный
ревматоидный артрит — при наличии 3
критериев, длительность одного из первых
5 критериев не должна быть менее 3 недель.
ДИАГНОСТИЧЕСКИЕ
ПРИЗНАКИ БОЛЕЗНИ БЕХТЕРЕВА
(Ревматические
болезни, 1997)
1. Боль в
поясничной области, не проходящая в
покое, облегчающаяся при движении и
длящаяся более 3 мес.;
2. Ограничение
подвижности в поясничном отделе
позвоночника в сагиттальной и фронтальной
плоскостях;
3. Ограничение
дыхательной экскурсии грудной клетки
относительно нормальных величин
сообразно возрасту и полу;
4. двусторонний
сакроилеит II-IV стадии. Диагноз считается
достоверным, если у больного имеется
четвертый признак в сочетании с любым
другим из первых трех.
ДИАГНОСТИЧЕСКИЕ
КРИТЕРИИ ПОДАГРЫ
(К.Г.Кинев,
1971 г.)
Абсолютный
критерий — кристаллы уратов в синовиальной
жидкости и в тканях.
Относительные:
1) типичный
криз большого пальца стопы;
2) два
типичных криза других суставов;
3) гиперурикемия;
4) наличие
тофусов;
5) положительный
терапевтический тест с колхицином;
6) деструктивный
артроз.
Диагноз
подагры может быть поставлен, если на
лицо два относительных критерия с
оговоркой, что комбинация двух критериев
не обеспечивает точного диагноза.
Диагноз достоверен при наличии абсолютного
критерия.
ДИАГНОСТИЧЕСКИЕ
КРИТЕРИИ ПОДАГРЫ
В.А.Насонова,
М.Г.Астапенко, 1989 г. (в баллах)
1. Наличие
в анамнезе или наблюдение не менее двух
атак опухания и/или покраснения и сильной
боли в суставе (суставах) конечности с
ремиссией через 1-2 недели — (2).
2.
Моноартикулярный характер артрита.
Острый артрит плюснефалангового сустава
большого пальца стопы в анамнезе или
статусе — (4).
3. Тофусы —
(4).
4. Мочекаменная
болезнь — (1).
5. Симптом
«пробойника» или крупные кисты на
рентгенограмме -(2).
6. Гиперурикемия
— (3).
При сумме
баллов 8 и более — подагра определенная;
при сумме
баллов 5-7 — подагра вероятная;
при сумме
баллов 4 и менее — подагра отрицается.
ДИАГНОСТИЧЕСКИЕ
КРИТЕРИИ ДЕФОРМИРУЮЩЕГО ОСТЕОАРТРОЗА
(Бржезовский
М.М. и соавт., 1983 г.)
1. Боли в
суставах «механического» ритма,
т.е. преимущественно к концу дня и/или
в первую половину ночи (венозный застой),
«стартовые» боли.
2. Усиление
боли после механической нагрузки на
сустав.
3. Деформация
сустава за счет костных разрастании,
включая узелки Гебердена, Бушара; при
движении определяемая крепитация и
хруст.
4. Характерные
рентгенологические данные:
а) сужение
суставной щели;
б) остеосклероз
суставных поверхностей;
в) остеофитоз.
КРИТЕРИИ
ДИАГНОЗА ОСТЕОАРТРОЗА (Беневоленская
Л.И. и др., 1993)
Клинические
критерии:
1. Боли в
суставах, возникающие в конце дня и/или
в первую половину ночи
2. Боли в
суставах, возникающие после механической
нагрузки и уменьшающиеся в покое
3. Деформация
суставов за счет костных разрастании
(включая узелки Гебердена и Бушара)
Рентгенологические
критерии:
1. Сужение
суставной щели
2. Остеосклероз
3. Остеофитоз
Примечание:
критерии 1-2 — основные; критерии 3 —
дополнительные. Для постановки диагноза
наличие первых двух клинических и
рентгенологических критериев обязательно.
ДИАГНОСТИЧЕСКИЕ
КРИТЕРИИ СИСТЕМНОЙ КРАСНОЙ ВОЛЧАНКИ
(Американская
ревматологическая ассоциация, 1982 г.)
1. Волчаночная
бабочка.
2. Дискоидная
бабочка.
3.
Фотосенсибилизация.
4. Изъязвление
слизистой оболочки полости рта и
носоглотки.
5. Артрит
(неэрозивный артрит, без деформаций).
6. Серозит
(плеврит и/или перикардит).
7. Поражение
почек (персистирующая протеинурия 0,5
г/сут, и более).
8.
Неврологические нарушения (судороги,
психоз).
9.
Гематологические нарушения (гемолитическая
анемия, лейкопения, тромбоцитопения).
10. Иммунные
нарушения (наличие LE-клеток или антител
к ДНК или Sm-антител или ложноположительная
реакция Вассермана).
11.
Антинуклеарные антитела (повышение
титра антинуклеарных антител).
Диагноз
достоверен при наличии 4 критериев и
более.
Соседние файлы в папке ревма
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Ревматоидный артрит (РА) является одним из наиболее распространенных ревматических заболеваний. Его особенностями являются непрерывно прогрессирующее течение, приводящее к инвалидизации пациента, значительная коморбидность и уменьшение продолжительности жизни в среднем на 10 лет [1]. Поэтому важным является установить этот диагноз как можно раньше для раннего назначения адекватной терапии.
В течение долгого времени врачи пользовались критериями, разработанными ACR в 1987 г. [2]. Но данные критерии (табл. 1) позволяют верифицировать РА на развернутой или поздней стадии, когда возможности терапии значительно упущены.
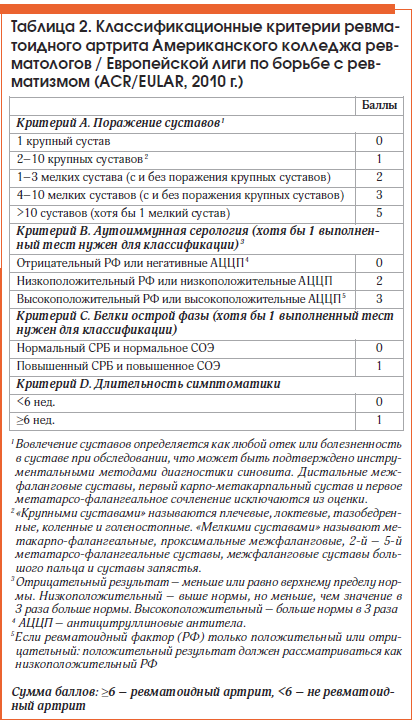
В 2010 г. Американской коллегией ревматологов (American College of Rheumatology (ACR)) и Европейской антиревматической лигой (European League Against Rheumatism (EULAR)) разработаны [3] новые критерии диагностики РА, позволяющие поставить этот диагноз на более ранней стадии (табл. 2). Но, несмотря на современные достижения в изучении этого заболевания, диагностика на ранних этапах РА до сих пор встречает затруднения.

Приводим клиническое наблюдение.
Пациент Б., 38 лет. Впервые обратился к ревматологу с жалобами на боли и отечность в суставах в течение последних 2 мес. Боли преимущественно механического характера (при физической нагрузке, к вечеру) в обоих коленных суставах, правом голеностопном суставе, иногда мелких суставах кистей. Отечность в левом коленном суставе, правом голеностопном суставе. Небольшая утренняя скованность (20–30 мин). Объективно: признаки синовита в левом коленном суставе, правом голеностопном суставе. Других изменений нет. Из лабораторных исследований только общий анализ крови: гемоглобин – 163 г/л, лейкоциты – 6,1×109/л, лейкоформула – без отклонений, СОЭ – 11 мм/ч, тромбоциты – 207×109/л. Рентгенологическое исследование не проведено.
На основании преимущественно механического характера боли, поражения крупных суставов, отсутствия воспалительных изменений в общем анализе крови ревматологом выставлен предварительный диагноз: «Остеоартроз». Но для исключения дебюта других ревматических заболеваний было назначено дополнительное лабораторное и инструментальное обследование: выявление инфекций, передающихся половым путем, протеинограмма, СРБ, РФ, АЦЦП, ЦИК, иммуноглобулины, рентгенография коленных суставов, мелких суставов кистей и стоп.
Хотелось бы обратить внимание на то, что нормальные СОЭ, СРБ, протеинограмма не должны препятствовать постановке диагноза РА, т. к., по данным литературы, в первые 2–3 мес. заболевания эти показатели в норме не менее чем у 50% больных [4]. Пациенту назначен диклофенак 100 мг/сут.
На повторном визите пациент отметил эффективность НПВП (диклофенак) в виде снижения интенсивности болей и небольшого уменьшения отечности в суставах. Дополнительное исследование выявило следующие изменения: протеинограмма – небольшое повышение содержания α1 и α2 глобулинов (5,8 и 13%); незначительное повышение уровня СРБ – до 7,30 мг/л (норма – 0–5 мг/л); незначительное повышение РФ – до 45,10 МЕ/мл (норма – 0–30 МЕ/мл); повышение АЦЦП – до 859 Ед/мл (норма – не более 20 Ед/мл). На рентгенограммах изменений не выявлено.
В соответствии с новыми классификационными критериями РА 2010 г., у пациента насчитывается 6 баллов (артриты 2 крупных суставов, высокоположительный АЦЦП, повышенный уровень СРБ, длительность симптоматики ≥ 6 нед.), что позволяет поставить диагноз «Ранний РА».
Обнаружение АЦЦП в сыворотке крови [5] служит предиктором развития РА у здоровых (ОР 15,9) и у пациентов с ранним недифференцированным артритом; причем наличие высокого титра АЦЦП является прогностически неблагоприятным фактором: маркером тяжелого эрозивного поражения суставов при РА. Это требует раннего назначения базисной терапии с быстрым подбором эффективной дозы [6]. Препаратом первого выбора является метотрексат.
Пациенту дополнительно к терапии диклофенаком назначен метотрексат для подкожного введения 1 р./нед. в дозе 10 мг, рекомендован контроль эффективности и переносимости каждые 3–4 нед., при необходимости – увеличение дозы метотрексата.
Через 2 нед. после начала терапии метотрексатом пациент обратился с жалобами на появившуюся припухлость (рис. 1, 2) и болезненность в мелких суставах кистей. Пациенту был отменен диклофенак, назначен нимесулид (Найз®) 100 мг 2 р./сут после еды.
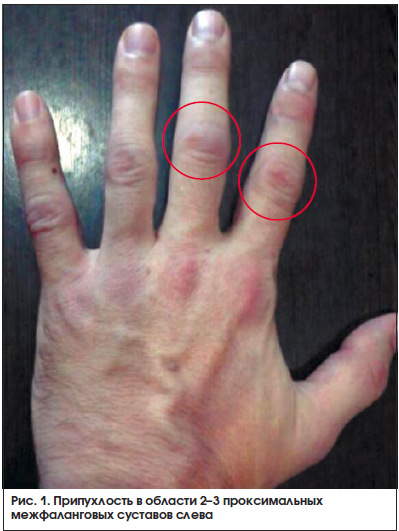
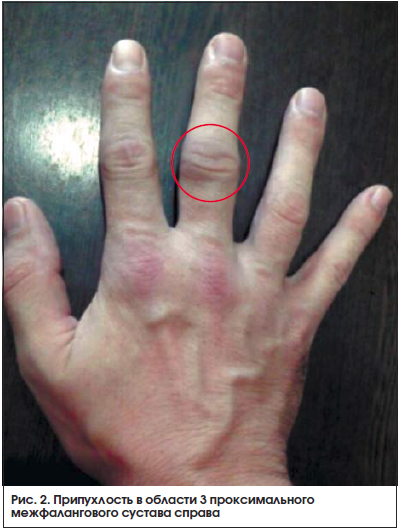
На фоне приема нимесулида через 3 дня пациент отметил положительную клиническую динамику в виде уменьшения отечности, скованности и болезненности в мелких суставах кистей.
Нестероидный противоспалительный препарат (НПВП) нимесулид зарекомендовал себя как препарат с выраженным анальгетическим и противовоспалительным эффектом при различных ревматических заболеваниях, он относится к группе противовоспалительных препаратов с умеренной селективностью [7], за счет чего реже вызывает диспепсию и бессимптомные язвы. Показана высокая эффективность нимесулида не только при РА, но и при подагре, анкилозирующем спондилите, остеоартрозе, энтезитах, бурситах и тендинитах, при острой боли в нижней части спины; при послеоперационном обезболивании [8–10]. Возможно, это связано с наличием центрального анальгетического эффекта в дополнение к основному механизму – блокаде ЦОГ-2 [8]. Таким образом, этот препарат сочетает в себе высокую эффективность с хорошей переносимостью.
Кроме более привычных для врачей вариантов начала РА (симметричный полиартрит с постепенным (в течение нескольких месяцев) нарастанием боли и скованности, преимущественно в мелких суставах кистей; острый полиартрит с преимущественным поражением суставов кистей и стоп, выраженной утренней скованностью) существуют следующие варианты дебюта РА [11]:
− моно- или олигоартрит коленных или плечевых суставов с последующим быстрым вовлечением в процесс мелких суставов кистей и стоп, который и наблюдался в приведенном клиническом случае;
− острый моноартрит крупных суставов, напоминающий септический или микрокристаллический артрит;
− острый олиго- или полиартрит с системными явлениями (фебрильная лихорадка, лимфаденопатия, гепатоспленомегалия). Чаще наблюдают у молодых пациентов (напоминает болезнь Стилла у взрослых);
− палиндромный ревматизм. Характерны рецидивирующие атаки острого симметричного полиартрита суставов кистей, реже – коленных и локтевых суставов, длительностью до нескольких часов или дней с последующим полным выздоровлением;
− рецидивирующий бурсит и теносиновит обычно лучезапястных суставов;
− острый полиартрит у лиц пожилого возраста с множественным поражением мелких и крупных суставов, выраженными болями, диффузным отеком и ограничением подвижности суставов. Получил название «RS3PE-синдром» (remitting seronegative symmetric synovitis with pitting edema – ремиттирующий серонегативный симметричный синовит с подушкообразным отеком);
− генерализованная миалгия, скованность, депрессия, двусторонний синдром запястного канала, похудание. Обычно наблюдают в пожилом возрасте. Напоминает ревматическую полимиалгию. Появление характерных клинических признаков РА отмечают позднее.
При изучении частоты различных вариантов дебюта РА [12] получены следующие данные: у пациентов до 45 лет заболевание чаще начинается с поражения крупных суставов, у лиц старше 45 лет – с мелких суставов. Наиболее часто выявлялись варианты: асимметричные моно- и олигоартрит; симметричное поражение крупных суставов; симметричный артрит мелких суставов кистей и стоп; полиартрит по типу реактивного.
Таким образом, начало РА может иметь разнообразную клиническую картину (поражение не только мелких, но и крупных суставов, моно- и олигоартриты), в дебюте может отсутствовать лабораторная активность (повышение СОЭ, уровня СРБ), поэтому таким пациентам необходимы лабораторное обследование на РФ и АЦЦП, рентгенологическое исследование суставов и динамическое наблюдение у ревматолога.
Источник
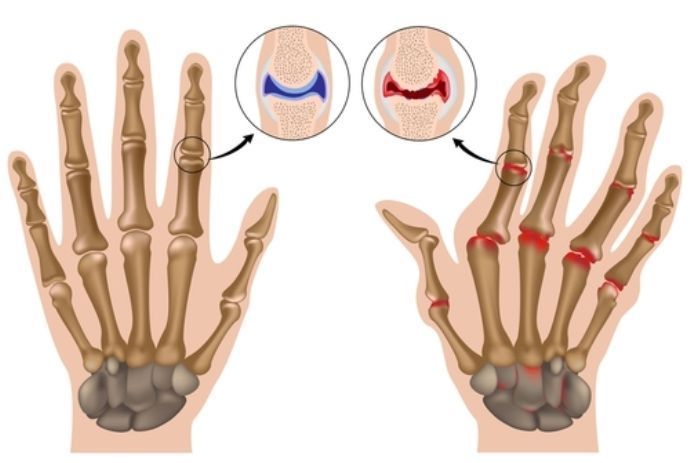
Ревматоидный артрит (РА) — системное заболевание, при котором в периферических суставах и внутренних органах возникает аутоиммунное воспаление. Он может иметь тяжелое течение, ухудшающее качество жизни человека.
Роль ревматоидного артрита в современном обществе
В разных странах мира РА болеют 0,5-2% взрослого населения. Он регистрируется на всех материках, во всех климатических зонах, у людей всех рас и народностей. Это одно из самых распространенных среди хронических и самое частое среди аутоиммунных заболеваний на нашей планете.
Болезнь встречается у людей всех возрастов, но чаще всего – у лиц 35-55 лет. Обострения РА приводят к ограничению трудоспособности, его тяжелое течение – к инвалидности. Это влечет за собой колоссальные экономические потери. Поэтому ревматоидный артрит является не только медицинской, но и социальной проблемой.
Важность ранней диагностики
Ревматоидный артрит имеет постоянно прогрессирующее течение. Ученые установили, что замедлить его может только адекватное лечение, назначенное на ранних стадиях заболевания.
Если есть классическая картина артрита, диагностика не представляет трудностей. Но при отсутствии клинических (характерное изменение кисти, ревматоидные узелки), иммунологических (РФ, АЦЦП в крови), рентгенологических (костные эрозии) признаков диагностировать заболевание довольно сложно. А на ранних стадиях РА они встречаются редко.
Ситуация усугубляется тем, что у ревматоидного артрита нет патогномоничных симптомов (то есть присущих только ему), а его дебют имеет множество вариаций.
Возможные дебюты ревматоидного артрита
- Типичное начало (50% случаев) – постепенное усиление боли и скованности в мелких суставах, длящееся несколько месяцев.
- Сначала долго болит один сустав – коленный или плечевой. Затем в процесс включаются мелкие суставы стоп, кистей.
- Возникает острая боль в одном крупном суставе по типу септического или микрокристаллического артрита.
- Палиндромный ревматизм – кратковременные приступы болей в разных суставах. Они длятся от нескольких часов до нескольких дней и завершаются полным выздоровлением.
- Рецидивирующее воспаление слизистой сумки одного, обычно лучезапястного, сустава (бурсит) или внутренней оболочки сухожилий мышц (тендовагинит).
- Острое воспаление многих суставов у пожилых людей. Они сильно болят, отекают, их подвижность ограничена. Этот симптомокомплекс называется RS3PE-синдром (ремиттирующий симметричный серонегативный синовит с отеком по типу «подушкообразного«).
- Генерализованная полиартралгия по типу ревматической полимиалгии (сильные боли и скованность по утрам в мышцах позвоночника, шеи, плеч, ягодиц, бедер, уменьшающиеся в течение дня).
Что такое критерии диагностики?
Слово «критерий» означает признак, на основании которого проводится оценка чего-либо на соответствие предъявляемым требованиям.
Критерии диагностики — это алгоритм, который позволяет правильно пос
тавить диагноз и обоснованно назначить лечение. Они представляют собой совокупность симптомов, лабораторных и инструментальных данных, характерных для определенного заболевания.
Стандартизированные критерии имеют высокую чувствительность (вероятность выявить болезнь) и специфичность (отсутствие ложноположительных результатов). Эти два параметра измеряются в процентах.
Как разрабатывались критерии ревматоидного артрита?
Впервые они были подготовлены Американской коллегией ревматологов (ACR) в 1956 году и повсеместно применялись около 30 лет. С тех пор в медицине произошло много изменений, например, были идентифицированы новые заболевания – ревматическая полимиалгия, спондилоартропатии, которые раньше считались разновидностью РА. Появилась необходимость в установлении новых рамок диагноза.
Новые критерии были представлены все той же Американской коллегией (к тому времени она была переименована в ассоциацию – ARA) ревматологов в 1987 году. Они состояли из 7 признаков. Наличие у больного 4-х из них подтверждало диагноз. Этот алгоритм отлично себя зарекомендовал и применяется до сих пор, но в него не входит один важный иммунологический показатель – АЦЦП. На тот момент он еще не был открыт.
Работа над последними критериями началась в 2007 году и продолжалась 3 года. Она велась ARAсовместно с Европейской антиревматической лигой. Кроме описания основных признаков болезни, ревматологами были даны дополнительные рекомендации, которые позволяют подтвердить диагноз на любой стадии.
Критерии диагностики РА (1987 г.)
- Скованность в суставах по утрам, сохраняющаяся больше 1-го часа.
- Артрит 3-х и больше суставов — пястнофаланговых, межфаланговых проксимальных, локтевых, голеностопных, коленных, запястья.
- Артрит суставов кистей: запястья, проксимальных межфаланговых, пястнофаланговых.
- Симметричный артрит. Воспаляются одноименные суставы из перечисленных в пункте 2 на обеих руках или ногах.
- Ревматоидные узелки — плотные образования, расположенные под кожей. Они локализуются обычно рядом с суставами на разгибательных поверхностях конечностях.
- Ревматоидный фактор (РФ), определяемый в крови любым из методов.
- Типичные изменения на рентгенограмме: эрозии, околосуставной остеопороз.
Диагноз считается установленным при наличии не менее 4 из 7 признаков. При этом симптомы, указанные в пунктах с 1 по 4, должны сохраняться дольше 6 недель.
Чувствительность критериев 1987 г. составляет 91-94%, специфичность — 89%. Фактически они представляют собой описание классической картины РА. Недостаток этого алгоритма в том, что он не помогает диагностировать болезнь в первые месяцы ее появления. В частности, ревматические узелки и костные эрозии очень редко обнаруживаются на ранней стадии.
Критерии диагностики РА (2010 г.)
Они содержат 4 признака. Каждый из них оценивается по нескольким позициям определенным количеством баллов. Затем подводится итог. Если число баллов равно или больше 6 (максимально — 10), то диагноз считается подтвержденным.
А. Клинические признаки поражения суставов
При объективном исследовании учитывают наличие синовита, который проявляется припухлостью сустава, его болезненностью при пальпации.
По этому пункту пациент может набрать 0-5 баллов:
- 0 — поражен один крупный сустав;
- 1 — поражены от 2 до 10 крупных суставов;
- 2 — поражены 1-3 мелких сустава (крупные не берутся во внимание);
- 3 — поражены 4-10 мелких суставов (крупные не берутся во внимание);
- 5 — поражены больше 10 суставов, из них хотя бы один мелкий.
Какие суставы считаются крупными, а какими мелкими? Чтобы не было разногласий в этом вопросе, американские ревматологи разделили их на 4 категории:
- Суставы исключения — I запястно-пястные, I плюснефаланговые, дистальные межфаланговые. Их изменения характерны для остеоартроза, а не для РА. Поэтому при диагностике последнего они не учитываются.
- Крупные — тазобедренные, локтевые, голеностопные, коленные, плечевые.
- Мелкие — межфаланговые проксимальные, пястно— и плюснефаланговые (кроме I), лучезапястные.
- Другие — не включены ни в одну из первых трех групп, но могут воспаляться при РА (например, акромиально— и грудино-ключичные).
B. Анализы на АЦЦП, РФ (0-3 балла):
- 0 — отрицательные;
- 2 — слабо положительные для АЦЦП или РФ;
- 3 — высоко положительные для АЦЦП или РФ.
АЦЦП — антитела к цитруллинированному пептиду, РФ — ревматоидный фактор. Слабо положительными считаются показатели, которые превышают норму не больше, чем в три раза, высоко положительными – превышающие норму больше, чем в три раза. Если РФ определяется качественным методом (результат – плюс или минус), то результат (+) приравнивается к слабо положительному.
C. Острофазовые показатели (0-1 балл):
- 0 – СОЭ, СРБ в норме;
- 1 – СОЭ, СРБ повышены.
У мужчин в норме СОЭ (скорость оседания эритроцитов) равняется 1-10, у женщин – 2-15 мм/час. Нормальные значения СРБ (С-реактивного белка) – 0-5 мг/л.
D. Продолжительность синовита (0-1 балл):
- 0 – меньше 6 недель;
- 1 – 6 недель и больше.
Дополнительные рекомендации к Критериям 2010 г.
В них указаны 3 группы пациентов, которым может быть установлен диагноз ревматоидного артрита несмотря на то, что у них нет перечисленных признаков. Это:
- Люди, у которых на рентгенограммах имеются эрозии, типичные для РА.
- Больные, давно страдающие РА и в прошлом соответствовавшие критериям.
- Пациенты с ранней стадией РА, которые в ходе наблюдения все больше соответствуют критериям.
Алгоритм 2010 года не требует пересмотра диагноза у тех лиц, которым он был установлен по критериям 1987 года, а используется только для диагностики новых случаев болезни.
Дифференциальная диагностика при РА
Чтобы поставить диагноз ревматоидного артрита, врач должен исключить заболевания, которые также могут сопровождаться синовитом. К ним относятся, прежде всего, другие ревматические болезни:
- подагра;
- болезнь Бехтерева;
- ревматическая полимиалгия;
- системная красная волчанка;
- синдром Рейтера;
- системная склеродермия;
- ревматическая лихорадка;
- болезнь Бехчета;
- псориатический артрит;
- гипертрофическая остеоартропатия;
- фибромиалгия;
- рецидивирующий полихондрит.
Нередко причиной воспаления синовиальной оболочки становится проникновение бактерий или вирусов. Такое наблюдается при:
- бактериальном септическом артрите;
- бактериальном эндокардите;
- вирусном артрите;
- болезни Лайма.
Причиной синовита также могут быть:
- саркоидоз;
- амилоидоз;
- гемохроматоз;
- семейная средиземноморская лихорадка;
- мультицентрический ретикулогистиоцитоз;
- паранеопластический синдром при злокачественных заболеваниях любого генеза.
Иногда для выяснения этиологии синовита требуется проведение различных лабораторных и инструментальных исследований, консультации узких специалистов.
Практическое значение критериев диагностики РА заключается в том, что они позволяют быстро поставить диагноз и начать терапию базисными препаратами.
Раннее применение базисных средств положительно влияет на прогноз заболевания. При поздно начатом лечении и неблагоприятном течении РА приводит к инвалидности и уменьшает продолжительность жизни у женщин на 3 года, у мужчин — на 7 лет.
Источник