Диагностика ревматоидного артрита санкт петербург
Ревматоидный артрит
 Ревматоидный артрит — это хроническое воспалительное заболевание.
Ревматоидный артрит — это хроническое воспалительное заболевание.
- в первую очередь поражение суставов ревматоидным артритом — вовлекаться в процесс может один или сразу много суставов. Воспаление суставов. Воспаляться могут любые суставы: чаще мелкие суставы кистей и стоп, но также коленные, локтевые, тазобедренные, височно-нижнечелюстные суставы, межпозвоночные суставы шейного отдела позвоночника и другие.
процесс прогрессирует с развитием необратимых изменений суставов, то есть скорее всего это заболевание останется на всю жизнь и состояние суставов будет постепенно ухудшаться. Скорость разрушения суставов у каждого пациента различна.
- болезнь ревматоидный артрит периодически обостряется под влиянием климатических условий, переохлаждения, травмы, психо-эмоционального стресса, физической нагрузки, инфекций и сопутствующих заболеваний.
- в ходе заболевания часто происходит поражение внутренних органов – кровеносных сосудов, нервной системы, почек, сердца, легких. Тогда в диагнозе появляется формулировка «ревматоидный артрит с системными проявлениями». Вовлечение других органов также происходит у всех по- разному и в разное время от начала заболевания. Различные осложнения могут возникать на любой стадии заболевания, многие из них обратимы при своевременном и адекватном лечении.
Причины заболевания ревматоидным артритом. Толчком к развитию этого заболевания может быть один из следующих факторов или их сочетание:
- генетическая предрасположенность – риск заболеть ревматоидным артритом увеличен примерно в 4 раза у кровных родственников больных ревматоидным артритом. По наследству передается не само заболевание, а нарушенная реакция иммунной системы на действие инфекционных и других агентов, в ходе которой и развивается артрит.
- инфекционные агенты – выявлено несколько инфекционных агентов, которые могут стать толчком для развития ревматоидного артрита (вирусы краснухи, герпеса, Эпштейна-Барра, ретровирусы, цитомегаловирус, микоплазма и др.). Однако ни один не может стать единственной причиной развития ревматоидного артрита. Они лишь являются пусковым механизмом патологического процесса.
- психо-эмоциональный стресс и чрезмерная физическая нагрузка – роды или аборт, неблагополучие в семейной или социальной сфере, влияние на организм химических, лучевых, токсических факторов – также провоцируют развитие ревматоидного артрита.
Как проявляется ревматоидный артрит? Как распознать ревматоидный артрит? Какие симптомы ревматоидного артрита?
К основным клиническим проявлениям ревматоидного артрита относятся:
- утренняя скованность – ощущение тугоподвижности в пораженных суставах, требующее их «разработки» особенно утром. При множественном поражении суставов это может приводить в период обострения к полной обездвиженности больного, обычно нарастающей со средины ночи и достигающей своего пика к пробуждению больного утром. Часто выраженность утренней скованности соответствует уровню активности воспалительного процесса. Но у небольшого числа пациентов может проявляться незначительно.
- боль и деформация суставов, отечность и ограничение объема движений в пораженных суставах – имеют непостоянный характер и зависят от степени выраженности воспаления и особенно беспокоят при нагрузке. Однако при развитии выраженных разрушений суставов и формировании контрактур ограничения движений носят уже постоянный характер. Особенностью ревматоидного артрита является симметричное поражение суставов (например, мелкие суставы обеих кистей).
- температура, снижение веса, общая слабость – могут появляться в начале заболевания еще до развития типичных изменений в суставах и увеличиваться при обострении болезни.
В ОСНОВЕ РАЗВИТИЯ РЕВМАТОИДНОГО АРТРИТА лежит аутоиммунное воспаление, в результате которого иммунная система из-за нарушения ее функций вместо того, чтобы «нападать» на врагов организма (микробы, вирусы, опухолевые клетки), начинает «атаковать» собственные клетки. Формируется иммунная реакция, приводящая к повреждению собственных тканей или органов. Клетки иммунной системы вырабатывают специфические белки – различные антитела, против собственных клеток организма человека, — аутоантитела. Часть из них называют ревматоидным фактором (РФ) и регулярно оценивают в Вашей крови при взятии анализов не только при уточнении диагноза, но и в ходе лечения. Уровень ревматоидного фактора характеризует активность заболевания и помогает оценить эффективность терапии. При ревматоидном артрите в первую очередь поражаются ткани суставов. У многих людей начальные симптомы артрита бывают очень неопределенными и включают слабость, боли в мышцах и невысокую температуру.
ИЗМЕНЕНИЯ В СУСТАВАХ при ревматоидном артрите являются результатом нескольких процессов:
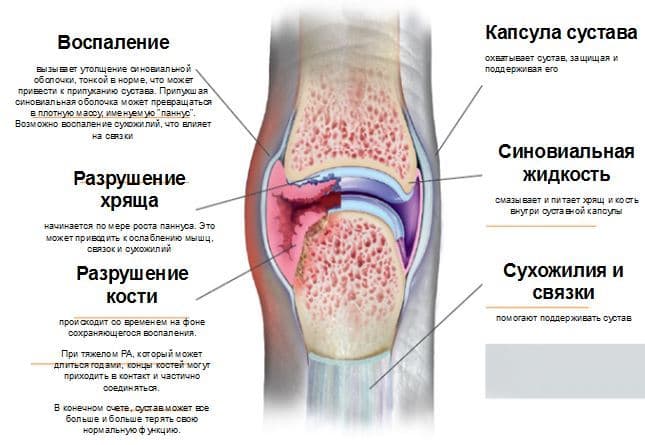
1. Хронический воспалительный процесс приводит к постепенно нарастающему разрушению хряща и костей. Основное разрушение структур сустава при ревматоидном артрите вызывается паннусом – агрессивной тканью, которая начинает разрастаться под воздействием факторов вырабатываемых иммунной системой в полости сустава. Механизм разрушения связан как с механическим давлением растущего паннуса, так и с образованием большого количества разнообразных агрессивных ферментов, «разъедающих» ткани сустава. А в прилежащей костной ткани эти же процессы вызывают разрежение – «околосуставной остеопороз».
2. Под действием большого количества разных веществ, которые вырабатываются клетками иммунной системы и образуются в результате разрушения тканей сустава, начинают изменяться близлежащие мягкие ткани. Происходит постепенная атрофия мышц, формируются контрактуры.
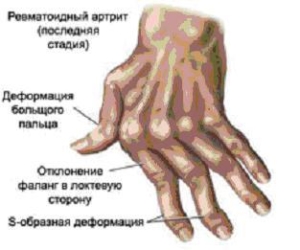
Все это приводит к тем внешним деформациям суставов, которые и являются характерной чертой ревматоидного артрита. Ни при одном другом заболевании суставы так не изменяются. Особенно значительно это происходит в мелких суставах кистей и стоп.
Источник
Ревматоидный артрит (РА) представляет собой хроническое системное заболевание соединительной ткани аутоиммунного характера, приводящее к прогрессирующему поражению синовиальных оболочек суставов по типу симметричного эрозивно-деструктивного полиартрита. Он встречается во всех климатографических зонах примерно у 0,5-1% населения планеты и до 5% среди пожилых людей.
Факторы риска:
- женский пол;
- наличие антигенов HLA;
- возраст 45 лет и старше;
- наследственная предрасположенность;
- наличие сопутствующих заболеваний, таких как врожденные дефекты опорно-двигательного аппарата, носоглоточная инфекция.
Несмотря на то, что ревматоидный артрит в большинстве случаев поражает суставы, это заболевание всего организма. Он может поражать кожу, костно-мышечную систему, легкие и сердце, желудочно-кишечный тракт, почки, кровеносные сосуды, глаза, нервную систему. Именно поэтому РА называют системным заболеванием.
Причины возникновения ревматоидного артрита
Этиология ревматоидного артрита доподлинно неизвестна, но, как и для большинство заболеваний аутоиммунной природы, можно выделить три ключевых фактора или так называемую ревматологическую триаду:
1. Генетическая предрасположенность. Согласно мультифакторной теории ревматоидный артрит может развиваться у лиц с генетической предрасположенностью к данному виду заболеваний вследствие разнообразных воздействий окружающей среды.
2. Инфекционные факторы. Последние исследования позволили выделить ряд инфекционных агентов, способных претендовать на роль этиологического фактора, а именно:
- гепатовирусы – вирус гепатита В;
- парамиксовирусы – вирусы кори, паротита, краснухи и др.;
- герпесвирусы – вирус опоясывающего лишая, простого герпеса, вирус Эпштейна-Барра, цитомегаловирус;
- ретровирусы — HTLV-I (Т-лимфотропный вирус человека типа I);
- парвовирус В19.
3. Пусковые факторы:
- гиперинсоляция;
- переохлаждение;
- эндокринопатии;
- интоксикации;
- стрессы и др.
Патогенез и симптомы ревматоидного артрита
В основе патогенеза данного заболевания лежат глубокие нарушения иммунного ответа с дисбалансом качественного и количественного состава иммунокомпетентных клеток, с нарушением их функциональной активности и кооперации на клеточном уровне, с образованием иммунных комплексов. В результате чего в организме запускается каскад иммуновоспалительных реакций в тканях суставов и внутренних органов. Как и многие аутоиммунные заболевания, течение РА происходит волнообразно.
В клинической картине ревматоидного артрита ведущую роль играет суставной синдром. Развитию артрита предшествует так называемый продромальный период, характеризующийся:
- периодическими болями в суставах, которые усиливаются при изменении атмосферного давления;
- усталостью;
- потерей аппетита, снижением веса;
- повышенной потливостью;
- небольшой анемией;
- субфебрильной температурой тела;
- увеличением СОЭ в крови.
У трети больных в этот период могут наблюдаться утренняя скованность в суставах, проходящая при движении.
Начальная стадия заболевания сопровождается болью в суставах, усиливающейся во время движения, у 2/3 больных – симметричный артрит стоп и мелких суставов кистей. Скованность и боль в утренние часы отличаются высокой интенсивностью, уменьшаясь к вечеру. Начальная стадия РА может длиться в течение нескольких недель и даже месяцев.
При дальнейшем развитии заболевания к вышеперечисленным симптомам добавляется:
- боль при пальпации воспаленных суставов, а также при выполнении даже самых простых действий;
- ограничение подвижности;
- повышение температуры тела в области воспаления;
- отек сустава из-за аккумулирования жидкости в синовиальной полости, утолщения суставной капсулы и синовиальной оболочки, а область вокруг пораженного сустава становится одутловатой;
- узелки на суставе или около него.
Диагностика ревматоидного артрита
Сбор анамнеза и тщательное обследование крайне необходимы для постановки верного диагноза и выбора наиболее грамотной тактики лечения. При подозрении на РА необходимы следующие методы исследования:
1) Общий и биохимический анализ крови. Для данного заболевания характерны лейкопения, анемия, тромбоцитопения. Биохимический анализ крови позволяет оценить уровень электролитов и белков, а также ферменты печени на предмет ее поражения.
2) Маркеры воспаления – С-реактивный белок и скорость оседания эритроцитов (СОЭ). Как правило, они повышены, что является прекрасным индикатором активности заболевания.
3) Иммунологические тесты. В активной фазе больные имеют положительных результат при определении уровня антинуклеарных антител, ревматоидного фактора и других специфических маркеров заболевания.
4) Анализ синовиальной жидкости. Для забора анализа выполняется пункция сустава. Тест дает возможность выявить характерные для воспаления сустава лейкоциты.
5) Рентгенологическое обследование. Снимки позволяют увидеть типичные изменения хрящевой и костной ткани и обнаружить другие повреждения суставов.
6) МРТ – магнитно-резонансная томография. Позволяет выявить патологические изменения в костной и хрящевой тканях до появления видимых изменений на рентгене.
7) УЗИ дает возможность увидеть скопление жидкости внутри сустава.
8) Радиоизотопное исследование заключается во введении содержащего радиоактивные изотопы вещества, благодаря чему можно сделать выводы о наличии поражения сустава.
9) Артроскопия. В сустав вводят тонкую трубку с камерой. Полученное в ходе этого эндоскопического исследования изображение позволяет досконально исследовать состояние сустава.
10) Денситометрия. Она дает информацию об уменьшении плотности костной ткани, что может являться симптомом остеопороза, который встречается у больных ревматоидным артритом достаточно часто.
Врач, опираясь на полученную от пациента информацию, делает вывод о необходимости проведения тех или иных видов исследования.
Лечение ревматоидного артрита
Лечение больных РА направлено на подавление прогрессирования процесса воспаления, предупреждения ранней инвалидизации, профилактику обострений и восстановление функционирования суставов. Именно поэтому оно должно быть комплексным и проводиться исключительно квалифицированными специалистами.
Современный подход к терапии РА включает в себя прием лекарственных препаратов, физиотерапию, лечебную физкультуру и другие методы лечения. Лечение начинают с нестероидных противовоспалительных препаратов (НПВП).
При высокой активности заболевания и наличии поражения внутренних органов, либо в случае недостаточно высокой эффективности НПВП в программу лечения ревматоидного артрита включают глюкокортикостероидные препараты. При агрессивном течении РА, наличии внесуставных проявлений отдается предпочтение цитотоксическим иммунодепрессантам.
В острой фазе ревматоидного артрита для подавления болевого синдрома пациентам рекомендуют изометрические упражнения, правильную укладку суставов, контролируемый покой, а также проведение лечебных упражнений для здоровых суставов.
В подострой фазе проводятся упражнения на улучшение координации движений и изометрические упражнения, физиотерапия.
В хронической фазе больному рекомендуется лечебная физкультура, массаж, водные процедуры, грязелечение.
Важно понимать, что при своевременном обращении к врачу прогноз лечения ревматоидного артрита будет положительным. В большинстве случаев удается добиться стойкой ремиссии. В отсутствии правильного и своевременного лечения суставы будут деформироваться, будет ухудшаться качество жизни, повышаться вероятность инвалидности.
Рекомендации по профилактике РА
1. Увеличение физической активности. Правда выбирать упражнения следует только по согласованию с лечащим врачом, чтобы не навредить своему здоровью.
2. Защищать суставы и не подвергать их чрезмерным нагрузкам во время любой работы.
3. Смена периодов активности и покоя в течение дня. Не следует находиться слишком долго времени в одной позе. При длительной сидячей работе разминайте суставы каждый час.
4. Стремитесь к здоровому образу жизни. Разнообразьте свой рацион, следите за своим весом, откажитесь от вредных привычек.
5. Регулярно проходите профилактические осмотры у специалистов и незамедлительно обращайтесь к врачу при появлении первых симптомов заболевания.
Источник
Ревматоидный артрит (РА) — хроническое воспалительное заболевание суставов неизвестной этиологии, имеющее разнообразное клиническое течение, характеризующееся прогрессирующей деструкцией синовиальных суставов с деградацией хряща и кости.
Пик начала заболеваемости приходится между 45-65 годами, встречается в 2-3 раза чаще у женщин. При несвоевременном или неадекватном лечении около 30% пациентов становятся нетрудоспособными в течение первых 10 — ти лет заболевания.
Причины заболевания
Генетическая (наследственная) предрасположенность, инфекции — вирусы паротита, кори, гепатита В, герпеса. Пусковым фактором развития заболевания может послужить — переохлаждение, гиперинсоляция (солнечные лучи), интоксикация, эндокринная патология, стрессы и т.д.
Патогенез
В норме иммунная система человека продуцирует антитела (белки), которые помогают бороться организму, разрушать вирусы, бактерии и другие чужеродные вещества. При ревматоидном артрите иммунная система вырабатывает антитела против здоровых клеток и тканей собственного организма, они называются аутоантителами («ауто» — свои собственные). При артрите возникает воспаление внутри сустава: синовиальная оболочка утолщается, что может привести к припуханию сустава. Припухшая синовиальная оболочка превращается в плотную массу, именуемую «паннус». По мере роста «паннуса» начинает повреждаться суставной хрящ, что приводит к ослаблению мышц, связок и сухожилий. На фоне сохраняющегося воспаления происходит разрушение костей, формирующих сустав. При тяжелом РА, дистальные отделы костей могут приходить в контакт и частично соединяться, вызывая так называемый анкилоз, при котором сустав начинает терять свою функцию. Могут формироваться стойкие деформации (так называемые — «бутоньерка», «лебединая шея»), снижается функциональная способность пациента и его качества жизни.
Клиническая картина
РА характеризуется симметричными артритами (припухлость, болезненность, покраснение, локальное повышение температуры) мелких суставов, чаще кистей и стоп, также могут поражаться крупные суставы. Характерна симметричность поражения, суставные боли покоя. Утренняя скованность больше часа, общая утомляемость, недомогание. Возможно повышение температуры до субфебрильных цифр.
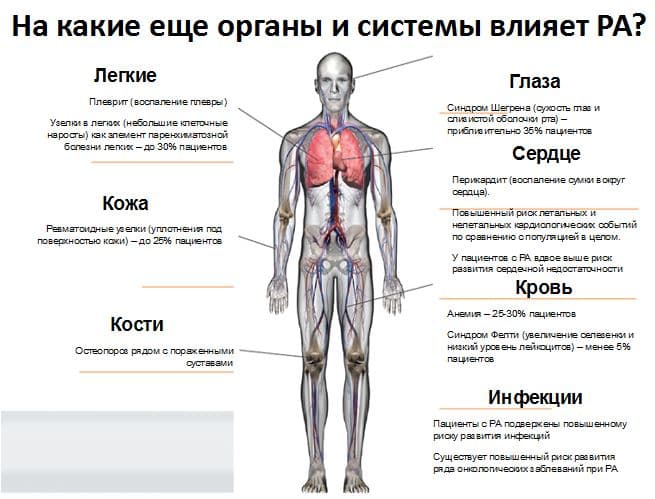
При РА могут поражаться внутренние органы (почки, легкие, печень, селезенка). Развивается плеврит (воспаление плевры), у 30% пациентов могут возникать ревматоидные узелки в легких. До 25% пациентов, страдающих РА, могут иметь подкожные ревматоидные узелки (уплотнения под поверхностью кожи), как правило, располагающиеся на сгибательных поверхностях суставов. Формируется остеопороз костей рядом с пораженными суставами. У примерно у трети пациентов, страдающих РА, развивается сухость слизистой глаз и ротовой полости. Это состояние именуется синдромом Шегрена. У данных пациентов может быть поражение сердца в виде перикардита — воспаления сердечной сумки. В целом, все пациенты, страдающие РА, имеют риск сердечно-сосудистых событий в два раза выше в сравнение с пациентами, не имеющими данного заболевания. В 25-30% случаев РА развивается анемия, а у менее 5% пациентов, развивается синдром Фелти (увеличение селезенки и низкий уровень лейкоцитов). Следует отметить, что пациенты с РА подвержены повышенному риску развития инфекций. Осложнениями ревматоидного артрита могут быть остеопороз (снижение минеральной плотности костной ткани и как исход данного состояния — перелом), вторичный остеоартроз (дегенеративные изменения сустава), нестабильность шейного отдела позвоночника, системный атеросклероз.
Диагностика ревматоидного артрита
Диагноз ставится врачом-ревматологом.
Основанием для постановки такого диагноза являются следующие симптомы:
- жалобы пациента (на утреннюю скованность более 1 часа, характерный суставной синдром);
- наличие припухлости суставов, которые сохраняются в течение 6 недель и более;
- данные лабораторных анализов (клинический анализ крови и СОЭ, титр С-реактивного белка, ревматоидного фактора, антител к циклическому цитрулиновому пептиду);
- данные УЗИ либо МРТ суставов (если это необходимо врачу на ранней стадии заболевания);
- ренгенография суставов.
Лечение
Все пациенты, страдающие РА, должны наблюдаться и лечиться только у ревматолога. Задержка терапии на 12 месяцев значительно снижает вероятность благоприятного прогноза данного заболевания. Если диагноз РА не вызывает сомнений, назначаются базисные противоревматологические препараты (БПРП). Препаратом выбора во всем мире является метотрексат. Данная терапия сдерживает болезнь, предотвращает костные деформации, улучшает качество жизни пациентов и прогноз заболевания. Также используются такие препараты как лефлуномид (арава), сульфасалазин, гидроксихлорохин. Выбор препарата определяет только врач-ревматолог индивидуально для каждого пациента с учетом степени активности заболевания, сопутствующей патологии, переносимости и эффективности предыдущей терапии. Лечение БПРП проводится неопределенно долго, иногда пожизненно, с целью предотвращения прогрессирования и сдерживания заболевания, поддержания ремиссии либо низкой активности болезни. В отдельных случаях, при высокой активности болезни, тяжелом течении заболевания, невозможности, по ряду причин, приема высоких адекватных доз БПРП врач-ревматолог может назначить глюкокортикостероидные препараты (ГКС), которые обладают мощным и быстрым противовоспалительным эффектом. В случае неэффективности, плохой переносимости БПРП, наличия факторов риска неблагоприятного прогноза РА принимается решение по назначению пациенту генно-инженерных биологических препаратов (ГИБП). Эффективность и переносимость данной терапии оценивает врач-ревматолог, он же определяет ее длительность. Помимо медикаментозных методов терапии пациенты, страдающие РА, обязаны ежедневно выполнять лечебную физкультуру (ЛФК), которая не противопоказана даже при высокой активности заболевания. Начать выполнять ЛФК пациент может в группе или индивидуально с инструктором, а потом продолжить самостоятельно в домашних условиях. Пациентам с РА вне активности заболевания, также показаны различные методы физиотерапии, массаж пораженных конечностей, гидротерапия — ванны, душ и т.д.
На поздних стадиях заболевания при неадекватной либо поздней терапии, при агрессивном течении болезни иногда необходимы хирургические методы лечения, восстанавливающие функцию конечностей. Видами хирургической коррекции при РА являются — синовэктомия (удаление синовиальной оболочки пораженного сустава), реконструктивные операции на костях, связках, сухожилиях крупных и мелких суставов (пластика), а также эндопротезирование.
В Клинике высоких медицинских технологий им. Н. И. Пирогова при подозрении на РА пациенты после осмотра врача-ревматолога могут пройти полное обследование , включая все лабораторные тесты, Rg суставов, при необходимости МРТ суставов и другие методы исследования внутренних органов при наличии показаний. Ревматолог назначит адекватную терапию и в последующем будет осуществляться оценка эффективности и переносимости лечения, динамическое наблюдение за пациентом. Также в нашем учреждении пациенты могут получить консультацию физиотерапевта и врача ЛФК, и пройти при наличии показаний и отсутствии противопоказаний различные виды физиолечения, массажа и т. д. После квалифицированной консультации ортопеда-травматолога совместно с ревматологом и врачами других специальностей пациентам, с учетом показаний к оперативному лечению суставов, выполняются различные виды оперативных вмешательств.
Источник