Дифференциальная диагностика артрита и подагры
Рубрики: Ревматология
Подагра — системное тофусное заболевание, развивающееся в связи с воспалением в месте отложения кристаллов моноурата натрия (МУН) у лиц с гиперурикемией (ГУ), обусловленной внешнесредовыми и/или генетическими факторами.
ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ
Необходимо подчеркнуть значение для дифференциального диагноза тщательного анализа анамнеза, предшествующих событий и характера артрита, суммированных в табл. 1.
Тем не менее необходимо помнить, что впервые возникший артрит I плюснефалангового сустава (ПФС) может наблюдаться при инфекциях мягких тканей, бурсите большого пальца стопы, остеоартрозе с острым воспалением, саркоидозе, псориатическом артрите, псевдоподагре и других состояниях.
Причины острого моноартрита пястнофалангового сустава первого пальца:
Частые причины:
— микрокристаллические артриты (МУН, пирофосфат кальция, гидроксиапатиты, оксалаты кальция);
— травма;
— гемартроз;
— септический артрит;
— остеоартроз;
— остеомиелит;
— асептический некроз кости.
Возможные причины:
— реактивные артриты;
— саркоидоз;
— ювенильные артриты;
— РА;
— псориатический артрит;
— гемоглобинопатии;
— остеосаркома.
Редкие причины:
— синдром Бехчета;
— средиземноморская лихорадка;
— интермиттирующий гидрартроз;
— вилолезионодулярный синовит;
— рецидивирующий полихондрит;
— синовиома;
— синдром Стилла;
— метастазы опухолей в синовиальную оболочку.
ТРАВМАТИЧЕСКИЙ АРТРИТ
Наибольшее сходство с подагрой по остроте воспалительных проявлений имеют септический и особенно травматический артриты, хотя частота встречаемости их значительно ниже по сравнению с подагрой. В случае травматического артрита выяснение провоцирующего фактора может лишь частично помочь в постановке правильного диагноза, так как и при подагре зачастую наблюдается хронологическая связь с травмой, что и объясняет обращение пациентов в первую очередь к травматологу или хирургу. Рентгенологическое исследование дистальных отделов стоп может оказаться неинформативным, поскольку при первом приступе подагрического артрита еще не бывает характерного рентгенологического симптома «пробойника» (будет обсуждаться далее). Уровень мочевой кислоты в момент приступа также может не превышать лабораторную норму, что объясняется перераспределением уратов в крови с преципитацией их в кристаллы. В данном случае практически единственным методом для верификации диагноза является пункция пораженного сустава. В классических случаях в пользу травматического артрита будет свидетельствовать выявление гемартроза. При отсутствии примесей крови необходимо оценить уровень воспалительной реакции, что может быть затруднено из-за небольшого количества синовиальной жидкости, полученной из этого сустава. Однако для выявления кристаллов МУН достаточно получить минимальное количество жидкости (не более капли). Дополнительным фактом, свидетельствующим в пользу подагрического артрита, может быть довольно быстрое купирование последнего НПВП, особенно в начале болезни.
СЕПТИЧЕСКИЙ АРТРИТ
Септический артрит клинически сходен с подагрическим и также характеризуется развитием гиперемии, гипертермии, боли, отечности и нарушений функции сустава. Септический артрит сопровождается лихорадкой, повышением СОЭ, лейкоцитозом, что не характерно для подагры или наблюдается при позднем хроническом полиартикулярном ее течении. Причинами септического артрита могут быть внутрисуставные инъекции лекарственных препаратов при ревматоидном артрите (РА) и остеоартрозе (ОА), а также иммуносупрессия.
Подагра и септический артрит могут развиться у одного больного, поэтому при обнаружении бактерий в синовиальной жидкости следует исследовать ее и на наличие кристаллов МУН.
ПИРОФОСФАТНАЯ АРТРОПАТИЯ
Пирофосфатная артропатия (ПАП) — разновидность микрокристаллических артропатий. Развивается преимущественно у лиц пожилого возраста (обычно не моложе 55 лет), примерно одинаково часто у мужчин и женщин. Клинические и рентгенологические различия подагры и ПАП суммированы в табл. 2. Описаны случаи обнаружения обоих видов кристаллов у одного больного. В 90 % случаев при ПАП поражаются коленные, плечевые суставы и мелкие суставы кистей. Примечательно, что начало подагры с артрита коленных суставов не является казуистикой, особенно при наличии травм в анамнезе, и наоборот, встречается псевдоподагра с вовлечением ПФС. Вовлечение мелких суставов кистей при подагре наблюдается чаще на поздней стадии болезни, а плечевые суставы можно считать суставами «исключения» даже на поздней стадии.
Для верификации диагноза на ранней стадии ключевым моментом является поляризационная микроскопия синовиальной жидкости, что позволяет выявить кристаллы пирофосфата кальция. На более поздних стадиях ПАП появляется характерная рентгенологическая картина: хондрокальциноз, чаще менисков, но также и суставного хряща.
ОСТРЫЙ КАЛЬЦИФИЦИРУЮЩИЙ ПЕРИАРТРИТ
Эпизоды боли и воспаления в суставах, в том числе и в области ПФС I пальца, могут отмечаться при остром кальцифицирующем периартрите. Наиболее часто поражаются крупные суставы: тазобедренные, коленные, плечевые. Депозиты аморфных гидроксиапатитов, формирующиеся в острой стадии в связках или суставной капсуле, в дальнейшем могут исчезать, а затем вновь появляться, вызывая повторные атаки артрита. Чаще кальцифицирующий периартрит встречается у женщин либо у пациентов с уремией, находящихся на гемодиализе.
КЛАССИФИКАЦИОННЫЕ КРИТЕРИИ ПОДАГРЫ
Для диагностики подагры рекомендуются критерии, одобренные ВОЗ в 2000 г. Рассмотрим значение различных признаков болезни в диагностическом процессе.
A. Выявление кристаллов уратов в синовиальной жидкости*.
B. Верификация кристаллов при подозрении на тофусы*.
C. Анализ 12 клинико-лабораторных признаков (для диагноза необходимо не менее 6):
1. Максимальное воспаление сустава в первый день.
2. Наличие более чем одной атаки артрита.
3. Моноартрит.
4. Покраснение суставов.
5. Боль и воспаление ПФС I пальца.
6. Асимметричное воспаление ПФС.
7. Одностороннее поражение тарзальных суставов.
8. Подозрение на тофусы.
9. Гиперурикемия.
10. Асимметричное воспаление суставов.
11. Субкортикальные кисты без эрозий при рентгенологическом исследовании.
12. Отсутствие микроорганизмов в культуре синовиальной жидкости.
КЛИНИЧЕСКАЯ КАРТИНА ПОДАГРИЧЕСКОГО АРТРИТА
Классический подагрический артрит: острая, внезапно начинающаяся, как правило, в ночные или утренние часы, боль в области плюснефалангового сустава I пальца.
Острая атака с быстрым развитием выраженной боли и припухлости сустава, которые достигают максимума в течение 6–12 ч, является высокодиагностическим признаком для подагры, особенно когда она сопровождается эритемой кожи (рис. 1).
Артрит этой локализации может возникать и при других заболеваниях, тем не менее наличие таких типичных признаков, как выраженные гиперемия и припухлость в сочетании с резкой болезненностью в ПФС I пальца, заставляет клиницистов думать именно о подагрическом артрите.
Характерны провоцирующие факторы: прием алкоголя, обильное потребление мясной и жирной пищи, посещение бани (гиповолемия), операции, микротравмы, связанные с длительной нагрузкой на стопу или вынужденным положением (нахождение за рулем, в самолете и др.).
ТИПИЧНЫЕ ОШИБКИ
Сочетание артрита с высоким уровнем мочевой кислоты в крови облегчает диагностику. Но, как показывают наши наблюдения, диагноз подагры устанавливают только на 7–8-й год болезни. Связано это прежде всего с особенностью течения подагрического артрита, особенно в начале болезни: довольно быстрое купирование артрита даже без лечения, быстрое облегчение боли при применении нестероидных противовоспалительных препаратов (НПВП) либо анальгетиков. Имеют значение характерологические особенности больных: крайне низкий уровень комплайентности, что отчасти обусловлено половым диморфизмом болезни: подагрой страдают в основном мужчины социально активного возраста (45–50 лет).
Кристаллы МУН. Независимым и достаточным признаком для диагностики подагры является выявление кристаллов МУН в наиболее доступных для исследования средах — синовиальной жидкости. Формирование кристаллов МУН и возникающее в ответ воспаление составляют патогенетическую суть болезни. Изучение феномена формирования кристаллов МУН показало их уникальность и облигатность для подагры. Их обнаружение — абсолютная достоверность диагноза (рис. 2а).
Тофусы. Кристаллы МУН, являясь следствием ГУ, откладываются в виде депозитов, называемых тофусами. Как правило, микродепозиты обнаруживаются во многих органах и тканях, а в случае хронического течения подагры образуются и макротофусы.
Тофус описывается морфологами как своеобразная гранулема, состоящая из кристаллических масс, окруженных инфильтратом из воспалительных клеток (рис. 2б). Белки, липиды, кальций, полисахариды также являются компонентами тофуса. Наиболее известны подкожные тофусы, так как они легко обнаруживаются. Чаще они локализуются в области пальцев стоп и кистей, коленных суставов, на локтях и ушных раковинах. Такие же депозиты образуются в почках, сердце, суставах, в структурах позвоночника. Наконец, недавно нами был обнаружен феномен отложения кристаллов МУН в слизистой оболочке желудка.
Наиболее доступна для исследования синовиальная жидкость, при этом кристаллы могут обнаруживаться даже в невоспаленных суставах. Для выявления кристаллов используется поляризационная микроскопия. Кристаллы МУН обладают двойным лучепреломлением, имеют игловидную форму, голубую или желтую окраску в зависимости от расположения по отношению к лучу; размер их может варьировать от 3 до 20 мм. В целом, несмотря на межлабораторные различия, чувствительность и специфичность этого метода оцениваются как высокие.
РЕНТГЕНОЛОГИЧЕСКИЕ ОСОБЕННОСТИ ПОДАГРИЧЕСКОГО АРТРИТА
Диагноз подагры основывается на клинических данных, на ранних стадиях болезни рентгенологическое исследование пораженных суставов малоинформативно. Достаточно хорошо известен рентгенологический феномен, типичный для поздней подагры, — симптом «пробойника». Впервые этот феномен описан в 1896 г. Huber как дефект субхондральной кости, диаметром 5 мм и больше, располагающийся в медиальной части основания диафиза или в головке фаланги, чаще первого плюснефалангового сустава. По мере накопления опыта стало ясно, что чаще наблюдается обратная ситуация, когда у больных подагрическим артритом рентгенологические изменения не обнаруживаются.
При разработке классификационных критериев подагры было показано, что субкортикальные кисты без эрозий обнаруживались у 11,9 % больных подагрой и у 1–3,4 % больных псевдоподагрой, РА и септическим артритом. Тем не менее, несмотря на низкую чувствительность и специфичность, этот рентгенологический признак был включен в клинико-лабораторный перечень критериев подагры.
Обсуждая симптом «пробойника», необходимо отметить ряд моментов, определяющих значимость его выявления. Во-первых, патоморфологическим субстратом этого рентгенологического феномена является внутрикостный тофус (впечатление о кистозном образовании создается из-за того, что кристаллы МУН не задерживают рентгеновских лучей). Выявляя «пробойник», мы определяем стадию болезни как хроническую тофусную. Общепринято считать тофусы любой локализации прямым показанием для начала противоподагрической терапии.
На основании собственных исследований нами был сделан вывод, что симптом «пробойника» у больных первичной подагрой является поздним признаком, ассоциируется с длительным течением болезни и хроническим артритом.
Ранним рентгенологическим признаком при подагре является обратимое диффузное утолщение мягких тканей во время острой атаки. При этом может быть обнаружен транзиторный локальный остеопороз. С течением болезни может возникать костная деструкция. Вначале может образовываться небольшая краевая эрозия в виде раковины или скорлупки с нависающими костными краями, с подчеркнутыми контурами. Последнее очень типично для эрозий при подагре в отличие от таковых при ревматоидном артрите, туберкулезе, саркоидозе, сифилисе, лепре. Эрозии могут обнаруживаться как в самом суставе, так и вне суставов. При внутрисуставной локализации тофусов чаще повреждаются края суставов. В дальнейшем деструктивные изменения распространяются на центральные отделы сустава. Внесуставные эрозии обычно локализуются в кортикальном слое метамифизов и диафизов костей. Часто внесуставные эрозии связаны с прилежащим мягкотканным тофусом и определяются в виде округлых или овальных краевых дефектов костной ткани с выраженными склеротическими изменениями в основании эрозии. Если лечение не проводится, описанные изменения увеличиваются в размерах, захватывая более глубокие слои костной ткани и напоминая «крысиные укусы». Типичны асимметричные эрозии с разрушением хряща; редко формируется костный анкилоз.
Подагрический «пробойник» на рентгенограмме (рис. 3) выглядит как киста, близко прилежащая к краю кости, обрамленная четким склеротическим венчиком. На самом деле это образование истинной кистой не является, так как содержит кристаллы МУН. В случае отложения в тофусных структурах кальция могут выявляться рентгенопозитивные включения, которые иногда стимулируют хондромы. Ширина суставной щели пораженных суставов обычно остается нормальной вплоть до поздних стадий заболевания. По мнению ряда авторов, эти изменения могут имитировать остеоартроз. По нашему мнению, чаще в таких случаях имеют место оба заболевания.
При хронической подагре могут быть выявлены выраженные пролиферативные периостальные изменения, что отражает реакцию периоста на прилежащие мягкотканные тофусы. Типичными местами таких изменений являются первые ПФС, суставы предплюсны и коленные суставы.
РЕВМАТОИДНЫЙ АРТРИТ
В ряде случае дифференциальная диагностика подагры проводится с РА. Моноартикулярное начало РА с изолированным поражением коленного и локтевого сустава может имитировать подагрический артрит. Однако эта клиническая ситуация обычно больших трудностей не вызывает. При получении достаточного количества синовиальной жидкости из крупного сустава возможно проведение не только поляризационной микроскопии для поиска кристаллов, но и полноценного анализа, включающего определение ревматоидного фактора (РФ). В случае недоступности анализа синовиальной жидкости дополнительным критерием могут служить результаты применения НПВП или глюкокортикоидов (внутрисуставно). Это лечение обычно полностью купирует подагрический артрит в отличие от ревматоидного.
Часто встречается ситуация, когда позднюю полиартикулярную форму подагры с вовлечением мелких суставов путают с РА. Однако для РА характерно симметричное поражение суставов с воспалением проксимальных межфаланговых, лучезапястных, височно-нижнечелюстных суставов, шейного отдела позвоночника, тогда как для подагры — несимметричность воспаления суставов кистей даже на поздней стадии болезни, тенденция к преимущественному поражению суставов нижних конечностей. Ульнарная девиация и амиотрофия кистей наблюдаются лишь в единичных случаях при подагре в отличие от PA. При обоих заболеваниях образуются подкожные узелки, которые бывает довольно сложно различить. Рентгенологически для РА характерны краевые костные эрозии, а для подагры — симптом «пробойника». Лабораторные тесты, морфологические исследования узелков, определение РФ и уровня МК в крови помогают окончательно разрешить диагностические трудности. Сочетание РА и подагры — казуистика, так как синовиальная жидкость больных РА ингибирует кристаллообразование.
ОСТЕОАРТРОЗ
ОА и подагра могут сочетаться у одного больного, особенно пожилого возраста. В процесс микрокристаллического воспаления могут вовлекаться узлы Гебердена и Бушара. Изменения синовиальной жидкости при ОА характеризуются слабовыраженным воспалением, могут выявляться отличающиеся от МУН кристаллы, они состоят из жидких липидов и пирофосфатаз кальция.
ПСОРИАТИЧЕСКАЯ АРТРОПАТИЯ
Серьезные трудности вызывает дифференциальная диагностика подагры с псориатической артропатией. Для последней характерно поражение дистальных межфаланговых суставов, хотя могут воспаляться любые суставы. Сходными могут быть рентгенологические изменения суставов (за исключением классической картины «карандаша в стакане» и «пробойника»). Главным признаком, заставляющим проводить диагностический поиск, является ГУ, нередко сопровождающая псориатический артрит и являющаяся косвенным признаком активности кожных проявлений. Следует помнить, что даже при наличии кожного псориаза окончательный диагноз поражения суставов устанавливается после исследования синовиальной жидкости на кристаллы. В нашей практике встречалось сочетание кожного псориаза и подагры, подтвержденной выявлением кристаллов.
СИНДРОМ РЕЙТЕРА
Синдром Рейтера так же, как и подагра, поражает в основном лиц мужского пола, при этом воспаляются суставы нижних конечностей, чаще крупные, но также и мелкие суставы стоп. Отличительными особенностями синдрома Рейтера являются конъюнктивит и уретрит, предшествующие артриту. В этой ситуации верифицировать диагноз помогают тщательный сбор анамнеза и исследование синовиальной жидкости.
АНКИЛОЗИРУЮЩИЙ СПОНДИЛОАРТРИТ
Достаточно часто приходится разграничивать подагру и анкилозирующий спондилоартрит (АС). Это связано с тем, что для данных заболеваний характерна схожесть ряда признаков, а именно: мужской пол, частое вовлечение суставов нижних конечностей, моноартрит, внезапное возникновение артрита. Тем не менее клиническая картина АС имеет свои особенности. Это боли в позвоночнике со скованностью и ограничением экскурсии грудной клетки, ночные боли в нижней части спины с иррадиацией в ягодицы, большая длительность артрита (от нескольких недель до месяцев). Рентгенологическое исследование показывает наличие сакроилеита. Помогает в диагностике АС определение HLA-B27, выявляемого почти у 90 % пациентов.
* Критерии А и В (выявление кристаллов) являются самостоятельными.↑
Источник
Микрокристаллические артриты, подагра. Артриты при лекарственной болезни, при метаболических нарушениях, при заболеваниях системы крови, при саркоидозе.
Микрокристаллические артриты, подагра. Артриты при лекарственной болезни, при метаболических нарушениях, при заболеваниях системы крови, при саркоидозе.
Микрокристаллические артриты
Сопровождаются выпадением различных кристаллов в синовиальную полость, импрегнацией суставных тканей и нередко развитием РеА.
Подагра – системное тофусное заболевание, развивающееся в связи с воспалением в местах отложения кристаллов моноурата натрия у лиц с гиперурикемией, обусловленное внешними и/или генетическими факторами.
Подагра возникает вследствие различных нарушений метаболизма мочевой кислоты (синтеза и/или выведения), приводящих к стойкому повышению ее уровня в крови – гиперурикемии. Европейская лига по борьбе с ревматизмом рекомендует считать гиперурикемией уровень мочевой кислоты выше 0,36 ммоль/л. Стойкая многолетняя гиперурикемия является обязательным и главным условием развития подагры. Она достигает максимальной выраженности уже к 25 годам. Однако средний возраст начала заболевания составляет 47 лет, т. к. для развития первичной подагры, как правило, необходимо сочетание гиперурикемии с такими приобретенными факторами, как употребление в пищу большого количества продуктов, содержащих много пуринов; избыточная масса тела.
Выделяют первичную и вторичную подагру (гиперурикемию).
Первичная подагра преобладает у мужчин. Для нее типичны острые атаки подагрического артрита. Обострение провоцируется перееданием, приемом алкоголя, травмой, стрессовой ситуацией. Острая подагрическая атака развивается внезапно, чаще ночью или рано утром, возникает резкая боль в одном суставе, как правило, нижней конечности. Боль быстро, в течение нескольких часов, нарастает до нестерпимой, появляется выраженная припухлость пораженного сустава с покраснением кожи над ним. Движения в воспаленном суставе становятся практически невозможными, как и опора на пораженную конечность. Боль значительна и без движений, нередко ее усиление вызывает даже легкое касание сустава одеялом. Боль, отек сустава и гиперемия кожи над ним могут быть резко выраженными. Воспалительный отек, выходящий за пределы пораженного сустава, напоминает флегмону (рис. 1). Температура тела повышается до 38–39 °С.
Длительность атаки без лечения варьирует от 1 до 10 дней. Заканчивается полным обратимым развитием всех симптомов за несколько дней.
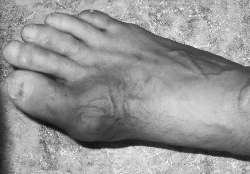
Рис. 1. Острый артрит при подагре
Для первой атаки подагры типичны моноартрит и преимущественное поражение суставов большого пальца стопы (как плюсне-фалангового, так и межфалангового), а также голеностопных и коленных суставов. Менее типичным считается воспаление локтевых, лучезапястных суставов и суставов кисти, и очень редким – поражение плечевых, тазобедренных суставов и др.
Особенностью подагры у женщин является более частое поражение во время первой атаки суставов кистей (у одной трети больных).
Межприступная подагра и рецидивирующий подагрический артрит. В отсутствие лечения подагры повторный приступ обычно развивается в течение первого года. Для него характерно сокращение продолжительности бессимптомного периода. Приступы становятся более тяжелыми, затрагивают новые суставы, иногда имеют полиартикулярный мигрирующий характер; отмечается воспаление периартикулярных тканей, образование единичных тофусов в тканях, обычно безболезненных.
В дальнейшем отмечаются учащение приступов, вовлечение новых суставов, хронизация суставного процесса (этап «тофусного артрита» с дефигурацией, ограничением подвижности сустава, подвывихами пальцев, контрактурами).
Хроническая тофусная подагра характеризуется образованием тофусов в тканях организма: суставах, сухожилиях, мышцах, ушных раковинах, легких и др. Тофусы могут образовываться также в почках, головном мозге, сердце. В последнем случае возможно изменение клапанов сердца и формирование подагрического порока сердца.
Тофусы – это скопления кристаллов моноурата натрия (солей мочевой кислоты), окруженные соединительной тканью и имеющие вид узелков. Это «подагрические печати» заболевания, которые свидетельствуют о его длительности и, как правило, о высокой степени гиперурикемии. В типичных случаях тофусы локализуются в хрящах ушных раковин (рис. 2), но никогда (!) – в мочках ушей.
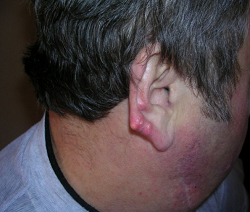
Рис. 2. Тофус в области ушной раковины
Также тофусы часто располагаются в области ахилловых сухожилий, локтевых суставов, иногда – у крыльев носа. Форма их чаще всего округлая, размеры колеблются от 2–3 мм до 3–5 см. Цвет – белый или желтовато-белый. Возможно размягчение тофусов, формирование свищей с выделением пастообразной белой массы. Описываются случаи необычной локализации тофусов (сердце, склеры, конъюнктивы и т. д.).
Прооперированные или самопроизвольно вскрывшиеся тофусы редко нагнаиваются, поскольку ураты обладают бактерицидными свойствами, но очень плохо заживают.
Тофусы могут локализоваться и на тыльных поверхностях пальцев, вызывая их деформацию (рис. 3).
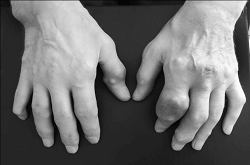
Рис. 3. Тофусы на пальцах
Подагра очень часто сочетается с остеоартрозом, одним из главных симптомов которого являются узелки Гебердена – своеобразные костные разрастания. Узелки Гебердена при остеоартрозе располагаются на боковых поверхностях суставов, а подагрические тофусы – только на тыльных поверхностях.
С течением болезни развивается подагрическая нефропатия: интерстициальный нефрит, гломерулосклероз с протеинурией и артериальной гипертонией, мочекаменная болезнь с уратными камнями, микро- и макрогематурией, появление тофусов в паренхиме почек, в дальнейшем – постепенное развитие хронической почечной недостаточности. Часто у больных имеются такие сопутствующие заболевания, как ожирение, сахарный диабет, ИБС.
Рекомендации по диагностике подагры (EULAR, 2010)
1. При наличии острых атак артрита, с развитием выраженного, интенсивного болевого синдрома, покраснением кожи над пораженным суставом, припухлости сустава, с максимальным развитием воспаления в первые 6–12 ч следует заподозрить микрокристаллический артрит.
2. При наличии типичных проявлений подагры, таких как хронический подагрический артрит и гиперурикемия, диагноз подагры более чем вероятен, однако не точен без идентификации кристаллов моноурата натрия (МУН).
3. Обнаружение кристаллов МУН в гистологическом материале тофуса или суставной жидкости – 100% диагноз подагры.
4. Рутинная микроскопия всех образцов синовиальной жидкости в целях обнаружения кристаллов рекомендована при всех недифференцированных артритах.
5. Кристаллы МУН могут быть идентифицированы в суставной жидкости даже в межприступный период подагры.
Критерием подагры считают уровень мочевой кислоты более 0,36 ммоль/л для женщин и более 0,42 ммоль/л для мужчин (табл. 1).
NB! Гиперурикемия – доказанный фактор риска подагры, но не исключающий и не подтверждающий ее.
Таблица 1
Дифференциальная диагностика подагры и РеА
Признак | Подагра | РеА |
Пол | 90% больных – мужчины | 75% больных – женщины |
Факторы, провоцирующие обострение | Прием пищи, богатой пуринами, алкоголя, кофе, чая, диуретиков, тяжелая физическая нагрузка с обезвоживанием, кетонемия при сахарном диабете | Обострения очаговой инфекции (холецистит), ОРВИ, длительное физическое или психическое переутомление |
Характер болей | Резкие, с отечностью не только сустава, но и прилегающей части стопы или кисти, с яркой гиперемией и последующим шелушением. Острое начало. Максимальные в 1-е сутки и продолжаются не более 5–7 сут | Постоянные или возникающие при любом движении. Максимальные по утрам, сопровождаются скованностью, продолжительность не менее 1 ч. Отечность кожи, не сопровождаемая гиперемией |
Преимущественная локализация поражений | I плюснефаланговый, локтевой, коленный суставы, кости запястья, ушная раковина | Проксимальные межфаланговые суставы кисти, пястно-фаланговые, лучезапястные, IV–V |
Деформация суставов | Инфильтрация суставных и околосуставных тканей уратами и воспалительной реакцией. Тофусы. Возможность деформаций, свойственных вторичному остеоартрозу | Отек суставов, экссудативные и пролиферативные изменения периартикулярных тканей, подвывихи и анкилозирование суставов на фоне выраженной атрофии мышц |
Внесуставные проявления | Тофусы на ушных раковинах, на веках, на местах ранее возникавших приступов подагры – I плюснефаланговый, I пястно-фаланговый суставы. Подагрическая почка | Ревматоидные узелки на разгибательной поверхности суставов, лимфаденопатия, васкулиты, пульмониты, миокардиты |
Рентгенография | Округлая деструкция костной ткани (симптом «пробойника»), расположенная как в эпифизах, так и на границе эпифиза и диафиза (чаще), в диафизах, вне зоны сустава, с возможной гипертрофической костной реакцией | Околосуставной системный остеопороз, краевые костные дефекты (эрозии, узуры), расположенные в зоне сустава, различной формы, с размытыми контурами. Анкилозирование суставов в поздней стадии |
Анализы крови | Гиперурикемия: более 0,36 ммоль/л у женщин, 0,42 – у мужчин. В период острого приступа – острофазовые показатели (лейкоцитоз, нейтрофилез, увеличение СОЭ) | Почти постоянное увеличение СОЭ, анемия. Часто – РФ |
В клиническом анализе крови во время приступа подагры нередко отмечаются лейкоцитоз и повышение СОЭ, у больного умеренная лихорадка.
Рентгенография пораженных суставов играет вспомогательную роль в диагностике подагры: в ранних стадиях выявляется остеопороз эпифизов, сужение суставной щели, деструкция суставной поверхности, микрокисты; в поздних стадиях – характерный для подагры симптом «пробойника» (крупные кисты округлой формы, окруженные плотным валиком, крупные краевые узуры, остеолиз фаланг) (рис. 4).
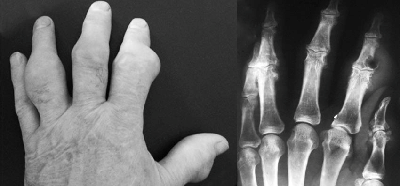
Рис. 4. Многочисленные крупные тофусы на пальцах кистей; на рентгенограммах видны крупные кисты с грубыми склеротическими стенками
Подагра вторичная обусловлена нарушениями метаболизма мочевой кислоты, возникающими вторично при ряде заболеваний. Она является лишь одним из синдромов другого заболевания. Гиперурикемия и сходные с подагрой суставные изменения (как правило, не столь резко выраженные) могут быть при хронической почечной недостаточности («уремическая псевдоподагра»), свинцовой интоксикации, у больных, длительно и в больших дозах принимающих диуретики (фуросемид, урегит, гипотиазид), а также при гематологических (хронические лейкозы) и опухолевых заболеваниях.
Паранеопластический артрит
Для данного заболевания характерно поражение суставов на фоне злокачественной опухоли в организме. Развитию артропатии способствует длительный прием цитостатиков при диффузных заболеваниях соединительной ткани, опухолях и лейкозах. Поражения суставов возможны при остром и хроническом лейкозах, у женщин – при раке молочной железы, у мужчин – при опухолях толстой кишки. Паранеопластическая артропатия сопутствует бронхолегочному раку, опухолям желудка, предстательной железы, надпочечников.
Заболевание имеет острое начало в пожилом возрасте. Поражаются 1–3, реже – большее число суставов. Преимущественная локализация – мелкие суставы кистей и стоп, чаще асимметричное поражение (табл. 2). Наиболее характерно поражение проксимальных межфаланговых суставов, с сильными болями и их отечностью. Нередки боли и отечность также в пястно-фаланговых суставах. Кожа над суставами неярко гиперемирована, с цианотичным оттенком. Движения в суставах затруднены, особенно по утрам. Характерна утренняя скованность. Пролиферативные изменения суставов и околосуставных тканей отсутствуют. Важно несоответствие между слабо выраженной суставной симптоматикой и значительными общими нарушениями (слабость, похудание, анемия).
Таблица 2
Дифференциальная диагностика паранеопластического артрита и РеА
Признак | Паранеопластический артрит | РеА |
Характер болей | Постоянные резко интенсивные, при любом движении в суставе | Постоянные или возникающие при любом движении в суставе, умеренной интенсивности |
Наиболее частая локализация поражения | Проксимальные межфаланговые и пястно-фаланговые суставы кистей, межфаланговые суставы стоп | Проксимальные межфаланговые, пястно-фаланговые, лучезапястные, коленные, голеностопные, локтевые суставы |
Деформации | Экссудативные изменения в мелких суставах кистей и стоп | Экссудативно-пролиферативные изменения суставов и околосуставных тканей в мелких, средних и крупных суставах. Вальгусная деформация нижних конечностей |
Рентгенография | Околосуставной остеопороз. Расширение суставной щели за счет выпота в полость сустава. Может быть множество мелких краевых деструкций, узур в дистальных, проксимальных межфаланговых, пястно-фаланговых суставах | Довольно крупные краевые костные дефекты (эрозии, узуры), расположенные в зоне сустава на фоне околосуставного остеопороза. В поздних стадиях – анкилозирование |
Анализы крови | Резкое увеличение СОЭ, анемия, РФ отсутствует | Умеренное увеличение СОЭ, анемия, наличие РФ |
Артриты при лекарственной болезни
Относятся к истинно аллергическим реакциям, чаще всего – III (иммунокомплексного) типа. При данных артритах поражаются преимущественно крупные суставы (с болями, припуханием), отмечается лихорадка. Как правило, выражены и другие аллергические проявления: крапивница, отек Квинке, астматический бронхит. Наблюдается полное обратное развитие суставных изменений при устранении аллергена и проведении десенсибилизирующей терапии. В редких случаях лекарственная болезнь сопровождается затяжной артропатией, напоминающей РА.
В анализе крови отмечаются лейкоцитоз, эозинофилия; проводят рентгенографию суставов.
Артриты при метаболических нарушениях
Могут развиваться при расстройствах липидного и минерального обменов.
Гиперлипидемии (наследственные нарушения липидного обмена) иногда сопровождаются артропатией. Чаще это отмечается при II и IV типах гиперлипопротеидемии по Фридериксену. При семейной гиперхолестеринемии II типа иногда наблюдается артрит крупных суставов, реже – мелких суставов кистей. Порой артрит приобретает мигрирующий характер и длится от нескольких дней до нескольких недель. В синовиальной жидкости определяются мононуклеары. Возможно сочетание с тендинитами при отложении холестерина в сухожилиях. Для больных характерно преждевременное развитие атеросклероза, ксантомы, ксантелазмы.
При IV типе гиперлипидемии (чаще у женщин среднего возраста) могут быть артралгии или нерезко выраженные артриты как крупных, так и мелких суставов, иногда утренняя скованность.
У части больных отмечается положительная реакция на РФ. Плазма крови имеет мутный («млечный») вид. Значительно повышены пре-β-липопротеиды, холестерин и триглицериды.
При гемохроматозе довольно часто наблюдаются артралгии или приступы острого артрита (чаще коленных и тазобедренных суставов, реже – суставов кистей и стоп). Обычно поражение суставов обусловлено хондрокальцинозом, поскольку при избытке железа ингибируется фермент пирофосфатаза в хряще и в других суставных тканях. Первичный гемохроматоз возникает преимущественно у мужчин среднего возраста. В типичных случаях возникает цирроз печени с нерезко выраженной портальной гипертензией, но с высоким риском развития рака печени. Характерны бронзовый оттенок кожи, сахарный диабет, пигментная кардиопатия (с сердечной недостаточностью, нарушениями ритма). Возможно проявление симптомов гипогонадизма: гинекомастия, атрофия тестикул.
У больных отмечается повышение уровня сывороточного железа, содержан?