Гормональные контрацептивы при ревматоидном артрите
Комбинированные оральные контрацептивы могут облегчать боль и улучшать качество жизни женщин, страдающих ревматоидным артритом.
К такому неожиданному выводу пришли исследователи из Германии, на протяжении двух лет наблюдавшие почти три сотни пациенток с этим заболеванием.
«Женщины с ревматоидным артритом, которые в настоящее время или в прошлом пользовались оральными контрацептивами, через два года после диагноза демонстрируют лучшие показатели по сравнению с теми, кто никогда не употреблял эти препараты», — пишут авторы исследования.
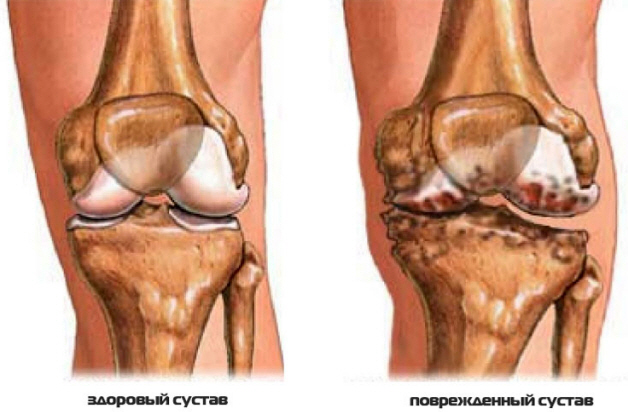
Ревматоидный артрит представляет собой аутоиммунное заболевание, при котором иммунная система человека поражает суставы, что приводит к боли, воспалению и ограничению подвижности. На сегодняшний день в США количество больных ревматоидным артритом оценивается в 1,3 миллиона человека, 75% из которых – женщины. В России, по данным различных источников, от 0,6% до 1% населения страдают этим заболеванием.
Доктор Васим Мир (Waseem Mir), ревматолог Больницы Ленокс-Хилл в Нью-Йорке, который не участвовал в исследовании, отмечает: «Мы должны относиться к результатам этой работы с большой осторожностью. Это интересные данные, но пока рано делать выводы».
Одна из причин осторожности доктора Мира заключается в том, что результаты основаны на опросе самих участниц, то есть на их личном восприятии своего состояния, а не на объективных клинических данных. В ходе такого исследования нельзя доказать причинно-следственную связь между приемом оральных контрацептивов и изменением симптоматики ревматоидного артрита.
«Я также хотел бы сразу предупредить о рисках, связанных с оральными контрацептивами. У некоторых пациенток с ревматоидным артритом такие препараты могут стать причиной тромбов», — добавил доктор Мир.
Результаты исследования немецких ученых были опубликованы в профессиональном журнале Arthritis Care & Research.
Ведущий автор работы доктор Катинка Альбрехт (Katinka Albrecht) из Немецкого центра по изучению ревматизма в Берлине включила в исследование 273 пациентки, которые страдали ревматоидным артритом. Всем этих женщинам было от 18 до 60 лет.
Из них 18% никогда не принимали оральные контрацептивы, 63% принимали их в прошлом и 19% продолжали принимать во время исследования. Ни одна участница не получала заместительную гормональную терапию, которая могла бы существенно отразиться на результатах.
Анализ показал, что прием оральных контрацептивов не влияет на прогрессирование заболевания, однако женщины, которые на момент исследования или в прошлом принимали ОК, демонстрировали более высокое качество жизни по результатам стандартного опроса. Кроме того, они меньше зависели от приема глюкокортикоидных препаратов.
Рассуждая о возможных причинах такой связи, авторы исследования выдвинули предположение, что она обусловлена повышенным уровнем эстрогена – женского полового гормона, который может положительно влиять на настроение. Также повышенный уровень эстрогена связывают с уменьшением интенсивности воспалительных процессов, в том числе при ревматоидном артрите, однако это окончательно не доказано.
Доктор Дженнифер Ву (Jennifer Wu), акушер-гинеколог из Больницы Ленокс-Хилл, говорит: «Оральные контрацептивы известны своим свойством уменьшать риск рака яичников и тела матки, а повышение качества жизни при ревматоидном артрите – это еще один неожиданный положительный эффект. Но я не считаю, что женщины должны принимать оральные контрацептивы специально для этого. Другое дело, если молодая женщина с ревматоидным артритом нуждается в средстве контрацепции. Тогда, в свете последних данных, ей стоит сделать выбор в пользу ОК».
Константин Моканов: магистр фармации и профессиональный медицинский переводчик
Источник
Побочное действие гормональных контрацептивов.
Действия гормональных контрацептивов, как и у других лекарственных препаратов, определяются свойствами входящих в них веществ. В составе большинства противозачаточных таблеток, назначаемых для плановой контрацепции, находится 2 вида гормонов: один гестаген и один эстроген.
Интересные исследования по изучению побочных эффектов гормональных контрацептивов проводились в зарубежных странах. Ниже приведены выдержки из нескольких обзоров (перевод автором статьи фрагментов зарубежных статей)
«Медицинский журнал Новой Англии»
Медицинское общество Массачусетса, США
Май, 2001
ВЫВОДЫ
Гормональная контрацепция применяется более, чем 100 миллионами женщин по всему миру. Количество смертей от кардиоваскулярных заболеваний (венозных и артериальных) среди молодых, с низким риском пациенток – некурящих женщин от 20 до 24 лет – наблюдается по всему миру в пределах от 2 до 6 в год на одни миллион, в зависимости от региона проживания, предполагаемого сердечно-сосудистого риска и от объема скрининговых исследований, которые проводились перед назначением контрацептивов.
В то время как риск венозного тромбоза более важен в отношении молодых пациенток, риск артериального тромбоза более актуален для пациенток старшего возраста. Среди курящих женщин более зрелого возраста, применяющих оральные контрацептивы, число летальных исходов насчитывается от 100 до немногим более 200 на один миллион каждый год.
Уменьшение дозы эстрогена снизило риск венозного тромбоза. Прогестины третьего поколения в комбинированных оральных контрацептивах увеличили число неблагоприятных гемолитических изменений и риск тромбообразования, поэтому они не должны назначаться как препараты первого выбора у начинающих применять гормональную контрацепцию.
Разумное использование гормональных контрацептивов, в том числе и избегание их применения женщинами, у которых имеются факторы риска, в большинстве случаев отсутствует. В Новой Зеландии расследовали серию смертей от ТЭЛА, и зачастую причиной был неучтенный врачами риск.
Разумное назначение может предотвратить артериальный тромбоз. Почти все женщины, у которых случился инфаркт миокарда во время применения оральных контрацептивов были либо старшей возрастной группы, либо курили, либо имели другие факторы риска артериальных болезней – в частности, артериальную гипертензию.
Избегание назначения оральных контрацептивов таким женщинам может привести к уменьшению случаев артериального тромбоза, о которых сообщают последние исследования индустриальных стран. Благоприятное действие, которое оральные контрацептивы третьего поколения оказывают на липидный профиль и их роль в снижении количества инфарктов и инсультов пока не подтверждена контрольными исследованиями.
Чтобы избежать венозного тромбоза, врач интересуется, был ли когда-нибудь у пациентки в прошлом венозный тромбоз, чтобы установить, есть ли противопоказания к назначению оральных контрацептивов, и каков риск возникновения тромбоза во время приема гормональных препаратов.
Никзодозированные прогестагеновые оральные контрацептивы (первого или второго поколения) вызывали меньший риск венозного тромбоза, чем комбинированные препараты; однако риск у женщин с тромбозом в анамнезе не известен.
Ожирение рассматривается как фактор риска венозного тромбоза, но неизвестно, повышается ли этот риск при использовании оральных контрацептивов; тромбоз – редкость среди тучных людей. Ожирение, однако, не считается противопоказанием к назначению оральных контрацептивов. Поверхностные варикозно расширенные вены не являются следствием возникшего ранее венозного тромбоза или фактором риска для глубокого венозного тромбоза.
Наследственность может играть роль в развитии венозного тромбоза, но остается неясной ее ощутимость как фактора высокого риска. Поверхностный тромбофлебит в анамнезе также может рассматриваться как фактор риска тромбоза, особенно если он сочетается с отягощенной наследственностью.
Королевский Колледж Акушеров и Гинекологов, Великобритания
Июль, 2010
Увеличивают ли методы комбинированной гормональной контрацепции (таблетки, пластырь, вагинальное кольцо) риск венозной тромбоэмболии?
Относительный риск венозной тромбоэмболии увеличивается при использовании любых комбинированных гормональных контрацептивов (таблеток, пластыря и вагинального кольца). Однако редкость венозной тромбоэмболии у женщин репродуктивного возраста означает, что абсолютный риск остается низким.
Относительный риск венозной тромбоэмболии возрастает в первые несколько месяцев после начала применения комбинированной гормональной контрацепции. По мере увеличения продолжительности приема гормональных контрацептивов риск снижается, однако как фоновый он остается вплоть до прекращения употребления гормональных препаратов.
Ревматоидный артрит у женщин можно предотвратить с помощью противозачаточных таблеток
Под ревматоидным артритом понимается хроническое заболевание аутоиммунного характера. В его рамках присутствует преимущественное поражение мелких суставов рук и ног. Новое исследование, которое было проведено в рамках Каролинского института, продемонстрировало, что таблетки противозачаточного типа, приводят к сокращению риска развития у женщин такого заболевания.
Учеными был выполнен анализ данных более 2,5 тыс. женщин, которым поставлен соответствующий диагноз, имеющие, как минимум, одного ребенка. Участницами принимались таблетки, предотвращающие зачатие, и выполнялось грудное вскармливание ребенка. В группе сравнения было более 4,1 тыс. женщин. Почти 900 участниц страдали от ревматоидного артрита, а около двух тысяч были из контрольной группы, которыми в период 2006-2014 годов выполнялось грудное вскармливание как минимум одного ребенка.
Специалистами не было обнаружено связи между кормлением грудью и артритом ревматоидного типа. Однако исследователи отметили, что у участниц, которыми принимаются средства, предохраняющие от беременности, в данный момент, присутствует 15-процентное снижение риска развития ревматоидного артрита. Те, кто принимал противозачаточные средства ранее, демонстрировали 13-процентное снижение соответствующего риска.
Если же говорить о женщинах, которые принимали пероральные контрацептивы в течение более чем семи лет, риск развития ревматоидного артрита у них демонстрировался на 19 процентов ниже в сравнении с женщинами, не пользовавшими такими таблетками. Уровнем АЦЦП, являющегося маркером ревматоидного артрита, на результаты влияния не оказывалось.
Гестагены
Гестагены = прогестагены = прогестины – гормоны, которые производятся желтым телом яичников (образование на поверхности яичников, появляющееся после овуляции – выхода яйцеклетки), в небольшом количестве – корой надпочечников, а при беременности – плацентой. Основной гестаген – прогестерон.
Название гормонов отражает их основную функцию — «pro gestation» = «для [сохранения] беременности» посредством перестройки эндотелия матки в состояние, необходимое для развития оплодотворенной яйцеклетки. Физиологические эффекты гестагенов объединяются в три основные группы.
- Вегетативное воздействие. Оно выражается в подавлении пролиферации эндометрия, вызванного действием эстрогенов, и секреторном его преобразовании, что очень важно для нормального менструального цикла. При наступлении беременности гестагены подавляют овуляцию, понижают тонус матки, уменьшая ее возбудимость и сократимость («протектор» беременности). Прогестины отвечают за «созревание» молочных желез.
- Генеративное действие. В малых дозах прогестины увеличивают секрецию фолликулостимулирующего гормона (ФСГ), ответственного за созревание фолликулов в яичнике и овуляцию. В больших дозах гестагены блокируют и ФСГ, и ЛГ (лютеинизующий гормон, который участвует в синтезе андрогенов, а совместно с ФСГ обеспечивает овуляцию и синтез прогестерона). Гестагены влияют на центр терморегуляции, что проявляется повышением температуры.
- Общее действие. Под влиянием гестагенов уменьшается аминный азот в плазме крови, увеличивается выведение аминокислот, усиливается отделение желудочного сока, замедляется отделение желчи.
В состав оральных контрацептивов входят разные гестагены. Какое-то время считалось, что между прогестинами нет разницы, но сейчас точно известно, что отличие в молекулярном строении обеспечивает разнообразие эффектов. Другими словами, прогестагены отличаются по спектру и по выраженности дополнительных свойств, но описанные выше 3 группы физиологических эффектов присущи им всем. Характеристика современных прогестинов отражена в таблице.
Выраженный или очень сильно выраженный гестагенный эффект присущ всем прогестагенам. Под гестагенным эффектом понимаются те основные группы свойств, которые были упомянуты ранее.
Андрогенная активность свойственна не многим препаратам, ее результатом является снижение количества «полезного» холестерина (холестерина ЛПВП) и повышение концентрации «вредного» холестерина (холестерина ЛПНП). В результате повышается риск развития атеросклероза. Кроме того, появляются симптомы вирилизации (мужские вторичные половые признаки).
Явный антиандрогенный эффект имеется только у трех препаратов. У этого эффекта положительное значение – улучшение состояния кожи (косметическая сторона вопроса).
Антиминералокортикоидная активность связана с увеличением диуреза, выведением натрия, снижением артериального давления.
Глюкокортикоидный эффект влияет на обмен веществ: происходит снижение чувствительности организма к инсулину (риск возникновения сахарного диабета), повышается синтез жирных кислот и триглицеридов (риск развития ожирения).
Механизмы действия оральных контрацептивов
1) угнетение секреции гонадотропных гомонов (за счет гестагенов);
2) изменение рН влагалища в более кислую сторону (влияние эстрогенов);
3) повышение вязкости шеечной слизи (гестагены);
4) употребляемое в инструкциях и руководствах словосочетание «имплантация яйцеклетки», которое скрывает от женщин абортивное действие ГК.
Нежелательный эстроген…
В ходе тщательного изучения гормональных контрацептивов и их действия на организм был сделан вывод: нежелательные эффекты связаны в большей степени с влиянием эстрогенов. Поэтому, чем меньше количество эстрогенов в таблетке, тем меньше побочных эффектов, однако полностью их исключить не представляется возможным.
Именно такие умозаключения подтолкнули ученых на изобретение новых, более совершенных препаратов, и на смену оральным контрацептивам, в которых количество эстрогенного компонента измерялось миллиграммами, пришли таблетки с содержанием эстрогенов в микрограммах (1 миллиграмм [мг] = 1000 микрограмм [мкг]).
К первому поколению противозачаточных средств относятся «Эновид», «Инфекундин», «Бисекурин». Эти препараты широко применялись с момента их открытия, но позже было замечено их андрогенное влияние, проявляющееся в огрубении голоса, росте волос на лице (вирилизация).
К препаратам второго поколения относятся «Микрогенон», «Ригевидон», «Трирегол», «Тризистон» и другие.
Самыми часто применяемыми и широко распространенными являются препараты третьего поколения: «Логест», «Мерисилон», «Регулон», «Новинет», «Диане-35», «Жанин», «Ярина» и другие. Существенным плюсом этих препаратов является их антиандрогенная активность, наиболее выраженная у «Диане-35».
Изучение свойств эстрогенов и вывод о том, что они – основной источник побочных эффектов от применения гормональных контрацептивов, навело ученых на идею создания препаратов с оптимальным уменьшением дозы эстрогенов в них. Абсолютно убрать эстрогены из состава нельзя, так как они играют важную роль в сохранении нормального менструального цикла.
В связи с этим появилось деление гормональных контрацептивов на высоко-, низко- и микродозированные препараты.
Высокодозированные (ЭЭ = 40-50 мкг в одной таблетке).
- «Нон-овлон»
- «Овидон» и другие
- С контрацептивной целью не используются.
Низкодозированные (ЭЭ = 30-35 мкг в одной таблетке).
- «Марвелон»
- «Жанин»
- «Ярина»
- «Фемоден»
- «Диане-35» и другие
Микродозированные (ЭЭ = 20 мкг в одной таблетке)
- «Логест»
- «Мерсилон»
- «Новинет»
- «Минизистон 20 фем» «Джесс» и другие
Побочности гормональных контрацептивов
Побочные эффекты от использования оральных контрацептивов всегда подробно описаны в инструкции по применению.
Поскольку побочные действия от применения различных противозачаточных таблеток примерно одинаковые, то имеет смысл рассмотреть их, выделив основные (тяжелые) и менее тяжелые.
Некоторые производители перечисляют состояния, при появлении которых необходимо немедленно прекратить прием. К этим состояниям относятся следующие:
- Артериальная гипертензия.
- Гемолитико-уремический синдром, проявляющийся триадой признаков: острой почечной недостаточностью, гемолитической анемией и тромбоцитопенией (уменьшение количества тромбоцитов).
- Порфирия – заболевание, при котором нарушается синтез гемоглобина.
- Потеря слуха, обусловленная отосклерозом (фиксация слуховых косточек, которые в норме должны быть подвижны).
Практически все производители обозначают тромбоэмболии как редко или очень редко встречающиеся побочные эффекты. Но это тяжелое состояние заслуживает особого внимания.
Тромбоэмболия – это закупорка кровеносного сосуда тромбом. Это остро возникающее состояние, требующее квалифицированной помощи. Тромбоэмболия не может возникнуть на ровном месте, для нее нужны специальные «условия» — факторы риска или имеющиеся заболевания сосудов.
— возраст старше 35 лет;
— курение (!);
— высокий уровень эстрогенов в крови (что и возникает при приеме оральных контрацептивов);
— повышенная свертываемость крови, которая наблюдается при дефиците антитромбина III, протеинов C и S, дисфибриногенемии, болезни Маркиафавы-Микелли;
— травмы и обширные операции в прошлом;
— венозный застой при малоподвижном образе жизни;
— ожирение;
— варикозное расширение вен ног;
— поражения клапанного аппарата сердца;
— фибрилляция предсердий, стенокардия;
— заболевания сосудов головного мозга (в том числе транзиторная ишемическая атака) или коронарных сосудов;
— артериальная гипертензия средней или тяжелой степени;
— заболевания соединительной ткани (коллагенозы), и в первую очередь системная красная волчанка;
— наследственная предрасположенность к тромбозу (тромбозы, инфаркт миокарда, нарушение мозгового кровообращения у ближайших кровных родственников).
При наличии этих факторов риска у женщины, принимающей гормональные противозачаточные таблетки, значительно повышается риск развития тромбоэмболии. Риск возникновения тромбоэмболии повышается при тромбозе любой локализации, как имеющимся в настоящее время, так и перенесенном в прошлом; при перенесенном инфаркте миокарда и инсульте.
Тромбоэмболия, какой бы локализации она ни была, является тяжелым осложнением.
| … коронарных сосудов → | инфаркт миокарда | |
| … сосудов мозга → | инсульт | |
| … глубоких вен ног → | трофические язвы и гангрена | |
| … легочной артерии (ТЭЛА) или ее ветвей → | от инфаркта легкого до шока | |
| Тромбоэмболия… | … печеночных сосудов → | нарушение работы печени, синдром Бадда-Киари |
| … мезентериальных сосудов → | ишемическая болезнь кишечника, гангрена кишечника | |
| … почечных сосудов | ||
| … ретинальных сосудов (сосудов сетчатки) |
Кроме тромбоэмболий есть и другие, менее тяжелые, но все же доставляющие неудобства побочные эффекты. Например, кандидоз (молочница). Гормональные контрацептивы увеличивают кислотность влагалища, а в кислой среде хорошо размножаются грибы, в частности Candidaalbicans, являющаяся условно патогенным микроорганизмом.
Значительным побочным эффектом является задержка натрия, а вместе с ним и воды, в организме. Это может привести к отекам и увеличению массы тела. Снижение толерантности к углеводам, как побочный эффект от применения гормональных таблеток, повышает риск возникновения сахарного диабета.
Другие побочные эффекты, такие как: снижение настроения, его перепады, увеличение аппетита, тошнота, расстройства стула, сыть, набухание и болезненность молочных желез и некоторые другие – хоть и не являются тяжелыми, однако, влияют на качество жизни женщины.
В инструкции к применению гормональных контрацептивов кроме побочных эффектов перечислены противопоказания.
Источник