Инфекция при родах артрит
Артритное заболевание суставов во много раз чаще поражает женскую половину населения. Большая часть диагнозов приходится на ревматоидную форму, которая отличается продолжительностью течения и неблагоприятными прогнозами. Страдают от нее преимущественно женщины детородного возраста от 20 до 40 лет. В связи с этим возникает логичный вопрос: «Можно ли рожать при ревматоидном артрите?». Строгих противопоказаний для беременности нет. Но существует множество нюансов, которые важно учитывать для сохранения здоровья будущей матери и ребенка.
Краткие сведения о болезни
Ревматоидный артрит – системная патология соединительной ткани эрозивно-деструктивного характера с постепенной деформацией суставов. Затрагивает преимущественно маленькие суставные соединения кистей и пальцев рук. Иногда страдают большие сочленения коленного, тазобедренного, голеностопного суставов.
Причина заболевания точно неизвестна. Считается, что ведущую роль играет аутоиммунное нарушение в организме, при котором вырабатываются антитела против здоровых клеток.
Факторами риска выступают:
- генетическая предрасположенность к иммунным расстройствам;
- тяжелые инфекционные заболевания (корь, паротит, гепатит, опоясывающий лишай);
- неблагоприятные условия жизни (переохлаждение, стресс).
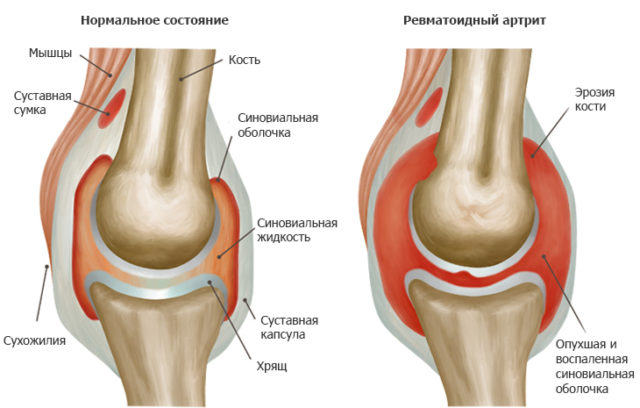 Ревматоидный артрит — это хроническое системное воспаление, которое характеризуется постепенных разрушением суставов и развитием анкилозов
Ревматоидный артрит — это хроническое системное воспаление, которое характеризуется постепенных разрушением суставов и развитием анкилозов
Артрит ревматоидного типа носит ювенильный характер, то есть проявляется обычно в юношеском или молодом возрасте. Из-за прогрессирующего течения часто приводит к хроническому артрозу, вызывает осложнения на сердце, сосуды, почки, со временем приводит к инвалидности.
Болезнь требует постоянного медицинского контроля. При подозрении на патологию необходимо обратиться на консультацию к ревматологу. Особенно важно посетить врача во время планирования беременности.
Взаимосвязь артрита и беременности
Ревматоидный артрит – довольно серьезная болезнь, которая оказывает негативное воздействие на весь организм. Она развивается на протяжении длительного времени, что существенно затрудняет раннюю диагностику. Женщина зачастую узнает о наличии патологии только при прохождении планового осмотра.
Артритное поражение суставов не является противопоказанием для беременности, но вызывает определенные сложности:
- гормональная перестройка может привести как к улучшению самочувствия, так и к ухудшению;
- большие физические нагрузки на поздних сроках негативно сказываются на состоянии суставов;
- специальная противоревматическая терапия может навредить плоду, а без надлежащего лечения повышается риск рецидивирования;
- воспаление больших суставов и наличие в них протезов осложняет естественное родоразрешение;
- беременность и роды способны ускорить дегенеративные процессы и привести к обострению болезни.
Вынашивание плода на фоне ревматоидного артрита требует повышенного внимания женщины к своему самочувствию. Важно находиться под постоянным контролем ревматолога и гинеколога.
 Прямой зависимости возникновения и обострения ревматоидного артрита от беременности нет
Прямой зависимости возникновения и обострения ревматоидного артрита от беременности нет
Планирование беременности при суставной патологии
Ревматоидный артрит и беременность – понятия, не исключающие друг друга. Нет строго медицинского запрета на вынашивание ребенка при наличии суставного поражения. Нужно только более тщательно подходить к вопросу продолжения рода с учетом существующих проблем со здоровьем.
Перед принятием решения следует взвесить несколько важных моментов:
- тяжесть заболевания и клинические проявления;
- степень функциональных нарушений опорно-двигательного аппарата;
- результаты лабораторных исследований (общий анализ крови, ревмопробы);
- физическое и моральное самочувствие;
- риск наследственной передачи ревматизма будущему малышу (факт не доказан, но вероятность существует).
Окончательное решение принимает сама женщина и ее семья. Главное, ответственно подойти к вопросу, не пуская проблему на самотек.
Когда не рекомендуется зачатие?
Зачатие при ревматоидном артрите в большинстве случаев разрешается. Но многие специалисты сходятся во мнении, что существуют наиболее неблагоприятные обстоятельства для беременности.
Во избежание осложнений рекомендуется отложить этот важный шаг при:
- частых неконтролируемых обострениях;
- сильном воспалительном процессе в тканях;
- показаниях для проведения оперативного вмешательства на суставах;
- значительной болезненности и тяжелой клинической картине;
- сопутствующих патологиях со стороны сердца, почек, дыхательной и нервной систем;
- прохождении интенсивной медикаментозной терапии противоревматическими средствами.
 В настоящее время, ревматоидный артрит и беременность является достаточно распространённой проблемой в связи с серьезной гормональной перестройкой в организме женщины
В настоящее время, ревматоидный артрит и беременность является достаточно распространённой проблемой в связи с серьезной гормональной перестройкой в организме женщины
Перечисленные правила носят исключительно рекомендательный характер с целью максимального снижения риска для здоровья женщины и плода. Подходящее время, чтобы забеременеть, подбирается в индивидуальном порядке. При адекватном подходе вынашивание пройдет без проблем, артрит войдет в период стойкой ремиссии.
Ревматоидный артрит и беременность: прогноз
Прогноз для артритной патологии на фоне вынашивания плода довольно благоприятный. В подавляющем большинстве случаев на период беременности болезнь переходит в фазу ремиссии.
Происходит это по причине серьезных изменений в женском организме:
- существенно перестраивается гормональный фон;
- выделяется большое количество веществ, подавляющих медиаторы воспаления.
Улучшение самочувствия наблюдается примерно в конце первого триместра и длится непосредственно до родоразрешения. Проблема состоит в том, что после родов болезнь обычно возвращается в острой форме. Так происходит не всегда, но практика показывает, что подобный исход встречается чаще всего.
У некоторых женщин на фоне индивидуальных особенностей артрит может обостриться во время гестации. Паниковать в этой ситуации не следует. При правильно подобранной поддерживающей терапии беременность пройдет без осложнений.
Симптомы суставной болезни
Ревматоидный артрит развивается постепенно, поэтому симптоматика может долгое время не беспокоить, а первые признаки списываются на интересное положение женщины.
 Апатия, слабость, головная боль
Апатия, слабость, головная боль
Ранее не диагностированная патология во время беременности проявляется:
- припухлостью и отечностью суставов;
- утренней скованностью в движениях;
- дискомфортом после длительного покоя;
- симметричным поражением суставов (полиартрит);
- болезненностью и воспалением в патологической области;
- трудностями при совершении элементарных манипуляций (взять чашку, застегнуть пуговицу);
- образованием подкожных узелков;
- периодическим онемением, покалыванием, ощущением холода;
- слабостью, быстрой утомляемостью, субфебрильной температурой.
Обострение уже существующей патологии протекает аналогично, но симптомы более интенсивные и длительные.
Заметив у себя хотя бы один из признаков, необходимо незамедлительно обращаться к доктору и проходить обследование.
Вероятные осложнения беременности при артрите
Присутствие в анамнезе ревматоидного артрита само по себе является отягощающим фактором, требующим особого внимания.
Кроме того, неприятная патология на фоне ослабленного организма иногда вызывает сопутствующие нарушения:
- учащенное сердцебиение;
- понижение артериального давления;
- сбои в сердечном ритме;
- одышку;
- переходящие суставные боли;
- сбой менструального цикла и бесплодие (на фоне агрессивной противоревматической терапии).
 Многие женщины, больные РА, испытывают проблемы с зачатием и вынашиванием беременности
Многие женщины, больные РА, испытывают проблемы с зачатием и вынашиванием беременности
Серьезное обострение непосредственно в период вынашивания может привести к осложнениям:
- замиранию плода в утробе;
- выкидышу на ранних сроках;
- преждевременным родам в 3 триместре;
- задержке внутриутробного развития;
- плацентарной недостаточности;
- тяжелому позднему токсикозу (гестозу);
- аномалиям родовой деятельности.
Острая фаза в первом триместре может служить показанием для прерывания беременности. На более поздних этапах требуется госпитализация с целью сохранения положения и поддержания нормального самочувствия будущей матери.
Оптимальный период для зачатия
Планирование беременности у женщины с артритом – важная составляющая успешного исхода.
Желательно заранее определить предполагаемое время с учетом рекомендаций:
- лучше всего для зачатия подходит период стойкой ремиссии заболевания (5-6 месяцев);
- минимум за 6-8 месяцев желательно прекратить лечение, отменив полностью все препараты, или перейти на низкодозированный режим;
- пройти обследование у профильных специалистов на предмет ревматических осложнений со стороны органов-мишеней;
- показатели лабораторных исследований крови и результаты ревмотестов должны быть в пределах допустимых норм.
Некоторые специалисты рекомендуют не ждать ремиссии для оплодотворения. В таком случае понадобится строгое медицинское сопровождение на протяжении всех 9 месяцев: ежемесячный амбулаторный осмотр у гинеколога и ревматолога, плановая стационарная терапия 1 раз в триместр.
 Риск развития неблагоприятных исходов повышен у женщин с РА на активной стадии наличием антифосфолипидных антител в крови
Риск развития неблагоприятных исходов повышен у женщин с РА на активной стадии наличием антифосфолипидных антител в крови
Важно желание женщины и ответственный подход к проблеме. А оптимальное время для зачатия можно определить совместно с врачом.
Особенности лечения беременных с артритом
Подход к лечению у беременных несколько отличается от стандартного. На первый план выходит сохранение здоровья и нормального развития плода, а также хорошего самочувствия будущей матери. Комплексная терапия проводится по строгим показаниям, потому что большинство препаратов наносят вред будущему ребенку.
Противоревматические лекарства
Ревматоидный артрит носит аутоиммунную природу, базисная терапия проводится с помощью противоревматических препаратов иммуносупрессивного действия. Это класс лекарств, подавляющих собственный иммунитет.
В схему обычно входят:
- «Метотрексат»;
- «Сульфасалазин»;
- «Пеницилламин»;
- «Гидроксихлорохин»;
- «Лефлуномид»;
- «Циклоспорин».
Все эти препараты при длительном применении обеспечивают качественную ремиссию заболевания, но противопоказаны при беременности и лактации. Тактика действий в таком случае одна: полностью прекратить подобную терапию, при крайней необходимости оставить минимальные дозы в 1 и 2 триместре. Индивидуальные назначения делаются исключительно лечащим врачом с учетом рисков для ребенка.
 Артрит при беременности и после родов важно и нужно лечить
Артрит при беременности и после родов важно и нужно лечить
Симптоматическая терапия
Ревматоидный артрит полностью не вылечивается, но успешно поддается симптоматической терапии. Главная задача на время беременности, по мнению доктора Комаровского – обеспечить женщине стабильно хорошее самочувствие без вреда для малыша.
Разрешены для применения две группы препаратов:
- Нестероидные противовоспалительные средства (НПВС) – снимают воспалительный процесс, устраняют отечность и покраснение, умеренно обезболивают. Показано использование «Диклофенака», «Ибупрофена» и их производных, но только короткими курсами. Запрещены в 3 триместре и во время лактации.
- Глюкокортикостероидные гормоны – купируют сильный болевой синдром, уменьшают воспалительные проявления. Назначаются в качестве поддерживающей терапии в очень низких дозах. Конкретный препарат подбирается строго индивидуально, самолечение недопустимо.
Предпочтительно на период беременности полностью отменить любые синтетические лекарства и прибегать к их помощи только в экстренных случаях.
Мази от боли в суставах
При возникновении болезненности и дискомфорта в суставах будущим мамам рекомендуется использовать наружные средства в форме мазей. Большинство из них хорошо справляются с неприятной симптоматикой, не проникая в кровь и через плацентарный барьер.
 Во время беременности больным РА для местной симптоматической терапии разрешено использовать мази, кремы и гели с НПВС
Во время беременности больным РА для местной симптоматической терапии разрешено использовать мази, кремы и гели с НПВС
Среди аптечных препаратов допускается осторожное применение:
- «Диклак Геля»;
- «Гевкамена»;
- «Ортофена»;
- «Акульего жира»;
- «Терафлекса М»;
- «Бом-Бенге».
Несмотря на относительную безопасность местных лекарств, при длительном и бесконтрольном лечении они могут оказать негативное влияние на процесс вынашивания. Не стоит забывать о возможных аллергических реакциях и индивидуальной непереносимости компонентов.
Полезные процедуры
Ввиду небезопасности медикаментозного лечения будущим мамам следует уделить больше внимания профилактике рецидивов.
Полезными станут:
- физиопроцедуры (электрофорез, парафино- и грязелечение, обертывание глиной);
- лечебный массаж;
- умеренная физическая активность (йога для беременных, лечебная гимнастика, плавание);
- домашние компрессы из листьев лопуха, капусты, алое, картофельной кашицы;
- растирания «Бишофитом», медом, мумие.
Перечисленные лечебные мероприятия, кроме физиотерапии, легко выполнять в домашних условиях, но только по рекомендации врача.
 В период ремиссии благоприятное влияние на организм женщины оказывают умеренные занятия спортом
В период ремиссии благоприятное влияние на организм женщины оказывают умеренные занятия спортом
Особенности послеродового периода
Родоразрешение для женщины с ревматоидным артритом может послужить толчком для обострения болезни. Сказываются значительные физические нагрузки во время вынашивания и гормональные перестройки.
Настраиваться на негативный исход не следует, нужно просто предпринять превентивные меры:
- сразу после выписки из роддома посетить ревматолога и сдать необходимые анализы;
- обсудить с доктором вопрос о грудном вскармливании – лактация в некоторой степени облегчает течение ревматизма, но при потребности в медикаментозной терапии ее придется приостановить;
- показать малыша педиатру или профильному специалисту на предмет унаследования артрита;
- правильно распределять заботы по уходу за малышом, чтобы не перегружать суставы и ослабленный организм.
Поведение после рождения малыша ничем не отличается от остальных женщин, кроме более внимательного отношения к самочувствию.
Важные рекомендации по беременности при ревматоидном артрите
Во избежание проблем будущая мама должна на протяжении всей беременности заботиться о своем здоровье:
- соблюдать правильный режим дня, больше отдыхать, высыпаться;
- правильно питаться с преобладанием фруктов и овощей, богатых витаминами, морской рыбы, нежирного мяса, кальцийсодержащих продуктов;
- отказаться от курения, алкоголя, потребления вредной пищи (фаст-фуды, еда быстрого приготовления);
- носить удобную обувь и одежду из натуральных тканей;
- приобрести специальный поддерживающий бандаж для поясницы с целью минимизации нагрузки на позвоночник;
- неукоснительно выполнять медицинские рекомендации по сохранению плода и профилактике суставной патологии.
Ревматоидный артрит – не приговор для будущей матери. Необходим особенный образ жизни и более внимательное отношение к своему самочувствию во время планирования беременности, гестации и родов. Существует множество методов и рекомендаций, которые помогают справиться с болезнью, не отказываясь от радостей материнства.
Источник
Инфекционный (септический, гнойный) артрит – это воспаление, возникающее в результате попадания в сустав бактерий, вирусов, простейших, микоплазм или грибков. Патогенный микроорганизм обычно вначале поражает синовиальную оболочку, а затем и близлежащие ткани.
 Инфекционный артрит может возникать в любом возрасте, в том числе и у ребенка. Чаще всего он развивается у детей младше 3 лет. Риск появления данной патологии выше у тех, кто имеет хронические заболевания опорно-двигательной системы, ревматоидный артрит, отягощенную наследственность (наличие артритов, ревматических заболеваний у ближайших родственников), иммунодефицитые состояния, хронические заболевания, перенес операции или травмы суставов.
Инфекционный артрит может возникать в любом возрасте, в том числе и у ребенка. Чаще всего он развивается у детей младше 3 лет. Риск появления данной патологии выше у тех, кто имеет хронические заболевания опорно-двигательной системы, ревматоидный артрит, отягощенную наследственность (наличие артритов, ревматических заболеваний у ближайших родственников), иммунодефицитые состояния, хронические заболевания, перенес операции или травмы суставов.
Существует два пути попадания инфекции в сустав:
- снаружи (при травмах или медицинских манипуляциях);
- из других очагов инфекции внутри организма.
Оба варианта являются актуальными для ребенка. Дети очень подвижны, поэтому случаи травмирования для них не редки. Иногда при повреждении тканей патогенные микроорганизмы могут попасть в сустав, вызывая в нем воспаление. Также заражение может быть связано с проведением медицинских манипуляций (внутрисуставные инъекции, хирургические вмешательства). К счастью, в настоящее время подобные ситуации встречаются крайне редко, но о них также следует помнить.
Микроорганизмы могут попадать в сустав при укусах животных (собак, кошек, грызунов). Возможно контактное распространение инфекции из близлежащих очагов (например, при остеомиелите). Патогенный агент также может проникать в сустав с током крови из других очагов инфекции в организме (при заболеваниях органов дыхания, мочевыводящих путей, менингите и любых других процессах).
Основные причины инфекционного артрита у детей
Артрит наиболее часто возникает на фоне следующих инфекционных заболеваний:
- гнойничковые и грибковые болезни кожи;
- заболевания органов дыхания;
- кишечные инфекции (чаще – сальмонеллез);
- остеомиелит;
- инфекции, полученные от матери при родах.
 При проникновении микроорганизмов из других очагов, сначала инфекционный агент попадает в кровь и размножается там. Таким образом, возникает сепсис (отсюда другое название заболевания – септический артрит). С током крови или лимфы возбудитель может разноситься по всем органам, в том числе, попадает в суставы, приводя к возникновению инфекционного артрита.
При проникновении микроорганизмов из других очагов, сначала инфекционный агент попадает в кровь и размножается там. Таким образом, возникает сепсис (отсюда другое название заболевания – септический артрит). С током крови или лимфы возбудитель может разноситься по всем органам, в том числе, попадает в суставы, приводя к возникновению инфекционного артрита.
Дальнейшие особенности патогенного процесса зависят от характера возбудителя. Обычно микроорганизм размножается в синовиальной жидкости, внедряясь в ткани сустава и продуцируя токсины. Из крови в суставную жидкость начинаю поступать лейкоциты, разрушающие инфекционный агент, после чего они сами распадаются. Так в полости сустава накапливается гнойный экссудат (гной – это остатки лейкоцитов). Этот процесс сопровождается повреждением тканей сустава (синовиальной оболочки, хрящей, связок). При некоторых инфекциях (например, стафилококковая) необратимые изменения в суставе развиваются уже через несколько часов.
 Иногда первичный очаг инфекции выявить так и не удается. Некоторые виды инфекционных артритов могут приобретать хроническое течение.
Иногда первичный очаг инфекции выявить так и не удается. Некоторые виды инфекционных артритов могут приобретать хроническое течение.
Возбудителями инфекционных артритов наиболее часто являются следующие микроорганизмы:
- золотистый стафилококк;
- стрептококк группы В;
- гемофильная инфекция;
- кишечная палочка;
- протей;
- синегнойная палочка;
- нейссерия гонореи.
Эффективными мерами профилактики инфекционных артритов у детей является проведение профилактической вакцинации против гемофильной и пневмококковой инфекций, кори, эпидемического паротита. Известно, что заболевания, вызванные этими микроорганизмами, нередко осложняются воспалением суставов.
Симптомы заболевания
Как правило, инфекционный артрит возникает остро. Характерно ухудшение общего состояния (высокая лихорадка, слабость) и появление воспалительных изменений со стороны сустава.
Симптомами инфекционного артрита у детей могут быть:
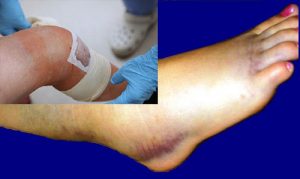
- увеличение сустава в размере из-за резкого отека и накопления экссудата в суставной полости;
- покраснение над местом воспаления (может быть на коленке, в паху, в подмышечной области), кожа становится горячей на ощупь;
- выраженная боль в воспаленных суставах, которая усиливается при движениях;
- дети щадят пораженный сустав: стараются не двигать конечностью, придать ей удобное (вынужденное) положение, перестают ходить, могут придерживать больной сустав рукой;
- так как септический артрит является инфекционным процессом, то, как правило, характерна выраженная интоксикация: слабость, вялость или, наоборот, возбуждение, высокая температура тела (38,5° С и выше), снижение аппетита, возможны тошнота и рвота, боли в мышцах, головные боли, менингеальные симптомы и другие проявления.
Наиболее часто септический артрит затрагивает крупные суставы ног: коленные, голеностопные, тазобедренные. Нередко воспаляются сразу несколько суставов.
Не всегда артрит сопровождается выраженными симптомами интоксикации. Поэтому отсутствие повышения температуры не исключает наличие инфекционного воспаления сустава. У ребенка следует обращать внимание на такие неспецифические симптомы, как утомляемость, капризность, потеря аппетита, потливость, отказ от привычных движений (например, маленький ребенок может перестать ходить, ползать, сидеть, играть с игрушками), повышение температуры до субфебрильных цифр (37,5-37,8°С). Для подтверждения или исключения данного диагноза необходимо провести ряд диагностических манипуляций.
Особенности возникновения артрита вирусной этиологии
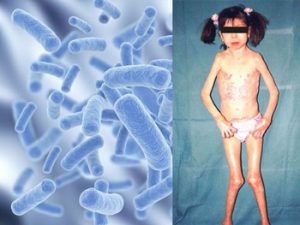
Артриты вирусной этиологии могут возникать при краснухе, эпидемическом паротите (свинке), гриппе, вирусном гепатите. Для них характерны следующие особенности:
- возникают на пике проявлений заболевания или после;
- симптомы артрита нестойкие и обычно проходят за несколько дней, может наблюдаться «летучесть» поражения (сегодня болит один сустав, завтра – другой);
- доброкачественное течение: как правило, после болезни не остается патологических изменений в суставе.
В теплое время года не следует забывать о возможности возникновения артрита после укуса клеща. В этом случае заболевание связано с попаданием в организм одного из видов спирохет (боррелий), и развитием боррелиоза или болезни Лайма. Для данной патологии характерно поражение одного или нескольких крупных суставов, возможно – симметричное. Проявления заболевания обычно полностью проходят через несколько недель, но возможен рецидив артрита и его переход в хроническую форму.
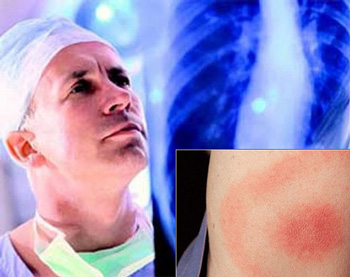 Особенности течения имеет и туберкулезный артрит. Он обычно развивается подострок, симптомы его могут быть стертыми, поэтому диагностируется поздно и приводит к необратимым изменениям в суставах. Туберкулез наиболее часто затрагивает крупные суставы ног (коленный, тазобедренный, голеностопный), лучезапястный сустав, позвоночный столб. Кожа над местом воспаления утолщена, может отмечаться гипотрофия мышц.
Особенности течения имеет и туберкулезный артрит. Он обычно развивается подострок, симптомы его могут быть стертыми, поэтому диагностируется поздно и приводит к необратимым изменениям в суставах. Туберкулез наиболее часто затрагивает крупные суставы ног (коленный, тазобедренный, голеностопный), лучезапястный сустав, позвоночный столб. Кожа над местом воспаления утолщена, может отмечаться гипотрофия мышц.
Артрит гонококковой этиологии у детей встречается редко. Он может возникать у новорожденных детей при заражении от матери во время родов или у подростков, инфицированных половым путем. Гонококковый артрит часто сопровождается деструктивным кожно-суставно-теносиновиальным синдромом: высокая лихорадка 5-7 дней, высыпания на коже и слизистых (могут быть различного вида: точечные, пузырьки, пузыри, геморрагии и другие). Артрит носит мигрирующий характер, могут отмечаться изолированные боли в суставах (артралгии). Обычно поражается небольшое количество суставов (от одного до нескольких), чаще мелких (суставы кистей, запястий), локтевые, коленные, реже – голеностоп и позвоночник. Признаки поражения мочевыводящих путей (уретрит, цервицит) могут отсутствовать.
Если инфекция возникла после укуса (собаки, кошки, грызуны), то она, как правило, развивается в течение 2 суток. Может сопровождаться высыпаниями, лихорадкой, болями в суставах, воспалением местных лимфоузлов.
Диагностика
Появление отека и покраснения сустава, ограничение движений, боль и другие симптомы, характерные для артрита у детей – показание для экстренной консультации врача. Специалист проведет осмотр ребенка, а также назначит необходимое обследование.
При диагностике инфекционного артрита используются следующие методы:
- Лабораторные исследования:
- общий анализ крови: выявляются воспалительные изменения (как правило, сильно выраженные): лейкоцитоз (увеличение количества лейкоцитов) со «сдвигом формулы влево» (повышение количества палочкоядерных форм), ускорение СОЭ, при вирусных процессах возможен лимфоцитоз (повышение содержания лимфоцитов), при тяжелых инфекционных процессах возможны анемия, тромбоцитопения;
- биохимический анализ крови: повышение С-реактивного белка (как маркер активно текущего инфекционного процесса), сдвиги в белковых фракциях;
- посев крови может выявить наличие возбудителей;
- другие исследования: анализы мочи (если инфекционный процесс локализуется в мочевыводящих путях или почках), определение наличия антител к конкретным возбудителям и другие.
- Инструментальные методы исследования:
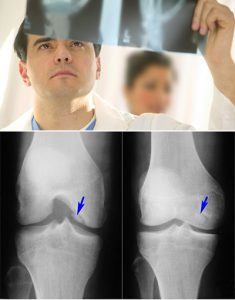
- рентгенография воспаленных суставов (делают снимки больного, а также, для сравнения, здорового сустава в двух проекциях): основной метод исследования при артритах, выявляющий деструктивные изменения в костной ткани (появляются обычно не ранее 2 недели заболевания) и некоторые другие признаки заболевания;
- КТ и МРТ также могут использоваться для диагностики воспаления (обычно в тех случаях, когда сустав недоступен для осмотра и пункции, например, позвоночник), кроме того, МРТ выявляет изменения в мягких тканях;
- УЗИ суставов может применяться как вспомогательный метод для диагностики артритов крупных суставов (например, коленного);
- обследование внутренних органов: для выявления инфекционных очагов в других органах могут использоваться рентгенография органов грудной клетки, УЗИ органов брюшной полости и почек, УЗИ сердца (эхокардиография) и другие методы.
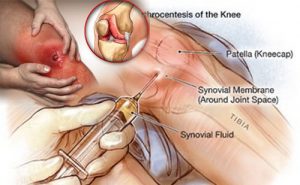
- Пункция воспаленного сустава.
Является обязательной процедурой при инфекционном артрите. Исключение составляют артриты мелких или глубоко расположенных суставов (например, позвоночника).
Пункция относится как к диагностическим, так и к лечебным манипуляциям. 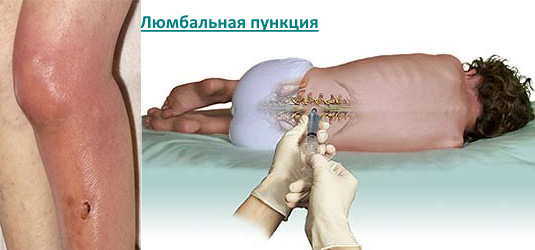 С ее помощью можно провести исследование полученного экссудата (выявить в нем повышенное содержание лейкоцитов, обнаружить патогенный микроорганизм), эвакуировать гной из суставной полости, провести ее промывание, ввести внутрь лекарственные вещества (антибиотики, гормональные средства).
С ее помощью можно провести исследование полученного экссудата (выявить в нем повышенное содержание лейкоцитов, обнаружить патогенный микроорганизм), эвакуировать гной из суставной полости, провести ее промывание, ввести внутрь лекарственные вещества (антибиотики, гормональные средства).
Как правило, рентгенография, КТ, МРТ и УЗИ не дают информацию о характере воспаления сустава. Поэтому подтвердить инфекционный артрит можно лишь после пункции и исследования полученной суставной жидкости.
На основании полученных результатов проведенных диагностических процедур врач может определить характер заболевания и назначить лечение.
Лечение инфекционного артрита у детей
Лечение инфекционного артрита у детей должно осуществляться в стационаре.
Изменения в суставах при инфекционном процессе прогрессируют настолько быстро, что за сутки в них уже могут возникнуть необратимые изменения, которые в дальнейшем потребуют пластики сустава.
В целом, терапия как при других артритах комплексная и включает следующие методы: общие мероприятия, использование медикаментозных препаратов, лечебную физкультуру, физиотерапию и другие процедуры.
Методы лечения
Общие (режимные) мероприятия:
- постельный режим с обеспечением покоя воспаленного сустава;
- в первые дни нередко проводят иммобилизацию сустава;
- диета, обеспечивающая ребенка всеми необходимыми питательными веществами.
Лекарственные средства:
- Антибиотики – основные препараты, использующиеся для лечения инфекционного артрита. Выбор того или иного средства зависит от характера возбудителя заболевания, возраста ребенка и индивидуальных противопоказаний.
- Нестероидные противовоспалительные препараты – уменьшают проявления воспаления, боль, снижают температуру тела.
- Стероидные гормональные препараты – также используются с противовоспалительной целью.
- Другие симптоматические средства (например, антигистаминные препараты, обезболивающие средства).
 Лечение при любых артритах назначается только врачом. Многие препараты у детей применяются ограниченно или не совсем не используются из-за возможного негативного влияния на организм ребенка. Антибиотики назначаются не менее чем на 3-4 недели, а после их отмены длительно продолжается лечение другими средствами.
Лечение при любых артритах назначается только врачом. Многие препараты у детей применяются ограниченно или не совсем не используются из-за возможного негативного влияния на организм ребенка. Антибиотики назначаются не менее чем на 3-4 недели, а после их отмены длительно продолжается лечение другими средствами.
Медикаментозные препараты могут вводиться внутривенно, внутримышечно, внутрисуставно, приниматься через рот.
К лечебным мероприятиям также относится пункция сустава, с помощью которой удаляют гной из суставной полости и вводят внутрь лечебные средства.
Хирургическое вмешательство показано при выраженных деструктивных изменениях в суставах.
Терапия инфекционного артрита длительная и занимает многие месяцы. На этапе реабилитации осуществляются:
- лечебная физкультура;
- физиотерпевтические процедуры;
- санаторно-курортное лечение.
Прогноз
 Прогноз инфекционного артрита благоприятный при правильном и своевременно начатом лечении. В этом случае возможно полное выздоровление с восстановлением функции сустава.
Прогноз инфекционного артрита благоприятный при правильном и своевременно начатом лечении. В этом случае возможно полное выздоровление с восстановлением функции сустава.
Острые бактериальные артриты могут приводить к необратимым изменениям в суставе в течение нескольких часов.
Прогноз заболевания хуже при наличии факторов риска (перенесенные травмы или операции на суставах, ревматоидный артрит и другие).
При тяжелых воспалительных процессах, возникших на фоне генерализованных инфекционных состояний, прогноз зависит от степени вовлечения в патологический процесс других органов (кардит, нефрит, менингит и другие тяжелые проявления).
Источник

