Юношеский артрит полиартикулярный вариант
Воспаление суставов у детей и подростков младше 16 лет, причину которого установить не удается, называется ювенильным ревматоидным артритом. Этот диагноз ставят, если воспаление длится дольше 6 недель.

Болезнь чаще поражает девочек. Ее распространенность на территории РФ — 62 человека на 100 000 детского населения. Ежегодно в нашей стране регистрируется около 40 новых случаев заболевания. Это невысокие цифры, но ЮРА часто приводит к инвалидизации детей. Поэтому его ранняя диагностика и лечение имеют очень большое значение.
Причины и механизм развития
Ученым удалось установить, что ЮРА имеет полигенный тип наследования. Пусковым моментом начала болезни служит инфекция:
- перенесенная острая респираторная или кишечная;
- инфицирование микоплазмами, хламидиями, бета-гемолитическим стрептококком;
- внутриутробное инфицирование вирусами (Эпштейна—Барра, Коксаки, парвовирусом).
Были редкие случаи, когда заболевание возникало после прививок от краснухи, кори, гепатита, паротита.
В основе развития ЮРА лежат дефекты иммунитета. Когда чужеродный антиген встречается с клетками синовиальной оболочки, информация о нем поступает в иммунную систему. Она стимулирует выработку цитокинов (противовоспалительных веществ). Эти вещества вызывают рост и пролиферацию клеток в структурах сустава — макрофагов, плазматических клеток, синовиоцитов, моноцитов, хондроцитов. Они вырабатывают иммуноглобулины, которые воспринимаются как чужеродные, и вновь активируют иммунную систему. После чего снова начинается выработка цитокинов. Физиологическая воспалительная реакция трансформируется в хроническое прогрессирующее воспаление, из-за которого хрящи и кости постепенно разрушаются.
Ювенильным ревматоидным артритом дети болеют, начиная с 2-3 лет. В более раннем возрасте он встречается крайне редко.
Классификация
Существуют разные классификации болезни, в которых можно встретить другие названия ювенильного ревматоидного артрита: юношеский (код по МКБ М08), идиопатический, хронический.
В нашей стране врачи пользуются классификацией Американской коллегии ревматологов, согласно которой выделяют 3 варианта болезни:
1. Системный.
2. Полиартикулярный:
- серопозитивный;
- серонегативный.
3. Олигоартикулярный:
- с ранним началом;
- с поздним началом;
- встречающийся в любом возрасте.
Заболевание имеет 4 степени активности (0 — минимальная, III — максимальная). По течению оно бывает медленно-, умеренно-, быстропрогрессирующим.
Клиника системного ЮРА
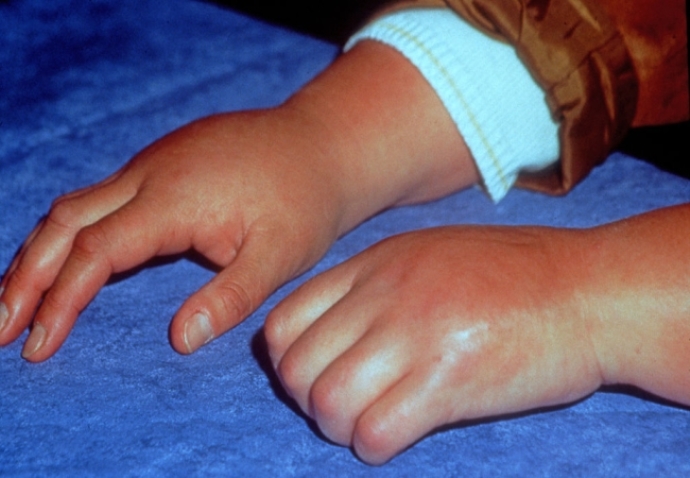
Этот вариант болезни еще называется болезнью Стилла. Он составляет до 20% всех случаев заболевания, встречается одинаково часто у мальчиков и девочек всех возрастов.
Клинически системный ЮРА проявляется:
- артритом — припухлостью, болезненностью суставов, ограничением их подвижности;
- лихорадкой. Температура поднимается до 38-40 градусов, преимущественно по утрам, сопровождается ознобом, проливным потом;
- сыпью. На коже лица, ягодиц, конечностей, по бокам туловища, около суставов появляются пятна и бугорки. На высоте лихорадки их становится больше, после снижения температуры — меньше;
- воспалением серозных оболочек сосудов, сердца, легких, других органов;
- увеличением многих групп лимфузлов;
- увеличением печени, селезенки.
Для постановки диагноза обязательны два условия: наличие артрита и лихорадки на протяжении 2 недель (лихорадка может предшествовать артриту). Из остальных признаков должны присутствовать два или более.
Системный вариант детского ревматоидного артрита протекает с поражением 2-3 или многих суставов. Причем суставной синдром может быть отсроченным, то есть возникать через несколько месяцев и даже лет после внесуставных проявлений.
Болезнь Стилла — тяжелая патология, осложнениями которой бывают:
- задержка роста;
- легочно-сердечная недостаточность;
- амилоидоз;
- инфекции, включая сепсис;
- синдром активации макрофагов. Его суть заключается в том, что макрофаги разрушают кровообразующие клетки в костном мозге. Из-за этого снижается свертываемость крови, нарушаются функции многих органов.
Осложнения болезни Стилла могут привести к гибели ребенка.
Клиника полиартикулярного ЮРА
Полиартикулярный артрит развивается у 30-40% детей с ЮРА. Он имеет два подтипа:
- серопозитивный;
- серонегативный.
Первый подтип чаще встречается у девочек (80%) 8-15 лет. Для него характерны:
- подострое течение;
- симметричное воспаление коленей, запястий, стоп, кистей, голеностопных суставов;
- изменение структуры хрящей и костей в течение первого полугодия заболевания;
- формирование анкилозов (неподвижности) в запястьях к концу 1-го года болезни.
Серонегативный подтип встречается в три раза реже, в основном, у девочек (90%) 1-15 лет. Его особенности:
- подострое или хроническое, относительно доброкачественное течение;
- симметричное поражение разных суставов, в том числе височно-нижнечелюстных, шейного отдела позвоночника;
- сопутствующий увеит (воспаление сосудистой оболочки глаз);
- иногда увеличение лифузлов, субфебрилитет.
Осложнениями полиартикулярного ревматоидного артрита могут быть задержка роста, сгибательные контрактуры, деструкция суставов. Вероятность их возникновения тем выше, чем младше ребенок.
Клиника олигоартикулярного ЮРА
Олигоартикулярный артрит составляет половину случаев заболевания. Он имеет три подтипа:
1. С ранним началом (от 1 до 5 лет). 85% болеющих — девочки. Поражаются локти, колени, запястья, голеностопы, часто асимметрично. У половины больных развивается иридоциклит (воспаление цилиарного тела, радужки глаз).
2. С поздним началом (8-15 лет). 90% больных — мальчики. Асимметрично поражаются тазобедренные суставы, поясничный отдел позвоночного столба, крестцово-подвздошные сочленения, суставы стоп, пяточной области. У 10% детей возникает иридоциклит.
3. Встречающийся в любом возрасте — доброкачественный, начинается обычно в 6-7 лет, не вызывает деструкции суставов.
К осложнениям олигоартикулярного артрита относятся:
- асимметричный рост конечностей в длину;
- последствия иридоциклита (глаукома, катаракта, слепота);
- инвалидизация.
Лабораторная диагностика
Из лабораторных методов для подтверждения диагноза имеют значение общий и биохимический анализ крови, обнаружение ревматоидного и антинуклеарного фактора, специфических антигенов.
Изменениями в крови, характерными для ЮРА, являются:
- ускорение СОЭ (при системном варианте — до 50-80, полиартикулярном — до 40 мм/час);
- лейкоцитоз (при системном варианте — со сдвигом влево до юных форм);
- гипохромная анемия;
- тромбоцитоз;
- увеличенные значения СРБ, иммуноглобулинов G, M;
- обнаружение антинуклеарного фактора.
При полиартикулярном артрите в крови могут определяться РФ (серопозитивный подтип) и антиген HLADR 4, при олигоартикулярном — антигены HLA A2 (подтип с ранним началом), HLA B27 (подтип с поздним началом).
Инструментальная диагностика
При ювенильном ревматоидном артрите с помощью инструментальной диагностики определяют степень повреждения суставов и выявляют внесуставные поражения.
Чтобы установить, насколько изменены суставы, делают рентгенографию. Рентгенологические изменения имеют 4 степени:
I — остеопороз в эпифизах костей;
II — единичные эрозии, сужение суставных щелей, остеопороз;
III — деструкция хряща и костных структур, подвывихи в суставах, костно-хрящевые эрозии;
IV — анкилоз (сращение костей).
Для диагностики внесуставных поражений применяются:
- ЭКГ;
- рентгенограмма легких;
- УЗИ сердца;
- УЗИ почек;
- офтальмологические исследования.
Немедикаментозное лечение
В лечении юношеского ревматоидного артрита большую роль играют:
- Режим.
- Диета.
- ЛФК.
- Ортопедическая коррекция.
Во время обострения двигательный режим ограничивают, но полная иммобилизация суставов лонгетами противопоказана. Она может привести к контрактурам, анкилозу, атрофии мышечной ткани, усилению остеопороза. В период ремиссии дети должны спать на жестком матрасе, следить за своей осанкой. Рекомендуется до минимума ограничить пребывание на солнце, исключить психоэмоциональные перегрузки, переохлаждения.
Диета предпочтительна белковая. Для профилактики остеопороза ребенку нужно давать больше продуктов, богатых кальцием, витамином Д.
Лечебная физкультура устраняет сгибательные контрактуры, увеличивает подвижность суставов, восстанавливает мышечную массу. Комплекс физических упражнений подбирает ортопед.
Ежедневная физическая нагрузка необходима для сохранения функции суставов. Детям, страдающим ЮРА, полезно ездить на велосипеде, плавать, гулять. Нежелательны прыжки, бег, активные игры.
Для ортопедической коррекции используются:
- статические ортезы (лонгеты, шины, стельки). Днем их нужно снимать несколько раз для стимуляции мышц (на время занятий в школе, ЛФК, туалета и т.д);
- динамические ортезы (корсет, реклинирующая система, головодержатель).
Лекарственное лечение
Схемы лечения разных форм ювенильного ревматоидного артрита указаны в национальных клинических рекомендациях. В них задействованы 4 основные группы лекарственных средств:
- НПВС (диклофенак, мелоксикам, нимесулид).
- Глюкокортикоиды (метилпреднизолон).
- Иммунодепрессанты (метотрексат, циклоспорин).
- Биологические препараты, полученные генно-инженерными методами (ритуксимаб, тоцилизумаб, инфликсимаб, этанерцепт).
НПВС и гормоны уменьшают боль и воспаление в суставах, улучшают их функции, но не препятствуют деструкции. Иммунодепрессанты и биопрепараты подавляют иммунное воспаление, предотвращают разрушение суставов.
В зависимости от степени активности артрита лекарства назначаются внутривенно, внутримышечно или внутрь. Инъекции глюкокортикоидов делают также внутрисуставно. По показаниям проводят симптоматическую терапию антибиотиками, антикоагулянтами, антиагрегантами и т.д. Пациентов с увеитом, иридоциклитом лечит не только ревматолог, но и окулист.
Хирургическое лечение
Показаниями к нему являются:
- асептический некроз головок бедренных костей;
- контрактуры, не поддающиеся лечению другими методами.
- анкилозы;
- деформации суставов, значительно ограничивающие подвижность.
Из видов оперативного лечения чаще всего применяются эндопротезирование суставов, капсулотомия (рассекается капсула сустава и санируется его полость), тенотомия (рассекаются сухожилия).
Прогноз
Системный, полиартикулярный и олигоартикулярный ЮРА с ранним началом имеют неблагоприятные последствия. Они часто приводят к деструкции суставов и инвалидизации.
Когда ювенильный ревматоидный артрит сопровождается стойкой лихорадкой, тромбоцитозом или длительно лечится кортикостероидами, у детей прогноз на будущее также ухудшается из-за высокого риска осложнений. Чаще всего это тяжелые инфекции, вторичный амилоидоз.
Остальные формы болезни протекают относительно благоприятно. У 75% детей удается достигнуть долгой ремиссии без потери функции суставов и ограничения жизнедеятельности. Они могут учиться в школе, получить среднее или высшее образование и в дальнейшем работать по профессии.
Источник
Дети очень часто подвержены заболеваниям различной этиологии. Пауциартикулярный юношеский артрит (олигоартикулярный, олигоартрит) – заболевание суставов воспалительного характера, возникающее у детей в возрасте до 16–18 лет. Чаще всего признаки начинают проявляться в возрасте до 6 лет. Область поражения: бедренная часть, щиколотка, суставы запястий, ступни. Редко зоной поражения становится поясничная область, плечевые, локтевые, коленные суставы.
Особенности заболевания
Отличается заболевание воспалением сразу не менее 4 суставов
Отличие данного типа артрита от других заключается в характере воспаления, которому подвергаются одновременно не меньше 4-х суставов. Количество суставов зависит о формы, степени и продолжительности заболевания. Пауциартикулярный юношеский артрит у детей может протекать в двух формах: перстицирующий (одновременное поражение четырех суставов) и распространившийся (количество пораженных суставов увеличивается от 5 и более). Воспаление охватывает не только органы опорно-двигательного аппарата, но и также кровеносную систему человека.
Отличительной особенностью является предрасположенность женского пола к появлению паурцитикулярного юношеского артрита. Сопутствующим заболеванием является увеит. Воспалительные процессы сосудистой оболочки глаз могут протекать бессимптомно или малозаметно, чем осложняется диагностика и лечение воспалительных процессов.
Причины и провоцирующие факторы заболевания
Инфекции и травмы являются частыми причинами юношеского артрита
Численность детей, подвергающихся данному заболеванию, растет все больше и больше с каждым годом. Но, несмотря на такие стремительные темпы распространения детского артрита, должное внимание стало уделяться в конце 20 – начале 21 столетий.
Основные причины:
- генетическая предрасположенность;
- инфекционные заболевания желудочно-кишечного тракта;
- инфекционные заболевания мочеполовой системы;
- нарушение обмена веществ;
- дисбаланс витаминов и минералов в организме;
- врожденные патологии;
- нарушение графика прививок;
- травмы конечностей.
Симптомы
Отечность в районе суставов – один из первых видимых симптомов
Распознать пауциартикулярный артрит на ранней стадии достаточно тяжело в силу ее бессимптомного начала и маленького возраста пациента. Все же характерные черты, указывающие на отклонение от нормы, существуют:
- повышенная утомляемость;
- низкая физическая активность в течение всего дня;
- повышение температуры тела;
- появление отечности в районе суставов;
- плохой аппетит или отказ от приема пищи;
- нарушение темпов роста, несоответствие медицинским коридорам развития;
- ухудшение зрения, дополнительно сопровождающееся покраснением глазного яблока;
- частые высыпания на коже без причины;
- увеличение органов лимфатической системы.
Самостоятельно утверждать диагноз не стоит, необходимо обратиться к медицинскому специалисту, так как многие из этих симптомов могут указывать на развитие иной патологии, в связи с чем все назначения и рекомендации необходимо получать у специалиста. Залогом хорошего лечения пауциартикулярного артрита у детей и быстрого выздоровления является своевременное обращение за помощью.
Методы диагностики
Диагностировать юношеский артрит тяжело на ранних стадиях
Диагностика предполагает прохождение широкого обследования. Комплексное применение аппаратных и лабораторных методов позволят быстрее выявить пауциартикулярный юношеский артрит у детей и назначить терапию.
Лабораторные исследования включают в себя развернутые исследования крови и мочи:
- общие;
- биохимические;
- иммунологические.
По результатам исследования крови определяется наличие или отсутствие герпеса, токсоплазмоза, гепатита, вируса Эпштейн-Барра, то есть возможность развития болезни с похожими симптомами.
Аппаратные исследования:
- абдоминальное ультразвуковое исследование;
- ультразвуковое исследование суставов;
- рентген (данное исследование проводится в возрасте старше 2-х лет в условиях стационара, если показатели крови отклоняются от нормы);
- компьютерная томография;
- эзофагогастокопия;
- МРТ пораженных частей тела.
Отдельным и весьма сложным методом исследования является пункция костного мозга.
Лечение пауциартикулярного артрита у детей
Очень важно начать лечение как можно раньше
Пауциартикулярный артрит – заболевание не смертельное, оно поддается лечению. Терапия требует комплексного подхода (лекарственные препараты, лечебная физкультура, физиопроцедуры) и длительного периода времени. Лечение проводится в условиях стационара под постоянным наблюдением медицинского персонала. Лечение бывает медикаментозным и немедикаментозным.
Медикаменты
Медикаментозная терапия может назначаться врачом до утверждения точного диагноза. Она включается в себя прием противовоспалительных препаратов. Данная группа медикаментов устраняет болевые ощущения, снимает отечности покраснения, но не излечивает. Препараты данной группы имеют противопоказания и побочные реакции, следует хорошо ознакомиться с инструкцией перед началом приема.
Второй группой медикаментов являются иммуносупрессивные препараты. Основное их назначение – искусственное угнетение иммунитета. Применение данной группы препаратов связано с особенностью заболевания, которое заключается в восприятии иммунитетом здоровых клеток за чужеродные предметы и как следствие их уничтожение.
Третья группа медикаментов – TNF-ингибиторы. Данные препараты содержат активные вещества, способные ингибировать воспалительные процессы, то есть притуплять активность заболевания.
Четвертая группа – глюкокортикостероиды. Основное назначение – снятие болевых симптомов и облегчение состояния больного. Прием медикаментов назначается даже в периоды ослабления болезни, чтобы не началось обострение процесса заболевания.
Медикаментозная терапия предполагает как таблетированный прием препаратов, так и в виде обкалывания. Терапия в виде обкалывания действует быстрее, так как проводится путем введения препарата в кровь.
Медикаменты назначают не только для лечения основного заболевания, а также для защиты желудочно-кишечного тракта, чтобы во время терапии не произошел сбой работы в кишечнике, а микрофлора была благоприятной без роста патогенных бактерий.
Немедикаментозное лечение
Физиотерапия при пауциартикулярном юношеском артрите проводится только после того, когда устранен воспалительный процесс в организме. Процедуры назначаются в зависимости от тяжести заболевания и возраста больного.
Физиопроцедуры:
- электрофорез;
- ультразвуковые процедуры;
- ультрафиолетовое облучение;
- магнитотерапия;
- грязелечение и процедуры с участием теплого парафина;
- воздушные ванны;
- терапия с помощью лазера.
Народные средства применяются после основной медикаментозной терапии. Нетрадиционная медицина поможет избавиться от боли и отеков. Отвары и настои помогут из организма вывести токсичные вещества. Травы богаты витаминами и минералами, которые оказывают иммунитету огромную поддержку. Список нетрадиционных компонентов: клюква, овес, пихта, кукурузные рыльца, картофель, лавровый лист.
Сокотерапия – новый вид лечения, основанный на использовании свежевыжатых соков овощей и фруктов: морковь, капуста, свекла, огурцы используются для приготовления сока. Сок в равных частях смешивается и принимается в размере одной столовой ложки три раза в день. При необходимости сок можно разводить с охлажденной кипяченой водой.
Эффективны компрессы с применением пихтового масла.
Компрессы из свежего картофеля: тертый сырой овощ погружают на 60 секунд в кипяток, далее обворачивают хлопковым платком и в теплом виде прикладывают к больному месту. Картофель очень хорошо снимает отеки.
Эффективным методом является ванна с использованием овсяного отвара, клюквенных листьев, и лаврового листа. Купание в ванне расслабляет ребенка, а также снижает болевые синдромы и снимает воспаление на пораженных участках тела.
Массаж и ЛФК актуальны в реабилитационный период, а также в целях профилактики. Упражнения разрабатываются индивидуально для каждого пациента. Основной принцип – ежедневное выполнение программы, курс составляет не меньше 10 дней. Массаж выполняется специалистами, самостоятельный массаж не уместен, так как суставы слишком слабые, одно неверное движение может спровоцировать обострение заболевания.
Важное условие массажа – механическому воздействию не подвергается сам сустав, а только участки тела, расположенные рядом с очагом поражения.
Ортопедическая коррекция включает в себя наложение лонгет, шин. Во время обострения шины накладываются для создания неподвижности конечностей.
В повседневной жизни рекомендуется использование специализированной обуви с ортопедическими стельками. Форма стельки поддерживает стопы во время движения ребенка.
Режим дня и режим питания. Сбалансированное питание и распорядок дня влияют на состояние организма. Питание влияет на поддержание оптимальной весовой категории ребенка. Отсутствие вредных веществ влияет на циркуляцию крови и чистоту кровеносных сосудов, соответственно на своевременное поступление питательных веществ и кислорода. Приведенный в норму обмен веществ восстанавливает баланс витаминов в организме.
Оперативное лечение
Хирургическое вмешательство допустимо при тяжелом состоянии организма, если не помогли все вышеперечисленные методы. При оперативном вмешательстве воспаленные участки подлежат вскрытию и обработке антибактериальными препаратами.
Если заболевание запущено, и большое количество конечностей поражено, то это может сказаться на организме в виде деформации конечностей, чтобы избежать плачевных последствий также применяется хирургическое вмешательство.
Особенности образа жизни ребенка с заболеванием
Нужно оградить ребенка от источников инфекций
Ребенок с таким диагнозом требует к себе пристального внимания и заботы. Забота проявляется не только в своевременном лечении, но и также в соблюдении физических нагрузок на организм, поддержании здорового образа жизни.
Умеренные физические нагрузки помогают поддерживать организм в форме, а их отсутствие или повышенная норма ослабляют суставы и мышцы, что приводит к утомляемости и снижению повседневной активности ребенка. Вакцинация проводится только с разрешения лечащего врача.
- Устранение психоэмоционального напряжения и создание спокойной обстановки – это возможность снизить количество рецидивов, свести их к минимуму.
- Оградить ребенка от контакта с больными людьми, для снижения риска заражения вирусными или бактериальными инфекциями.
- Одевать по погоде, во избежание перегрева или переохлаждения конечностей.
- Чрезмерное пребывание на солнце, а также резкая смена климатических условий пагубно скажутся на здоровье малыша.
- Общение с животными улучшает эмоциональное состояние детей, но провоцирует развитие такой инфекции как токсоплазмоз.
Прогноз и профилактика
Прогулки на свежем воздухе и здоровый образ жизни станут профилактикой недуга
Прогнозирование заболевания зависит от своевременности обращения, активности родителей и медицинского персонала. Эффективное лечение и профилактика заболевания избавляет ребенка от недуга на долгое время. Основные профилактические мероприятия:
- одеваться по погоде;
- ведение здорового образа жизни;
- избежание травмоопасных ситуаций;
- поддержание иммунитета естественными методами;
- создание благоприятной обстановки;
- регулярные прогулки на свежем воздухе.
Халатность родителей или врачей может привести к необратимым последствиям, которые нанесут отпечаток на дальнейшую жизнь ребенка. Родители не должны надеяться только на врачей, они должны сами стараться поддерживать режим дня, физическую подготовку ребенка, своевременно организовать массажные процедуры. Данное заболевание не излечимо, но с ним можно не просто жить, а радоваться жизни. Терпение и внимательность родителей – это залог здоровья ребенка.
Источник