Юношеский ревматоидный артрит рентген
Костно-суставная система кистей и дистальных отделов стоп является основным объектом исследования для постановки диагноза и определения стадии ревматоидного артрита (РА) и проведения дифференциального диагноза с другими заболеваниями ревматической и неревматической природы.
Синовиальная оболочка периферических суставов является органом-мишенью, где при РА разворачивается хроническое аутоиммунное воспаление, приводящее в дальнейшем к характерному для РА множественному и симметричному поражению суставов. Симметричность изменений в суставах кистей и стоп является отличительной особенностью РА. Типичные признаки РА – симметричное поражение пястно-фаланговых и плюсне-фаланговых суставов, суставов запястий, проксимальных межфаланговых суставов кистей. Первые рентгенологические симптомы артрита, в т. ч. и появление первых эрозий, могут обнаруживаться во 2-х и 3-х пястно-фаланговых суставах, 3-х проксимальных межфаланговых суставах кистей, суставах запястий, лучезапястных суставах, шиловидных отростках локтевых костей, 5-х плюсне-фаланговых суставах. При более выраженных стадиях РА изменения могут обнаруживаться в дистальных межфаланговых суставах кистей и стоп. РА никогда не начинается с поражения дистальных межфаланговых суставов кистей и стоп, проксимальных межфаланговых суставов стоп.
Наиболее часто в повседневной практике применяется рентгенологическая классификация, основанная на делении РА на модифицированные стадии по Штейнброкеру с использованием обзорных рентгенограмм кистей и дистальных отделов стоп в прямой проекции.
Выделяются 4 рентгенологические стадии РА, отражающие прогрессирование симптомов артрита в суставах кистей и дистальных отделов стоп.
К 1-й стадии (ранним рентгенологическим изменениям) РА относятся периартикулярное утолщение и уплотнение мягких тканей, околосуставной остеопороз (повышение рентгенпрозрачности костной ткани), единичные кистовидные просветления костной ткани и сужение отдельных суставных щелей в типичных для начального РА суставах. Рентгенологические симптомы 1-й стадии неспецифичны для РА и могут быть обнаружены при других ревматических заболеваниях, что требует обязательного учета клинико-лабораторных показателей заболевания.
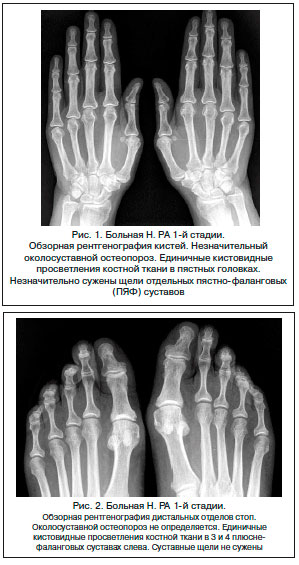
Стадия 2 характеризуется нарастанием околосуставного остеопороза, появлением множественных кистовидных просветлений костной ткани в эпифизах коротких трубчатых костей и костях запястий в сочетании с множественными сужениями суставных щелей, эрозивными изменениями в суставах и небольшими краевыми деформациями костей. Эта стадия подразделяется на неэрозивную и эрозивную формы в зависимости от отсутствия или наличия деструктивных изменений в суставах. Как правило, первые эрозии появляются во 2–3-х пястно-фаланговых, 5-х плюсне-фаланговых суставах, костях запястий, в области шиловидного отростка локтевой кости. Отличительная особенность 2-й стадии РА – отсутствие умеренных или выраженных деформационных изменений, подвывихов, вывихов и костных анкилозов суставов.
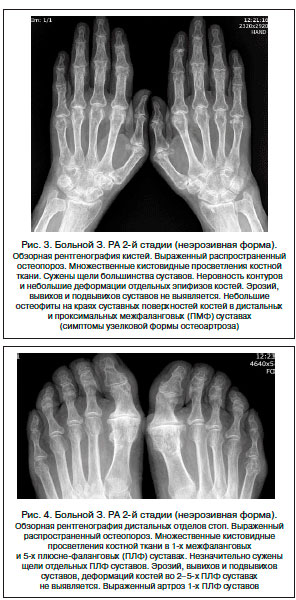
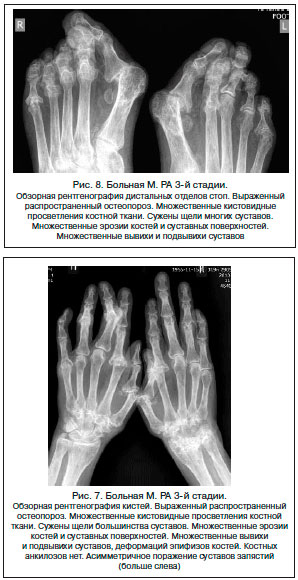
Стадия 3 характеризуется нарастанием рентгенологических симптомов, выявляемых при 2-й стадии. Деструктивные изменения выраженные, определяются во многих суставах кистей и дистальных отделов стоп. Преобладают в типичных для РА суставах. Отличительная особенность 3-й стадии – умеренные и выраженные деформации эпифизов костей, подвывихи и вывихи в отдельных или многих суставах.
4-я стадия характеризуется симптомами 3-й стадии и появлением костных анкилозов суставов. Для РА типичны анкилозы в суставах запястий (межзапястных, 2–5-х запястно-пястных суставах). Крайне редко выявляются анкилозы в проксимальных межфаланговых суставах кистей и лучезапястных суставах. Выраженные деструктивные изменения в костях запястий могут приводить к коллапсу запястий, который характеризуется снижением высоты запястий, выраженными деформациями, уменьшением размеров или остеолизом костей запястий. Остеолитические изменения могут выявляться в пястно-фаланговых и, реже, плюсне-фаланговых суставах. Рентгенологические стадии РА представлены на рисунках 1–11.
Источник
Согласно классификации ревматоидный артрит имеет принадлежность к группе аутоиммунных патологий с хроническим течением, который развивается при ослаблении иммунного статуса человека. Точные причины, из-за которых развивается данная патология, не выявлены до сегодняшнего дня.
К предрасполагающим факторам можно отнести генетическую предрасположенность, перенесенные ранее инфекционные процессы (корь, паротит, гепатит Б), влияние на организм человека ядовитых веществ, климакс и другие аутоиммунные патологии.
При активном прогрессировании РА развивается симметричное поражение суставов ног и рук (локти, плечи, бедра, колени, кисти и ступни). В первую очередь обычно поражаются мелкие суставные структуры, расположенные на верхних конечностях. Сначала в воспалительный процесс вовлекается синовиальная оболочка, далее этот процесс поражает хрящевую ткань, и как результат формирование эрозий и необратимая деформация суставов.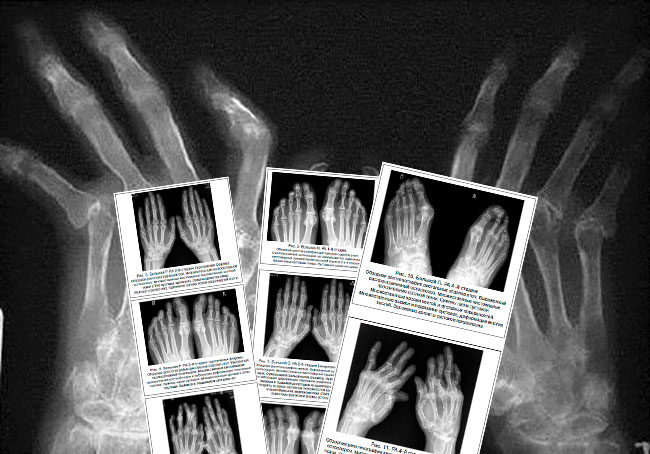
Артрит может поражать не только суставные элементы. Известны примеры, когда он вовлекает в процесс другие органы и системы. И начинают развиваться следующие изменения в организме: атрофия мышц скелета, увеличиваются лимфоузлы, печень не выполняет свои функции в полной мере, поражается желудочно-кишечный тракт, ткани легкого и сердечная мышца, а также возможно поражение кожных покровов.
Рентгенологические стадии ревматоидного артрита
С помощью рентгенологического исследования можно определить уровень поражения суставов и деформации костных структур, и конечно хрящей и мягких околосуставных тканей. Во время определения стадии РА особое внимание уделяется наиболее пораженному суставу, а также подсчитывается количество образовавшихся эрозий в костных тканях.
Данные проявления дают возможность определить стадию ревматоидного артрита для определенного пациента индивидуально, поскольку у каждого пострадавшего степень разрушения сустава и количество образовавшихся эрозий могут быть разными.
Очень важно во время рентгена определить наличие таких патологических образований как эрозии и кистоподобные просветления. К сожалению, их практически невозможно заметить с помощью рентгена, так как они имеют маленький размер, а аппарат плохую четкость.
Для установления правильного диагноза на начальных стадиях используют дополнительно магнитно-резонансную или компьютерную томографию с целью подробного изучения дегенеративных процессов в суставах.
На основании рентгенологических снимков можно выделить четыре стадии ревматоидного артрита.
I стадия
 Первая стадия или начальная. На начальном уровне дегенеративным изменениям подвергаются суставы кистей и плюснефаланговые суставы.
Первая стадия или начальная. На начальном уровне дегенеративным изменениям подвергаются суставы кистей и плюснефаланговые суставы.
На фото можно увидеть утолщение и уплотнение околосуставных мягких тканей, поражение костей. А именно их истончение и присутствие в них небольших кистоподобных просветлений.
Очень четко можно увидеть околосуставной остеопороз, который характеризуется дегенеративными модификациями в костных тканях. Костные структуры становятся более рыхлыми, повышается их пористость, что приводит к их ломкости.
Опытный специалист может заметить на снимке сужение суставной щели, что является характерным признаком прогрессирования болезни.
Для этой стадии характерна утренняя скованность суставов, которая проходит сама по себе в течение 1 часа после пробуждения. Пораженный участок немного опухший, и во время незначительных физических нагрузок или поднятии тяжестей больной испытывает неприятные, но терпимые болевые ощущения.
Это основные внешние показатели развития патологии, при проявлении которых стоит обратиться к врачу-ревматологу.
Первичные проявления ревматоидного артрита могут развиваться в любом возрасте. Они могут быть как у маленького пациента, так и уже достаточно взрослого человека. И прогрессировать болезнь может по-разному: возможно бурное развитие сразу после начальных признаков, а может быть затишье на несколько лет.
II стадия
 Во время активного прогрессирования второй стадии ревматоидного артрита формируются многочисленные кисты в костных структурах, набирает обороты околосуставной остеопороз и сужается просвет суставной щели в одном или сразу нескольких суставах – это характерные признаки стадии 2А. Этап 2А длится по времени до того момента, пока не начнут образовываться эрозии кости.
Во время активного прогрессирования второй стадии ревматоидного артрита формируются многочисленные кисты в костных структурах, набирает обороты околосуставной остеопороз и сужается просвет суставной щели в одном или сразу нескольких суставах – это характерные признаки стадии 2А. Этап 2А длится по времени до того момента, пока не начнут образовываться эрозии кости.
Эрозивные образование можно разделить на три группы:
- Краевые поверхностные эрозии чаще всего образовываются на мелких суставах верхних конечностей. Эрозия формируется там, где сустав не покрыт хрящевой тканью, а именно его внутрисуставной участок.
- Из-за прогрессирующего околосуставного остеопороза формируется провал на поверхности кости, который характерен для эрозий компрессионного типа.
- К третьему типу эрозионных образований следует отнести поверхностную деградацию костных тканей замыкательной пластины на участке крепления сустава со связками.
Образования являются первичной диагностической чертой формирования ревматоидного артрита. Как только на рентген-снимке будет видно образования эрозивных структур, то можно приступить к описанию следующего этапа – 2Б, который продолжается до того момента, пока не сформируются четыре эрозии.
На данном этапе подвижность может утрачиваться на 2-3 часа в день, это обусловлено разрушением хрящевой ткани. Во время физических нагрузок боль у пациента увеличивается.
III стадия
 После пяти сформировавшихся эрозивных образований можно переходить к обсуждению третьего этапа РА. Развиваются атрофические изменения окружающих сустав мышечных тканях.
После пяти сформировавшихся эрозивных образований можно переходить к обсуждению третьего этапа РА. Развиваются атрофические изменения окружающих сустав мышечных тканях.
К сжатию суставных щелей, множественным образовавшимся кистам и прогрессирующему околосуставному остеопорозу присоединяются вывихи с деформацией кистей рук.
Эти деформации имеют различные названия. К самым распространенным модификациям кистей рук относят «плавники моржа», «шею лебедя» и «пуговичные петли».
При помощи рентгена можно увидеть образование кальцификатов возле пораженного участка. По своей структуре кальцификаты напоминают ревматоидные узелки, которые разрастаются в диаметре до 2 – 3 см.
Из-за перенасыщения организма солями кальция начинают формироваться кальцификаты. По своей структуре ревматоидные узелки достаточно плотные, имеют округлую форму, во время пальпации безболезненны.
На рентгенологических снимках кальцификаты очень хорошо выделяются.
Болевые ощущения и ограниченность в движениях настолько сковывают человека, что он не может выполнять самые простые ежедневные дела. А физические упражнения либо тренировки становятся невозможными и исключаются из ежедневного режима дня больного.
IV стадия
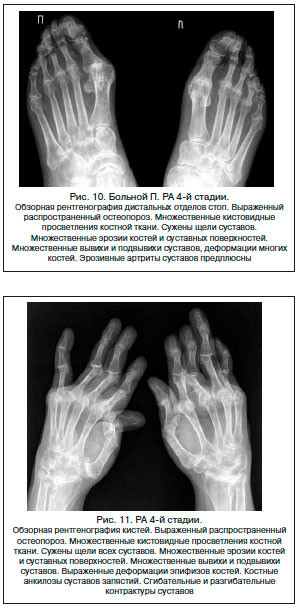 На это стадии околосуставной остеопороз начинает быстро прогрессировать.
На это стадии околосуставной остеопороз начинает быстро прогрессировать.
- Эрозивные образования начинают поражать не только поверхность суставов, но и близлежащие костные структуры. На краях поверхностей суставов начинают образовываться остеофиты как дополнение к сжатию суставных щелей.
- Остеофиты по своей структуре – костные образования, которые формируются только на краях суставных поверхностей. Они являются неопровержимыми признаками развития ревматоидного артрита. На первых этапах своего формирования они имеют заостренную форму и напоминают небольшие костные наросты.
- С прогрессированием болезни увеличивается объем остеофитов, а также их форма, они могут быть волнообразными или прямолинейными, а также на коротком или длинном основании.
К разнообразным кистоподобным просветлениям, вывихам и подвывихам суставов, а также деформированной костной ткани присоединяется анкилоз суставов и субхондральный остеосклероз.
На рентгенологическом снимке можно обнаружить костное образование под хрящом – это и есть субхондральный остеосклероз. Данная патология формируется при сильном сужении суставной щели. Вследствие прогрессирующей деформации хряща или же его полного отсутствия возникает процесс трения между оголенными костями суставов.
Анкилоз – это полное обездвиживание сустава вследствие необратимых процессов деформации, которые произошли в результате прогресса ревматоидного артрита. На этом этапе развивается практически полное обездвиживание больного и сильные непрекращающиеся боли.
Лечебные и профилактические мероприятия
К сожалению, полного излечения от ревматоидного артрита не существует. Лечебные мероприятия заключаются в уменьшении боли и степени тяжести воспалительного процесса, а также уменьшении процессов деформации и разрушения суставов.
Совместно с медикаментозным лечением стоит соблюдать строгую диету, а именно вегетарианский стол. Важную роль также играет лечебная физкультура, благодаря которой можно хоть немного поддерживать подвижность в суставах и предотвратить развитие атрофии мышц.
На первой стадии ревматоидного артрита будет также эффективным лечебный массаж и физиотерапевтические процедуры, но при сформировавшейся четвертой стадии артрита показано только хирургическое вмешательство.
При длительном применении лекарственных препаратов для облегчения ревматоидного артрита пациент укорачивает себе жизнь на семь лет из-за их токсического воздействия на органы и системы.
В профилактических целях стоит избегать переохлаждения организма, не допускать сильного эмоционального перенапряжения и своевременно лечить инфекционные процессы в организме.
Источник
Что такое ювенильный ревматоидный артрит?
Ювенильный ревматоидный артрит (ЮРА) – хроническое воспалительное заболевание суставов, неустановленной причины, длительностью более 6 недель, развивающийся у детей в возрасте не старше 16 лет.
Как часто встречается ювенильный ревматоидный артрит?
Ювенильный ревматоидный артрит– одно из наиболее частых и самых инвалидизирующих ревматических заболеваний, которое встречается у детей. Заболеваемость ЮРА — от 2 до 16 человек на 100 000 детского населения в возрасте до 16 лет. Распространенность ЮРА в разных странах — от 0,05 до 0,6%. Чаще ревматоидным артритом болеют девочки.
Почему возникает ювенильный ревматоидный артрит?
В развитии ЮРА принимают участие наследственные и средовые факторы, среди которых наибольшее значение имеет инфекция.
Существует множество факторов, запускающих механизм развития болезни. Наиболее частыми являются вирусная или смешанная бактериально-вирусная инфекция, травмы суставов, инсоляция или переохлаждение, профилактические прививки, особенно проведенные на фоне или сразу после перенесенной ОРВИ или бактериальной инфекции. Возможная роль инфекции в развитии ЮРА предполагается, однако она до сих пор окончательно не доказана. Выявлена связь начала заболевания с перенесенной ОРВИ, с проведенной профилактической прививкой против кори, краснухи, паротита. Интересно, что дебют ЮРА после вакцинации против паротита чаще наблюдается у девочек. Известны случаи, когда ЮРА манифестировал после проведения вакцинации против гепатита В. Роль кишечных инфекций, микоплазмы, бета-гемолитического стрептококка в развитии ЮРА большинством ревматологов не признается. Однако известно, что эти инфекции являются причиной развития реактивных артритов, которые могут трансформироваться в ЮРА. Роль вирусной инфекции в развитии хронических артритов менее очевидна. Известно, что более 17 вирусов способны вызывать инфекцию, сопровождающуюся развитием острого артрита (в том числе вирусы краснухи, гепатита, Эпштейн-Барра, Коксаки и др.).
В развитии хронических артритов этиологическая роль вирусов не доказана. Наследственную предрасположенность к ЮРА подтверждают семейные случаи этого заболевания, исследования близнецовых пар, иммуногенетические данные.
Опасен ли ювенильный ревматоидный артрит?
При ЮРА у 40-50% детей прогноз благоприятный, может наступить ремиссия продолжительностью от нескольких месяцев до нескольких лет. Однако, обострение заболевания может развиться спустя годы после стойкой ремиссии. У 1/3 больных отмечается непрерывно рецидивирующее течение заболевания. У детей с ранним началом заболевания и подростков с положительным ревматодным фактором высок риск развития тяжелого артрита, инвалидизации по состоянию опорно-двигательного аппарата. У больных с поздним началом возможна трансформация заболевания в анкилозирующий спондилит. У 15% больных с увеитом возможно развитие слепоты. Смертность при ЮРА очень низка и отмечается при отсутствии своевременного лечения, присоединении инфекционных осложнений или развитии амилоидоза.
Как проявляется ювенильный ревматоидный артрит?
Основным клиническим проявлением заболевания является артрит. Поражение суставов проявляется болью, припухлостью, деформациями и ограничением движений, повышением температуры кожи над суставом. У детей наиболее часто поражаются крупные и средние суставы, в частности коленные, голеностопные, лучезапястные, локтевые, тазобедренные, реже – мелкие суставы кисти. Типичным для ЮРА является поражение шейного отдела позвоночника и челюстно-височных суставов.
Патологические изменения в суставе характеризуются развитием реакций воспаления, которые могут приводить к разрушению хрящевой и костной ткани суставов, сужению суставных щелей (пространства между концами костей, образующих суставы) вплоть до развития анкилозов (сращения суставных поверхностей костей, образующих суставы).
Помимо поражения суставов могут отмечаться следующие внесуставные проявления:
- Повышение температуры тела, иногда до высоких цифр; развивается, как правило, в утренние часы, может сопровождаться ознобом, усилением болей в суставах, появлением сыпи. Падение температуры нередко сопровождается проливными потами. Лихорадочный период может продолжаться недели и месяцы, а иногда и годы и нередко предшествует поражению суставов.
- Сыпь может быть разнообразной, не сопровождается зудом, располагается в области суставов, на лице, груди, животе, спине, ягодицах и конечностях, быстро исчезает, усиливается на высоте лихорадки.
- Поражение сердца, серозных оболочек, легких и других органов. Клиническая картина поражения сердца при ЮРА: боли за грудиной, в области сердца, а в ряде случаев – болевой синдром в верхней части живота; чувство нехватки воздуха, вынужденное положение в постели (ребенку легче в положении сидя). Субъективно ребенок жалуется на чувство нехватки воздуха. У ребенка наблюдается бледность и посинение носогубного треугольника, губ, пальцев рук; раздуваются крылья носа, отеки голеней и стоп. При поражении легких у больных может отмечаться затруднение дыхания, влажный или сухой кашель. При поражении органов брюшной полости беспокоят боли в животе.
- Увеличение лимфатических узлов может отмечаться до 4-6 см в диаметре. Как правило, лимфатические узлы подвижные, безболезненные.
- Увеличение размеров печени, селезенки.
- Поражение глаз типично для девочек с ЮРА младшего возраста. Отмечаются покраснение глаз, слезотечение, светобоязнь, неровный контур зрачка, снижение остроты зрения. В конечном итоге может развиться полная слепота и глаукома.
- Задержка роста и остеопороз являются одним из проявлений ЮРА. Задержка роста особенно выражена при длительном и активном течение заболевания. При остеопорозе отмечается снижение плотности кости и повышение ее ломкости. Он проявляется болями в костях. Одним из тяжелых проявлений остеопорпоза является компрессионный перелом позвоночника.
Как диагностируют ювенильный ревматоидный артрит?
Диагноз ювенильного ревматоидного артрита основывается на результатах осмотра пациента врачом-ревматологом и комплекса лабораторных и инструментальных методов исследования.
Лабораторные и инструментальные методы обследования. Анализ периферической крови (содержание эритроцитов, гемоглобина, тромбоцитов, лейкоцитов, лейкоцитарная формула, скорость оседания эритроцитов — СОЭ); анализ биохимических показателей (общий белок, белковые фракции, концентрация мочевины, креатинина, билирубина, калия, натрия, ионизированного кальция, трансаминаз, щелочной фосфатазы); анализ иммунологических показателей (концентрация иммуноглобулинов A, M, G, С-реактивного белка, ревматоидного фактора, наличие антинуклеарного фактора — АНФ). Всем больным проводится электрокардиография, ультразвуковое исследование брюшной полости, сердца, почек, рентгенологическое обследование грудной клетки, пораженных суставов, при необходимости позвоночника, кресцово-повздошных сочленений. Также всем детям с поражением суставов проводится обследование на наличие инфекций: бета-гемолитического стрептококка, бактерий кишечной группы (иерсиний, шигелл, сальмонелл), паразитов (токсоплазм, токсокарр и др.), вируса герпеса и цитомегаловируса, хламидий. При появлении трудностей в постановке диагноза проводится иммуногенетическое обследование. При длительном приеме обезболивающих и гормональных препаратов необходимо проведение эзофагогастроскопии. Консультация окулиста и осмотр щелевой лампой показано всем детям с поражением суставов.
Какие существуют методы лечения и профилактики ювенильного ревматоидного артрита?
Лечение ювенильного ревматоидного артрита представляет серьезную проблему и должно быть комплексным, включающим соблюдение режима, диеты, лекарственную терапию, лечебную физкультуру и ортопедическую коррекцию.
Цели терапии ЮРА:
- подавление воспалительной активности процесса
- исчезновение системных проявлений и суставного синдрома
- сохранение функциональной способности суставов
- предотвращение или замедление разрушения суставов, инвалидизации пациентов
- достижение ремиссии
- повышение качества жизни больных
- минимизация побочных эффектов терапии
Медикаментозная терапия ЮРА делится на два вида: симптоматическая (нестероидные противовоспалительные препараты и глюкокортикоиды) и иммуносупрессивная (подавляющая иммунитет). Применение нестероидных противовоспалительных препаратов (НПВП) и глюкокортикоидов способствует быстрому уменьшению боли и воспаления в суставах, улучшению функции, но не предотвращает разрушения суставов. Иммуноподавляющая терапия приостанавливает развитие деструкции, уменьшает инвалидизацию.
Нестероидные противовоспалительные препараты (НПВП)
У детей наиболее часто используются диклофенак, напроксен, нимесулид, мелоксикам. Лечение только НПВП проводится не более 6-12 нед, до постановки достоверного диагноза ЮРА. После этого НПВП следует обязательно сочетать с иммуноподавляющими препаратами. При длительном применении НПВП или превышении максимально допустимой дозы возможно развитие побочных эффектов.
Глюкокортикоиды
Глюкокотикоиды относятся к гормональным препаратам. Они оказывают быстрый противовоспалительный эффект. Глюкокортикоиды используются для внутрисуставного (метилпреднизолон, бетаметазон, триамсинолон), внутривенного (преднизолон, метилпреднизолон) введения и приема внутрь (преднизолон, метилпреднизолон).
Нецелесообразно начинать лечение больных ЮРА с назначения глюкокортикоидов внутрь. Они должны назначаться при неэффективности других методов лечения. Не рекомендуется назначать глюкокортикоиды внутрь детям до 5 лет (особенно до 3 лет), а также в подростковом возрасте, это может привести к выраженной задержке роста.
Внутривенное введение глюкокортикоидов (пульс-терапия) быстро подавляет активность воспалительного процесса у больных, используется в основном при наличии системных проявлений ЮРА.
Иммуносупрессивная терапия
Иммуносупрессивная терапия занимает ведущее место в лечении ревматоидного артрита. Именно от выбора препарата, сроков назначения, длительности и регулярности лечения часто зависит прогноз для жизни пациента и для течения заболевания. Иммуносупрессивная терапия должна быть длительной и непрерывной, начинаться сразу после установления диагноза. Отменить препарат можно в том случае, если больной находится в состоянии клинико-лабораторной ремиссии не менее 2 лет. Отмена иммунодепрессантов у большинства больных вызывает обострение заболевания.
Основными препаратами для лечения ЮРА являются метотрексат, циклоспорин А, сульфасалазин, лефлуномид, а также их сочетания. Они отличаются высокой эффективностью, достаточно хорошей переносимостью и низкой частотой вызываемых побочных эффектов даже при длительном (многолетнем) приеме.
Циклофосфамид, хлорамбуцил, азатиоприн используются для лечения ЮРА достаточно редко в связи с высокой частотой тяжелых побочных эффектов. Гидроксихлорохин, D-пеницилламин, соли золота практически не применяются в связи с недостаточной эффективностью.
При лечении иммунодепрессантами проводится контроль общего анализа крови (содержания эритроцитов, гемоглобина, тромбоцитов, лейкоцитов, лейкоцитарная формула, СОЭ); анализ биохимических показателей (общий белок, белковые фракции, концентрация мочевины, креатинина, билирубина, калия, натрия, ионизированного кальция, трансаминаз, щелочной фосфатазы) — 1 раз в 2 недели. При снижении количества лейкоцитов, эритроцитов, тромбоцитов ниже нормы, при повышении уровня мочевины, креатинина, трансаминаз, билирубина выше нормы – иммунодепрессанты отменить на 5-7 дней, после контрольного анализа крови, при нормализации показателей – возобновить приём препарата.
Биологические агенты
Последние достижения науки позволили создать новую группу лекарств – так называемых биологических агентов. К ним относятся: инфликсимаб, ритуксимаб. Данные препараты являются высоко эффективными для лечения определенных вариантов течения ЮРА. Лечение этими препаратами должно проводиться только в специализированных ревматологических отделениях, сотрудники которых имеют опыт применения подобных лекарственных средств.
Хирургическое лечение
Хирургическое лечение показано при развитии выраженных деформаций суставов, затрудняющих выполнение простейших повседневных действий, развитии тяжелых анкилозов. Основным хирургическим вмешательством является протезирование суставов.
КАК ПРЕДОТВРАТИТЬ ЮВЕНИЛЬНЫЙ РЕВМАТОИДНЫЙ АРТРИТ?
Предотвратить развитие ЮРА невозможно в связи с отсутствием данных о причинах его возникновения.
Для предотвращения развития обострений заболевания необходимо соблюдение следующих правил:
- Избегать инсоляции (нахождения на открытом солнце, независимо от географической широты).
- Избегать переохлаждения.
- Стараться не менять климатический пояс.
- Уменьшить контакты с инфекциями.
- Исключить контакт с животными.
- Больным ЮРА противопоказано проведение любых профилактических прививок (кроме реакции Манту) и использование всех препаратов, повышающих иммунный ответ организма (ликопид, тактивин, полиоксидоний, иммунофан, виферон, интерферон и других).
Источник


