Ювенильный ревматоидный артрит болезнь стилла
Ювенильный ревматоидный артрит – это прогрессирующее деструктивно-воспалительное поражение суставов у детей, развившееся в возрасте до 16 лет и сочетающееся с внесуставной патологией. Суставная форма заболевания проявляется отеком, деформацией, контрактурой крупных и мелких суставов конечностей, шейного отдела позвоночника; системная форма сопровождается общими симптомами: высокой лихорадкой, полиморфной сыпью, генерализованной лимфаденопатией, гепатоспленомегалией, поражением сердца, легких, почек. Диагноз ювенильного ревматоидного артрита основан на данных клинической картины, лабораторного обследования, рентгенографии и пункции суставов. При ювенильном ревматоидном артрите назначаются НПВС, глюкокортикостероиды, иммунодепрессанты, ЛФК, массаж, физиопроцедуры.
Общие сведения
Ювенильный (юношеский) ревматоидный артрит – диффузное заболевание соединительной ткани с преимущественным поражением суставов, развивающееся в детском и подростковом возрасте. Ювенильный ревматоидный артрит является самым распространенным заболеванием в детской ревматологии. Согласно статистике, он диагностируется у 0,05-0,6% юных пациентов во всем мире. Обычно патология проявляется не раньше двухлетнего возраста, при этом в 1,5-2 раза чаще встречается у девочек. Ювенильный ревматоидный артрит относится к инвалидизирующей ревматической патологии, часто приводит к потере трудоспособности уже в молодом возрасте.
Ювенильный ревматоидный артрит
Причины
Предположительно, к развитию ювенильного ревматоидного артрита приводит сочетание различных экзогенных и эндогенных повреждающих факторов и гиперчувствительность организма к их воздействию. Манифестации ювенильного ревматоидного артрита может способствовать:
- перенесенная острая инфекция, (чаще всего, вирусная, вызванная парвовирусом B19, вирусом Эпштейна-Барра, ретровирусами);
- травма суставов;
- инсоляция или переохлаждение;
- инъекции белковых препаратов.
Потенциально артритогенными стимулами могут выступать белки коллагена (типов II, IX, X, XI, олигомерный матриксный белок хряща, протеогликаны). Важную роль играет семейно-генетическая предрасположенность к развитию ревматической патологии (носительство определенных сублокусов HLA-антигенов).
Патогенез
Одним из ведущих звеньев патогенеза ювенильного ревматоидного артрита является врожденное или приобретенное нарушение иммунитета, приводящее к развитию аутоиммунных процессов. В ответ на воздействие причинного фактора образуются модифицированные IgG (аутоантигены), на которые происходит выработка аутоантител – ревматоидных факторов. Входя в состав циркулирующих иммунных комплексов, РФ запускает ряд цепных патологических реакций, приводящих к повреждению синовиальной оболочки и эндотелия сосудов, развитию в них негнойного хронического воспаления экссудативно-альтеративного, а затем пролиферативного характера.
Отмечается образование микроворсинок, лимфоидных инфильтратов, разрастаний грануляционной ткани (паннуса) и эрозий на поверхности суставного хряща, деструкция хряща и эпифизов костей, сужение суставной щели, атрофия мышечных волокон. Прогрессирующее фиброзно-склеротическое поражение суставов возникает у детей с серопозитивным и системным вариантом ювенильного ревматоидного артрита; приводит к необратимым изменениям в суставах, развитию подвывихов и вывихов, контрактур, фиброзного и костного анкилоза, ограничению функции суставов. Деструкция соединительной ткани и изменения в сосудах также проявляются в других органах и системах. Ювенильный ревматоидный артрит может протекать и при отсутствии ревматоидного фактора.
Классификация
Ювенильный ревматоидный артрит — самостоятельная нозологическая единица, напоминающая ревматоидный артрит у взрослых, но отличающаяся от него по суставным и внесуставным проявлениям. Классификация американской коллегии ревматологов (AKP) выделяет 3 варианта ювенильного ревматоидного артрита:
- системный
- полиартикулярный
- олиго- (пауци-) артикулярный (типы I и II). На олигоартрит типа I приходится до 35-40% случаев заболевания, болеют в основном девочки, дебют — в возрасте до 4 лет. Олигоартрит типа II отмечается у 10-15% больных, в основном у мальчиков, начало – в возрасте старше 8 лет.
По иммунологическим характеристикам (наличию ревматоидного фактора) ювенильный ревматоидный артрит подразделяют на серопозитивный (РФ+) и серонегативный (РФ-). По клинико-анатомическим особенностям различают:
- суставную форму (с увеитом или без него) в виде полиартрита с поражением более 5 суставов или олигоартрита с поражением от 1 до 4-х суставов;
- суставно-висцеральную форму, включающую синдром Стилла, синдром Висслера-Фанкони (аллергосептический);
- форму с ограниченными висцеритами (поражением сердца, легких, васкулитом и полисерозитом).
Течение ювенильного ревматоидного артрита может быть медленно, умеренно или быстро прогрессирующим. Существует 4 степени активности ювенильного ревматоидного артрита (высокая — III, средняя — II, низкая – I, ремиссия – 0) и 4 класса заболевания (I–IV) в зависимости от степени нарушения функции суставов.
Симптомы ювенильного ревматоидного артрита
Суставная форма
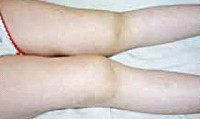
В большинстве случаев ЮРА начинается остро или подостро. Острый дебют более характерен для генерализованной суставной и системной форм заболевания с рецидивирующим течением. При более распространенной суставной форме развивается моно-, олиго- или полиартрит, часто симметричного характера, с преимущественным вовлечением крупных суставов конечностей (коленных, лучезапястных, локтевых, голеностопных, тазобедренных), иногда и мелких суставов (2-го, 3-го пястно-фаланговых, проксимальных межфаланговых).
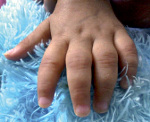
Возникают отечность, деформация и локальная гипертермия в области пораженных суставов, умеренная болезненность в покое и при движении, утренняя скованность (до 1 ч и более), ограничение подвижности, изменение походки. Маленькие дети становятся раздражительными, могут перестать ходить. Встречаются кистозные образования, грыжевые выпячивания в области пораженных суставов (например, киста подколенной ямки). Артрит мелких суставов рук приводит к веретенообразной деформации пальцев. При ювенильном ревматоидном артрите часто поражается шейный отдел позвоночника (боль и скованность в области шеи) и ВНЧС («птичья челюсть»). Поражение тазобедренных суставов развивается обычно на поздних стадиях заболевания.
Может отмечаться субфебрилитет, слабость, умеренная спленомегалия и лимфаденопатия, снижение массы тела, замедление роста, удлинение или укорочение конечностей. Суставная форма ювенильного ревматоидного артрита нередко сочетается с ревматоидным поражением глаз (увеитом, иридоциклитом), резким падением остроты зрения.
Ревматоидные узелки характерны для РФ-положительной полиартрической формы заболевания, возникающей у детей старшего возраста, имеющей более тяжелое течение, риск развития ревматоидного васкулита и синдрома Шегрена. РФ-отрицательный ювенильный ревматоидный артрит возникает в любом детском возрасте, имеет сравнительно легкое течение с редким образованием ревматоидных узелков.
Системная форма
Системная форма характеризуется выраженными внесуставными проявлениями: упорной фебрильной лихорадкой гектического характера, полиморфной сыпью на конечностях и туловище, генерализованной лимфаденопатией, гепатолиенальным синдромом, миокардитом, перикардитом, плевритом, гломерулонефритом.
Поражение суставов может проявиться в начальный период системного ювенильного ревматоидного артрита или спустя несколько месяцев, принимая при этом хроническое рецидивирующее течение. Синдром Стилла чаще наблюдается у детей дошкольного возраста, для него характерен полиартрит с поражением мелких суставов. Синдром Висслера-Фанкони обычно возникает в школьном возрасте и протекает с доминированием полиартрита крупных, в т. ч. тазобедренных суставов без выраженных деформаций.
Осложнения
Осложнениями ювенильного ревматоидного артрита являются вторичный амилоидоз почек, печени, миокарда, кишечника, синдром активации макрофагов с возможным летальным исходом, сердечно-легочная недостаточность, задержка роста. Олигоартрит типа I сопровождается хроническим иридоциклитом с риском потери зрения, олигоартрит типа II – спондилоартропатией. Прогрессирование ювенильного ревматоидного артрита приводит к стойкой деформации суставов с частичным или полным ограничением их подвижности и ранней инвалидизации.
Диагностика
Диагностика ювенильного ревматоидного артрита основана на данных анамнеза и осмотра ребенка детским ревматологом и детским офтальмологом, лабораторных исследований (Hb, СОЭ, наличие РФ, антинуклеарных антител), рентгенографии и МРТ суставов, пункции сустава (артроцентеза). Критериями ювенильного ревматоидного артрита являются:
- Дебют до 16 лет.
- Длительность заболевания свыше 6 недель.
- Наличие минимум 2-3-х признаков:
- симметричный полиартрит,
- деформации мелких суставов кистей,
- деструкция суставов,
- ревматоидные узелки,
- позитивность по РФ,
- положительные данные биопсии синовиальной оболочки,
- увеит.
Рентгенологическая стадия ювенильного ревматоидного артрита определяется по следующим признакам:
- I — эпифизарный остеопороз;
- II — эпифизарный остеопороз с сужением суставной щели, единичными краевыми дефектами (узурами);
- III — деструкция хряща и кости, многочисленные узуры, подвывихи суставов;
- IV — деструкция хряща и кости с фиброзным или костным анкилозом.
Дифференциальная диагностика проводится с ювенильным анкилозирующим спондилитом, ювенильным псориатическим артритом, реактивным и инфекционным артритом, болезнью Бехтерева, болезнью Рейтера, СКВ, воспалительными заболеваниями кишечника (болезнью Крона, болезнью Уиппла), опухолями костей, острым лейкозом.
Лечение ювенильного ревматоидного артрита
Лечение ЮРА длительное и комплексное, начинается сразу после установления диагноза. В период обострения ограничивается двигательная активность (исключаются бег, прыжки, активные игры), запрещается пребывание на солнце. В питании ограничения касаются соли, белков, углеводов и жиров животного происхождения, сладостей. Рекомендуется пища с высоким содержанием растительных жиров, кисломолочная продукция с низкой жирностью, фрукты, овощи, прием витаминов группы В, РР, С.
Медикаментозная терапия ювенильного ревматоидного артрита включает симптоматические (противовоспалительные) препараты быстрого действия и патогенетические (базисные) средства, физиотерапию:
- в острый период суставного синдрома назначаются НПВС (диклофенак, напроксен, нимесулид)
- при необходимости используют глюкокортикостероиды (преднизолон, бетаметазон) внутрь, местно и внутрисуставно или в виде пульс-терапии.
- назначают базисные препараты-иммунодепрессанты (метотрексат, сульфасалазин).
- важным компонентом терапии ювенильного ревматоидного артрита является ЛФК, массаж, физиопроцедуры (лекарственный фонофорез, грязевые, парафиновые, озокеритовые аппликации, УФО, лазеротерапия) и лечение природными факторами.
Комплексная терапия позволяет снизить потребность в симптоматических препаратах, предупредить прогрессирование, продлить ремиссию и улучшить прогноз ювенильного ревматоидного артрита. При выраженных деформациях суставов и развитии тяжелых анкилозов показано протезирование суставов.
Прогноз и профилактика
Ювенильный ревматоидный артрит является пожизненным диагнозом. При адекватном лечении и регулярном наблюдении ревматолога возможна длительная ремиссия без выраженных деформаций и утраты функции суставов с удовлетворительным качеством жизни (учёба, работа по профессии). Риск обострения может сохраняться многие годы. Более неблагоприятный прогноз при раннем дебюте, непрерывно рецидивирующем течении, РФ+ полиартритной и системной формах ювенильного ревматоидного артрита, приводящих к развитию осложнений, выраженным ограничениям движений в суставах и инвалидизации.
Для профилактики обострений ювенильного ревматоидного артрита нужно избегать инсоляции, переохлаждения, смены климатического пояса, ограничить контакты с инфекционными больными, исключить профилактические прививки и прием иммуностимуляторов.
Источник
Главная —
Заболевания —
Ювенильный ревматоидный артрит
Ювенильный ревматоидный артрит – это аутоиммунное заболевание детского возраста, характеризующееся хроническим воспалением суставов и поражением внутренних органов, поэтому данную патологию относят к системным, то есть способным вовлекать в процесс различные органы и системы.
Воспаление при ревматоидном артрите носит аутоиммунный характер — это означает, что по неизвестным причинам организм начинает воспринимать собственные клетки как чужеродные и активно вырабатывать к ним антитела. При ревматоидном артрите антитела в первую очередь атакуют суставы, приводя к развитию в них хронического воспаления. Постепенно оно ведет к разрушению суставного хряща, нарушению структуры образующих сустав костей, развитию грубых деформаций и, в конечном итоге, к потере функциональной способности сустава. Воспалительный процесс в различных органах и системах также постепенно ведет к нарушению функции соответствующих органов.
Симптомы ювенильный ревматоидный артрита
В процессе заболевания могут поражаться только суставы (суставная форма) либо суставы и внутренние органы (суставно-висцеральная форма).
Поражение суставов.
- Симметричное поражение суставов. Наиболее часто в патологический процесс вовлекаются средние и крупные суставы (коленные, голеностопные, лучезапястные, локтевые, тазобедренные), реже мелкие суставы кисти, челюстные суставы, суставы шейного отдела позвоночника.
- Утренняя скованность продолжительностью более 1-го часа. Больной после ночного сна чувствует некоторое время затруднение при движениях в суставах и самообслуживании.
- Припухлость суставов.
- Локальное повышение температуры пораженного сустава.
- Болезненность суставов при движении и в покое. Наиболее интенсивные боли появляются во второй половине ночи либо утром.
- Цвет кожи над суставом не изменяется.
- На поздних стадиях за счет значительного разрушения внутрисуставных элементов и перехода воспаления на околосуставные ткани формируются подвывихи и грубые обезображивающие деформации, обусловливающие потерю функции суставов (пациенты не в состоянии удержать в руках кружку, самостоятельно застегнуть пуговицы, помыться).
- Появление контрактур (такое состояние, при котором конечность невозможно полностью согнуть или разогнуть в одном или нескольких суставах), подвывихов (нарушение нормального сочленения суставных поверхностей, при котором их частичное соприкосновение сохраняется).
Внесуставные проявления.
- Повышение температуры тела. Самая высокая температура, как правило, наблюдается вечером (38-39° С или выше), позже она быстро возвращается к норме.
- Дигитальный артериит – это мелкие коричневого цвета очаги на коже около ногтей. Являются результатом некроза мелких сосудов вследствие ревматоидного васкулита (воспаление стенок мелких кровеносных сосудов).
- Ревматоидные узелки – образования под кожей размером от 0,5 см до 2-2,5 см. Часто они локализуются в области локтей. Узелки безболезненны, подвижны, так как не спаяны с окружающими тканями.
- Воспаление сердца (миокардит, перикардит). При миокардите беспокоят боли в области сердца, отмечаются одышка (чувство нехватки воздуха), цианоз кожи (синюшное окрашивание), снижение артериального (кровяного) давления, аритмия. Изменяется пульс: он учащается (тахикардия) или урежается (брадикардия). При перикардите клинические симптомы похожи на симптомы при миокардите. При накоплении значительного объема жидкости в околосердечной сумке появляются: одутловатость (припухлость) лица больного, набухание шейных вен, вынужденное полусидящее положение в постели (ортопноэ).
Значительно реже при хроническом ревматоидном артрите встречаются:
- плеврит (воспаление серозной оболочки, покрывающей легкие);
- интерстициальный фиброз легких — воспаление межуточной ткани легких с последующим переходом в фиброз (разрастание грубой волокнистой соединительной ткани, уплотнение легочной ткани с формированием функциональной неполноценности);
- легочная гипертензия;
- увеличение печени и селезенки;
- увеличение периферических лимфатических узлов;
- ревматоидный увеит (воспаление сосудистой оболочки глаза).
Выделяют синдром Стилла и аллергосепсис Вислера-Фанкони.
Синдром Стилла имеет подострое начало. Для него характерны:
- увеличение периферических лимфатических узлов (лимфаденопатия);
- повышение температуры тела до 39-40° С;
- аллергическая сыпь и воспаление серозных оболочек внутренних органов (полисерозит).
Аллергосепсис Вислера-Фанкони:
- температура тела достигает 40° С и больше (гектическая лихорадка);
- высыпания на коже в виде пятен;
- воспаление серозных оболочек внутренних органов (полисерозит);
- кардит (воспалительный процесс в сердце);
- интерстициальный фиброз легких — воспаление межуточной ткани легких с последующим переходом в фиброз (разрастание грубой волокнистой соединительной ткани, уплотнение легочной ткани с формированием функциональной неполноценности).
Суставной синдром ограничивается болями в суставах (артралгиями) или ограниченным приходящим экссудативным артритом (воспаление сустава с наличием экссудации – жидкости, которая вышла из сосудов в воспаленные ткани). Возникает угроза жизни ребенка вследствие тяжелых поражений.
Формы
Клинико-анатомическая характеристика.
- Ревматоидный артрит с преимущественным поражением суставов (суставная форма):
- полиартрит — воспаление большого количества суставов (больше трех);
- олигоартрит — воспаление 2-3 суставов;
- моноартрит — поражение одного сустава.
- Ревматоидный артрит с поражением суставов и внутренних органов (суставно-висцеральная форма).
- С ограниченными висцеритами (воспаление внутренних органов).
- Синдром Стилла — характеризуется высокой температурой тела, воспалением суставов, пятнистой или узелковоподобной сыпью, отсутствием в крови ревматоидного фактора, увеличением лимфатических узлов и селезенки, быстрым вовлечением в процесс различных внутренних органов.
- Аллергосептический синдром (синдром Вислера-Фанкони):
- температура тела достигает 40° С и больше (гектическая лихорадка);
- высыпания на коже в виде пятен;
- воспаление серозных оболочек внутренних органов (полисерозит);
- кардит (воспалительный процесс в сердце);
- интерстициальный фиброз легких — воспаление межуточной ткани легких с последующим переходом в фиброз (разрастание грубой волокнистой соединительной ткани, уплотнение легочной ткани с формированием функциональной неполноценности).
Иммунологическая характеристика:
- ревматоидный артрит серопозитивный – при наличии в крови ревматоидного фактора, особого иммунологического маркера, свидетельствующего в пользу ревматоидного артрита. Установлено, что присутствие в крови ревматоидного фактора обусловливает более агрессивное течение и неблагоприятный прогноз заболевания;
- ревматоидный артрит серонегативный – при отсутствии в крови ревматоидного фактора.
Степени активности процесса:
- высокая;
- умеренная;
- низкая;
- ремиссия (период течения хронической болезни, который проявляется исчезновением ее симптомов). Их устанавливает врач на основании подсчета болезненных и припухших суставов и данных лабораторных показателей.
Причины
Причины неизвестны. Считается, что в основе заболевания лежит генетическая предрасположенность, реализующаяся в болезнь под воздействием факторов внешней среды:
- вирусов (грипп, вирус Коксаки, вирус Эпштейна-Барр);
- бактериальной инфекции (стрептококки группы В, микоплазмы, хламидии);
- травмы сустава;
- переохлаждения организма;
- стрессовые ситуации;
- прививки, проведенные на фоне или сразу после ОРВИ или бактериальной инфекции;
- инсоляции (воздействие солнечных лучей).
LookMedBook напоминает: что данный материал размещен исключительно в ознакомительных целях и не заменяет консультацию врача!
Диагностика
- Анализ жалоб и анамнеза заболевания:
- симметричные боли в суставах при движении и в покое;
- утренняя скованность продолжительностью более 1-го часа;
- отечность суставов;
- повышение температуры сустава;
- появление узелков под кожей чаще в области локтей;
- боли в области сердца.
- Анализ анамнеза жизни ребенка:
- перенесенные инфекционные заболевания (например, частые отиты (воспаление уха), кишечные инфекции);
- наличие аллергических реакций в прошлом.
- Наследственный анамнез: наличие родственников с ревматическими болезнями или с другими аутоиммунными заболеваниями.
- Общий осмотр:
- отечность пораженных суставов;
- изменение формы суставов: ульнарная девиация (кисть напоминает плавник моржа).
- Лабораторные обследования:
- общий анализ крови: ускорение СОЭ (скорость оседания эритроцитов);
- иммунологическое исследование крови: положительный ревматоидный фактор (специфический белок при ревматоидном артрите);
- АЦЦП (антитела к циклицескому цитруллиновому пептиду) – наиболее достоверный маркер ревматоидного артрита.
- Инструментальные методы исследования:
- ЭКГ;
- УЗИ сердца, органов брюшной полости, почек;
- рентгенограмма органов грудной полости, пораженных суставов, позвоночника.
- Возможна также консультация детского ревматолога.
Лечение ювенильный ревматоидный артрита
Лечение ревматоидного артрита должно проводиться до ремиссии (отсутствия проявлений заболевания клинически и лабораторно). Это преследует основную цель – затормозить процесс разрушения суставов.
- Нестероидные противовоспалительные препараты (НПВП) – обладают обезболивающим и противовоспалительным действием, однако, не способны замедлять разрушение суставов.
- Глюкокортикостероиды внутрь или внутрисуставно – подавляют воспаление, но незначительно замедляют разрушение суставов.
- Базисные противовоспалительные препараты (сульфасалазин, лефлуномид, аминохинолиновые препараты, цитостатики) — подавляют воспаление и замедляют разрушение суставов. Эти препараты обладают серьезными побочными эффектами (угнетают кроветворение, нарушают функцию печени), особенно цитостатики, однако, только они способны замедлить разрушающий воспалительный процесс, поэтому их необходимо принимать постоянно под контролем общего анализа крови и печеночных ферментов.
Большие надежды возлагаются на биологические генно-инженерные препараты, оказывающие влияние на нарушенные иммунные процессы. Они также являются базисными и замедляют прогрессирование заболевания. - Местная терапия включает: физиотерапевтические методы лечения (например, магнитотерапия — метод лечения, основанный на воздействии на организм человека магнитными полями, электрофорез — метод электролечения, включающий в себя сочетанное воздействие на организм постоянного тока и вводимых с его помощью лекарственных веществ), при стихании воспалительного процесса назначают лечебную физкультуру и массаж.
Осложнения и последствия
- Развитие контрактур (ограничение пассивных движений в суставе, то есть такое состояние, при котором конечность не может быть полностью согнута или разогнута в одном или нескольких суставах вследствие поражения) и анкилозов (полная утрата движений в суставе).
- Полная потеря зрения на фоне увеита (воспаление сосудистой оболочки глаза).
- Хроническая почечная недостаточность в результате амилоидоза (отложение белка-амилоида во внутренние органы с дальнейшим нарушением их функций) почек. Ее основные признаки: в первые дни наблюдается потеря аппетита, тошнота, рвота. Несколько позже появляются мышечные подергивания, сонливость, заторможенность сознания, возникает чувство нехватки воздуха, усиливается частота сердечных сокращений, расширяются границы сердца, повышается давление, нарушается ритм сердца. Появляются боли в животе, увеличивается печень, снижается диурез (объем мочи).
- Инвалидизация.
- Остеопороз и ассоциированные с ним переломы.
Профилактика ювенильный ревматоидный артрита
- Первичной профилактики (направленной на предупреждение развития заболевания) не существует.
- Возможна только вторичная профилактика (направленная на предотвращение рецидивов ювенильного ревматоидного артрита). Необходимо постоянное наблюдение ревматолога. При наличии признаков начинающегося обострения необходимо усилить медикаментозную терапию, уменьшить физическую нагрузку (учеба на дому для школьников) либо направить больного на стационарное лечение.
- Авторы
Баранов А.А. Детские болезни, 2002 г.
Что делать при ювенильный ревматоидный артрите?
Источник