Ювенильный ревматоидный артрит шифр по мкб
 Ревматоидный артрит код МКБ 10: ювенильный, серопозитивный, серонегативный.
Ревматоидный артрит код МКБ 10: ювенильный, серопозитивный, серонегативный.
Клиническая картина схематического отображение поврежденного ревматоидным артритом сустава.
Болезнь начинается со стойкого артрита, поражающего преимущественно суставы стоп и кистей.
Впоследствии в воспалительный процесс могут вовлекаться все без исключения суставы конечностей.
Артрит имеет симметричный характер, поражая суставы одной суставной группы с обеих сторон.
До появления симптомов артрита больного могут беспокоить боли в мышцах, небольшие летучие боли в суставах, воспаления связок и суставных сумок, потеря веса, общая слабость.
В начальной стадии артрита клиника поражения суставов может быть нестойкой, с развитием спонтанной ремиссии и полным исчезновением суставного синдрома.
Однако через некоторое время воспалительный процесс возобновляется с затрагиванием большего количества суставов и с усилением болевого синдрома.
Механизм развития ревматоидного артрита

Несмотря на то, что этиология ревматоидного поражения суставов не ясна, патогенез (механизм развития) изучен в достаточной мере.
Патогенез развития ревматоидного артрита является сложным и многоступенчатым, в его основе лежит запуск патологической иммунной реакции на воздействие этиологического фактора.
Начинается воспаление с синовиальной оболочки сустава — она представляет собой внутренний слой суставной капсулы.
Клетки, входящие в ее состав, носят название синовиоциты или синовиальные клетки. В норме эти клетки отвечают за выработку суставной жидкости, синтез протеогликанов и удаление продуктов обмена жизнедеятельности.
При воспалении синовиальная оболочка инфильтрируется клетками иммунной системы, с формированием эктопического очага в виде разрастания оболочки синовии, такое разрастание синовиоцитов получило название паннус.
Постоянно увеличиваясь в размерах, паннус начинает вырабатывать медиаторы воспаления и антитела (измененный IgG) против компонентов синовии, которые разрушают окружающую хрящевую и костную ткань. В этом заключается патогенез начала формирования суставных эрозий.
При этом рост клеток, вырабатывающих антитела к синовиальным структурам, стимулируется различными колониестимулирующими факторами, цитокинами и продуктами метаболизма арахидоновой кислоты.
Патогенез развития ревматоидного воспаления суставов на данном этапе входит в своеобразный порочный круг: чем больше клеток, вырабатывающих факторы агрессии, тем больше воспаление, а чем больше воспаление, тем больше стимулируется рост данных клеток.
Измененный IgG, вырабатываемый синовиальной оболочкой, распознается организмом как чужеродный агент, что запускает аутоиммунные процессы и начинается выработка антител против этого вида иммуноглобулина.
Данный вид антител носит название ревматоидного фактора, и их наличие значительно упрощает диагностику ревматоидного артрита.
Ревматоидный фактор, попадая в кровь, взаимодействует с измененным IgG, образуя иммунные комплексы, циркулирующие в крови. Образованные иммунные комплексы (ЦИК) оседают на суставных тканях и эндотелии сосудов, вызывая их повреждение.
ЦИК, осевшие в стенках сосудов, захватываются макрофагами, что приводит к формированию васкулита и системному воспалению.
Таким образом, патогенез системности ревматоидного артрита, заключается в формировании васкулитов иммунокомплексного характера.
Большое влияние на патогенез заболевания оказывают также цитокины, в частности фактор некроза опухолей.
Он запускает целый ряд иммунологических реакций, приводящих к стимулированию выработки медиаторов воспаления, суставным разрушениям и к хронизации процесса.
Ревматоидный артрит МКБ 10

Для классификации ревматоидного артрита в современной медицинской практике используется МКБ 10 и классификация Российской Ревматологической Ассоциации от 2001 года.
Классификация ревматоидного артрита по МКБ относит его к болезням костно-мышечной системы и соединительной ткани (код М05, М06).
Классификация Ревматологической Ассоциации более обширна.
Она не только делит ревматоидный артрит по клиническим проявлениям, но и учитывает результаты серологической диагностики, рентгенологическую картину и нарушение функциональной активности пациента.
Ревматоидный артрит код по МКБ 10:
- М05 – серопозитивный ревматоидный артрит (в крови присутствует ревматоидный фактор):
- Синдром Фелти – М05.0;
- Ревматоидный васкулит – М05.2;
- Ревматоидный артрит, распространяющийся на прочие органы и системы (М05.3);
- РА серопозитивный неутонченный М09.9.
- М06.0 – серонегативный РА (ревматоидный фактор отсутствует):
- Заболевание Стилла – М06.1;
- Ревматоидный бурсит – М06.2;
- Неутонченный РА М06.9.
- М08.0 – ювенильный или детский РА (у детей от 1 до 15 лет):
- анкилозирующий спондилит у детей – М08.1;
- РА с системным началом – М08.2;
- Юношеский серонегативный полиартрит – М08.3.
Активность воспаления, отражаемая в данной классификации, оценивается по сочетанию следующих симптомов:
- интенсивность болевого синдрома по шкале ВАШ (Шкала от 0 до 10, где 0 — минимальная боль, а 10 — максимально возможная. Оценка проводится субъективно). До 3 баллов – активность I, 3-6 балла – II, более 6 баллов — III;
- наличие скованности утром. До 60 мин – активность I, до 12 часов – II, весь день – III;
- уровень СОЭ. 16-30 – активность I, 31-45 — II, более 45 — III;
- С-реактивный белок. Менее 2 норм — I, менее 3 норм — II, более 3 норм – III.
Если вышеперечисленные симптомы отсутствуют, то устанавливается 0 стадия активности, то есть стадия ремиссии.
Течение и прогноз

Ревматоидный артрит — хроническое, неуклонно прогрессирующее заболевание с периодами обострений.
Обострение ревматоидного артрита могут спровоцировать вирусные инфекции, переохлаждение, стресс, травмы.
Прогноз ревматоидного артрита зависит, прежде всего, от стадии, на которой была выявлена болезнь, и от грамотности подобранного лечения.
Чем раньше начинается базисная медикаментозная терапия, тем лучший прогноз имеет болезнь относительно сохранения трудоспособности и способности к самообслуживанию.
Самые частные осложнения ревматоидного артрита – это развитие вывихов суставов, их деформации и возникновения анкилозов, что вызывает такие последствия, как ограничение обычной повседневной деятельности пациента и неспособность передвигаться.
Такое состояние, как анкилоз – самое страшное, чем опасен ревматоидный артрит, оно приводит к полной неподвижности сустава и утрате самообслуживания.
Нарушается походка, со временем передвигаться становится все сложнее. В конечном итоге, прогрессирующий ревматоидный артрит приводит к инвалидности.
Прогноз относительно жизни благоприятный, средняя продолжительность жизни у больных с подтверждённым ревматоидным артритом всего на 5 лет меньше, чем у людей из общей популяции.
При комплексном лечении, регулярном занятии ЛФК 20-30% больным удается сохранить активность, несмотря на прогрессирующую болезнь.
Источник
Рубрика МКБ-10: M08.0
МКБ-10 / M00-M99 КЛАСС XIII Болезни костно-мышечной системы и соединительной ткани / M00-M25 Артропатии / M05-M14 Воспалительные полиартропатии / M08 Юношеский ювенильный артрит
Определение и общие сведения[править]
Ювенильный идиопатический артрит
Синонимы: ювенильный хронический артрит, ювенильный ревматоидный артрит
Ювенильный идиопатический артрит — это термин, используемый для описания группы воспалительных суставных нарушений неизвестной причины, которая начинается в возрасте до 16 лет и длится более 6 недель. Термин «ювенильный идиопатический артрит» был выбран, чтобы обозначить отсутствие какого-либо известного механизма, лежащего в основе этого расстройства, и подчеркнуть необходимость исключения других типов артрита, возникающих при четко определенных заболеваниях (в частности, артрит, возникающий в связи с инфекционными, воспалительными и гематоонкологическими заболеваниями).
Уровень заболеваемости оценивается в пределах от 1-2/ 100 000 человек.
Этиология и патогенез[править]
Клинические проявления[править]
Точные диагностические критерии для различных типов ювенильного идиопатического артрита были установлены в 2001 году на последней международной встрече в Эдмонтоне. Были определены шесть форм: системный-ювенильный идиопатический артрит (ранее называемый болезнью Стилла), олигоартрит, полиартрит с положительным ревматоидным фактором, полиартрит с отрицательным ревматоидным фактором, артрит связанный с энтезитом (спондилоартропатии) и ювенильная форма псориатического артрита. Определена также седьмая форма, включающая неклассифицированные типы артрита (типы, которые не соответствуют ни одному из определенных заболеваний или которые соответствуют более чем одному из определений заболеваний).
Юношеский ревматоидный артрит: Диагностика[править]
Критерии, которые определяют заболевания, в основном клинические, но генетические исследования (в частности, связь с антигенами HLA) подтверждают, что это разные расстройства и не разные клинические формы одного заболевания.
Дифференциальный диагноз[править]
Юношеский ревматоидный артрит: Лечение[править]
С 2000 года биотерапевтические подходы, нацеленные на воспалительные цитокины, такие как ингибитор фактора роста некроза опухоли (ФНО) — этанерцепт, произвели революцию в отношении лечения и прогноза тяжелых форм заболевания. Метотрексат остается вторым препаратом выбора. Однако эффективность метотрексата и анти-ФНОальфа-агентов у пациентов с системными формами заболевания были разочаровывающими. Для этих пациентов используются несколько других методов лечения, такие как талидомид, антагонист рецептора интерлейкина-1 (анакинра) и моноклональные антитела против интерлейкина-6 (IL-6R). Учитывая этот диапазон вариантов лечения, очень важно обеспечить раннюю специализированную помощь, чтобы лечение было адаптировано для каждого пациентв. Кроме того, существует риск увеита, который может развиваться бессимптомно или покраснением глаз, но может иметь серьезные последствия в отсутствие раннего лечения. Таким образом, регулярный офтальмологический мониторинг, включая спользование щелевой лампы, должен выполняться каждые три месяца у маленьких детей с олигоартикулярным артритом или полиартритом с отрицательным ревматоидным фактором.
Профилактика[править]
Прочее[править]
Полиартикулярный ювенильный идиопатический артрит с положительным ревматоидным фактором
Синонимы: полиартрит с положительным ревматоидным фактором, ювенильный идиопатический полиартрит с положительным ревматоидным фактором
Определение и общие сведения
Полиартрит с положительным ревматоидным фактором — это ювенильный идиопатический артрит, являющийся педиатрической формой ревматоидного полиартрита у взрослых.
Его распространенность, по оценкам, составляет от 1 — 30/300 000 детей с ежегодной заболеваемостью 1-600 / 10 000 000 детей. Примерно в 70% случаев полиартрит с положительным ревматоидным факторомт встречается у девочек, с началом между 10 и 12 годами.
Этиология и патогенез
Полиартрит с положительным ревматоидным фактором — аутоиммунное воспалительное заболевание, связанное с повышенной активностью лимфоцитов и продуцированием провоспалительных цитокинов (ИЛ1, ИЛ6 и ФНОα). Болезнь была связана с наличием антигена HLA DR4, но точный механизм и факторы запуска остаются неизвестными. Тесты на ревматоидный фактор всегда положительны, и могут присутствовать также антиядерные антитела.
Клинические проявления
Поражение суставов обычно двустороннее и симметричное, с увеличением дистальных отделов, затрагивает суставы рук (запястья и пальцы) и ног (лодыжки и метатарзофалангеальные суставы). Воспалительный компонент слабый и присутствует примерно в двух третях случаев.
Диагностика
Полиартрит с положительным ревматоидным фактором определяется при наличии артрита, поражающего пять или более суставов на момент манифестации заболевания и выявлении ревматоидного фактора в двух тестах, проведенных в первые шесть месяцев течения болезни. Критериями исключения являются: наличие системного артрита или псориаза у пациента или семейная история псориаза у одного из родителей или родственника первой степени; положительный HLA B27 у мужчин с началом артрита после 6-летнего возраста. К числу других критериев исключения относятся: наличие анкилозирующего спондилоартрита, энтезита и артрита, сакроилита с воспалительной энтеропатией или острого переднего увеита у пациента или семейной истории одного из этих состояний у родителя или родственника первой степени.
Дифференциальный диагноз
Дифференциальный диагноз должен включать другие полиартикулярные заболевания: заболевания соединительной ткани (волчанка, дерматомиозит) и гематологические заболевания (в частности, острый лейкоз).
Лечение
Лечение основано на совместном использовании нестероидных противовоспалительных средств, метотрексата в качестве терапии первой линии и фактора некроза опухоли-альфа в качестве терапии второй линии, а также реабилитации. Кортикостероиды используется в низких дозах и как можно реже. Внутриартикулярная инъекция кортикоидов замедленного действия (триамцинолон) может быть рекомендована в случае стойкого артрита. Ремиссия встречается редко во время взрослой жизни (10% случаев).
Прогноз
В подавляющем большинстве случаев болезнь остается прогрессирующей и требует последующего лечения. Риск повреждения хрящей и костей высок.
Источники (ссылки)[править]
https://www.orpha.net
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
- Напроксен
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Причины
- Патогенез
- Симптомы
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Ревматоидный артрит.
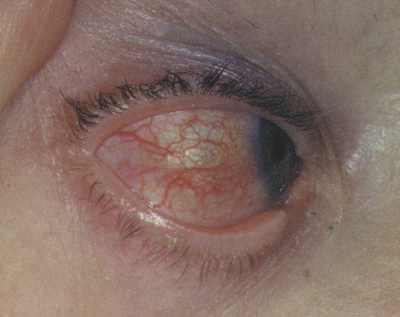
Склерит при ревматоидном артрите
Описание
Ревматоидный артрит – это системное аутоиммунное заболевание, характеризирующееся поражением суставов с развитием в них деструктивных процессов. Ревматоидный артрит довольно распространен в населении – около 1% людей страдают этим заболеванием.
Отличительной чертой ревматоидного артрита является воспалительной процесс в мелких суставах по типу полиартрита.
Причины
При исследовании этиологических аспектов при ревматоиднодном артрите установлена генетическая предрасположенность к дефекту иммунорезистентности. Существует прямая связь между развитием этого заболевания и наличием антигенов гистосовместимости. Антигены DR и DW определяют иммунный ответ организма, вследствие чего подвергается измене реакция на поступившие инфекционные агенты. Наследственность ревматоидного артрита заключается в повышенном уровне заболеваемости по семейной линии. Также развитию ревматоидного артрита способствует присоединение инфекции, в первую очередь вирус Эпштейна-Барра и Т-лимфотропный вирусчеловека, герпес-вирус, возбудители кори, микоплазмоза и некоторые другие. Данная теория нашла подтверждение в иммунологических исследованиях: у 80% больных ревматоидным артритом выявляется повышенный уровень антител к вирусу Эпштейн-Барра. Кроме того, вирус Эпштейн-Барра способствует образованию ревматоидного фактора. Роль микобактерий на данный момент нашла лабораторное подтверждение в экспериментах с животными.
Выделены следующие факторы риска для ревматоидного артрита:
- возраст старше 45 лет.
- наследственная отягощенность.
- женский пол.
- выявление определенных генов гистосовместимости DW и DR.
- наличие сопутствующих заболеваний, особенно врожденно костно-суставной патологии.
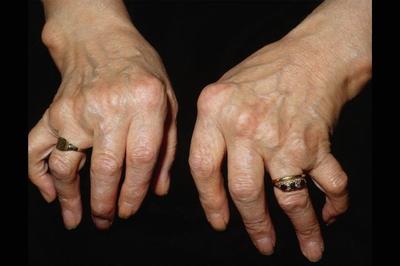
Суставные деформации при ревматоидном артрите
Патогенез
Как уже отмечалось, развитие ревматоидного артрита тесно связано с патологией иммунитета. Формируются циркулирующие иммунные комплексы, в состав которых входит иммуноглобулин G и M. Находясь в крови и прикрепляясь к синовиальным оболочкам, комплексы начинают разрушать клетки хряща. Синовит является результатом воздействия лизосомальных ферментов,высвобождающиеся из нейтрофилов-фагоцитов. На синовиальной оболочке формируется грануляционная ткань, что постепенно разрушает хрящ. Циркулярные иммунные комплексы, проникая в другие органы, обуславливают внесуставные поражения при ревматоидном артрите. В случае неполноценности ферментных систем, передающейся по наследству, возникают семейные случаи заболевания. Особую роль играет нарушение в системе обмена тирозина, гистидина, триптофана, фенилаланина.
Следующий этап развития ревматоидного артрита – формирование специфических ревматоидных гранулем, которые представляют собой фибриновидный некроз, окруженный гистиоцитами. Суставной хрящ эризируется, обнажая костную ткань. В дальнейшем развивается остеопороз, анкилоз, узурация суставных поверхностей, характерная для ревматоидного артрита. К синовиту присоединяется бурсит и тендинит.
Суставно-висцеральная форма ревматоидного артрита является признаком тяжелого течения заболевания и диагностируется при вовлечении в патологический процесс паренхиматозных органов.
Иммунные нарушения приводят также к васкулиту, который протекает в различной форме, вплоть до поражения жизненно важных органов- почек (нефрит), глаз (иридоциклит или увеит), легких (пневмония). На поздних стадиях ревматоидного артрита возможно развитие амилоидоза внутренних органов.
Ревматоидный артрит – это заболевание, дающее высокий процент потери трудоспособности. Средний возраст манифеста заболевания составляет 20-45 лет.
В конечной стадии ревматоидный артрит приводит к полному обездвиживанию суставов.
Симптомы
По течению болезни выделяют 3 формы ревматоидного артрита: без существенного прогрессирования заболевания, медленно и быстро прогрессирующие формы. Вне ремиссии выделяют степени активности патологического процесса – минимальная, средняя и высокая. В начальной стадии ревматоидный артрит проявляет повышенной утомляемостью, умеренной субфибрильной температурной реакцией, иногда – воспалением слюнных желез. Затем присоединяется суставной синдром: воспаление и болезненность суставов, утренняя скованность. Больной чувствует некоторое улучшение при физической нагрузке. Характерным признаком является поражение мелких симметричных суставов: суставы кистей и стоп, лучезапястные, голеностопные суставы. Могут поражаться также плечевые, тазобедренные, межпозвоночные суставы. На вид суставы отечны, кожа над ними гиперемирована, горячая. Отмечается ограниченность движений в поврежденных суставах. Сустав увеличен в объеме, сглажены его контуры. Экссудативно-пролиферативные процессы способствуют его дефигурации. За счет формирования подвывихов, анкилозов и контрактур возникает деформация суставов. Суставной синдром проявляется по типу полиартрита, олигоартрита или моноартрита.
Внесуставные проявления ревматоидного артрита включают в себя ревматоидные узелки, васкулит, полинейропатии. При прогрессировании ревматоидного артрита проявляется атрофия мышц вокруг пораженного сустава, нарушение трофических процессов в коже. Отмечается гипергидроз стоп и ладоней, эритема в области ладоней. Около 1/3 заболевших имеют висцеральные проявления ревматоидного артрита. Изменения в сердце проявляются в виде миокардита, миокардиодистофии, перикардита, эндокардита. Вовлечение почек приводит к амилоидозу, очаговому нефриту, формированию почечной недостаточности. Также возможна пневмония и пневмофиброз. Проявления со стороны печени включают в себя гепатиты, печеночную недостаточность, амилоидоз печени.
Ревматоидный артрит может протекать изолированно либо в сочетании с другими болезнями соединительной ткани, деформирующим остеоартрозом, ювенильный артритом.
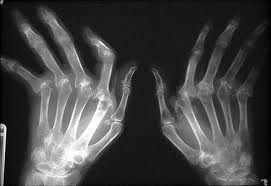
Рентгенография кистей при ревматоидном артрите
Диагностика
Лабораторно-инструментальная программа диагностики ревматоидного артрита включает: общий анализ крови, определение уровня С-реактивного белка, уровень СОЭ, УЗИ, МРТ суставов, рентгенобследования суставов, обнаружение ревматоидного фактора, исследование синовиальной жидкости. Кроме того, наиболее специфическим является определение антитела к циклическому цитрулинированному пептиду (Anti-ССР).
Лечение
Лечение ревматоидного артрита предполагает медикаментозну терапию, физиолечение, ЛФК и даже оперативное вмешательство.
Применяются следующие группы препаратов:
1. Группа нестероидных противовоспалительных препаратов – ибупрофен, диклофенак натрия, ингибиторы ЦОГ. Следут помнить, что длительное применения этих лекарственных средств ведет за собой развитие осложнений со стороны желудочно-кишечного тракта и сердечно-сосудистой системы.
2. Имуннодепрессивные препараты. Препараты этой группы являются базисными в лечении ревматоидного артрита. Наиболее распространены метотрексат, азотиоприн, меркаптопурин и Терапия имунносупрессантами требует постоянного контроля лабораторных показателей крови и мочи.
3. Глюкокортикостероиды также способны уменьшить отечно-воспалительный процесс в суставах.
4. Противомалярийные препараты также используются в лечении ревматоидного артрита. Их назначение целесообразно в комбинации с имунносупрессорами. Обычно эффект от противомалярийной терапии наступает не ранее через несколько месяцев.
5. Биологическая терапия ревматоидного артрита предполагает влияние именно на дефективные звенья иммунитета, обуславливающие развитие заболевания. Биологическая терапия проводится путем подкожных либо внутривенных инъекций. С этой целью применяют ингибиторы фактора некроза опухолей (адалимумаб и инфликсимаб), модуляторы лимфоцитов (абатацепт и ритуксимаб), ингибиторы интерлейкина-6 (тоцилизумаб). Эти препараты обладают высокой эффективностью в борьбе с ревматоидным артритом, однако высока степень обострения псориаза, развития инфекционных заболеваний и лейкемии.
При выраженной суставной деформации целесообразно проводить хирургическое лечение. Оперативное вмешательство предполагает удаление разрушенной капсулы сустава (синовэктомия) либо протезирование сустава.
Среди физиопроцедур следует отметить магнитотерапию, ультрофонофорез, электорофорез.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник

