Как быстро развивается ревматоидный артрит
Некоторые заболевания вызываются наследственной предрасположенностью, однако для активизации патологического процесса требуются некоторые предрасполагающие факторы. Одним из таких заболеваний является ревматоидный артрит.
Ревматоидный артрит – что это такое?
Ревматоидный артрит – заболевание соединительной ткани, которое развивается у лиц с генетической предрасположенностью, после воздействия на организм некоторых провоцирующих факторов. Заболевание чаще всего встречается у женщин старше 40 лет и характеризуется развитием необратимых дегенеративных и воспалительных процессов в мелких суставах, в результате чего нарушается их нормальное функционирование.
Ревматоидный артрит бывает серопозитивным (встречается в большинстве случаев) и серонегативным. В первом случае в крови больного присутствует ревматоидный фактор, развитие заболевание постепенное.
При выявлении серонегативного РА ревматоидный фактор отсутствует, клиническая картина заболевания развивается быстро, начинается с воспаления суставов запястья или коленного сустава.
По МКБ 10 ревматоидный артрит обозначают М05 (серопозитивный), М06 (серонегативный) и М08 (юношеский) – подробная таблица кодов в конце статьи.
Часто ревматоидный артрит путают с артрозом или обычным артритом. Это совершенно разные заболевания, хотя в обоих случаях и наблюдается поражение суставов, чем отличается ревматоидный артрит от артрита можно увидеть в таблице:
Причины заболевания
Причиной развития заболевания ревматоидный артрит могут стать многочисленные факторы, самыми распространенными из них являются:
- Наследственность – у пациентов, в роду которых были случаи данного заболевания, в организме присутствуют гены, на них иммунная система начинает вырабатывать антитела;
- Инфекционные заболевания – краснуха, простой герпес, вирус Эпштейна-Барра, гепатиты и другие. Эти болезни чаще всего провоцируют дальнейшее развитие ревматоидного артрита.
Первые признаки ревматоидного артрита
Чаще всего ревматоидный артрит развивается в холодное время года, провоцирующим фактором может стать переохлаждение организма, перенесенные вирусные или инфекционные заболевания, операции, пищевая аллергия.
На начальном этапе развития заболевание может не проявляться выраженной клиникой, больного ревматоидным артритом беспокоят общие признаки:
- Повышенная потливость;
- Слабость в мышцах даже в состоянии покоя;
- Незначительные скачки температуры тела, не обусловленные вирусной инфекцией;
- Быстрая утомляемость;
- Похудание.
По мере прогрессирования патологического процесса добавляется боль в области суставов, которая носит ноющий, периодический, постоянный характер.
После малейших физических нагрузок или на фоне лечения противовоспалительными препаратами болевой синдром усиливается, появляется симметричное поражение мелких суставов.
Воспалительный процесс при ревматоидном артрите суставов сопровождает лихорадка, вялость пациента, общая слабость, мышечные боли.
Характерным признаком ревматоидного артрита рук является появление скованности по утрам, преимущественно после сна. Больной не может выполнять привычные действия пальцами рук, они как будто не слушаются.
Попытки движения пальцами сопровождаются усилением боли, примерно через 40 минут это проходит. Утренняя скованность обусловлена тем, что за ночь в области пораженных дегенеративным и воспалительным процессом суставах скапливается патологическая жидкость, которая препятствует полноценным движениям.
По мере прогрессирования патологического процесса у пациента появляются видимые деформации конечностей – «ласты моржа», пальцы в виде веретена и шеи лебедя. К первым признакам ревматоидного артрита относятся и другие суставные поражения:
- Нарушение и резкое ограничение подвижности локтевого и лучелоктевого суставов;
- Поражение плечевого сустава – повышение местной температуры тела, гиперемия кожи над воспаленным суставом, болевой синдром, ограничение подвижности, постепенная атрофия мышцы;
- Поражение суставов стопы, а именно деформация пальцев, резкая боль при нагрузках (ходьбе, беге), невозможность подобрать обувь, нарушение походки и устойчивости;
- Воспаление и постепенная деформация голеностопного сустава;
- Поражение коленного сустава, ограничение его подвижности;
- Деформация суставов позвоночного столба (обычно на последних стадиях заболевания);
- Поражение сустава первого шейного позвонка атланта, в результате чего резко нарушается подвижность шеи, появляются сильные боли в затылке, хруст при попытках повернуть голову вбок.
Помимо суставных поражений признаками ревматоидного артрита являются и другие проявления:
- Появление под кожей, так называемых ревматоидных узелков;
- Чрезмерная сухость и шелушение кожи;
- Кровоизлияния под кожей небольшого размера (экхимозы и петехии);
- Повышенная ломкость ногтей;
- Омертвение тканей околоногтевого ложа;
- Нарушение функции мышц, которые прикреплены к пораженным воспалительным и дегенеративным процессом суставам, снижение их тонуса, постепенная атрофия;
- Незначительные нарушения функционирования органов ЖКТ – вздутие, метеоризм, ухудшение аппетита;
- Развитие заболеваний органов дыхательной системы – сухой плеврит, поражение тканей легкого;
- Заболевания органов сердечнососудистой системы – эндокардит, перикардит, миокардит;
- Тяжелые поражения клубочков почек, развитие гломерунонефрита.
Симптомы ревматоидного артрита
Первые симптомы ревматоидного артрита пальцев рук, фото
В большинстве случаев ревматоидный артрит развивается постепенно, первыми симптомами заболевания являются:
- Признаки общей интоксикации организма (лихорадка, слабость, вялость, бледность кожи, сонливость, озноб, увеличение лимфатических узлов, повышение температуры тела);
- Признаки суставных поражений;
- Признаки внесуставных поражений.
Немного погодя к общим признакам интоксикации организма добавляются симптомы поражения суставов:
- Отечность и покраснение кожи над местом поражения сустава;
- Боль при движении, увеличении нагрузки, перепадах температуры;
- Снижение подвижности в суставе;
- Утренняя скованность;
- Резкое ограничение движений и постепенная деформация сустава.
Первые симптомы ревматоидного артрита пальцев рук схожи с общими признаками, но могут иметь более выраженный характер:
- боль при движении;
- покраснение кожи над суставами пальцев и отечность;
- повышение температуры;
- ограниченная возможность движений;
- утренняя скованность пальцев;
- возможно увеличение лимфатических узлов и появление ревматоидных узелков
Важно не игнорировать первые симптомы артрита пальцев, а сразу обратиться к врачу-ревматологу для диагностики и назначению препаратов. Запущенные случаи заболевания гораздо хуже поддаются лечению и восстановлению всех функций сустава.
Внесуставные поражения организма развиваются на фоне быстрого прогрессирования ревматоидного артрита, в результате которого нарушается кровообращение и питание тканей, прилегающих к пораженному суставу.
Диагностика артрита
При появлении вышеописанных клинических проявлений ревматоидного артрита больному следует как можно скорее обратиться к участковому терапевту, который для подтверждения диагноза назначит развернутое обследование.
Диагностика РА включает в себя:
- Сбор анамнеза жизни пациента – наследственная предрасположенность, перенесенные травмы суставов, операции, недавние инфекционные и вирусные инфекции;
- Биохимическое исследование крови – особенное внимание обращают на СОЭ, уровень С-реактивного белка, креатинин;
- Общий анализ крови – исследуют уровень гемоглобина;
- Анализ мочи – характерно содержание белка, увеличение уровня мочевины;
- Рентгеноскопическое исследование – на снимке хорошо заметны участки деформации и воспалительного процесса в суставах;
- Выявление ревматоидного фактора;
- Исследование внутрисуставной жидкости.
Своевременная диагностика и лечение ревматоидного артрита позволяют предотвратить многочисленные осложнения и значительно повышают качество жизни больного.
Лечение ревматоидного артрита
Так как точных причин развития ревматоидного артрита не выявлено, то лечение заболевания сводится к проведению симптоматической терапии и предупреждению дальнейшего прогрессирования деформации суставов.
Препараты при ревматоидном артрите подбирает лечащий врач, в зависимости от клинической картины заболевания:
- Нестероидные противовоспалительные препараты – Нимесил, Нурофен, Ибупрофен, Мелоксикам и другие – позволяют быстро устранить боль, снять припухлость, уменьшить признаки воспаления и восстановить подвижность сустава;
- Глюкокортикостероидные средства – назначаются в форме мазей или инъекций внутрь пораженного сустава – позволяют быстро снять боль, отек, воспаление, острый процесс, восстанавливают подвижность;
- Препараты кальция и витамин Д – укрепляют кость, предотвращают разрушение тканей;
- Хондропротекторы – препараты, которые способствуют восстановлению хрящевой ткани пораженного и деформированного сустава;
Витаминные комплексы.
Вне периода обострений заболевания лечение ревматоидного артрита заключается в проведении ЛФК, физиотерапевтических процедур, оперативного вмешательства с целью коррекции деформаций сустава и восстановления его подвижности.
Осложнения ревматоидного артрита
При отсутствии своевременной диагностики и лечения ревматоидного артрита у пациента постепенно развиваются осложнения:
- Тяжелая депрессия – возникает в результате значительного ухудшения качества жизни, невозможности самообслуживания и видимых дегенеративных изменений конечностей;
- Заболевания сердца;
- Заболевания органов дыхательной системы;
- Слабость мышц, снижение тонуса, постепенная атрофия;
- Снижение общего иммунитета, склонность к развитию инфекций;
- Нарушение внешнего состояния и функционирования кожи и ногтей – деформация ногтевого ложа, кровоизлияния под кожу, расчесы.
Профилактика ревматоидного артрита
Пациентам из группы риска в целях профилактики развития ревматоидного артрита следует выполнять простые рекомендации врачей:
- Ежедневно выполнять гимнастические упражнения;
- Своевременно лечить вирусные и инфекционные заболевания;
- Вести здоровый образ жизни – закаляться, правильно сбалансировано питаться;
- Не переохлаждаться;
- Лекарственные препараты принимать только по назначению врача.
Ревматоидный артрит мкб 10
По МКБ 10 ревматоидный артрит находится в рубриках: М05 — серопозитивный, М06 — серонегативный и М08 — юношеский.
Рубрика М05 — серопозитивный ревматоидный артрит
- M05.0 — синдром Фелти (со спленомегалией и лейкопенией );
- M05.1 — Ревматоидная болезнь легкого;
- M05.2 — Ревматоидный васкулит;
- M05.3 — РА с поражением других органов или систем;
- M05.8 — другие ревматоидные артриты серопозитивные;
- M05.9 — неуточненный серопозитивный РА.
Рубрика М06 — ревматоидный артрит серонегативный
- M06.1 — болезнь Стилла у взрослых;
- M06.2 — ревматоидный бурсит;
- M06.3 — ревматоидный узелок;
- M06.4 — полиартропатия;
- M06.8 — прочие уточненные ревматоидные артриты;
- M06.9 — неуточненный ревматоидный артрит.
Рубрика М08 — юношеский артрит
- M08.1 — юношеский анкилозирующий спондилит;
- M08.2 — юношеский артрит с системным началом;
- M08.3 — серонегативный юношеский полиартрит.
Источник
Ревматоидный артрит (РА) — хроническое воспалительное заболевание, характеризующееся аутоиммунным поражением преимущественно мелких суставов, связок, кожного покрова, сосудов и внутренних органов.
Содержание:
- Причины развития ревматоидного артрита
- Симптомы ревматоидного артрита
- Диагностика ревматоидного артрита
- Лечение ревматоидного артрита

Воспаление и последующее разрушение суставов в итоге приводит к ранней утрате трудоспособности и инвалидизации. Ревматоидным артритом чаще всего страдают женщины, пик заболеваемости приходится на 40-50 лет. Начало болезни часто сопряжено с травмой, переохлаждением, перенесенной вирусной инфекцией или сильным психоэмоциональным стрессом. Своевременная диагностика и адекватное лечение имеют определяющее значение для исходов ревматоидного артрита.
Причины развития ревматоидного артрита
Истинные причины возникновения РА не установлены. К возможным причинам, способствующим развитию ревматоидного артрита, относятся:
- семейная предрасположенность;
- вирусные инфекции: вирус Эпштейна-Барр, лимфотропный Т-клеточный вирус, парвовирус В19.
В основе развития заболевания лежит избыточное, неправильное функционирование иммунной системы, когда клетки иммунитета начинают воспринимать собственные ткани как чужеродные. Под влиянием внешних причин иммунные клетки активно вырабатывают специальные белки (цитокины), вызывающие воспаление в оболочке суставов, сосудах и хрящах. В последствии образуются очаги хронического воспаления, что приводит к медленному разрушению соединительной ткани, которая является основой хрящей, костей, сосудов и каркаса внутренних органов.
Симптомы ревматоидного артрита
Ранними симптомами РА могут быть снижение веса и субфебрильная температура (37-38C), утренняя скованность, напряжение или болезненность суставов. Все симптомы артрита делятся на суставные и внесуставные проявления.
Суставные проявления:
- Утренняя скованность и ограничение подвижности суставов, проходящее после двигательной активности.
- Боль и припухлость в области пораженных суставов.
- Ослабление силы сжатия в кисти.
- В дальнейшем развиваются деформации, подвывихи и анкилозы (неподвижность) суставов.
- При вовлечении в процесс суставов гортани развивается огрубление голоса, одышка, расстройство глотания.
- Бурситы(воспаления суставной сумки) и тендосиновиты (воспаление синовиальной оболочки сухожилия).
Симметричное поражение суставов кистей и стоп — специфично для ревматоидного артрита. Изолированные поражения других суставов встречаются реже.

Внесуставные проявления:
- Общие симптомы: слабость, похудение, повышение температуры тела и похудание.
- Кардиосклероз — разрастание фиброзной ткани в сердце, ведущее к хронической сердечной недостаточности.
- Ревматоидные узелки — подкожные безболезненные очаги воспаления.
- Кожный васкулит — воспаление мелких сосудов кожи. Характеризуется появлением высыпаний, язв, в редких случаях может приводить к развитию гангрены.
- Генерализованная амиотрофия (утрата мышечной массы), миопатия (поражение мышечных волокон).
- Амилоидоз — нарушение обмена белка, характеризующееся отложением в сосудах и тканях особых белковых комплексов, нарушающих нормальное функционирование органов. Чаще всего поражаются почки и сердце. Одним из первых проявлений амилоидоза может быть увеличение белка в моче.
- Нейропатия (поражения нервов).
- Генерализованная лимфоаденопатия (увеличение лимфатических узлов), гепатоспленомегалия.
- Плеврит, перикардит.
- Гломерулонефрит (заболевание почек).
- Синдром Шегрена, сопровождающийся сухостью слизистых оболочек.
- Поражение глаз: склерит, эписклерит, васкулит сетчатки.
- Синдром Рейно, сопровождающийся холодной, синюшной кожей в области пальцев, иногда развитием гангрены.
Симптомы ревматоидного артрита стойкие и не исчезают без лечения. Иногда течение заболевания имеет волнообразный характер с периодами улучшения и ухудшения состояния.
Диагностика ревматоидного артрита
Для верификации диагноза проводят:
Общий осмотр и сбор анамнеза. Оценивается подвижность, болезненность или отечность суставов, состояние кожи, прощупываются лимфатические узлы, печень и селезенка. Уточняются у пациента данные о возможных травмах, стрессах и перенесенных инфекциях.
Назначают ряд лабораторных исследований:
- Общий анализ крови (оценивают количество эритроцитов, лейкоцитов и тромбоцитов, уровень гемоглобина, СОЭ).
- Общий анализ мочи.
- Анализ мочи по Ничипоренко (по показаниям).
- Биохимический анализ крови (оценивают показатели АЛТ, АСТ, мочевины, креатинина, щелочной фосфатазы, общего белка, холестерина, билирубина, глюкозы, С-реактивного белка).
- Определение в сыворотке крови ревматоидного фактора.
- Определение антител к циклическому цитруллинированному пептиду (АЦЦП).
- Коагулограмма.
- ИФА или ПЦР диагностика инфекций (гепатиты, ВИЧ, хламидии, гонорея, трихомонады, вирус Эпштейна–Барр).
Проводят инструментальные исследования:
- Рентгенография кистей и стоп, костей таза и других суставов по показаниям.
- УЗИ суставов и пункция сустава с последующей оценкой суставной жидкости.
- Артроскопия (осмотр полости сустава с помощью специального прибора) с биопсией и последующим морфологическим исследованием ткани.
- Рентгенография органов грудной клетки.
- ЭХО-КГ и ЭКГ.
- УЗИ органов брюшной полости и почек.
- ФГДС.
- КТ и МРТ.
В случае необходимости проводятся консультации других узких специалистов (офтальмолога, травматолога-ортопеда).
Лечение ревматоидного артрита
Лечение ревматоидного артрита направлено на уменьшение выраженности проявлений заболевания, предупреждения разрушения суставов и снижения их функции, улучшение качества жизни и увеличение продолжительности жизни.

Немедикаментозное лечение:
- Назначение сбалансированной диеты: необходимо достаточное потребление продуктов, содержащих полиненасыщенные жирные кислоты (рыбий жир, оливковое масло и др.).
- Лечебная физкультура.
- Физиотерапия: ультразвук, лазеротерапия и др.
Медикаментозное лечение — главный метод лечения ревматоидного артрита.
- цитостатические препараты, иммуносупрессанты и др. Результат от лечения данными препаратами развивается медленно (за 2-6 месяцев и более), однако является очень стойким.
- Биотехнологические препараты (Р – Маб) — высокотехнологические биологические препараты, обладающие мощным противовоспалительным эффектом, оказывающие точечное воздействие на какое-либо звено в процессе воспаления.
- Таргетные синтетические препараты также обладают точечным воздействием на конкретный механизм воспаления.
- Глюкокортикостероиды — обладают сильным противовоспалительным эффектом, действуют быстро, однако лечебный эффект нестойкий.
- Нестероидные противовоспалительные препараты. Имеют быстрый обезболивающий эффект, однако противовоспалительный эффект у них слабый. Назначаются на раннем этапе лечения болезни для коррекции симптомов в комплексе с базисным противовоспалительным лечением. Помимо системного назначения препаратов возможно их внутрисуставное введение.
Начало лечения на ранней стадии заболевания позволяет достичь хороших результатов, сохранить трудоспособность и качество жизни. Для достижения лучшего эффекта от терапии необходимо отказаться от вредных привычек (курения, употребление алкоголя), стараться избегать психоэмоционального перенапряжения, проводить профилактику инфекций.
Источник

Ревматоидный артрит проявляется прежде всего воспалительными явлениями в суставах – в первую очередь мелких. Со временем хроническое воспаление приводит к деформации суставов, ограничению их подвижности, что сопровождается сильной болью. Во многих случаях (до 75% всех пациентов) люди, страдающие ревматоидным артритом, теряют трудоспособность и становятся инвалидами в течение всего 5 лет после появления первых симптомов болезни.
Кроме того, даже при успешном лечении ревматоидного артрита из-за хронического характера заболевания оно может приводить к сокращению жизни. Средняя продолжительность жизни больных, страдающих ревматоидным артритом, на 4-6 лет меньше по сравнению с общей популяцией.
С медицинской точки зрения ревматоидный артрит – это хроническое аутоиммунное системное воспалительное заболевание соединительной ткани.
Ключевым словом к пониманию сути болезни в данном случае является слово «аутоиммунное» – то есть причиной хронического воспаления соединительной ткани при ревматоидном артрите становится «неоправданная» атака компонентов иммунной системы организма на клетки собственных тканей. В данном случае мишенью макрофагов, а также Т- и В-лимфоцитов становятся клетки соединительной ткани, которая имеется не только в суставах, но и в некоторых внутренних органах – например, в сосудах, почках, сердце.
Ревматоидный артрит является достаточно распространенным заболеванием – по данным ВОЗ в настоящее время этой болезнью поражено от 1% до 1,5% населения планеты, и каждый год новые случаи ревматоидного артрита диагностируются у 0,02% всего населения, что в масштабах планеты дает достаточно внушительную цифру.
Ревматоидный артрит реже поражает мужчин (женщины болеют в 3-4 раза чаще по сравнению с мужчинами), кроме того у женщин это заболевание, как правило, развивается раньше. Ревматоидный артрит обычно поражает женщин в возрасте 35-40 лет, а у мужчин болезнь редко возникает до достижения возраста 40 лет.
Несмотря на значительные успехи ревматологии в лечении ревматоидного артрита (прежде всего, появление в последние годы нового класса препаратов, которые называются моноклональные антитела), точные причины развития этого заболевания до сих пор неизвестны. Тем не менее, ученые постепенно приближаются к разгадке сложной тайны происхождения ревматоидного артрита – по крайней мере, достаточно хорошо изучены те факторы, которые способствуют его появлению.
Факторы риска развития ревматоидного артрита
Ревматоидный артрит может развиться в результате воздействия одного или нескольких факторов риска среди, которых, основными являются:
- наследственная предрасположенность
- инфекции (в первую очередь вирусные)
- эндокринные заболевания
- тяжелый и продолжительный психологический стресс
- принадлежность к женскому полу
- возраст старше 45 лет
- прием некоторых лекарственных препаратов
Доказано, что ревматоидный артрит часто встречается у членов одной семьи, и это косвенно подтверждает гипотезу о наследственной предрасположенности к этому заболеванию. Лишь недавно, в течение последних 10-15 лет, ученым удалось получить и объективные подтверждения правильности этой гипотезы. Так, было установлено, что носительство особых вариантов генов (например, DRA1), может приводить к изменению свойств рецепторов на поверхности мембран некоторых типов клеток. В результате этих изменений иммунная система организма не распознает такие клетки как «свои» и осуществляет атаку на них с помощью своих компонентов.
Что же касается инфекций, то с повышенным риском развития ревматоидного артрита связывают инфицирование организма такими вирусами как:
- цитомегаловирус
- вирус краснухи
- вирус герпеса
- ретровирусы
- вирус Эпштейна-Барр
Последний патоген (вирус Эпштейна-Барр) находится под «особым подозрением», поскольку ученые доказали его способность при проникновении в такие клетки иммунной системы как В-лимфоциты стимулировать их размножение и активную выработку ми иммуноглобулинов, что может приводить к гиперреактивности иммунной системы.
В пользу подобных подозрений говорит и тот факт, что повышенное количество антител к вирусу Эпштейна-Барр обнаруживается в синовиальной жидкости, заполняющей полости суставов, более чем у 80% пациентов с ревматоидным артритом.
Однако, как уже было сказано, установление точных причин развития ревматоидного артрита является одной из главных (если не самой главной) задач современной ревматологии.
Симптомы ревматоидного артрита
Основными симптомами ревматоидного артрита являются изменения со стороны суставов. Чаще всего в начале заболевания поражаются мелкие суставы пальцев верхних конечностей, однако рано или поздно заболевание распространяется и на более крупные суставы (коленные, плечевые и т.д.).
В начале заболевания, которое часто развивается внезапно, преобладают следующие симптомы:
- ограничение подвижности суставов по утрам. Такая скованность проходит в течение 50-60 минут или даже большего интервала времени, что отличает ревматоидный артрит от других разновидностей артрита, при которых подвижность в суставах восстанавливается гораздо быстрее.
- отечность суставов.
- боль является характерным признаком ревматоидного артрита, причем она может проявляться как при движениях в суставе, так и в состоянии покоя
- покраснение кожи в области суставов
- повышение температуры тканей вокруг сустава.
Обычно ревматоидный артрит поражает такие суставы как:
- суставы пальцев рук (пястно-фаланговые суставы)
- лучезапястные суставы
- локтевые суставы
- суставы стоп
- коленные суставы
Гораздо реже это заболевание проявляется поражениями тазобедренного сустава, позвоночника и височно-нижнечелюстного сустава.
В подобных случаях кроме болей у больного отмечается значительное ограничение движений в больном суставе, что, учитывая роль позвоночника и тазобедренных суставов для перемещения в пространстве, значительно ухудшает качество жизни.
При поражении позвоночника воспалительный процесс обычно локализуется в шейном отделе, а при поражении височно-нижнечелюстного сустава наблюдается ограничение способности открывать рот – это вызывает затруднения при приеме пищи.
Внесуставные проявления ревматоидного артрита
Кроме поражения соединительной ткани суставов у пациентов с длительным и тяжелым течением ревматоидного артрита могут наблюдаться и так называемые внесуставные проявления этой болезни, которые еще более ухудшают качество их жизни и ускоряют наступление инвалидизации.
Наиболее часто внесуставные проявления ревматоидного артрита связаны проявляются в виде поражения:
- мышц (наблюдается снижение тонуса, силы мышц, а затем и их атрофия)
- кожи (подкожные кровоизлияния, истончение ногтей и их ломкость)
- лимфатических узлов (безболезненное увеличение лимфатических узлов)
- желудочно-кишечного тракта (боли в животе, метеоризм, колиты)
- печени (увеличение печени в размерах, измененные показатели печеночных проб)
- легких и плевры (пневмонит, фиброзирующий альвеолит, плеврит)
- почек (ревматоидный гломерулонефрит)
- нервной системы (энцефалопатия, нейропатия)
- глаз (покраснение глаз, синдром сухого глаза, поражение сосудов сетчатки)
- сердца и сосудов (миокардит, эндокардит, коронарный артериит)
Все перечисленные внесуставные проявления ревматоидного артрита являются тяжелыми патологиями, но наибольшую опасность представляют заболевания сердца, так как, например, коронарный артериит значительно повышает риск развития ишемической болезни сердца и инфаркта миокарда, а эндокардит нередко приводит к развитию одной из разновидностей порока сердца – недостаточности митрального клапана.
Классификация ревматоидного артрита, особенности течения болезни
Существует несколько критериев для оценки индивидуальных особенностей течения ревматоидного артрита у того или иного человека.
Наиболее распространенный и универсальный метод классификации основан на скорости прогрессирования патологического процесса внутри сустава, а также от степени его выраженности.
Таким образом, можно выделить 2 варианта течения болезни в зависимости от скорости патологического процесса:
- медленно прогрессирующий ревматоидный артрит (самая частая форма болезни)
- ревматоидный артрит с быстро прогрессирующим течением
В первом случае наблюдается достаточно высокая сохранность функций суставов, причем болезнь поражает один или два-три сустава, а внесуставные проявления ревматоидного артрита отсутствуют. В подобных случаях отек суставов и их деформация незначительны, постепенное ухудшение происходит на протяжении 2-3 лет.
При быстром прогрессировании заболевания значительная деформация суставов с выраженным ухудшением их функций развивается в течение 1 года с момента постановки диагноза. В патологический процесс могут вовлекаться все новые и новые суставы, а также внутренние органы.
В зависимости от выраженности симптомов заболевания лечащий врач также определяет степень активности ревматоидного артрита:
- степень I. Боли в суставах незначительны, скованность в них по утрам исчезает в течение не более 30 минут после подъема. Отечность суставов незначительна, температура кожи в области больного сустава нормальная или немного повышена.
- степень II. Боль в суставах ощущается как при движениях, так и в состоянии покоя, скованность движений в суставах исчезает лишь через несколько часов после пробуждения. Имеются слабо выраженные признаки поражения внутренних органов.
- степень III. При этой степени активности ревматоидного артрита даже в состоянии покоя в суставах наблюдаются сильные боли. Суставы сильно опухают, кожа над ними сильно гиперемирована (выраженная краснота), ее температура повышена. Имеются явные симптомы поражения воспалительным процессом внутренних органов (сердца, почек, плевры – эндокардит, нефрит, плеврит соответственно).
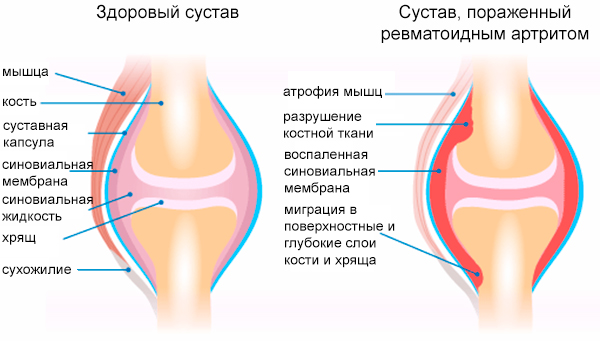
Кроме субъективных симптомов для определения степени активности болезни, используются и объективные данные лабораторных исследований крови (скорость оседания эритроцитов, количество лейкоцитов в единице объема крови, содержание альфа-2-глобулинов и другие).
Методы диагностики ревматоидного артрита
На протяжении многих лет диагностика ревматоидного артрита основывалась в основном на информации, полученной от пациента, а также на результатах осмотра, исследований крови и рентгенографии суставов. Однако в последние 2-3 десятилетия благодаря достижениям научно-технического прогресса в распоряжении врачей-ревматологов появилось несколько новых методов, которые позволяют с высокой точностью выявлять это заболевание на ранних стадиях.
Это в свою очередь дает возможность начать лечение еще до начала бурного прогрессирования болезни и во многих случаях добиться благоприятного исхода.
В настоящее время для диагностики ревматоидного артрита применяются такие методы:
- опрос пациента
- общий анализ крови
- биохимическое исследование крови
- иммунологическое исследование крови
Кроме этого большое значение для раннего обнаружения заболевания имеют инструментальные методы исследования:
- рентгенография суставов
- исследование синовиальной жидкости
- биопсия синовиальной оболочки
- артроскопия
Анализы крови позволяют обнаружить объективные доказательства воспалительного процесса в организме – особая роль в этом случае отводится биохимическому исследованию, которое способно определить присутствие в крови специфических соединений, например ревматоидного фактора. Другой анализ крови позволяет обнаружить в крови антикератиновые антитела, наличие которых является еще более точным доказательством того, что у человека есть ревматоидный артрит.
Очень информативным диагностическим методом при подозрении на это заболевание является рентгенография. Рентгеновский снимок отчетливо выявляет различные анатомические изменения, характерные для ревматоидного артрита:
- сужение суставной щели
- околосуставный остеопороз
- разрушения костной ткани
Анализ синовиальной жидкости, которая заполняет суставную полость, позволяет выявить в ней повышенное содержание рагоцитов, особой формы лейкоцитов, что также может служить доказательством наличия ревматоидного артрита.
А артроскопия дает возможность врачу в прямом смысле этого слова «заглянуть» внутрь сустава с помощью миниатюрной видеокамеры, которая вводится в сустав через небольшое отверстие.
В настоящее время для постановки окончательного диагноза «ревматоидный артрит» во многих странах широко применяются диагностические критерии, которые были разработаны специалистами из Американской ассоциации ревматологов (American Rheumatism Association) еще 30 лет назад.
Диагноз «ревматоидный артрит» выставляется в тех случаях, когда у пациента имеются 4 из 7 главных признаков заболевания, причем некоторые из них должны присутствовать на протяжении 6 недель и более (артрит с симметричным поражением суставов, артрит 3-х и более суставов и другие).
Лечение ревматоидного артрита
Несмотря на значительный прогресс в современной ревматологии, терапия ревматоидного артрита и в наши дни является задачей очень сложной, которая требует огромного терпения и той специфической дисциплинированности, которую врачи называют «комплаентность», то есть строжайшее выполнение всех назначений и рекомендаций лечащего врача.
Стратегия лечения определяется природой болезни (вспомним, что ревматоидный артрит является аутоиммунным заболеванием) и его основным проявлением – хроническим воспалительным процессом.
Поэтому лечение ревматоидного артрита всегда подразумевает 2 направления:
- снижение чрезмерной активности иммунной системы
- подавление избыточного продуцирования в организме медиаторов воспаления
Продолжительного и значительного улучшения состояния можно добиться только в том случае, если лечение будет комплексным, включающим в себя такие методы как:
- лекарственная терапия
- немедикаментозные методы лечения
Кроме этого, людям, страдающим ревматоидным артритом, придется внести определенные изменения в образ жизни.
Лекарственная терапия этого заболевания предполагает использование препаратов разных групп – в первую очередь противовоспалительных средств и препаратов базисной терапии.
Противовоспалительные препараты (аспирин, ибупрофен, а также глюкокортикостероиды) достаточно быстро уменьшают симптомы болезни (боль, припухлость суставов и так далее) – но они не способны воздействовать на ее первопричину.
Для этого больным назначают препараты базисной терапии (сульфасалазин, метотрексат, лефлуномид, а также в некоторых случаях циклофосфамид и циклоспорин), которые подавляют избыточную активность иммунной системы. Эффект от таких лекарств проявляется не сразу, а через некоторое время от начала терапии.
Несколько лет назад в терапии ревматоидного артрита произошел настоящий прорыв, когда для лечения этого заболевания стали использовать препараты нового класса – моноклональные антитела (адалимумаб, устекинумаб, тоцилизумаб и другие).
Новые лекарства оказались очень эффективными и в тех случаях, когда прием «классических» препаратов базисной терапии не давал результата.
Весьма широко применяется при лечении ревматоидного артрита и местное лечение:
- мази и гели, снимающие симптомы болезни (боль, отечность суставов)
- компрессы и аппликации
- интраартикулярные (внутрисуставные) инъекции лекарств
Если в результате лекарственной терапии болезнь отступила, для закрепления результатов лечения назначаются физиотерапевтические процедуры:
- электрофорез
- фонофорез
- облучение ультрафиолетом
- воздействие на суставы импульсами электрического тока (дарсонвализация)
- магнитотерапия
- лазеротерапия
О том можно ли в период ремиссии, т.е. «затишья» болезни, посещать специализированные курорты (например, те, где применяется грязелечение или лечебные минеральные ванны), лучше всего узнать у лечащего врача.
В некоторых случаях для облегчения состояния врачам приходится прибегать и к хирургическому лечению ревматоидного артрита. В Украине лечение ревматоидного артрита проводится согласно утвержденному протоколу № 263 от 11.04. 2014
Больные ревматоидным артритом кроме назначений получают от врача и рекомендации по изменению образа жизни. С этой точки зрения пациентам необходимо в первую очередь:
- следить за своим весом
- избегать стрессов
- максимально снизить риск заражения возбудителями инфекционных заболеваний
- обеспечить умеренную двигательную активность (пешие прогулки, плавание)
- отказаться от курения и спиртных напитков (по крайней мере, максимально ограничить потребление таких веществ)
Человеку, которому поставлен диагноз «ревматоидный артрит» следует знать, что хотя всего 10 лет назад это заболевание в большинстве случаев считалось неизлечимым и рано или поздно приводящим к инвалидности, в настоящее время ситуация резко изменилась в лучшую сторону.
Произошло это в первую очередь благодаря внедрению в клиническую практику принципиально новых лекарств – уже упоминавшихся моноклональных антител или генно–инженерных биологических агентов.
Автор: врач семейной медицины, к.м.н. Масляник Юлия Николаевна
Источники:
- https://www.moz.gov.ua/docfiles/dod263_ukp_2014.pdf
- E.M. de Croon, J.K. Sluiter1, T.F. Nijssen, B.A.C. Dijkmans, G.J. Lankhorst, M.H.W. Frings-Dresen Predictive factors of work disability in rheumatoid arthritis: a systematic literature review: https://ard.bmj.com/content/63/11/1362.full
- Christina Charles-Schoeman, Miguel A. Gonzalez-Gay, Irina Kaplan, Mary Boy, Jamie Geier, Zhen Luo, PhD, Andrea Zuckerman, Richard Riese Effects of tofacitinib and other DMARDs on lipid profiles in rheumatoid arthritis: implications for the rheumatologist: https://www.semarthritisrheumatism.com/article/S0049-0172(16)00094-9/fulltext
Источник


