Как лечат детей от реактивного артрита
Реактивный артрит – это воспаление суставов, возникающее спустя несколько недель после перенесенного инфекционного заболевания.
Так как дети в силу особенностей своего иммунитета более подвержены инфекциям, то реактивные артриты являются у них наиболее распространенными воспалительными заболеваниями суставов.
 Особенно часто они могут возникать после перенесенной кишечной инфекции или воспаления мочевыводящих путей. Обычно заболевание связано с энтеробактериями (иерсиниоз, сальмонеллез, дизентерия и другие), воспалением мочевыводящих путей, ассоциированным с хламидией (цистит или уретрит). Реже реактивный артрит возникает после поражения дыхательных путей, вызванного микоплазмой или хламидией (атипичные пневмонии), паразитарных заболеваний.
Особенно часто они могут возникать после перенесенной кишечной инфекции или воспаления мочевыводящих путей. Обычно заболевание связано с энтеробактериями (иерсиниоз, сальмонеллез, дизентерия и другие), воспалением мочевыводящих путей, ассоциированным с хламидией (цистит или уретрит). Реже реактивный артрит возникает после поражения дыхательных путей, вызванного микоплазмой или хламидией (атипичные пневмонии), паразитарных заболеваний.
Так как частота инфекционных болезней выше в осенне-зимний период, то реактивные артриты в это время встречаются чаще.
Сейчас многие врачи понимают термин реактивного артрита гораздо шире, относя к нему также поражения сустава, возникшие после перенесенных вирусных инфекций, после проведения профилактических прививок (поствакцинальный артрит), аллергических реакций и некоторые другие.
Заболевание чаще встречается у мальчиков подросткового возраста.
Причины реактивного артрита
Причины развития реактивного артрита у ребенка связаны с нарушениями иммунного ответа. Сам термин «реактивный» означает отсутствие в суставных средах патогенных микроорганизмов, поэтому заболевание относят к группе серонегативных спондилоартритов.  Однако во время болезни в сыворотке крови и суставной жидкости можно обнаружить циркулирующие бактериальные антигены, фрагменты микроорганизмов и другие признаки текущих иммунологических реакций.
Однако во время болезни в сыворотке крови и суставной жидкости можно обнаружить циркулирующие бактериальные антигены, фрагменты микроорганизмов и другие признаки текущих иммунологических реакций.
Большое значение в возникновении реактивного артрита придают наследственному фактору, а именно – наличию молекулы HLA-B27. Она имеет сходное строение с клеточной стенкой некоторых микроорганизмов, поэтому собственные антитела принимают ее за чужеродную структуру. Это приводит к повреждению тканей своего организма, а также нарушению нормального иммунного ответа (формируются вялотекущие и хронические инфекции).
Провоцирующими факторами для возникновения реактивных артритов у детей также являются:
- несоблюдение гигиены (в том числе, проживание в антисанитарных условиях);
- переохлаждение;
- повышенная влажность, плохая вентиляция в помещении;
- наличие острых и обострение хронических заболеваний;
- аллергические реакции;
- иммунодефицитные состояния, гиповитаминоз и авитаминоз.
Симптомы болезни
К основным симптомам реактивного артрита у ребенка относятся:
- проявления инфекционного заболевания за 2-4 недели до возникновения артрита (повышение температуры тела, признаки кишечной инфекции, воспаления мочевыводящих путей или ОРВИ);
- интоксикация (лихорадка, слабость, сонливость, отказ от еды, боли в мышцах, головная боль и другие симптомы);
- преимущественное поражение крупных суставов ног (коленные, голеностопные), реже – рук, кистей и стоп;
- боли в суставах, усиливающиеся при движениях, могут отдавать в пяточную область;
- суставы увеличиваются в размерах.
 Длительность течения реактивного артрита составляет от нескольких недель до года. При легких формах болезни улучшение отмечается уже спустя несколько дней после начала терапии.
Длительность течения реактивного артрита составляет от нескольких недель до года. При легких формах болезни улучшение отмечается уже спустя несколько дней после начала терапии.
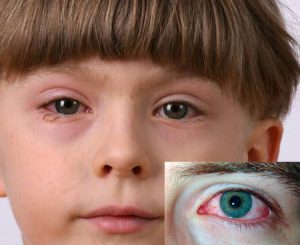
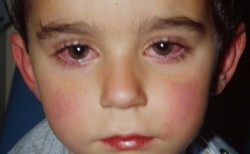
Часто во время реактивного артрита могут наблюдаться поражения глаз, проявляющиеся слезоточивостью, покраснением, светобоязнью. Возможно вовлечение в процесс мочевыводящих путей. Артрит, конъюнктивит и уретрит являются классическими симптомами болезни Рейтера.
Реактивному артриту может сопутствовать кератодермия, представляющая собой безболезненное ороговение кожи с высыпаниями в виде папул и бляшек чаще на подошвенной части стоп и ладонях. Возможно поражение ногтей (чаще на пальцах стоп) в виде жёлтого окрашивания, шелушения и разрушения ногтя. Могут подвергаться воспалению слизистые оболочки полости рта (стоматит), сердце (перикардит, миокардит), периферическая нервная система (полиневрит), почки (гломерулонефрит), увеличиваются лимфоузлы (особенно паховые).
У маленьких детей, которые еще не могут пожаловаться на боль в суставе, необходимо обращать внимание на следующие признаки:
- нарушение походки, хромота, подволакивание ножки при хождении;
- маленький ребенок может вдруг перестать ходить;
- ребенок придерживает ручку другой рукой, гладит пальчики;
- «щадит» сустав, старается не двигать конечностью.
 Существуют специальные критерии, согласно которым можно диагностировать реактивный артрит:
Существуют специальные критерии, согласно которым можно диагностировать реактивный артрит:
- Наличие периферического артрита, для которого характерны:
- асимметричность;
- поражение одного или нескольких суставов (не более 4);
- преимущественное поражение суставов ног.
- Наличие проявлений инфекции (кишечное расстройство или расстройство мочеиспускания) за 2-4 недели до возникновения артрита.
- Лабораторное подтверждение перенесенной инфекции обязательно при отсутствии клинических симптомов инфекционного заболевания, при наличии – необязательно, но желательно.
Диагностика
При любом подозрении на артрит у ребенка или взрослого необходимо обратиться к врачу. Квалифицированный специалист проведет необходимые диагностические процедуры для установления причины заболевания и назначит лечение.
 На основании осмотра врач выявит характерные признаки воспаления сустава, отметит связь с перенесенным инфекционным заболеванием, отправит к другому узкому специалисту при необходимости (например, к окулисту для исключения поражения глаз).
На основании осмотра врач выявит характерные признаки воспаления сустава, отметит связь с перенесенным инфекционным заболеванием, отправит к другому узкому специалисту при необходимости (например, к окулисту для исключения поражения глаз).
Диагностика артрита проводится в специализированном отделении стационара. Чтобы подтвердить реактивный характер болезни, необходимо выявить возбудителя, вызвавшего заболевание, или наличие антител к нему.
Для диагностики реактивного артрита у детей используются следующие методы:
- Лабораторные исследования:
- в общем анализе крови может отмечаться ускорение СОЭ, повышение количества лейкоцитов и увеличение содержания их палочкоядерных форм, в биохимическом анализе крови – повышение С-реактивного белка, сдвиги в белковых фракциях;
- определение наличия антител к недавно перенесенным инфекциям (хламидии, сальмонеллы и другие) в крови или суставной жидкости;
- анализы мочи: могут обнаруживаться повышенные уровни лейкоцитов, микроорганизмы и другие признаки инфекционного заболевания мочевыводящих путей;
- анализ кала: может быть назначен для выявления бактерий, вызывающих кишечную инфекцию (сальмонелла, шигелла, иерсиния и другие);
- выявление антигенов хламидий в суставной жидкости, а также соскобах, полученных из уретры или конъюнктивы.
- Инструментальные методы:
- рентгенография пораженных суставов не выявляет специфических изменений при реактивном процессе, но используется для дифференциальной диагностики с другими видами артритов, также могут применяться УЗИ крупных суставов, КТ, МРТ и другие исследования;
- обследование мочеполовой системы: показана консультация уролога, УЗИ почек и мочевого пузыря для исключения патологии мочевыделительной системы (например, нефрита или цистита), а также другие методы;
- осмотр окулиста.
В зависимости от характера присутствующих симптомов могут быть назначены вспомогательные диагностические процедуры.
Лечение, профилактика и прогноз
Терапия реактивного артрита комплексная и осуществляется в специализированном отделении стационара.
Лечение реактивного артрита у детей включает следующие методы:
- режимные мероприятия (постельный режим для обеспечения покоя воспаленного сустава минимум на 2 недели);
- использование лекарственных препаратов;
- физиотерапевтические процедуры;
- лечебная физкультура;
- массаж;
- санаторно-курортное лечение.
Лекарственные средства могут быть этиотропными (направленными против возбудителя инфекции), патогенетическими (их действие оказывает влияние на механизм развития заболевания) и симптоматическими (купируют симптомы болезни). Назначаются следующие медикаментозные препараты:
- антибактериальная терапия, направленная против инфекции, вызвавшей заболевание: при выявлении хламидии – лекарственные средства из групп макролидов, тетрациклинов, фторхинолонов, при кишечной инфекции – обычно аминогликозиды или фторхинолоны;
- нестероидные противовоспалительные средства (диклофенак, ибупрофен, напроксен, нимесулид, мелоксикам и другие);
- стероидные гормональные средства назначаются в период обострения суставного синдрома (метилпреднизолон и другие);
- иммуномодулирующие препараты (тактивин, ликопид, полиоксидоний и другие);
- иммуносупрессивные средства (при тяжелом течении заболевания – сульфасалазин, метотрексат, азатиоприн).
Лекарственные препараты могут назначаться внутримышечно, внутривенно, через рот или вводиться внутрь сустава. Дозы медикаментозных средств, особенности их введения, длительность терапии определяется врачом в зависимости от характера заболевания и возраста ребенка.
Все лекарственные препараты у детей применяются с осторожностью, поэтому терапия должна проводиться под контролем специалиста. Самостоятельно экспериментировать с лечением запрещено.
При стихании воспалительного процесса в суставе назначается лечебная физкультура, массаж, возможно санаторно-курортное лечение.
Профилактика и прогноз реактивного артрита
У большинства больных заболевание заканчивается полным выздоровлением. Как правило, реактивный артрит проходит бесследно, не оставляя после себя никаких патологических изменений в суставе. Однако при повторном инфекционном заболевании возможен рецидив артрита.
После перенесенной болезни необходимо диспансерное наблюдение у врача-ревматолога.
Вероятным исходом хронически протекающего и часто рецидивирующего реактивного артрита является ювенильный спондилоартрит. Он возникает у пациентов, носителей молекулы HLA-B27, чаще у мальчиков подросткового возраста. Суставной синдром при этом заболевании аналогичен реактивному артриту, но по данным рентгенографии можно обнаружить одно- или двусторонний сакроилеит.
Неблагоприятные исходы заболевания возможны у пациентов, имеющих сопутствующее поражение сердца (миокардит, перикардит, эндокардит и их сочетания).
Единственными возможными мерами профилактики реактивных артритов является своевременное выявление и лечение инфекционных заболеваний, соблюдение рекомендаций специалистов и отказ от самолечения, ведение здорового образа жизни. Особенно это касается лиц с наследственной предрасположенностью к ревматическим процессам.
Источник
Сначала ребенок переносит урогенитальную, кишечную или респираторную инфекцию – реактивный артрит у детей всегда развивается после болезни. Через две недели или месяц родители замечают его плохое общее состояние. Ребенок жалуется на боли в суставах нижних конечностей, чаще в колене.
Из 100 тыс. детей больше чем у 80 обнаруживают реактивный артрит – для России это серьезная проблема. Из ревматических болезней детского возраста доля реактивного артрита составляет половину.
Симптомы и лечение реактивного артрита у детей требуют терпения родителей и внимательности врача. Заболевание, которое длится дольше года может привести к потере сустава и инвалидности. Но при правильном подходе ребенка можно полностью вылечить.
Реактивный артрит у детей, внешний вид
Причины
Аномальная реакция иммунной системы – основная причина возникновения реактивного артрита у детей. В результате иммунного ответа на внедрение болезнетворных микроорганизмов вырабатываются антитела, которые уничтожают чужаков. Иногда организм перестает понимать разницу между рецепторами клеток внутреннего слоя, выстилающего сустав и клетками микробов. Поэтому вместе с микроорганизмами иммунитет по ошибке уничтожает ткани суставов собственного организма. Ненормальная иммунная реакция запускает реактивный воспалительный процесс, разрушающий сустав.
Инфекции, которые могут спровоцировать заболевание:
- Инфекции дыхательных путей и неспецифические чаще приводят к реактивному артриту у ребенка, чем урогенитальные или кишечные. Ему в половине случаев предшествуют болезни дыхательных путей: ангина, ОРЗ, бронхит, фарингит;
- На втором месте – возбудители кишечных инфекций: иерсинии, сальмонеллы, шигеллы, кампилобактер;
- Реже всего у детей встречается воспаление суставов, вызванное возбудителями урогенитальных инфекций: хламидий, уреаплазмы, гонококков, микоплазмы.
По разным данным, связь с возбудителем удается точно установить в 50-60% случаев.
У дошкольников чаще развивается артрит тазобедренного сустава. У школьников и подростков – голеностопного или коленного сустава. Мелкие суставы рук и ног у детей при реактивном артрите нечасто оказываются повреждены.
Развитие реактивного артрита зависит не столько от инфекции, сколько от предрасположенности. 85% больных имеют отягощенную наследственность – являются носителями антигена HLA-B27. Для них риск развития реактивного артрита в 50 раз выше.
Причины развития заболевания у ребенка
Симптомы
Жалобы у малыша появляются через 2-4 недели после инфекции носоглотки, мочеполовой системы или кишечника.
Симптомы реактивного артрита у детей разные и могут зависеть от вида инфекции:
- Острое начало: температура выше 38º, слабость, сонливость. Малышу становятся неинтересны игры;
- Основной симптом – поражение опорно-двигательного аппарата: ребенок хромает или отказывается ходить;
- В суставе скапливается жидкость и развивается воспаление: он болит, отекает, при прикосновении горячий. Обычно поражается один или два сустава нижних конечностей;
- Почти всегда суставы беспокоят несимметрично – только на одной ноге;
- Там, где крепятся сухожилия, в пятках, спине, шее бывает болезненность (чаще у мальчиков);
- Могут возобновиться симптомы инфекционного заболевания, предшествовашего реактивному артриту;
- Сыпь, похожая на псориаз, изменения кожи на ладонях и подошвах, язвенные элементы на слизистой полости рта – эти признаки могут не заметить, так как другие симптомы очень острые и болезненные;
- В крайних проявлениях реактивный артрит вызывает поражение печени, лимфатической системы, крупных кровеносных сосудов;
- Если болезнь длится дольше 6-12 месяцев, страдает позвоночник и суставы верхних конечностей. Длительный артрит становится симметричным и приводит к необратимым изменениям.
Синдром Рейтера выделяют в отдельную форму реактивного артрита. Воспаление суставов, глаз и мочевыводящих путей – классическое проявление заболевания.
Диагностика
Для постановки диагноза врачу требуется собрать анамнез, опросить родителей, осмотреть ребенка. Назначаются лабораторные и инструментальные исследования, чтобы выявить возбудитель или антитела:
- Общий анализ крови. При воспалительном процессе высокие СОЭ, количество лейкоцитов;
- Кровь на ревматоидный фактор (при реактивном артрите результат отрицательный);
- Общий анализ мочи показывает наличие воспаления и может выявить возбудителя;
- Анализ кала на кишечные инфекции;
- Кровь на антитела к кишечным, респираторным и урогенитальным инфекциям. При положительном результате – кровь на ПЦР к возбудителю, к которому обнаружены антитела.
На заметку!
Рентгенография суставов – нечувствительный метод, дающий лучевую нагрузку. Рентген на ранних стадиях реактивного артрита неинформативен. При реактивном артрите у детей рентген не должен использоваться для отслеживания динамики процесса. Детям назначают УЗИ –этот метод безопасен и чувствителен.
При диагностике врачу необходимо исключить инфекционные артриты: вирусный, туберкулезный, болезнь Лайма, септический, ювенильный ревматоидный артрит; другие заболевания костно-мышечной системы.
Диагностические меры для ребенка
Лечение
Решение об амбулаторном или стационарном лечении принимают родители и врач, исходя из состояния ребенка. Информацию о рисках, прогнозе, методах диагностики и лечения должен довести до родителей лечащий врач.
Проводят патогенетическую терапию (ликвидация инфекции, спровоцировавшей заболевание) и симптоматическую (облегчение состояния больного).
Патогенетическое лечение
Для лечения реактивного артрита у детей назначают антибиотики, которые относятся к группе макролидов:
- Азитромицин;
- Спирамицин;
- Рокситромицин;
- Джозамицин;
- Кларитромицин.
Они обладают низкой токсичностью, не изменяют формулу крови, не дают нагрузки на печень и почки. Способны накапливаться в тканях в высокой концентрации, крайне редко вызывают аллергические реакции. Эти препараты – лидеры по безопасности, дети их хорошо переносят. Антибиотики группы макролидов активны в отношении стрептококков, стафилококков, хламидий, кампилобактерий, микоплазмы. Современная фарминдустрия предлагает около десятка препаратов этой группы. Длительность лечения составляет 7-10 дней.
Для детей старше 10 лет врач может назначить фторхинолоны (антибактериальные препараты, действие похоже на антибиотики) и Доксициклин (полусинтетический антибиотик из группы тетрациклина).
Если обнаружена кишечная инфекция, используют Амикацин, Гентамицин.
При необходимости назначают иммуномодуляторы (Ликопид, Тактивин).
Острые инфекционные заболевания у детей по сравнению со взрослыми лечатся легче и быстрее.
Важно!
После начала курса антибиотиков состояние больного ребенка значительно и быстро улучшается. Это не основание для прекращения приема лекарств. Необходимо пройти полный курс лечения, чтобы избежать рецидивов и инфекций, устойчивых к антибиотикам. Только полный курс препаратов дает шанс на выздоровление.
Симптоматическое лечение
Чтобы уменьшить боль и отек, назначают нестероидные противовоспалительные препараты (НПВП):
- Диклофенак;
- Мелоксикам;
- Напроксен;
- Ибупрофен;
- Нимесулид.
Лекарственные средства для лечения артрита у ребенка
Индометацин детям назначать нежелательно из-за его вредного действия на печень. При острых состояниях в пораженный сустав вводят глюкокортикостероидные препараты. Они хорошо снимают боль и воспаление.
Если случай тяжелый – артрит часто обостряется, поражен позвоночник и нарушена его подвижность, вводят высокие дозы глюкокортикостероидов. Назначают иммунодепрессанты в низких дозах – препараты, которые подавляют аномальный иммунный ответ.
Во время лечения маленькому пациенту рекомендуется соблюдать постельный режим.
После снятия острых симптомов больному суставу нужно осторожно давать нагрузку, без движения его оставлять нельзя. Детей нужно научить специальным упражнениям для восстановления подвижности сустава.
Лечебную физкультуру и физиотерапию назначает врач в реабилитационном периоде по показаниям.
Важно!
Нельзя самостоятельно проводить лечение реактивного артрита у детей на основании информации в Интернете. Это приведет к потере времени, переходу болезни в хроническую форму и тяжелым последствиям в виде инвалидности или смерти. При любых жалобах ребенка на боль в суставах немедленно обращайтесь к врачу!
Профилактика
Специальной профилактики реактивного артрита у детей нет существует. Для его предупреждения нужно принимать меры против артритогенных инфекций:
- Учить детей соблюдать личную гигиену – мыть руки после улицы и перед едой, мыть фрукты и овощи;
- Проводить закаливание: не кутать ребенка, давать ходить босиком по холодному полу, пить холодные напитки, купать в прохладной воде, много гулять, часто проветривать квартиру, устраивать сквозняки, увлажнять воздух в квартире. На сайте и в книгах доктора Комаровского в разделе о реактивном артрите у детей можно найти рекомендации по закаливанию;
- Осенью прививать от гриппа;
- Регулярно посещать стоматолога и санировать полость рта;
- Если родители болеют хламидиозом, они оба должны проходить курс лечения;
- Обеспечивать детям адекватную их возрасту двигательную активность;
- Организовывать полноценный детский отдых и сон;
- Не допускать перегрузку детей учебными и развивающими занятиями;
- Половое воспитание должно проводиться до наступления пубертата. Подросток (это ребенок после 10-11 лет) должен хорошо знать о недопустимости незащищенного секса и не стесняться покупать презервативы.
Если ребенок носитель гена HLA-B27, пока он маленький, лучше воздержаться от путешествий с ним, так как риск заболеть реактивным артритом велик, а последствия могут быть тяжелыми.
Большинство детей при своевременно поставленном диагнозе и назначенном лечении полностью выздоравливают. В будущем для них прогноз благоприятный.
У носителей антигена HLA-B27 бывают осложнения в виде спондилоартрита. Таким детям нужно будет всю жизнь принимать особые меры предосторожности.
Источник


