Какие обследования при артрите
Ревматоидный артрит – сложно диагностируемое заболевание, в рамках диагностики которого назначают множество анализов для определения формы болезни. В статье подробно расписаны все самые эффективные анализы.
Что такое ревматоидный артрит?
Ревматоидный артрит – заболевание, которое по симптомам долгое время способно вводить в заблуждение. Подробно о болезни уже писалось в этой статье. Аутоиммунный характер болезни провоцирует поражение всё новых областей суставных механизмов, тканей и органов. Таким образом, больной в начальной стадии болезни сталкивается со следующими признаками:
- Дискомфортные ощущения в суставах, в том числе при пальпации.
- Затруднение подвижности после долгого нахождения в одной позе.
- Появление подкожных шишек.
- Отёчность и покраснение суставных фаланг кистей рук.
- Наблюдение симметричного развития воспаления в мелких суставах кистей и стоп.
- Быстрая утомляемость, апатия, снижение веса.
Ревматоидный артрит — патология, которая сопровождается дискомфортными ощущениями с суставах
Протекание заболевания заключается в постепенном изменении белковой структуры под воздействием патогенных факторов. Это приводит к образованию аутоиммунных антител, убивающих здоровые клетки и разрушающие синовиальную оболочку сустава. В конечном итоге происходит избыточная пролиферация синовиоцитов, хрящевые и костные ткани поражаются, и сустав подвергается деформации.
Для точного диагностирования заболевания необходимо провести дифференциальные исследования биологических материалов пациента. Различают лабораторную и инструментальную методики выявления факторов заболевания.
О лабораторной диагностике и анализах
Для выявления ревматоидного типа артрита берут анализы специфического и неспецифического характера:
- Специфические — дают однозначное подтверждение или опровергают факт заболевания с высокой достоверностью.
- Неспецифические – работают только в совокупной расшифровке с остальными данными обследования, так как выявляют лишь отдельные признаки.
Анализы проводят специфического и неспецифического характера
Определить, какие при ревматоидном артрите нужно сдать анализы, должен лечащий врач. План обследования пациента включает прохождение ёмкого диагностического комплекса мероприятий:
- биохимия крови, её клиническое исследование, определение АЦЦП (антицитруллиновых тел), иммунологический анализ;
- общий анализ мочи;
- анализ внутрисуставной жидкости;
- биоптата оболочки сустава.
Может понадобиться сдача мочи на анализ
Специфические показатели способны выдать ревматоидный артрит ещё до проявления первых сигналов о заболевании. Пациенты с наследственной предрасположенностью могут использовать этот способ для предупреждения болезни, её перехода в хроническую стадию.
Правила взятия анализов
Установление точного диагноза при ревматоидном артрите суставов основывается на грамотной расшифровке клинических результатов и профессиональном умении интерпретировать их в комплексе. Чтобы получить достоверные показатели, необходима специальная подготовка перед сдачей крови. Направление на лабораторные исследования должен выписывать один из лечащих специалистов: врач общей терапии, ревматолог, хирург или иммунолог. Для полного исследования показателей нужно сдать кровь из вены, соблюдая для этого условия:
- Не принимать пищу за 12 часов до взятия анализа (детям до года – за полчаса, от 1 до 5 лет – за 3 часа).
- Не употреблять алкогольные напитки в течение суток.
- Прекратить приём медикаментов за сутки с разрешения врача.
- Не допускать физической нагрузки и нервных стрессов за час до анализа.
- Запрещается курить минимум за 30 минут перед анализом.
К сдаче анализов необходимо правильно подготовиться
Нарушение диеты, употребление лекарственных препаратов или курение искажают клинические данные состава крови и вводят в заблуждение при интерпретации результатов.
Общий анализ крови и мочи
Стартовый набор на выявление воспалительного процесса в организме – общий анализ крови и мочи пациента. Данные анализы определяют также характер возникновения симптомов (инфекция, аутоиммунное заболевание). Так, общий анализ определяет следующие патологические изменения показателей крови у больного человека:
- Рост скорости оседания эритроцитов (СОЭ) – от 25 мм/ч при норме 2–15 мм/ч.
- Снижение гемоглобина — у женщин до 120 г/л и мужчин до 135 г/л.
- Количественный рост лейкоцитов – выше 9000 при норме 4000–9000.
Анализы помогут выявить патологические изменения в организме
Обострение ревматоидного артрита сопровождается лейкоцитозом и тромбоцитозом умеренной степени тяжести, нормоцитарной нормохромной анемией. Иногда происходит хроническая кровопотеря через желудочно-кишечный тракт и, как следствие, недостаток железа и анемия.
Анализ мочи даёт неспецифические сведения и определяет только повышение содержания белка и уровень лейкоцитов, что лишь подтверждает присутствие факторов воспаления.
Скорость оседания эритроцитов
Оседание эритроцитов изучается в пробирке на протяжении определённого времени. Показатель характеризует интенсивность развития патологии, активность распространения разрушительных процессов. Высокие показатели СОЭ указывают на прогрессирование заболевания и необходимость в принятии эффективных медикаментозных мер. При этом, чем выше скорость оседания, тем активнее фаза. Этот процесс объясняется образованием в крови больного воспалительных белков, которые являются причиной соединения эритроцитов в агрегаты, увеличения силы тяжести и скорости их оседания.
Скорость оседания эритроцитов указывает на воспалительный процесс в организме
Биохимический анализ крови
Биохимия крови на ревматоидный артрит для анализа состояния тканей суставов играет решающую роль. Несмотря на признание метода неспецифическим, его показатели определяют:
- Развитие ревматоидных признаков в соединительных тканях суставах.
- Протекание воспалительного процесса.
- Активность аутоиммунного заболевания.
Биохимический анализ крови позволит узнать множество важных данных
Биохимия крови включает следующие данные:
- Присутствие гаптоглобина – характерно для острой фазы. Его норма составляет 0,8-2,7 г/л.
- Активность фибриногена в плазме – норма 2–4 г/л. Увеличение свидетельствует об активности аутоиммунного характера.
- Уровень пептидов, γ — глобулинов, криоглобулинов (IgM, IgG, IgA).
- Действие серомукоидов – сывороточных белков крови. Норма составляет 1,2–1,6 ммоль/л.
- Уровень сиаловых кислот – превышение нормы в 2-2,33 ммоль/л указывает на разрушительные процессы коллагена в клетках даже на стадии прогнозирования болезни.
- С – реактивный белок — норма 0-5 мг/л у здорового человека.
Рост фибриногена в крови выше 4 г/л означает повышение свёртываемости крови, что характерно при ревматоидном артрите. Высокий уровень этого показателя является сигналом о риске образования тромбов и ишемических изменениях в органах.
С реактивный белок
С — реактивный белок отвечает за способность организма проявлять реакцию в ответ на процессы воспаления и повреждения в организме. Поэтому изменение в крови данного маркера доказывает протекание острой фазы заболевания. Установить степень и точное место поражения организма с его помощью невозможно, но при ревматоидном артрите уровень С — реактивного белка превышает 400 мг/л. При этом наблюдается прямая пропорциональность роста показателя к тяжести протекания болезни.
Маркеры гепатитов
Ревматоидный артрит может вызывать развитие гепатита В или С
Развитая форма ревматоидного артрита может в дальнейшем вызывать гепатит В или С. Это обусловлено поражением печени ввиду ослабления иммунитета на фоне медикаментозного лечения. С другой стороны, перекрёстные симптомы заболеваний, какие проявляются при артрите и гепатите, иногда становятся причиной ложного диагноза артрита.
Формы гепатита имеют свойство проявляться в системном патологическом процессе аутоиммунной природы. В результате прохождения больного гепатитом курса терапии, признаки артрита исчезают. Для исключения развития гепатита пациента направляют на анализ крови на серологию, который определяет наличие маркеров заболевания.
Ревматоидный фактор
Перед официальным подтверждением диагноза ревматоидный артрит и выбора схемы терапии, специалист должен сначала определить разновидность патологии. В медицине существует два вида данного заболевания, природа развития которых различна по степени тяжести протекания:
- Серопозитивный – тяжёлая форма, поддающаяся только агрессивному терапевтическому лечению.
- Серонегативный — классический вариант тяжести.
Заболевание может протекать в двух формах
Классифицировать тот или иной случай воспаления болезни можно с помощью выявления присутствия ревматоидного фактора – иммунных белков, участвующих в процессах соединительной ткани. Их уровень и будет влиять на категорию тяжести заболевания:
- Менее 25 МЕ/мл – серонегативная форма.
- Выше 59 МЕ/мл – серопозитивная форма.
Повышенный уровень ревматоидного фактора также может свидетельствовать об иных патологиях организма (гельминтозы, опухоли, гепатиты, васкулиты) или проявиться у пациентов пожилого возраста.
Более того, данный маркер может отсутствовать при первичной диагностике серонегативной формы и обнаружить себя лишь на поздних этапах.
Антицитруллиновые тела
Антитела к циклическому цитруллинированному пептиду (АЦЦП) представляют собой вырабатываемые в результате протекания аутоиммунных процессов элементы. При ревматоидном артрите эти маркеры образуются в виде антител к клеткам собственных тканей и работают на их уничтожение, что вызывает разрушение суставной капсулы.
Обнаружение в составе крови АЦЦП с вероятностью до 95% означает достоверность диагноза. Нормальный показатель здоровых соединительных тканей составляет до 3 ед/мл. Патология вызывает рост тел в количестве от 58 до 87 ед/мл. Степень дегенеративного процесса в тканях суставов напрямую связана с величиной показателя.
В диагностической практике анализ на АЦЦП доказал свою эффективность выявления антител даже на этапе зарождения симптомов ревматоидного артрита: маркер проявляет себя почти за один год до первичных симптомов клинической картины заболевания. Единственный недостаток метода – отсутствие реакции на динамику протекания болезни.
Антинуклеарные тела
Также при лабораторном методе могут применить проверку на антинуклеарные тела. Фактором их проявления чаще является диагноз системной красной волчанки. Положительный результат у пациентов с артритом встречается в 10% случаев. Исключение ряда заболеваний, когда неясна природа воспаления, помогает сузить круг в конкретном перечне.
Расшифровка данных
Вынести окончательный диагноз непросто. Иногда о ревматоидном артрите пациенты узнают спустя 5-7 лет, когда лечение уже малоэффективно и болезнь стала хронической. Поэтому расшифровка полученных анализов крови при артрите требует точности, понимания общей картины заболевания и взаимосвязи различных данных.
Ревматоидный артрит и степень его развития характеризуют по уровню отклонения показателей от нормы. Чем больше разница в показателях – тем тяжелее форма заболевания. Клиническое подтверждение у пациента 4 любых маркеров на протяжении 6 месяцев является медицинским освидетельствованием диагноза ревматоидный артрит.
Повышенные показатели у ребёнка
Даже у самых маленьких детей может быть обнаружены патологии ревматического характера. Симптомы проявляются в скрытой форме, а в силу неосознанности ребёнку сложнее объяснить, что его беспокоит. Жалобы на боли в ножках, ручках и коленках или просто постоянный плач могут быть первыми сигналами развития болезни. Такое заболевание, как ювенильный ревматоидный артрит имеет хроническую природу проявления и развивается у детей до 16 лет.
Патология может быть обнаружена даже у маленьких детей
При диагностическом обследовании для уточнения диагноза проводят:
- Анализ крови на выявление инфекционных вирусов: бета-гемолитического стрептококка, цитомегаловируса, вируса герпетического типа, хламидий.
- Забор на исследование бактерий кишечной группы (иерсиний, шигелл, сальмонелл) и паразитов.
- Электрокардиограмму.
- УЗИ органов брюшной полости, сердца, почек.
- Рентген суставов, грудины, крестцово-подвздошных сочленений и позвоночника.
Помимо общего дифференциального обследования всем детям с заболеваниями суставов показано посещение врача окулиста и осмотр щелевой лампой.
Биопсия синовиальной оболочки сустава
Ревматоидная разновидность артрита сопровождается воспалением синовиальной оболочки сустава. Исследования материалов данной области позволяет точнее расшифровывать стадии патогенеза заболевания и вырабатывать более прогрессивные методы лечения.
Иммуногистохимические особенности синовиальной оболочки отлично характеризуют показатели активности болезни, а применение в лабораторных целях биомаркеров помогает выявить новые потенциально эффективные средства в борьбе с ревматоидным артритом. Важным количественным показателем здесь является содержание макрофагов в субсиновиальном слое, характеризующее, насколько болезнь поддаётся лечению.
Источник
Для диагностики артрита применяется следующий алгоритм:
- Клинический осмотр.
- Лабораторные методы исследования.
- Инструментальные методы исследования.
Клинический осмотр
Обычно для правильной диагностики и уточнения этиологии артрита необходима  консультация узкого специалиста:
консультация узкого специалиста:
- ревматолога (для исключения ревматоидного, реактивного артритов),
- травматолога (для исключения посттравматических артритов),
- дерматолога (для исключения псориаза),
- инфекциониста (для исключения инфекционных заболеваний, течение которых может осложниться артритами – иерсиниоза, гепатита и прочих),
- фтизиатра (для исключения туберкулезного артрита) и других.
Клинический осмотр у специалиста начинается с подробной беседы, во время которой врач собирает:
- анамнез заболевания (подробно расспрашивает о симптомах, длительности заболевания, связи симптомов с физической нагрузкой и других особенностях течения заболевания),
- анамнез жизни (выясняет наличие вредных привычек, сопутствующих заболеваний, особенности образа жизни, предшествующих травм и операций),
- семейный анамнез (наличие или отсутствие предрасположенности к определенной патологии).
Далее следует непосредственно осмотр, который включает:
- выявление внешних изменений пораженного сустава (деформация, отек, гиперемия);
- выявление болезненности в суставе (в покое, при пальпации и при движении);
- определение объема движений в суставе;
- определение мышечного тонуса;
- исследование чувствительности.
Затем специалист назначает необходимые лабораторные исследования для подтверждения диагноза.
Лабораторная диагностика артрита
-
 Общий анализ крови. Изменения в общем анализе крови зависят от разновидности артрита. Их может вообще не быть или они могут быть минимальными (во время ремиссии при хронических артритах). Для всех острых артритов и хронических в стадии обострения характерно ускорение СОЭ. При инфекционном артрите бактериальной этиологии наблюдается также повышение количества лейкоцитов со сдвигом формулы «влево». Если артрит носит аллергический характер, то может быть повышение количества эозинофилов.
Общий анализ крови. Изменения в общем анализе крови зависят от разновидности артрита. Их может вообще не быть или они могут быть минимальными (во время ремиссии при хронических артритах). Для всех острых артритов и хронических в стадии обострения характерно ускорение СОЭ. При инфекционном артрите бактериальной этиологии наблюдается также повышение количества лейкоцитов со сдвигом формулы «влево». Если артрит носит аллергический характер, то может быть повышение количества эозинофилов. - Биохимический анализ крови:
- нарушение соотношения между белковыми фракциями – наблюдается при многих вида артритов и говорит о наличии воспалительного процесса;
- мочевая кислота, серомукоид – повышаются при подагре;
- сиаловые кислоты – повышаются при острой фазе воспаления, подагре;
- фибриноген – повышается в острой фазе воспаления.
- Иммунологические показатели:
- С-реактивный белок – неспецифический показатель, говорит о выраженном воспалительном процессе и повышается при многих видах артритов (реактивном, ревматоидном, инфекционных и других);
- ревматоидный фактор – повышается при ревматоидных артритах;
- антинуклеарные антитела (АНА) – могут повышаться при ревматических процессах, системных заболеваниях соединительной ткани (системная красная волчанка, склеродермия и другие);
- антитела к односпиральной ДНК (антитела к ds DNA) и к двуспиральной ДНК (антитела к ss DNA) – являются разновидностью АНА, повышаются при ревматоидном артрите и некоторых других заболеваниях;
- циркулирующие иммунные комплексы – также могут повышаться при ревматоидном артрите;
- α-1-кислый гликопротеин – повышается в острой фазе воспаления (при реактивном, ревматоидном и некоторых других артритах).
- Другие узкоспециализированные исследования:
- уровень комплемента (увеличивается при системной красной волчанке, а С3 и С4 компоненты комплемента обычно снижаются при ревматоидном артрите);
- уровень специфических иммуноглобулинов;
- специфические антитела, направленные против некоторых видов инфекций (могут запускать аутоиммунный процесс);
- генетические исследования (анализ на антиген HLA – B 27) – проводятся при некоторых видах реактивных артритов.
Инструментальные методы исследования для диагностики артрита
Рассмотрим различные инструментальные методы, которые могут применяться для диагностики артрита.
Рентгенография сустава
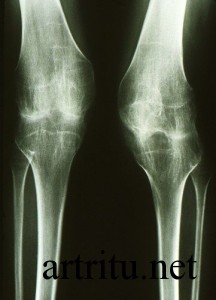 Это основной метод диагностики артрита суставов. Он является безболезненным, неинвазивным, несет небольшую лучевую нагрузку на организм (в отличие от компьютерной томографии).
Это основной метод диагностики артрита суставов. Он является безболезненным, неинвазивным, несет небольшую лучевую нагрузку на организм (в отличие от компьютерной томографии).
Используется обычно неоднократно, вначале для диагностики артрита, затем – для контроля динамики процесса во время лечения.
Рентгенография может определить состояние костных структур, полости сустава, но не визуализирует состояние мягких тканей (мышц, суставных дисков, связок). Она выявляет:
- наличие травматических повреждений;
- некоторые воспалительные изменения (например, если инфекционный процесс затрагивает костную ткань);
- новообразования костной ткани;
- деструкцию и деформацию суставных поверхностей кости, наличие разрастаний костной ткани (остеофитов);
- характер изменения полости сустава (ее сужение, наличие в ней инородных тел – костных отломков, «суставной мыши» и других).
Рентгенография может проводиться в нескольких проекциях:
- прямой (обязательно);
- боковой;
- косой.
По показаниям могут также проводиться снимки при выполнении функциональных проб (во время максимального сгибания и разгибания в суставе). Функциональные пробы обычно используются при диагностике поражений позвоночника.
Обычно, помимо пораженного сустава, одновременно проводится рентгенография симметричного «здорового» сустава (с целью сравнения).
Ультразвуковое исследование сустава
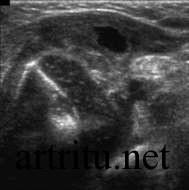 Относится к вспомогательным методам. Большая плотность костной ткани не всегда дает возможность получить четкое изображение суставной полости. Поэтому УЗИ обычно используется для диагностики артритов крупных суставов, которые расположены поверхностно и легко визуализируются со всех сторон с помощью ультразвукового датчика (коленный, локтевой, плечевой суставы, реже – тазобедренный сустав и позвоночник).
Относится к вспомогательным методам. Большая плотность костной ткани не всегда дает возможность получить четкое изображение суставной полости. Поэтому УЗИ обычно используется для диагностики артритов крупных суставов, которые расположены поверхностно и легко визуализируются со всех сторон с помощью ультразвукового датчика (коленный, локтевой, плечевой суставы, реже – тазобедренный сустав и позвоночник).
Компьютерная томография
Компьютерная томография позволяет рассмотреть рентгенологические срезы отдельных структур сустава. В результате изображения представляется в виде поперечных и продольных срезов. В отличие от обычной рентгенографии, позволяет визуализировать состояние мягких тканей (но не так четко, как при магнитно-резонансной томографии). Если компьютерная томография используется для диагностики заболеваний позвоночника, то она часто применяется совместно с миелографией для уточнения состояния мягкотканных структур спинного мозга.
Метод очень информативен, но предполагает большую лучевую нагрузку рентгеновскими лучами, поэтому используется обычно только в спорных ситуациях для уточнения диагноза, а также для получения более «четкой» картины костной такни (остеофиты, отломки в полости сустава).
К тому же, компьютерная томография требует больших финансовых затрат для стационара и/или для пациента (во многих диагностических центрах проводится только за отдельную плату).
Магнитно-резонансная томография
В отличие от компьютерной томографии, является безопасной, так как исследование 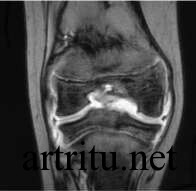 проводится с использованием электромагнитных волн, а не рентгеновских лучей, поэтому может применяться неоднократно у одного и того же пациента. Дает более четкую визуализацию костных структур и мягких тканей. Однако оборудование для данного исследования дорогостоящее, позволить себе его приобретение и обслуживание может далеко не каждый стационар или диагностический центр. А самостоятельно оплатить данное исследование смогут очень немногие пациенты.
проводится с использованием электромагнитных волн, а не рентгеновских лучей, поэтому может применяться неоднократно у одного и того же пациента. Дает более четкую визуализацию костных структур и мягких тканей. Однако оборудование для данного исследования дорогостоящее, позволить себе его приобретение и обслуживание может далеко не каждый стационар или диагностический центр. А самостоятельно оплатить данное исследование смогут очень немногие пациенты.
При некоторых видах поражения применение магнитно-резонансной томографии является незаменимым (например, для диагностики изменений нервных структур, мышц, связок, межпозвоночных дисков и других).
По результатам магнитно-резонансной томографии получают изображение в виде серии поперечных и продольных срезов в цифровом формате.
Сцинтиграфия
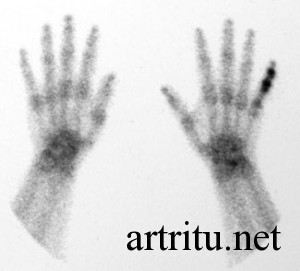 Это метод лучевой диагностики, основанный на введении радиофармпрепарата 99сТс в организм. Используется в основном при подозрении на наличие синовита и для выявления патологических изменений костной ткани. После введения препарат избирательно накапливается в изучаемом органе, что выявляется на серии рентгенологических снимков.
Это метод лучевой диагностики, основанный на введении радиофармпрепарата 99сТс в организм. Используется в основном при подозрении на наличие синовита и для выявления патологических изменений костной ткани. После введения препарат избирательно накапливается в изучаемом органе, что выявляется на серии рентгенологических снимков.
Если есть активное воспаление синовиальной оболочки, то это выглядит как диффузное накопление 99сТс в этой зоне.
Метод отличается большей чувствительностью, чем обычная рентгенография и способен выявлять патологические изменения на более ранних стадиях.
Артроскопия
Является инвазивным методом. Чаще всего проводится для диагностики артрита коленного сустава, так как он является крупным, доступен всестороннему осмотру и удобен для пункции.
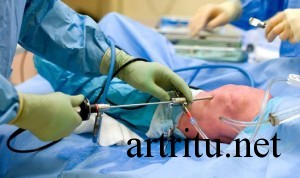 При артроскопии коленного сустава осмотру доступны синовиальная оболочка, верхняя поверхность менисков, передняя и задняя крестовидные связки, суставной хрящ. При синовите отмечается утолщение и гиперемия синовиальной оболочки, утрата своей прозрачности ворсинами и их увеличение. Часто в полости сустава обнаруживаются лежащие свободно или фиксированные на синовиальной оболочке сгустки фибрина или детрит хряща.
При артроскопии коленного сустава осмотру доступны синовиальная оболочка, верхняя поверхность менисков, передняя и задняя крестовидные связки, суставной хрящ. При синовите отмечается утолщение и гиперемия синовиальной оболочки, утрата своей прозрачности ворсинами и их увеличение. Часто в полости сустава обнаруживаются лежащие свободно или фиксированные на синовиальной оболочке сгустки фибрина или детрит хряща.
Во время артроскопии есть возможность взятия биопсии пораженных тканей или суставной жидкости с целью последующего морфологического и бактериологического исследования, а также внутрисуставного введения лекарственных препаратов.
Пункция сустава
Инвазивная процедура. Может проводиться с лечебной и диагностической целью.
Показаниями к пункции являются:
- получение синовиальной жидкости для последующего микроскопического и бактериологического исследования с целью уточнения диагноза;
- введение лекарственных препаратов в полость сустава;
- контроль эффективности терапии;
- удаление крови из суставной полости после травмы или гноя при инфекционном процессе.
Артрография
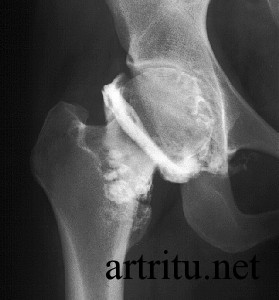 Артрография – рентгенографическое исследование сустава. Может выполняться путем введения в полость сустава газа (кислорода, закиси азота) – пневмоартрография или водорастворимых йодистых рентгеноконтрастных препаратов.
Артрография – рентгенографическое исследование сустава. Может выполняться путем введения в полость сустава газа (кислорода, закиси азота) – пневмоартрография или водорастворимых йодистых рентгеноконтрастных препаратов.
Метод применяется для уточнения состояния хрящевой ткани и мягких тканей (суставной сумки, связок, менисков) с целью выявления их патологических изменений.
Острый артрит, а также повышенная чувствительность к препаратам йода являются противопоказаниями к данной методике.
Миелография
Узкоспециализированная методика, применяемая для диагностики заболеваний позвоночника, а именно, состояния мягких тканей (спинного мозга, нервных корешков). Используется совместно с компьютерной томографией.
Проводится путем введения рентгеноконтрастного вещества в спинномозговой канал.
Контрастная дискография
Выявляет патологические изменения в межпозвоночных дисках путем введения в диск контрастного вещества.
Электроспондилография (ЭСГ)
Используется для оценки состояния позвоночного столба. Позволяет выявить изменения на ранних стадиях, уровень поражения, стадию, а также используется для контроля за процессом лечения.
Источник

