Клиническая картина артроза суставов
Гонартроз – растространенная дегенеративно-дистрофическая патология коленного сустава, которая встречается у каждого пятого человека старше 40 лет. Патология вызывает снижение волокнистости и амортизационных свойств хряща, поэтому он не способен далее смягчать удары. Отсутствие эффективной терапии заболевания нередко приводит к инвалидности пациента.
Клиническая картина
Для артроза коленного сустава характерно медленное развитие. На начальном этапе пациенты отмечают лишь усталость в ногах, незначительный дискомфорт и болезненные ощущения во время подъема по лестнице. Данный симптомокомплекс получил название пателлофеморальный синдром. Для заболевания характерно развитие стартовой боли – после изменения положения тела возникает резкий болевой синдром, который во время ходьбы постепенно исчезает. На основании анамнезе и клинической картины гонартроза сложно поставить точный диагноз, поэтому рекомендуют проведение рентгенографии.
Важно! На первой стадии артроз коленного сустава выглядит на рентгенограмме как незначительная неровность хряща или поверхности костей.
Заболевание провоцирует нарушение кровоснабжения хряща, поэтому он пересыхает, появляются трещины и микротравмы. На костных структурах возникают многочисленные разрастания, которые затрудняют поступление питательных веществ и способствуют дегенерации хрящевой ткани. Перечисленные процессы на второй стадии приводят к следующей симптоматике:
- Снижению подвижности сустава;
- Болезненности, которая развивается от любого движения, полностью проходит после отдыха;
- Появлению грубого хруста во время движения;
- Изменению формы, данный симптом усугубляется накоплением жидкости в суставе.
На третьей стадии у пациентов появляются сильные боли, которые не зависят от физической нагрузки, могут возникать даже в ночное время. Подвижность сустава резко ограничена, поэтому человек теряет способность самостоятельно согнуть ногу в коленном суставе, ходить без опоры. Для данной стадии характерна выраженная деформация суставных элементов, практически полная атрофия хрящевой ткани.
Важно! Развитие о-образного или икс-образного искривления приводит к инвалидности.
Диагностика заболевания
Чтобы диагностировать артроз коленного сустава, потребуется проведение следующих мероприятий:
- Консультация врача, в рамках которой специалист проводит визуальный осмотр, определяет наличие хруста во время движения, пальпирует пораженный сустав, чтобы определить наличие отечности, деформации и ее локализацию;
- Определение подвижности сустава с помощью специального угломера;
- Проведение МРТ, КТ или рентгенографии;
- Исследование крови, чтобы исключить заболевания, которые имеют схожую симптоматику.
Медикаментозное лечение
Использование лекарственных препаратов позволяет замедлить дегенеративно-дистрофические процессы в коленном суставе, устранить болевой синдром, воспаление, нормализовать подвижность конечности. Однако добиться положительных результатов возможно исключительно при комплексном подходе к терапии, который предполагает сочетание медикаментозного лечения, лечебной гимнастики, диетического питания и физиотерапии.
В рамках консервативной терапии широко используют следующие группы лекарственных средств:
- Нестероидные противовоспалительные препараты (НПВП). Широко применяют Пироксикам, Диклофенак, Кетопрофен, чтобы купировать болевой синдром, устранить воспаление. Однако препараты обладают негативным воздействием на слизистую желудка, могут спровоцировать язву, поэтому длительный прием перечисленных НПВП не рекомендован. Редко приводят к развитию побочных эффектов высокоселективные препараты: Нимесулид, Мелоксикам, Целебрекс, Напроксен. НПВП выпускают в таблетированной форме, в виде раствора для инъекций и средств наружного применения;
- Хондропротекторы (Хондроитин, Глюкозамин). Лекарственные препараты улучшают качество синовиальной жидкости, повышают продукцию протеогликанов, ускоряют регенерацию хряща. Курс терапии составляет 1,5 года;
- Препараты наружного действия (Индаметацин, Фастум-гель, Вольтарен). Крема и мази помогают устранить дискомфорт, отечность, купировать болевой синдром, улучшить подвижность суставов. Лекарственные препараты нормализуют местный кровоток, ускоряют метаболизм в хрящевой ткани;
- Гормональные препараты (Гидрокортизон, Кеналог, Диспроспан, Флостерон). Кортикостероиды применяют в случаях, когда прием НПВП не приносит желаемых результатов. Препараты позволяют эффективно устранить болевой синдром, воспаление, отечность. Однако гормоны имеют большое количество побочных эффектов, поэтому инъекции назначают коротким курсом;
- Инъекции гиалуроновой кислоты. Внутрисуставное введение препарата показано лишь на начальной стадии артроза. Это позволяет предотвратить истирание хряща. Инъекции следует проводить с осторожностью, избегая проникновения гиалуроновой кислоты в кровоток;
- Компрессы. Аппликации с Димексидом отличаются высокой эффективностью. Лекарственный препарат обладает выраженным противовоспалительным и обезболивающим воздействием, хорошо проникает в ткани. Также широко используют компрессы с Бишофитом, который способствует ускорению обменных процессов.
Особенности диетотерапии
Сбалансированное питание – неотъемлемый компонент успешного лечения артроза коленного сустава, ведь основной причиной патологии является нарушение обменных процессов. Рекомендуют обогатить рацион продуктами, которые богаты витаминами и микроэлементами. Однако следует сократить калорийность рациона, чтобы предотвратить повышение массы тела.
Важно! Придерживаться диетического питания необходимо не только во время лечебных процедур, но и на протяжении всей жизни.
Специалисты рекомендуют перейти на дробное питание, которое предполагает частое употребление небольших порций еды. Это будет способствовать ускорению обменных процессов, нормализации веса. Следует включить в рацион студенистые блюда (желе, диетический холодец), которые содержат большое количество коллагена, поэтому способствуют укреплению и восстановлению хрящевой ткани.
Важно! Потребуется повысить потребление белковой пищи: сыра, бобовых, творога, кефира, сметаны, диетических сортов мяса (курица, индейка, кролик).
Диетологи советуют исключить из рациона такие продукты:
- Газированные и алкогольные напитки;
- Жирные, жареные, острые, копченые блюда;
- Жирное мясо и рыбу;
- Некоторые овощи: белокочанная капуста, томаты, болгарский перец;
- Кислые или высококалорийные фрукты;
- Шоколад, кофе, сдоба, кондитерские изделия.
В течение суток следует выпивать более 1,5 л чистой воды, если у пациента отсутствуют выраженные патологии почек. Последняя трапеза должна быть за 2 часа до отхода ко сну. Специалисты рекомендуют вести пищевой дневник, который помогает следить за рационом, не допускать переедания.
Тактика комплексного лечения гонартроза
Тактика терапии определяется выраженностью патологического процесса. Выделяют следующие методики:
- Первая стадия. При незначительном поражении сустава рекомендуют ежедневно выполнять специальную лечебную гимнастику, чтобы улучшить местный кровоток, восстановить питание хряща. Дополнительно следует принимать контрастный душ, чтобы активизировать обменные процессы и укрепить связки, посещать бассейн 2-3 раза в неделю. Важно контролировать массу тела, чтобы предотвратить развитие осложнений.
- Вторая стадия. При выраженном разрушении хряща потребуется прием нестероидных противовоспалительных препаратов, хондропротекторов. Пациенты нуждаются в постоянном ношении специального бандажа, проведении ежедневного массажа коленного сустава. Дополнительно может потребоваться физиотерапевтическое и санаторное лечение.
- Третья стадия. При значительной атрофии хряща требуется хирургическое лечение по замене коленного сустава. Во время подготовки к оперативному вмешательству пациентам назначают наркотические анальгетики, чтобы купировать болевой синдром. Устранить воспаление помогут нестероидные противовоспалительные препараты, кортикостероиды.
Основные методики хирургического лечения
В запущенных случаях, когда консервативная терапия не дает положительных результатов, прибегают к оперативному вмешательству. Выделяют несколько тактик операций, которые отличаются методикой проведения и полученными результатами. В зависимости от клинической картины применяют такие виды хирургического лечения:
- Артродез. Операция предполагает полное удаление суставных тканей с последующим сращиванием костей и надколенника. Это наиболее радикальная методика. Лечение приводит к ограничению подвижности сустава, поэтому применяется редко;
- Артроскопический дебридмент. Метод показан при артрозе 2 стадии, позволяет эффективно купировать болевой синдром. Во время операции хирург при помощи артроскопа извлекает омертвевшие ткани из суставной полости. Однако эффект от операции является временным (1-2 года);
- Околосуставная остеотомия. Хирургическое вмешательство предполагает подпиливание костей с последующим выставлением их под измененным углом. Это позволяет сместить центр тяжести и уменьшить нагрузку на сустав. Околосуставная остеотомия – сложная операция, которая требует длительной реабилитации. Поэтому метод применяют довольно редко;
- Эндопротезирование. Наиболее эффективная методика, которая позволяет устранить неприятные ощущения на срок до 25 лет.
Артроз коленного сустава – распространенная патология, которая встречается у 20% людей. Заболевание приводит к атрофии хрящевой ткани, может стать причиной инвалидности при отсутствии терапии. Поэтому важно пройти своевременную диагностику и комплексное лечение гонартроза.
Источник

Сикилинда Владимир Данилович Профессор, Доктор медицинских наук, Заведующий кафедрой травматологии и ортопедии Ростовского государственного медицинского университета, Вице-президент Всероссийской Ассоциации травматологов-ортопедов ЮФО.

Голубев Георгий Шотавич Профессор, Доктор медицинских наук, Заведующий кафедрой травматологии и ортопедии ФПК и ППС РостГМУ, Заведующий ортопедическим отделением МБУЗ «Городская больница №1 им. Н.А. Семашко, Главный травматолог-ортопед ЮФО, Член Международной ассоциации по изучению и внедрению метода Илизарова (ASAMI)

Кролевец Игорь Владимирович Доктор медицинских наук, Врач-травматолог высшей квалификационной категории.

Автор статьи: Крючкова Оксана Александровна.
Клинические проявления артроза.
Основной жалобой пациентов становится то, что появляются болевые ощущения в области пораженного сустава. Необычность этих болей, и в то же время их главная «визитная карточка», заключена в том, что их возникновение связано с физической активностью. Как только больной начинает двигаться, появляется боль. Характерно еще и то, что возможно появление болевого синдрома при перемене погодных условий, возникновение их среди ночи (вследствие нарушения оттока крови по венам, повышение давления внутри кости), или в самом начале движения.
Болевые ощущения в начале двигательной активности связаны с тем, что разрушенные компоненты хряща, имеющие вид пленки, обволакивают суставные поверхности, тем самым препятствую нормальному движению. После непродолжительных двигательных актов в суставе, эта взвесь уходит в суставные сумки, вследствие чего боль прекращается. Иногда вместе с этим возможно ощущение, будто сустав «замкнули», и он не может совершить необходимый объем движения. Это происходит вследствие того, что часть хряща ущемляется, и дальше объем движений становится невозможным. Кроме всего вышеперечисленного боль возможна и в результате наличия воспалительного процесса синовиальной оболочки сустава. В этом случае болевые ощущения пациент характеризует как, ноющие, постоянные, распирающие, вне и не зависящие от того, двигается он или нет.

Артроз: клиническая картина, диагностика, лечение.
Второй из жалоб, по степени выраженности, становится наличие хруста в пораженном суставе.
Во время совершения движений в пораженном суставе, вследствие того, что хрящевая ткань повреждена, и костные элементы вынуждены соприкасаться друг с другом, появляется данный звук. По степени выраженности его называют «сухим». В зависимости от прогрессирования заболевания происходит все более отчетливое проявление хруста. Причем он совпадает с возникновением болевых ощущений в пораженном суставе. Это и дает возможность отличить его от других пощелкиваний.
Следующая жалоба пациента-это ограничение подвижности в суставе, где имеется патологический процесс. В самом начале заболевания многие пациенты просто не замечают этого. Но со временем, когда происходит основательное разрушение сустава, и вследствие этого поражение связок и мышц, движения становятся резко ограниченными, а порой и совсем невозможными.
И последней жалобой, предъявляемой пациентом, является то, что сустав деформирован, изменен его внешний вид. Это связано с тем, что произошло разрастание остеофитов в суставе, накапливается синовиальная жидкость. Но все это является признаком того, что процесс идет очень давно и сустав поврежден в значительной степени.
Если исходить из того, какой сустав или суставы были поражены то выделяют коксартроз- преимущественное поражение тазобедренных суставов, гонартроз- поражение коленных суставов, артроз голеностопных суставов, артроз межфаланговых суставов, артроз плечевого сустава и т.д.
Артроз: диагностика заболевания.
Чтобы поставить точный диагноз, а главное понять до какой степени разрушен сустав, кроме клинических проявлений необходимо проводить рентгенографию пораженного сустава. При этом рентгеновские снимки выполняются в 2-х проекциях. Необходимо обследовать как здоровый (на первый взгляд), так и пораженный сустав. При этом заключение ставится на основании того, какие изменения со стороны хрящей и кости врач видит на рентгеновских снимках. Это может быть сужение суставной щели, наличие костных фрагментов в полости сустава, изменение или уплощение костной площадки, наличие субхондрального остеосклероза, выявляется нестабильность сустава.
Артроз: выделяют рентгенологические стадии:
1 стадия- сужение суставной щели достоверно еще визуализировать невозможно. При этом есть единичные остеофиты.
2 стадия- суставная щель незначительно сужено. Значительное количество остеофитов.
3 стадия- суставная щель явно имеет суженный характер, множество остеофитов. Имеется незначительная костная деформация.
4 стадия- отчетливо визуализируется сужение суставной щели, оно выражено ярко, остеофитов много, они имеют большие размеры, при этом еще наблюдаются остеосклеротические очаги в костной ткани и деформации кости.
В тех случаях, когда с помощью рентгеновских снимков невозможно достоверно диагностировать патологический процесс, пациенту рекомендуют выполнение компьютерной томографии, магнитно-резонансной томографии пораженного сустава. При необходимости пациенту рекомендуется пройти обследование у смежных специалистов для исключения патологии со стороны других органов и систем.
Лечебные мероприятия, направленные на купирование дальнейшего развития артроза.
- Нагрузка на пораженный сустав снижается.
- Если имеется избыточная масса тела- рекомендовано ее снижение.
- Назначение лечебной физкультуры.
- Препараты- диклофенак (группа нестероидных противовоспалительных препаратов); при наличии синовиита- пункция сустава, а затем введение в него препаратов группы глюкокортикостероидов.
- Инъекции хондропротекторных препаратов внутрь сустава.
- Возможно применение местно- различные противовоспалительные мази.
- Физиотерапевтическое лечение.
- В тяжелых случаях оперативное вмешательство- эндопротезирование суставов, остеотомии, артротомии.
Артроз: осложнения.
- Полное нарушение анатомической целостности сустава.
- Формирование тяжелых деформаций суставов.
- Полное отсутствие движения в пораженном суставе.
- Высокая степень инвалидизации пациента.
Источник
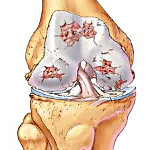
Артроз – это хроническое прогрессирующее заболевание сустава с постепенным разрушением хряща, нарастанием патологических изменений в капсуле, синовиальной оболочке, прилегающих костях и связках. Проявляется болями, утренней скованностью и ограничением подвижности. Со временем симптоматика усугубляется, на поздних стадиях возникают тяжелые нарушения функции конечности. Диагноз выставляется на основании анамнеза, данных осмотра и результатов рентгенографии. Лечение обычно консервативное, включает ЛФК, противовоспалительные препараты, физиолечение, блокады. При разрушении суставных поверхностей выполняется эндопротезирование.
Общие сведения
Артроз – хроническое заболевание, при котором в суставе из-за нарушения обменных процессов развиваются прогрессирующие дегенеративно-дистрофические изменения. Является наиболее распространенной суставной патологией, диагностируется у 6-7% населения. С возрастом заболеваемость резко увеличивается. Болезнь выявляется у 2% людей моложе 45 лет, у 30% – от 45 до 64 лет и у 65-85% – в возрасте 65 лет и старше. Наибольшее клиническое значение в силу своего негативного влияния на уровень жизни и трудоспособность пациентов имеют артрозы крупных и средних суставов конечностей.
Артроз
Причины артроза
В ряде случаев болезнь возникает без видимых причин, называется идиопатической или первичной. Существует также вторичный артроз – развившийся в результате какого-то патологического процесса. Наиболее распространенные причины вторичного артроза:
- Травмы: переломы, повреждения менисков, разрывы связок, вывихи.
- Дисплазии: врожденный вывих бедра, врожденные аномалии коленного и голеностопного суставов, верхних конечностей.
- Слабость соединительной ткани: болезни и состояния, при которых наблюдается повышенная подвижность суставов и слабость связочного аппарата.
- Аутоиммунные заболевания: ревматоидный артрит, системная красная волчанка.
- Неспецифическое и специфическое воспаление: острый гнойный артрит, туберкулез и пр.
- Нарушения метаболизма и некоторые эндокринные патологии.
- Дегенеративно-дистрофические процессы: болезнь Пертеса и другие остеохондропатии, рассекающий остеохондрит.
- Заболевания системы крови: гемофилия, сопровождающаяся частыми кровоизлияниями в сустав.
Факторы риска
К числу факторов риска развития артроза относятся:
- Пожилой возраст, нарушения эндокринного баланса в постменопаузе у женщин.
- Излишний вес (при ожирении из-за повышенной нагрузки сустав постоянно перегружается, суставные поверхности преждевременно «изнашиваются»).
- Чрезмерная нагрузка и повторяющиеся микротравмы, обусловленные условиями труда, неправильной организацией тренировок (особенно при наличии в анамнезе травм сустава), некоторыми заболеваниями, а также последствиями болезней и травм.
- Внутрисуставные вмешательства, особенно высокотравматичные операции с удалением большого количества тканей, в результате чего суставные поверхности становятся неконгруэнтными, а нагрузка на них увеличивается.
- Наследственная предрасположенность (наличие артроза у ближайших родственников).
- Нейродистрофические нарушения в шейном либо поясничном отделах позвоночника (плечелопаточный переартрит, синдром пояснично-подвздошной мышцы).
Патогенез
Артроз – полиэтиологическое заболевание, в основе которого, вне зависимости от конкретных причин возникновения, лежит нарушение нормального образования и восстановления клеток хрящевой ткани. В норме суставной хрящ гладкий, эластичный. Это позволяет суставным поверхностям беспрепятственно двигаться друг относительно друга.
При артрозе хрящ становится шершавым, суставные поверхности начинают «цепляться» друг за друга при движениях. От хряща отделяются небольшие кусочки, которые попадают в полость сустава и свободно перемещаются в суставной жидкости, травмируя синовиальную оболочку. В поверхностных зонах хряща возникают мелкие очаги обызвествления. В глубоких слоях появляются участки окостенения.
В центральной зоне образуются кисты, сообщающиеся с полостью сустава, вокруг которых из-за давления внутрисуставной жидкости также формируются зоны окостенения. Из-за постоянной травматизации капсула и синовиальная оболочка сустава при артрозе утолщаются. На синовиальной оболочке появляются ворсинки, в капсуле образуются очаги фиброзного перерождения.
Со временем прилегающие поверхности кости деформируются, на их краях появляются костные выступы. Из-за повышенной нагрузки в связках и мышцах возникают очаги фиброзного перерождения. Увеличивается вероятность повреждения связочно-мышечного аппарата. При значительном разрушении хряща движения резко ограничиваются, возможно образование анкилозов.
Классификация
С учетом локализации в травматологии и ортопедии различают артрозы плечевого, локтевого, лучезапястного, голеностопного и других суставов. В зависимости от тяжести поражения выделяют три стадии патологии:
- Первая стадия – выраженные морфологические изменения отсутствуют, нарушен состав синовиальной жидкости. Жидкость хуже снабжает хрящевую ткань питательными веществами, устойчивость хряща к обычным нагрузкам снижается. Из-за перегрузки суставных поверхностей возникает воспаление, появляются боли.
- Вторая стадия – суставной хрящ начинает разрушаться, появляются краевые костные разрастания по краям суставной площадки. Боли становятся постоянными, привычными, воспалительный процесс то затихает, то обостряется. Отмечается слабое или умеренное нарушение функции околосуставных мышц.
- Третья стадия – суставной хрящ истончен, есть обширные очаги разрушения. Отмечается значительная деформация суставной площадки с изменением оси конечности. Связки становятся несостоятельными и укорачиваются, развивается патологическая подвижность сустава в сочетании с ограничением естественного объема движений.
Симптомы артроза
Заболевание развивается исподволь, постепенно. В некоторых случаях первым симптомом становится хруст при движениях, чаще выраженный при гонартрозе и артрозе плечевого сустава. Многие больные артрозом отмечают чувство дискомфорта в суставе и преходящую тугоподвижность при первых движениях после периода покоя. Но самым постоянным симптомом артроза является боль.
Боли при артрозе
Вначале пациентов беспокоят слабые кратковременные боли без четкой локализации, усиливающиеся при физической нагрузке. Со временем болевые ощущения становятся все более выраженными, возникает заметное ограничение движений. Из-за повышенной нагрузки начинает болеть сустав с противоположной стороны. Наиболее яркими признаками являются:
- Стартовая боль. Возникает во время первых движений после состояния покоя и проходит при сохранении двигательной активности. Обусловлена детритом – пленкой из компонентов разрушенной хрящевой ткани, которая оседает на суставных поверхностях. При движениях детрит перемещается с хряща в завороты суставных сумок, поэтому боли исчезают.
- Связь с физической нагрузкой. При длительной нагрузке (ходьбе, беге, стоянии) боли усиливаются, а в покое стихают. Это связано со снижением способности хряща обеспечивать амортизацию при движениях.
- Связь с погодой. Боли усиливаются под действием неблагоприятных погодных факторов: повышенной влажности, низкой температуры и высокого атмосферного давления.
- Ночные боли. Причиной является венозный застой, а также повышение внутрикостного давления крови.
- Блокады сустава. Сопровождаются внезапными резкими болями. Причиной блокады становится ущемление суставной мыши – кусочка хряща или кости, свободно лежащего в полости сустава.
Периоды обострений чередуются с ремиссиями. Обострения артроза часто возникают на фоне повышенной нагрузки, в этой фазе выявляются синовиты, сопровождающиеся другой болью – постоянной, ноющей, распирающей, не зависящей от движений. Из-за болей мышцы конечности рефлекторно спазмируются, что вызывает ограничение подвижности.
Другие симптомы артроза
По мере прогрессирования болезни отмечается усиление уже существующих проявлений и возникновение новой симптоматики, обусловленной постепенным разрушением сустава:
- Хруст со временем становится все более постоянным.
- В покое появляются мышечные судороги, неприятные ощущения в мышцах и суставе.
- Из-за нарастающей деформации и выраженного болевого синдрома развивается хромота.
- При коксартрозе на поздней стадии больной не может сидеть из-за ограничения сгибания бедра.
Внешние изменения
При осмотре на ранних стадиях визуальные изменения не выявляются. Сустав нормальной формы, возможен незначительный отек. При пальпации определяется нерезкая или умеренная болезненность. Движения практически в полном объеме. В последующем деформация становится все более заметной, при пальпации выявляется выраженная болезненность, при этом пациент, как правило, четко отмечает наиболее болезненные точки.
По краю суставной щели определяются утолщения. Движения ограничены, обнаруживается нестабильность в суставе. Может выявляться искривление оси конечности. При развитии реактивного синовита сустав увеличен в объеме, имеет шарообразный вид, мягкие ткани выглядят «выбухающими», пальпаторно определяется флюктуация (зыбление).
Осложнения
На поздних стадиях артроза деформация становится еще более выраженной, сустав искривляется, формируются контрактуры, обусловленные грубыми изменениями костей и окружающих структур. Опора затруднена, при передвижении пациенту с артрозом приходится использовать трость либо костыли. Ограничивается трудоспособность, возможна инвалидизация.
Диагностика
Диагноз выставляется врачом-ортопедом на основании характерных клинических признаков и рентгенологической картины артроза. При гонартрозе проводится рентгенография коленного сустава, при коксартрозе выполняются снимки тазобедренного сустава и пр. Рентгенологическая картина артроза складывается из признаков дистрофических изменений в области суставных хрящей и прилегающей кости.
Суставная щель сужена, костная площадка деформирована и уплощена, выявляются кистовидные образования, субхондральный остеосклероз и остеофиты. В некоторых случаях обнаруживаются признаки нестабильности сустава: искривление оси конечности, подвывихи. Яркость клинических проявлений не всегда коррелирует с выраженностью рентгенологических признаков болезни, однако определенные закономерности все же существуют.
С учетом рентгенологических признаков специалисты в области травматологии и ортопедии выделяют следующие стадии артроза (классификация Kellgren-Lawrence):
- 1 стадия (сомнительный артроз) – подозрение на сужение суставной щели, остеофиты отсутствуют либо имеются в небольшом количестве.
- 2 стадия (мягкий артроз) – подозрение на сужение суставной щели, четко определяются остеофиты.
- 3 стадия (умеренный артроз) – явное сужение суставной щели, есть четко выраженные остеофиты, возможны костные деформации.
- 4 стадия (тяжелый артроз) – выраженное сужение суставной щели, крупные остеофиты, ярко выраженные костные деформации и остеосклероз.
Иногда рентгеновских снимков недостаточно для точной оценки состояния сустава. Для изучения костных структур выполняют КТ, для визуализации мягких тканей – МРТ. При подозрении на наличие хронического заболевания, вызвавшего вторичный артроз, назначают консультации соответствующих специалистов: эндокринолога, гематолога и пр. При необходимости дифференцировки артроза с ревматическими болезнями пациента направляют на консультацию к ревматологу.

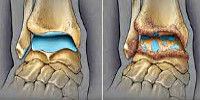
Рентгенография локтевого сустава. Признаки артроза: сужение суставной щели (синяя стрелка), остеофиты (красная стрелка), склероз суставных поверхностей.
Лечение артроза
Основной целью лечения пациентов с артрозом является предотвращение дальнейшего разрушения хряща и сохранение функции сустава. Терапия длительная, комплексная, включает в себя как местные, так и общие мероприятия. Обычно осуществляется в амбулаторных условиях. В период обострения, особенно – на поздних стадиях и при развитии упорного рецидивирующего синовита возможна госпитализация.
Немедикаментозное лечение
Одной из важнейших задач врача-ортопеда при лечении больного артрозом является оптимизация нагрузки на сустав. Необходимо исключить длительную ходьбу, повторяющиеся стереотипные движения, долгое пребывание на ногах, продолжительное нахождение в фиксированной позе и переноску тяжестей. Огромную роль в минимизации нагрузки на суставные поверхности играет снижение массы тела при ожирении.
В период ремиссии пациента направляют на лечебную физкультуру. Комплекс упражнений зависит от стадии артроза. В начальных стадиях разрешается плавание и велосипедный спорт, при выраженном артрозе следует выполнять специально разработанный комплекс упражнений в положении лежа или сидя. В период обострения артроза назначается полупостельный режим. На поздних стадиях рекомендуется ходьба с костылями или тростью.
Медикаментозная терапия
Медикаментозное лечение осуществляется в фазе обострения артроза, подбирается специалистом. Самолечение недопустимо из-за возможных побочных эффектов (например, негативного влияния нестероидных противовоспалительных препаратов на слизистую желудка). Терапия включает в себя:
- НПВС. Пациентам назначают диклофенак, ибупрофен и их аналоги, иногда – в сочетании с седативными препаратами и миорелаксантами. Дозу подбирают индивидуально с учетом противопоказаний. Наряду с медикаментами для приема внутрь применяют внутримышечные инъекции и ректальные свечи.
- Гормональные средства. При реактивных синовитах выполняются пункции суставов с последующим введением глюкокортикостероидов. Количество введений ГКС не должно превышать 4 раз в течение года.
- Хондропротекторы. Относятся к лекарствам для длительного применения. Введение препаратов в сустав осуществляется по определенной схеме. Для местного применения используются согревающие и противовоспалительные мази.
Физиотерапевтическое лечение
Для купирования болевого синдрома, уменьшения воспаления, улучшения микроциркуляции и устранения мышечных спазмов пациента с артрозом направляют на физиотерапию:
- В фазе обострения. Назначают лазеротерапию, магнитотерапию и ультрафиолетовое облучение,
- В фазе ремиссии. Показан электрофорез с димексидом, тримекаином или новокаином, фонофорез с гидрокортизоном.
Кроме того, используют тепловые процедуры, сульфидные, радоновые и морские ванны. Для укрепления мышц проводят электростимуляцию. В фазе ремиссии также может применяться щадящий массаж.
Хирургическое лечение
Операции при артрозе проводятся на поздних стадиях болезни, при развитии тяжелых осложнений, ограничивающих трудоспособность больного. Могут быть радикальными или паллиативными:
- Радикальные вмешательства. При разрушении суставных поверхностей с выраженным нарушением функции требуется замена сустава искусственным имплантатом. Чаще всего выполняется эндопротезирование тазобедренного сустава, позволяющее избежать тяжелой инвалидизации пациентов.
- Паллиативные методики. Применяются для разгрузки сустава. При коксартрозе осуществляется чрезвертельная остеотомия и фенестрация широкой фасции бедра, при гонартрозе – артротомия коленного сустава с удалением нежизнеспособных участков суставных поверхностей в сочетании с остеотомией и коррекцией оси голени.
Прогноз
Артроз является хроническим медленно прогрессирующим заболеванием. От появления первых симптомов до возникновения выраженных функциональных нарушений обычно проходит несколько десятилетий. Полное выздоровление невозможно, однако своевременное начало лечения, выполнение рекомендаций врача позволяет существенно замедлить прогрессирование болезни, сохранить активность и трудоспособность.
Профилактика
Профилактические меры включают предупреждение травматизма, составление продуманного режима тренировок для спортсменов, снижение веса при ожирении, проведение малоинвазивных операций на суставах. Необходимо своевременно лечить эндокринные, обменные и ревматические заболевания, которые могут стать причиной артроза. Людям с наследственной предрасположенностью следует соблюдать режим умеренной физической активности, но исключить избыточную нагрузку на суставы.
Источник


