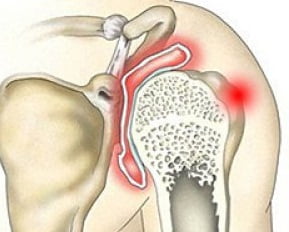
Кольцевидная эритема при ревматоидном артрите
 Прочитайте про основные причины кольцевидной эритемы. Это кожное заболевание, имеющее различную этиологию, проявляется в виде кольцевидных красных высыпаний на коже туловища и его конечностей. При затяжных формах болезни тяжело поддается лечению.
Прочитайте про основные причины кольцевидной эритемы. Это кожное заболевание, имеющее различную этиологию, проявляется в виде кольцевидных красных высыпаний на коже туловища и его конечностей. При затяжных формах болезни тяжело поддается лечению.
Мучает какая-то проблема? Введите в форму «Симптом» или «Название болезни» нажмите Enter и вы узнаете все лечении данной проблемы или болезни.
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции! Здесь можно записаться на прием к врачу.
Причины болезни
Кольцевидная эритема поражает людей, независимо от пола. Если изучить статистические данные, болезни больше подвержен мужской пол.
Точно сказать, что это причина ее возникновения, невозможно, поскольку ее появлению каждый раз сопутствуют разные факторы.
Причины патологии:
- Непереносимость лекарств;
- Наличие грибковой инфекции кожи;
- Гельминты;
- Ряд заболеваний аутоиммунного характера;
- Интоксикация;
- Проблемы с функционированием эндокринной системы;
- Гормональные сбои в организме;
- Очаговые бактериальные инфекции;
- Злокачественные опухолевые процессы;
- Красная волчанка;
- Наследственность;
- Патологические изменения суставов при ревматизме;
- Заболевания вирусной этиологии.
При появлении любых подозрительных пятен больной, обязан обратиться на консультацию к семейному врачу. Поскольку несвоевременность обращения может спровоцировать возникновение осложнений.
Центробежная Дарье и другие формы эритемы
Кольцевидная эритема имеет много форм. Если заболевание приобретает узловую форму, пятна напоминают размытые формы с неопределенными контурами. Результат такого процесса — их сливание и поражение эритемой всей области тела.
Такое заболевание в медицине называется множественная эритема. По цвету пятна будут разнообразными: от розоватого до темно-красного.
Причины этой формы идентичны общим первопричинам. Она поражает людей со светлой кожей и обладающих чувствительным темпераментом.
Причины этого в самом организме, который обладает слабой иммунной системой, предрасположен к ОРВИ, постоянно находится в стрессовом и депрессивном состоянии.
Множественную эритему сопровождает повышенная температура тела, зудящие ощущения и слабость. Требует профессионального подхода к диагностированию и лечению.
Центробежная эритема Дарье — часто встречающаяся патология, которая поражает в основном мужчин средних лет. Этиология болезни не известна, чаще рассматривают инфекционно-аллергический и токсико-аллергический генез. Проявляется наличием желто-розовых пятен, которые не шелушатся, локализуются на туловище и конечностях. В диаметре могут достигать 4-5 см.
Как выглядит эта патология
О первом проявлении болезни заявляют шелушащиеся пятна разных оттенков. О процессе прогрессирования эритемы свидетельствует приобретение пятнами кольцевидной формы, которая немного возвышается над верхним слоем эпидермиса. Окончательный цвет пятен от ярко-красного до глубокого красного.
Иногда при их появлении отмечается сильный зуд. В диаметре пятна могут превышать 15 см.
Эту эритему легко распознать по ее форме и следующим проявлениям:
- Кольцевидная форма;
- Наличие бледного центра внутри кольца;
- Склонность к периферическому росту;
- Объединение колец в дуги или гирлянды;
- Пигментация кожи.
Самыми частыми местами локализации эритемы является спина, торс и конечности. Редко заболевание поражает область лица, шеи, ягодичную зону и губы.
В качестве общих симптомов появления заболевания пациенты отмечают ощущение слабости, усталости, повышенную температуру тела и отечность. Иногда, когда причина носит инфекционную природу, отмечается воспаление лимфатических узлов, появление хрипов в легких, отечность и покраснение слизистой глаз.
Появление указанных признаков указывает что болезнь имеет длительный характер.
Диагностика этого заболевания
Диагностировать болезнь возможно только в медицинском учреждении путем проведения осмотра и сдачи лабораторных анализов. Иногда врачи настаивают на проведении биопсии кожного покрова в области множественных очагов.
При осмотре пятен дерматолог обращает внимание на размер и форму пятен, наличие шелушений, папул или фурункулов.
Иногда дерматолог делает выводы, что болезнь приобретает форму реактивного дерматоза. Причинами таких образований будут заражение глистами, микозы кожного покрова, наличие злокачественных опухолей, ряд заболеваний, которые связанны с воспалительными процессами полости рта и дыхательных путей.

Если в беседе с больным выявляется, что он не болел ни одним из указанных заболеваний, проводятся другие лабораторные и инструментальные исследования, которые направлены на изучение состояния отдельных органов.
Врач внимание уделяет онкологической этиологии образования кольцевидных пятен.
О наличии кольцевидной эритемы свидетельствуют неспецифические изменения анализа крови. К примеру, лейкоцитоз говорит о том, что в организме присутствуют острые и хронические воспалительные процессы, при наличии эозинофилии возможно его поражение глистами.
Пациенты интересуются, к какому специалисту необходимо идти, чтобы диагноз был поставлен правильно. Это может быть семейный врач, дерматолог или иммунолог. При любых изменениях кожи диагностированием болезни будет заниматься дерматолог. В дальнейшем же круг специалистов может быть расширен.
Видео
Особенности эритемы при ревматизме
Иногда эритема может возникнуть в период ревматического процесса, при полиартрите, ревмокардите или других проявлениях ревматизма.
Предвестником заболевания является обострение протекания ревматизма. Это говорит еще о том, что заболевание находится в активной фазе.
Особенностью протекания болезни при ревматизме является появление ревматоидных узелков, свидетельствующих об острой или хронической стадии заболевания.
Другие особенности эритемы при ревматизме:
- Появление суставных и мышечных болей.
- Ограничение подвижности суставов и самого больного.
- Изменение качества кожного покрова в сторону сухости и истонченности.
- Наличие кровоточивости сосудов.
- Наличие повышенной температуры, имеющей длительный характер.
- Проблемы с сердцем и кровеносными сосудами.
Часто при ревматизме образовавшиеся кольца имеют розоватый оттенок и нечеткие края границ. Пятна могут локализоваться в любой части тела.
Если заболевание поразило детский организм, большая часть лабораторных анализов показывает, что причиной эритемы были глистные инвазии или проблемы с иммунной системой.
При ревматизме болезнь зависит от причин, ее вызвавших.
- Приступообразный характер проявляется резким изменением кожи, которое проходит быстро: в течение нескольких часов или одних суток.
- Острый — образовавшиеся красноватые пятна испаряются в период до 2 месяцев.
- Хронический — изменение кожного покрова и его пигментация в виде кольцеобразных пятен имеет длительный характер.
- Рецидивирующий — характеризуется появлением пятен на заживших ранее местах.
Стрептодермия
Особенностями стрептодермии с кольцевидной эритемой являются:
- Симптоматика проявляется в области лица;
- Наличие пузырьков;
- По внешним признакам напоминает лишай;
- Образовавшиеся пятна имею розовый оттенок и покрыты белесоватыми чешуйками;
- Болезнь имеет гнойно-воспалительный характер.
Она сопровождается следующей симптоматикой:
- Ощущением усталости, слабости и вялости;
- Отмечается изменение температуры тела в сторону повышения;
- Возможно увеличение лимфатических узлов;
- Пациентов начинают мучить суставные и мышечные боли.
При появлении первых пузырьков или других высыпаний, которые могут иметь гнойное или мутное содержимое, необходимо в экстренном порядке обратиться к врачу за помощью.
Только в медицинском учреждении можно получить правдивый диагноз, который проводится путем посева жидкостного накопления папул.
Для диагностирования заболевания врач может назначить анализы крови, мочи, РВ. Это позволяет быстро определить этиологию заболевания и назначить правильное лечение.
Особенности мигрирующего подвида
Мигрирующая эритема имеет инфекционный характер и появляется в результате укуса клеща. Характеризуется быстрой скоростью распространения, не имеет очагов, способна мигрировать по всему телу.
Причина заболевания в боррелии, переносчиком которой является иксодовый клещ. При его внедрении в поверхностный слой эпидермиса, происходит поражение слоев кожи, ее инфицирование.
Из-за нарушения системы кровообращения в месте укуса появляется отечность, которая заставляет подниматься пятно над поверхностью кожи. Образование эритемы начинается с центра. В дальнейшем она увеличивается, и пятно приобретает окантовку, свойственную эритеме.
С целью раннего диагностирования мигрирующей эритемы необходимо быть ознакомленным с ее симптоматикой.
Инкубационный период длится 32 дня и предусматривает 3 стадии:
- Ранняя стадия. Предусматривает появление розоватого или яркого красного пятна с папулой внутри. Пятно имеет выпуклую форму и горячее на ощупь. Его границы разрастаются мгновенно. По достижении 5 см в диаметре пятно приобретает кольцевидную форму. Наряду с этим больной ощущает зуд и жжение. Иногда болезнь сопровождают признаки безжелтушного гепатита или наличия воспалительных процессов в мозгу.
Длительность сохранения пятна равняется 3-30 суткам. В дальнейшем оно испаряется, оставляя пигментацию. При игнорировании лечения мигрирующая эритема переходит во вторую стадию. - Диссеминированная стадия. Характеризуется воспалением лимфатических узлов, множественными высыпаниями и появлением вторичных кольцевидных образований. Иногда появляются доброкачественные образования кожи. Параллельно с указанными симптомами отмечается повышение температуры тела, головная боль слабость и отсутствие сна. Продолжительность стадии от полугода до года. При отсутствии должного лечения болезнь переходит в третью стадию.
- Поздняя. Указанная мигрирующая эритема характеризуется развитием Лайм-артрита, в результате поражаются нервные окончания опорно-двигательного аппарата, появляется отечность, ограничение двигательных функций. Мигрирующие пятна приобретают фиолетовую окраску, происходит истончение кожи, результатом чего является просвечивание сосудов. Стадия длится годами и, заканчивается плохо для здоровья больного.
Эффективное лечение болезни
Лечение эритемы предусматривает комплексный подход.
Местное лечение заключается в применение следующих препаратов:
- Мазей, кремов и гелей, обладающих антигистаминным действием. Они минимизируют проявления отечности, устраняют зудящие ощущения. Показывают высокую результативности при аллергической этиологии появления эритемы.
- Применение мазей на основе цинка, которые способны устранить воспалительные процессы в организме, убрать зуд и шелушение. Отличаются высокой степенью безопасности. Яркими представителями таких препаратов являются деситин и син-кап.
- Мази и крема глюкокортикостероидные. Способны замедлить процесс образования Т-лимфоцитов, устраняя причину изменений на поверхности верхнего слоя эпидермиса. Препараты назначаются строго по рекомендации врача и применяются по схеме.
Препараты системного действия:
- Десенсибилизирующего действия, которые способны вывести токсические вещества и аллергены из крови.
- Глюкокортикостероиды. Применяются таблетированные медикаменты и препараты в виде инъекций. Эти медикаменты используются при тяжелых формах эритемы или при ревматоидных заболеваниях.
- Антибиотики — используются когда первопричиной эритемы является инфекционная этиология. Длительность лечения составляет 10 суток. Основными представителями этого класса является пенициллин и цефалоспорин.
- Противоглистные медикаменты — способны уничтожить паразитов и их яйца. Иногда требуют проведения нескольких курсов.
- Цитостатики — способны снизить активность первоисточников аутоиммунных заболеваний.
Возможные последствия и осложнения
Любое заболевание требует посещения врача, проведения лабораторных исследований, диагностирования и лечения. Лечение предусматривает доскональное соблюдение рекомендаций врача.
От него нельзя отклоняться, иначе никто не сможет прогнозировать дальнейший поворот болезни, результатом которого станет ряд осложнений. Пациенты предпочитают игнорировать рекомендации врача и начинают лечиться бабушкиными методами.
Домашние настойки и мази, конечно, могут оказать хорошее воздействие на кожный покров, минимизировать наличие пятен. Но этот метод не показывает эффективности при серьезных формах болезни. Только при правильном лечении гарантирован благоприятный исход.
Иначе болезнь приобретает хроническую форму, которая является неизлечимой и чревата рядом следующих осложнений:
- Наличием гиперпигментации;
- Образованием злокачественных новообразований;
- Подрывом иммунной системы, влекущей образование ряда других хронических заболеваний;
- Поражением сердечно-сосудистой системы;
- Ухудшением и полным отказом опорно-двигательного аппарата;
- Нарушением системы кроветворения;
- Возникновением воспалительных процессов в мозге;
- Поражением центральной нервной системы;
- Потерей работоспособности;
- Инвалидностью.
Игнорирование лечения кольцевидной эритемы приводит к лежачему образу жизни независимо от возраста пациента. Больному следует с особой внимательностью относиться к сохранению своего здоровью, что предусматривает своевременное предупреждение развития заболевания.
Эритема не является самостоятельным заболеванием. Она появляется на фоне обострения других болезней. Для ее лечения потребуется комплексный подход.
Высокую эффективность лечения может обеспечить только врач, поскольку этиология болезни может быть различной — и инфекционной. При своевременном лечении прогноз является благоприятным и никаким образом не влияет на дальнейшую жизнедеятельность пациента.
Источник
Ревматические болезни (РБ) занимают одно из видных мест в структуре заболеваемости детского возраста. По сводным отчетным данным МЗ РФ, распространенность болезней ревматического круга составляет 5,7 на 100 000 детского населения.
Ревматические заболевания детского возраста представлены в отечественной рабочей классификации РБ (1988—1998 гг.). Это ревматическая лихорадка (ревматизм), диффузные болезни соединительной ткани, ювенильные артриты, системные васкулиты, другие болезни суставов, костей и мягких тканей.
Среди клинических проявлений при целом ряде РБ важное место занимают кожные изменения, правильная оценка и интерпретация которых играет большую роль в дифференциально-диагностическом поиске, способствует достоверному и своевременному распознаванию болезни.
В данной статье освещены особенности кожного синдрома при некоторых ревматических заболеваниях детского возраста, наблюдаемых авторами.
Ревматическая лихорадка
Ревматическая лихорадка (ревматизм) рассматривается как системное заболевание соединительной ткани с преимущественной локализацией процесса в сердечно-сосудистой системе, развивающееся в связи с острой инфекцией β-гемолитическим стрептококком группы А у предрасположенных лиц, главным образом у детей и подростков 7—15 лет.
К диагностическим критериям относятся полиартрит, поражение сердца, хорея, аннулярная эритема и ревматические узелки.
Среди кожных проявлений кольцевидная эритема (аннулярная сыпь) наблюдается у 7—10% детей, обычно не сопровождается субъективными жалобами, не возвышается над уровнем кожи, исчезает при надавливании, преимущественно локализуется на коже туловища, реже — на руках и ногах. Кольцевидная эритема, как правило, отмечается в дебюте заболевания, при стихании активности она исчезает, но может и персистировать в течение ряда месяцев.
Ревматические узелки в последние годы встречаются очень редко, в основном у детей с возвратным ревматизмом. Это округлые, плотные, варьирующие по размерам от нескольких миллиметров до 1–2 см, безболезненные образования. Преимущественная локализация — у мест прикрепления сухожилий, над костными поверхностями и выступами, в области коленных, локтевых, пястно-фаланговых суставов, в затылочной области и области ахилловых сухожилий. Количество узелков варьирует от одного до нескольких. Они персистируют от 7—10 дней до двух недель и реже — до одного месяца.
Специального местного лечения ни аннулярная эритема, ни ревматоидные узелки не требуют.
Ювенильный ревматоидный артрит (ЮРА)
С современных позиций ЮРА рассматривается как самостоятельная нозологическая форма неизвестной этиологии, характеризующаяся сложными аутоиммунными процессами патогенеза, наличием большого каскада воспалительных и иммунологических процессов, развивающихся на генетически измененном фоне и сопровождающихся системной дезорганизацией соединительной ткани с преимущественным вовлечением в патологический процесс суставов и прогрессирующим течением заболевания.
Самый серьезный вариант по характеру клинических проявлений, течению и прогнозу — это системный вариант ЮРА, который подразделяется на две формы: болезнь Стилла и субсепсис Висслера-Фанкони.
Болезнь Стилла
Встречается, как правило, у детей раннего возраста, обычно начинается остро, сопровождается гектической лихорадкой, выраженной реакцией со стороны ретикулоэндотелиальной системы (лимфаденопатия, гепатолиенальный синдром), вовлечением в патологический процесс внутренних органов (полисерозиты), поражением суставов, значительными сдвигами лабораторных показателей.
Классическим признаком системного варианта является наличие кожных изменений в виде нефиксированной эритематозной сыпи, которая представляет собой розового цвета, пятнисто-папулезные, реже мелкоточечные кожные элементы, располагающиеся на груди, животе, руках, ногах. Они исчезают при легком надавливании, не сопровождаются субъективными проявлениями и значительно усиливаются при лихорадке и на высоте активности патологического процесса. Сыпь нередко сохраняется длительное время, может появляться при обострении заболевания.
У 5—10% детей с полиартикулярной формой ЮРА отмечается появление ревматоидных узелков. Узелки плотновато-эластичной консистенции обычно подвижны, не спаяны с подлежащими тканями, кожа над ними иногда эритематозно изменена. Узелки могут спонтанно исчезать или сохраняются в течение длительного времени. Их появление считается неблагоприятным прогностическим признаком.
Субсепсис Висслера-Фанкони
Представляет собой острое воспалительное состояние, характерными особенностями которого следует считать гектическую лихорадку, персистирующие сыпи, артралгии или нестойкий артрит, гепато- и/или спленомегалию, лимфаденопатию, а также высокий лейкоцитоз со сдвигом влево, увеличение СОЭ и анемию в крови. Картина болезни напоминает сепсис и болезнь Стилла.
Характерным проявлением заболевания является наличие сыпи, которая характеризуется большим разнообразием и полиморфизмом, чаще располагается на туловище, конечностях. Типичный признак сыпи — это феномен Кебнера, т. е. появление или усиление сыпи в ответ на механическое раздражение кожных покровов. Высыпания обычно не сопровождаются субъективными жалобами. Особый вариант кожных изменений характеризуется «линейным характером», причем чаще полосы располагаются косо или горизонтально, локализуются преимущественно на туловище, бедрах, напоминая стрии. Крайне редко отмечается геморрагическая сыпь.
Отличительной чертой сыпи следует считать ее стабильность. Сыпь значительно усиливается при повышении температуры.
Системная красная волчанка (СКВ)
Мультисистемное аутоиммунное заболевание, развивающееся на основе генетически обусловленного несовершенства иммунорегуляторных процессов, следствием которого является повреждение многих органов и систем. Основными признаками СКВ являются кожные изменения, неэрозивный артрит, нефрит, энцефалопатия, плеврит или перикардит, цитопения (лейкопения и тромбоцитопения), позитивный тест на АНА в крови. Выделяют более 20 вариантов кожных проявлений при СКВ: от эритематозных до тяжелых буллезных высыпаний. Наиболее часто (у 1/3-1/2 детей), особенно в дебюте болезни, встречается эритема над скуловыми выступами и в области переносицы, напоминающая «бабочку». Она характеризуется симметричностью, обычно не сопровождается какими-либо субъективными ощущениями; усиливается при волнении, солнечной инсоляции. Эритематозные высыпания нередко располагаются на открытых частях тела в не защищенных от солнца местах (лицо, верхняя часть груди), реже над крупными суставами, преимущественно локтевыми и коленными. Иногда появляются дискоидные очаги, оставляющие после себя рубцовую атрофию. В остром периоде имеет место люпус-хейлит (поражение красной каймы губ). Могут также отмечаться различные сосудистые изменения: телеангиоэктазии, ладонный, подошвенный, дигитальный капилляриты, геморрагические высыпания, как проявления васкулита (петехии, пурпура); сетчатое ливедо на коже нижних, реже верхних конечностей и туловища. У 1/3 детей встречаются волчаночная энантема или афтозный стоматит.
Склеродермия
В целом заболевание отличает клинический полиморфизм. Наиболее характерным является формирование склеродермических очагов бляшечной или полосовидной формы, локализующихся в различных областях, чаще на конечностях и туловище. Очаги могут встречаться гипо/гиперпигментированные, с желтоватым либо красноватым оттенком. У многих детей определяется достаточно выраженное уплотнение кожи, сочетающееся у некоторых из них с уплотнением подкожных мягких тканей. Субъективные ощущения у большинства заболевших отсутствуют, однако могут наблюдаться зуд и боль. С течением времени очаги претерпевают отчетливую трансформацию с формированием остаточных изменений в виде атрофии и/или дисхромии кожи.
Помимо бляшечных или полосовидных кожных очагов определяются более редкие разновидности: по типу «удар сабли», атрофодермия Пазини-Пьерини, болезнь белых пятен, буллезно-геморрагическая и др.
У детей с системной склеродермией отмечается более выраженный спектр признаков со стороны кожи и подкожных мягких тканей, их относительно большая неспецифичность.
Дерматомиозит. Полимиозит
Это тяжелое прогрессирующее системное заболевание мышц, кожных покровов и сосудов микроциркуляторного русла с менее отчетливым поражением внутренних органов, нередко осложняющееся кальцинозом и гнойной инфекцией. В клинической картине имеют место лихорадка, прогрессирующая мышечная слабость, вплоть до полной обездвиженности, интенсивные мышечные боли, нарастающая мышечная и общая дистрофия.
Дерматит является патогномоничным для заболевания признаком, встречается у 3/4 детей с ювенильным дерматомиозитом, чаще появляется в течение нескольких недель от начала мышечных симптомов. Наиболее типичными ранними кожными изменениями можно считать эритематозные с фиолетовым оттенком пятна, прежде всего в периорбитальных (симптом «очков») и периназальных областях, на веках и ушных раковинах, высыпания в области разгибательных поверхностей мелких суставов кистей (папулы Готтрона), эквиваленты которых отмечаются и над другими суставами. Среди кожных симптомов встречаются также эритема с отечностью околоногтевых валиков, васкулитные пятна, сетчатое ливедо, язвенно-некротические изменения. Возможно развитие алопеции и дистрофических изменений ногтей. Сосудистый компонент представлен капилляритами ладоней, сетчатым ливедо, телеангиоэктазиями.
Системные васкулиты
Системные васкулиты (СВ) — это группа болезней, характеризующихся первичным деструктивно-пролиферативным поражением стенки сосудов различного калибра, приводящим ко вторичным изменениям органов и тканей. Существующие классификации СВ учитывают калибр пораженных сосудов, характер воспаления, гистологические данные, иммунологические особенности процесса. Кожные феномены включены в разные схемы оценки активности. К ним относятся: петехии/экхимозы, сетчатое ливедо, кожные некрозы, язвы, узловатая эритема, узелки по ходу сосудов.
Наиболее значимыми с точки зрения частоты вовлечения кожи заболеваниями из группы системных васкулитов являются геморрагический васкулит и узелковый полиартериит.
Геморрагический васкулит
Наиболее распространенный системный васкулит у детей, характеризующийся поражением мелких сосудов с изменениями прежде всего кожи, кишечника, почек. Основные проявления: нетромбоцитопеническая пурпура, артрит и артралгии, абдоминальные боли, желудочно-кишечные кровотечения и гломерулонефрит. Почти в половине случаев отмечается рецидивирующий характер процесса. Прогноз чаще благоприятный.
Почти у всех больных наблюдаются изменения кожи. Характерна симметричная петехиальная сыпь и/или пальпируемая пурпура, локализующаяся преимущественно дистально на нижних конечностях, усиливающаяся после пребывания ребенка в вертикальном положении и наблюдающаяся в течение нескольких дней. Данные изменения настолько характерны, что занимают одну из ведущих позиций среди других диагностических критериев. Наряду с этим встречаются эритематозные, папулезные и везикулезные элементы.
Узелковый полиартериит
Представляет собой некротизирующий васкулит периферических и центральных артерий среднего и мелкого калибра. Ювенильный узелковый полиартериит характеризуется некротизацией кожи с подлежащими мягкими тканями и слизистых с развитием полиморфной клинической симптоматики. Изменения могут касаться любого органа и развиваться на фоне довольно выраженных общих симптомов болезни (лихорадки и кахексии). Кроме этого, отмечаются потеря веса, кожные изменения, абдоминальные и мышечно-скелетные боли, вовлечение центральной нервной системы.
Кожные изменения отмечаются более чем у половины больных и нередко являются одним из первых симптомов болезни. Наиболее типичны болезненные подкожные узелки по ходу сосудов, ливедо (сетчатое или древовидное). Ливедо, встречающееся у большинства больных, может сохраняться и в периоды ремиссий, становясь более ярким при обострении. У каждого третьего пациента развивается тромбангиитический синдром с быстрым формированием некрозов кожи и слизистых оболочек, гангрены дистальных отделов конечностей. Также могут наблюдаться папуло-петехиальные высыпания, везикулы, буллы. Значимость кожных изменений в диагностике состояния подчеркивается наличием кожных симптомов в диагностических критериях заболевания.
Болезнь Лайма
Это полисистемное заболевание, вызываемое спирохетой Borrelia burgdorferi, которая переносится иксодовыми клещами. Кожные изменения представлены, прежде всего, клещевой мигрирующей эритемой на месте укуса клеща. Эритема представляет собой красное, растущее по периферии пятно диаметром не менее 5 см, гомогенно окрашенное или кольцевидной формы с просветлением в центре. В трети случаев эритема может сопровождаться зудом и болезненностью. Эритема может самопроизвольно исчезать, однако возможны прогрессирование и хронизация процесса, появление вторичных эритем кожи. Достаточно редко отмечаются также появление уртикарных элементов, узловатая эритема, единичная доброкачественная лимфоцитома кожи и — у взрослых — хронический атрофический акродерматит. Из других клинических признаков встречаются гриппоподобный синдром, увеличение регионарных лимфоузлов, проявления со стороны нервной системы (поражение лицевого и других черепно-мозговых нервов и радикулопатия), сердца (атриовентрикулярная блокада), артралгии, артрит, иногда поражение глаз.
Кожные изменения встречаются при болезни Кавасаки, смешанном заболевании соединительной ткани, периодической болезни и других редких заболеваниях, относящихся к ревматологической рубрике.
Лечение
Лечение кожных изменений, при большинстве ревматических заболеваний сводится к купированию основных симптомов болезни. Одно из ведущих мест в спектре антиревматических средств занимают глюкокортикостероиды. Наиболее интенсивным методом введения стероидов является пульс-терапия, при которой доза вводимого препарата достигает 20–30 мг/кг в сутки. Курс составляет три дня, при необходимости показано повторное введение. Дозы, назначаемые внутрь, варьируют в зависимости от нозологической формы и степени активности процесса от 1-2 мг/кг (в расчете на преднизолон) до 0,5–0,7 мг/кг в сутки. Поддерживающей может считаться доза 0,1–0,3 мг/кг в сутки. Нередко ГКС назначаются в сочетании с НПВП в стандартных дозах. Среди базисных средств, дополняющих ГКС, препаратом выбора на сегодняшний день (особенно при ЮРА) является метотрексат (расчетная доза 10 мг/мІ в неделю). Используются также азатиоприн (1,5 мг/кг в сутки), циклоспорин А (сандиммун) (3,5—5 мг/кг в сутки), циклофосфан, сульфасалазин, препараты золота, хинолиновые средства, а также их сочетания. Определенная роль в лечении ревматических заболеваний отводится иммуноглобулинотерапии, которая осуществляется курсами по несколько циклов внутривенного введения из расчета 0,4-0,5 г/кг на одно введение. В последнее время ведется поиск новых эффективных и безопасных лекарственных средств, таких, как ингибиторы фактора некроза (ремикейд, этанерцепт и др.), мофетила микофенолат, лефлуномид и др.
Применяется также и местная терапия. Назначаются аппликации ДМСО, солкосерила, индовазина, крема долгит, мадекассола, гепарина и других местных средств. Немаловажную роль также играют физиотерапевтические процедуры, в том числе курортотерапия. Во многих случаях в лечебный комплекс включаются антифиброзные препараты (пеницилламин, а также мадекассол, колхицин, ферменты и др.), глюкокортикостероиды, средства, влияющие на систему микроциркуляции (пентоксифиллин, никошпан и др.). Обсуждается необходимость использования иммунодепрессантов (метотрексата, азатиоприна и др.), хинолиновых производных (плаквенил), системной энзимотерапии.
При дерматомиозите в ходе лечения кожных изменений определенную роль играют солнцезащитные препараты, противовоспалительные и противозудные средства, стероидные мази. Эффективны в отношении дерматологических проявлений заболевания хинолиновые производные. При резистентности кожных изменений наряду с использованием ГКС и плаквенила в лечебный комплекс могут быть добавлены дапсон, мофетила микофенолат (позволяет постепенно уменьшить дозу ГКС), такролимус (топическое применение при эритематозных, отечных изменениях).
Таким образом, кожные изменения, нередко являющиеся неотъемлемой частью сложной картины нарушений во всем организме, занимают значимое место в практике педиатра и детского ревматолога. Именно кожный синдром, впервые выявляемый на приеме у дерматолога или врача первого контакта, должен настораживать в плане возможного развития одного из заболеваний ревматологического круга.
Д. Л. Алексеев, кандидат медицинских наук
Н. Н. Кузьмина, доктор медицинских наук, профессор
С. О. Салугина, кандидат медицинских наук
Институт ревматологии РАМН, Москва
Источник