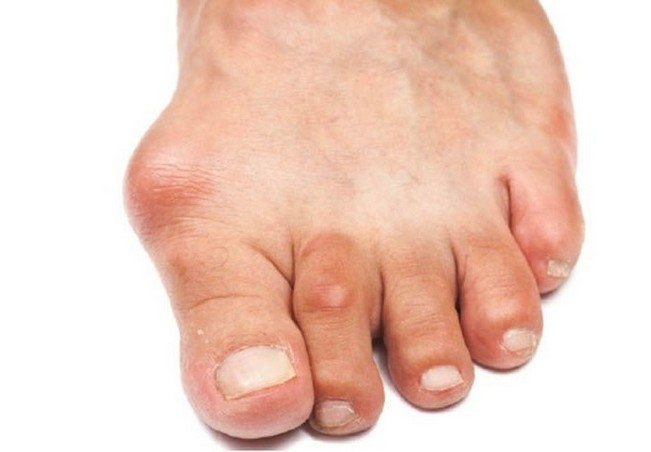
Может ли от артроз быть гангрена
Гангрена, развивающаяся на пальцах ноги, либо стопы, начинается с проявления первичных симптомов, которые в большинстве случаев не напоминают некроз мягких тканей, а могут быть похожи на последствия ушиба или же любой другой механической травмы. Только со временем больной начинает понимать, что воспалительный процесс в данной части конечности динамично усиливается и выходит за рамки стабильного течения с признаками выздоровления. В первые дни гангрены кожа на пальце или каком-либо сегменте стопы становится бледной, приобретает безжизненный внешний вид, а затем белые тона постепенно меняются на сплошное покраснение, синюшный пятна и равномерное почернение ноги, часть которой вовлечена в некротический процесс. При своевременном обращении в учреждение здравоохранения в 15% случаев конечность удается спасти. В большинстве клинических ситуаций единственным эффективным методом терапии является хирургическая санация стопы или пальца с очисткой от гнойного содержимого, отсечением отмерших тканей или же полной ампутацией выше демаркационной линии, разделяющей здоровую часть конечности от разрушенной некрозом.
Симптомы гангрены стопы и пальцев ноги на начальной стадии
 Заболевание начинается динамично, поэтому спутать его с другими патологиями нижних конечностей практически невозможно. Особенно, если диагностику и первичный осмотр проводит опытный врач хирург. На первых этапах развития гангренозного некроза стопы или пальца, симптоматика выглядит следующим образом.
Заболевание начинается динамично, поэтому спутать его с другими патологиями нижних конечностей практически невозможно. Особенно, если диагностику и первичный осмотр проводит опытный врач хирург. На первых этапах развития гангренозного некроза стопы или пальца, симптоматика выглядит следующим образом.
Избыточная отечность
Кожный покров в месте будущего поражения сначала становится увеличенным в размере и отекает. У человека, который не догадывается о возможном начале гангрены (если отсутствовал сам факт получения травмы), складывается впечатление, что он где-то ударился или натер палец тесной обувью. Постепенно отек нарастает и больная часть конечности становится полностью отечной, как после укуса пчелы.
Болевой синдром
По мере прогрессирования воспалительного процесса внутри пальца или же стопы начинает ощущаться боль. Она всегда носит острый характер продолжительного приступа или же несколько секундного прострела. Это говорит о том, что происходит нарыв мягких тканей и в подкожном слое активно скапливается гнойный экссудат.
Повышение температуры
 Практически всегда гангрена вызвана болезнетворными микроорганизмами, которые попали в конечность из окружающей среды вместе с инфицированной водой, частичками пыли, почвы или с грязными руками. Намного реже некроз возникает на фоне таких вторичных патологий, как сахарный диабет или тромбоз магистральных кровеносных сосудов. По мере того, как увеличивается количество микробов и растет их активность, температура тела повышается до 39 градусов по Цельсию и выше. Все зависит от того, какой штамм микрофлоры паразитирует и систематически разрушает мягкие ткани конечности.
Практически всегда гангрена вызвана болезнетворными микроорганизмами, которые попали в конечность из окружающей среды вместе с инфицированной водой, частичками пыли, почвы или с грязными руками. Намного реже некроз возникает на фоне таких вторичных патологий, как сахарный диабет или тромбоз магистральных кровеносных сосудов. По мере того, как увеличивается количество микробов и растет их активность, температура тела повышается до 39 градусов по Цельсию и выше. Все зависит от того, какой штамм микрофлоры паразитирует и систематически разрушает мягкие ткани конечности.
Бледность кожного покрова
Вместе с отеком, первые признаки гангрены пальцев стопы — это неестественно бледный вид эпителиальной поверхности. Нога в области поражения становится словно восковой и безжизненной. Во время пальпации обнаруживается, что пульс отсутствует, кровоснабжения нет, либо оно минимально и зафиксировать его не представляется возможным.
Стремительное изменение цвета
Прежняя бледность начинает меняться на однородный красный оттенок, который покрывает полностью весь палец, либо же стопу. Затем краснота темнеет, становится синюшной и в дальнейшем с каждым днем цвет конечности изменяется только с торону потемнения. Черный оттенок говорит о том, что процесс некроза достиг своего пика и ситуация плачевная.
Вздутие тканей
В подкожном слое больной ноги начинает скапливаться гнойный экссудат, вместе с которым образовывается определенный объем газов. В результате этого палец разносит и он увеличивается в 3-4 раза. Возможно появление язвенного образования, из которого вытекает гной.
 гангрена стопы и пальца ноги на фото
гангрена стопы и пальца ноги на фото
На этой стадии развития болезни первичные симптомы гангрены заканчиваются. Все дальнейшие процессы относятся к более поздним периодам проявления некроза и сопровождаются тяжелой интоксикацией, трупным разложением тканей и другими признаками массовой гибели клеток нижней конечности. Описание гангрены стопы в теории и с тем, что ожидает человека в практической плоскости все же немного отличается.
Поэтому реальная клиническая картина течения недуга выглядит более насыщенно, чем указано в учебниках.
Причины болезни
На появление гангрены на пальцах влияет большое количество причинных факторов, которые присутствуют в повседневной жизни больного. Считается, что некроз начинается по следующим патологическим причинам.
Механическая травма
Анаэробная инфекция, которая чаще всего становится источником гнойного поражения тканей с признаками некроза, развивается после того, как человек травмирует палец или стопу с нарушением целостности тканей. После попадания в организм, микробы адаптируются в новой среде обитания и начинают свое деление с построением новых колоний. В 90% случаев гангрена стопы провоцируется клостридией (бактерия, относящаяся к простейшим одноклеточным организмам, которые проживают в почве). Именно поэтому так важно после травмирования тела проводить антисептическую обработку раны.
Сахарный диабет
Одной из причины гангренозного поражения нижней конечности является закупоривание магистральных сосудов ноги, а также мельчайших капилляров. Как только избыточное количество кристаллов сахара блокируют стабильное кровообращение, клетки мягких тканей в пальцах и стопе начинают голодать, не получают необходимый объем кислорода и питательных веществ. Когда патологическое состояние доходит до критического уровня, начинается их гибель.
Заболевания сосудов
 Варикозное расширение вен, тромбоз и сниженная интенсивность процесса кровообращения, приводят к аналогичному эффекту, что и при описанных выше осложнениях от сахарного диабета, но только причина заключается в блокировке питания определенного участка конечности тромбами, образующимися из сгустков собственной крови больного.
Варикозное расширение вен, тромбоз и сниженная интенсивность процесса кровообращения, приводят к аналогичному эффекту, что и при описанных выше осложнениях от сахарного диабета, но только причина заключается в блокировке питания определенного участка конечности тромбами, образующимися из сгустков собственной крови больного.
Патологии иммунной системы
У людей, которые страдают от аутоиммунных болезней, связанных с нарушением процесса деления клеток иммунитета, попадание в рану на ноге любой инфекции, становится тяжелой и продолжительной борьбой за сохранение целостности конечности. Связано это с тем, что защитная функция иммунитета просто не способна оказывать должное сопротивление микробам и последние образовывают очаг острого воспаления, который постепенно переходит в гангрену с выделением серозного экссудата.
Среди всех причин этого недуга инфекционный фактор является преобладающим и таковым, который чаще всех остальных фиксируется медиками по результатам проведенного диагностического исследования состояния конечности поступившего пациента.
Как и чем проводят лечение гангрены пальцев стопы?
На всех этапах терапии некроза тканей основная задача врача хирурга, а именно специалист этого профиля занимается лечением гангрены, спасти больную часть конечности, чтобы не допустить ее отсечения. Для этого в отношении больного предпринимаются следующие манипуляции и лечебные действия:
-
 назначение сильнодействующих антибактериальных препаратов, которые эффективны против бактерии конкретного штамма (медикамент подбирается индивидуально по результатам бактериологического посева заранее отобранного мазка с поверхности гниющей раны);
назначение сильнодействующих антибактериальных препаратов, которые эффективны против бактерии конкретного штамма (медикамент подбирается индивидуально по результатам бактериологического посева заранее отобранного мазка с поверхности гниющей раны); - очистка крови от экзотоксинов, отравляющих кровь в процессе гниения плоти и патогенной деятельности инфекционных микроорганизмов (ежедневно, а иногда и по нескольку раз в день больному устанавливают внутривенные капельницы на основе хлорида натрия, раствора плазмы, глюкозы, чтобы поддержать почки и не допустить развития их недостаточности);
- хирургическое вскрытие гнойного нарыва гангрены с очисткой тканей от экссудата и сукровицы (при необходимости отрезаются мертвые фрагменты тканей);
- удаление пальца на ноге (крайний метод терапии, когда все способы уже испробованы и не принесли положительного результата, либо же пациент изначально поступил в стационарное отделение с неудовлетворительным состоянием пальца на нижней конечности, спасение которого было невозможным с медицинской точки зрения);
- переливание крови (выполняется только в том случае, если произошло ее отравление и уже начались первые признаки сепсиса).
Так уж сложилось в медицинской практике, что чаще всего встречается гангрена большого пальца ноги, которая уже далее распространяется на стопу и поднимается ближе к тканям голени нижней конечности. В большинстве случаев врач хирург в комплексе использует все выше описанные элементы терапевтического курса, чтобы за максимально короткий период времени остановить прогресс болезни и при этом вернуть пациента к привычному ему образу жизни без потери части ноги.
Обязательно прочтите про сухую и влажную гангрену.
Прогноз и возможные осложнения
Только 20% всех случаев заболевания гангреной пальца или же стопы, заканчиваются полным выздоровлением без серьезных осложнений для здоровья больного, а также с избежанием ампутации. В остальных же случаях заболевание заканчивается хирургическим отсечением пальца или части стопы. Поэтому прогноз при гангрене не удовлетворительный и напрямую зависит от таких факторов, как то, насколько человек вовремя обратился за медицинской помощью, имеет ли он крепкую иммунную систему, а также, какой вид бактериальной микрофлоры вызвал столь острый воспалительный процесс.
Кроме ампутации больной рискует еще столкнуться со следующими осложнениями гангренозного поражения пальца, либо же стопы:
-
 почечная недостаточность, возникшая в связи с продолжительным присутствием в крови избыточной концентрации токсических веществ, вырабатываемых бактериями и непосредственно самими процессом разложения плоти (на протяжении определенного периода времени почки справляются с возложенной на них нагрузкой и очищают кровь от ядов, но в один роковой момент из-за критической перегрузки, возникает нарушение их функционирования и они просто отказывают, что грозит человеку пожизненной зависимостью от аппарата искусственной почки);
почечная недостаточность, возникшая в связи с продолжительным присутствием в крови избыточной концентрации токсических веществ, вырабатываемых бактериями и непосредственно самими процессом разложения плоти (на протяжении определенного периода времени почки справляются с возложенной на них нагрузкой и очищают кровь от ядов, но в один роковой момент из-за критической перегрузки, возникает нарушение их функционирования и они просто отказывают, что грозит человеку пожизненной зависимостью от аппарата искусственной почки); - поражение клеток иммунной системы с гибелью их большей части, развитием дефицита и уязвимостью организма перед даже самыми простейшими микробами;
- заражение крови и потребность в ее периодическом переливании на протяжении последующих 3-6 месяцев;
- воспаление сердечной мышцы, ревматоидные процессы в ее клапанах;
- повреждение крупных кровеносных сосудов, расположенных в непосредственной близости к очагу протекающего некроза.
Какое бы из выше перечисленных видов осложнений не наступило, каждое из них считается тяжелым и таким, которое существенно подрывает здоровье больного, снижает качество жизни, а в некоторых случаях даже приводит к инвалидности.
Профилактика и восстановление
Самым лучшим решением проблемы возникновения гангрены стопы, а также тканей пальцев является недопущение развития болезни. Для этого необходимо заботиться о своем здоровье и соблюдать простые меры профилактики, которые заключаются в выполнении следующих правил:
- проводить антисептическую обработку ран и травм перекисью водорода, бриллиантовой зеленью, йодом, раствором марганцовки;
- не допускать переохлаждения ног в зимнее время года и межсезонье, когда температура воздуха опускается ниже ноля градусов;
- контролировать уровень глюкозы в крови и состояние здоровья кровеносных сосудов;
- при малейших подозрениях на гангрену незамедлительно обращаться в поликлинику и записываться на прием к врачу хирургу.
Восстановление конечности после операции заключается в том, чтобы минимизировать нагрузку на ногу, принимать витамины, минералы и медикаменты, назначенные лечащим врачом. Если была выполнена ампутация стопы, то спустя 3-4 месяца подбирается протез. При отсечении пальца протезирование не требуется.
Источник
Содержание:
- Что такое подагрический артрит?
- Симптомы подагрического артрита
- Причины подагрического артрита
- Диагностика подагрического артрита
- Диета при подагрическом артрите
- Как лечить подагрический артрит?
Одной из болезней современного общества является подагра. И хотя она относится к заболеваниям обмена веществ, основным её проявлением является поражение суставов.
Процесс очень специфичный, характеризуется упорным и длительным течением. Он может стать причиной тяжелых деструктивных процессов в суставах, что требует знакомства с истинным лицом этого врага человечества.
Что такое подагрический артрит?
Подагрический артрит – это один из разновидностей воспалительного поражения суставов, который обусловлен скоплением в суставных структурах кристаллов мочевой кислоты, её разрушающим действием на гиалиновый хрящ и околосуставные ткани. В приведенном определении заболевания четко указаны все ключевые механизмы развития и проявления этого процесса.
Если объяснить все по порядку, то комплекс патологических изменений состоит из последовательной цепочки:
Нарушение обмена мочевой кислоты в сторону увеличения её количества в крови;
Оседание её кристаллов (уратов) на поверхности гиалинового хряща суставов;
Раздражение и повреждение суставных структур с развитием воспалительного ответа, который собственно и называется артритом;
Развитие последствий разрушительно процесса;
Околосуставные опухолевидные разрастания.
Для подагры также характерно поражение почек, сопровождающееся развитием нефрита и мочекаменной болезни, так как уратные камни откладываются и в лоханках почек и мочеточниках.
В большинстве случаев подагрический артрит поражает мелкие суставы (пальцев ног), реже – голеностопный и коленный суставы, пальцы рук, лучезапястный сустав и локтевой.
Заболеванию в большей степени подвержены лица мужского пола в зрелом возрасте (25-50 лет). Манифест подагрического артрита может возникнуть и в более раннем периоде. Характерно длительное течение процесса с постоянными рецидивами. Преимущественно поражаются мелкие суставы стоп, реже голеностопный сустав.
Истинная подагра встречается довольно редко, пожилые люди часто называют подагрой проявления артроза. Женщины болеют ею в 5 раз реже, чем мужчины. К группе риска относятся мужчины 40-50 лет и женщины старше 60 лет (в возрасте постменопаузы), так как это заболевание имеет некоторую связь с мужскими половыми гормонами.
Случаются и такие формы подагрического артрита, когда процессу подвергаются практически все крупные и мелкие суставы верхних и нижних конечностей. При медленно прогрессирующем течении постепенно в воспаление вовлекаются только небольшие сочленения. Заболевание редко вызывает тяжелые системные реакции, хотя они также могут иметь место. Помимо суставных проявлений подагра характеризуется почечными симптомами, которые являются результатом образования уратных камней.
Медицинской практике известны случаи тяжелого течения подагры с выраженной интоксикацией и массивными деструктивными процессами одновременно в нескольких крупных суставах. К счастью такие случаи возникают редко. Но, тем не менее, длительно текущий подагрический артрит рано или поздно приводит к нарушению функции пораженного сустава с возможной инвалидизацией больных.
Симптомы подагрического артрита
В развитии заболевания выделяют три периода:
Латентный, когда клинические симптомы отсутствуют и диагностировать начало болезни можно только по повышенному содержанию в крови мочевой кислоты (гиперурикемии);
Острый рецидивирующий, когда поражение суставов вызывает сильные подагрические приступы;
Хронический, при котором возможны длительные промежутки ремиссии.
Частота приступов может варьироваться от 1 раза в неделю-месяц до 1-2 раз в год.
Клиническая картина заболевания довольно типичная, что позволяет его вовремя диагностировать.
Первые проявления носят острый характер и состоят из:
Боль в области сустава большого пальца стопы;
Покраснение кожи над воспаленным суставом;
Усиление боли при движениях;
Повышение температуры тела выше нормальных цифр;
Одностороннее поражение;
Появление вокруг суставов, которые воспалялись, белесоватых подкожных разрастаний (тофусов);
Последовательные периодические боли в разных мелких суставах.
На некоторых из этих проявлений болезни стоит отдельно остановиться и детализировать основные моменты. В первую очередь – это манифестация процесса. Большой палец страдает первым в 90% случаев. Если на этом фоне не будут предприняты адекватные лечебно-диагностические мероприятия, то заболевание обязательно обретет прогрессирующее течение. Постепенно начнут воспаляться и болеть другие мелкие суставы.
Когда подагрический артрит характеризуется высокой активностью, кожа над пораженным суставом обязательно краснеет, что дополняется общей температурной реакцией. Длительное течение воспаления при подагре приводит к образованию тофусов (подкожных узелков) вокруг суставов. Они представлены элементами суставных тканей и мочевой кислоты.
Суставный хрящ постепенно разрушается, и в примыкающих к суставу костях образуются так называемые «пробойники» — полости, заполненные кристаллами моноурата натрия. Также кристаллы солей мочевой кислоты могут откладываться в окружающих сустав тканях и прямо под кожей над суставом в виде белесых плотных узелков – тофусов. Узелковые отложения и костные разрастания приводят к значительным изменениям внешнего вида ноги. При отсутствии лечения итогом может стать полная потеря трудоспособности и способности к самообслуживанию.
У женщин заболевание протекает значительно легче, чем у мужчин. Приступы не такие сильные и острые, тофусы и пробойники образуются крайне редко. Поэтому у женщин бывает сложно дифференцировать подагрический артрит с артрозом.
Причины подагрического артрита
Этиология заболевания до конца не изучена. К основным факторам риска его возникновения относятся:
Наследственная предрасположенность;
Неправильное питание: чрезмерное злоупотребление мясными продуктами, колбасами, шоколадом, крепким кофе и чаем, алкоголем. (Раньше подагру называли «болезнью аристократов»);
Наличие сопутствующих заболеваний, таких как сердечная недостаточность, гемобластозы, болезни почек, гормональные отклонения;
Употребление некоторых лекарств: средств от повышенного артериального давления, диуретиков, цитостатиков и т.д.
Различают также первичный и вторичный подагрический артрит:
Первичная подагра развивается в результате сочетания генетической предрасположенности и большого потребления пуринов с продуктами, перечисленными выше;
Вторичная подагра возникает вследствие наличия перечисленных заболеваний и приема лекарств.
Накопление в полости сустава микрокристаллов урата натрия может происходить бессимптомно в течение длительного времени, пока какой-либо фактор не спровоцирует острый приступ: физическое переутомление (длительная ходьба), травма, инфекция, стресс, переохлаждение, голодание или употребление большого количества «пуриновых» продуктов в сочетании с алкоголем.
Диагностика подагрического артрита
Ключевым моментом диагностических процедур является обнаружение кристаллов урата натрия в синовиальной жидкости суставов, как во время приступа, так и в период ремиссии. Синовиальную жидкость для анализа можно взять из любого крупного сустава, даже ни разу не подверженного воспалению, например, из коленного. Также для исследования может быть взято содержимое тофуса или любого другого биологического материала.
Гиперурикемия (повышенное содержание мочевой кислоты в крови) в сочетании с периодическим воспалением сустава большого пальца ноги не считается подтверждением подагры, это лишь маркер нарушения пуринового обмена. У многих людей с гиперурикемией подагра отсутствует.
При длительном течении заболевания имеет смысл проведение рентгеновского исследования. На ранней стадии болезни отсутствуют какие-либо характерные изменения. Затем на рентгеновских снимках появляются признаки, типичные для подагры: деструкции хряща, дефекты концевых участков костей, пробойники.
При развитии подагры на верхних конечностях достаточно сложно дифференцировать её с другими заболеваниями суставов: ревматоидным артритом, остеоартрозом и т. д.
Диета при подагрическом артрите
Учитывая, что подагра является следствием неправильного питания, то и её полного излечения невозможно достичь без четкого выполнения необходимых диетических рекомендаций. Именно поэтому подагрический артрит в большинстве случаев носит прогрессирующее течение. Но хотелось бы акцентировать внимание больных именно на важности такого лечебного мероприятия, как диетотерапия. Согласно медицинской номенклатуре она относится к диетическому столу №6.
Самый главный принцип – исключение продуктов, которые являются источником пуринов. Ведь при их распаде происходит мощный выброс мочевой кислоты, которая не успевает связываться и выводиться из организма. Его ориентировочный состав приведен в таблице.
Можно | Нельзя |
|
|
Как видно из приведенных данных, многое запрещено, но и достаточно продуктов для нормального здорового питания. Главное, о чем нужно помнить – недопущение избытка. Даже если случилось так, что человек не удержался и съел запрещенную пищу, то желательно сразу же принять соответствующие препараты, которые выводят или связывают продукты метаболизма мочевой кислоты.
Примерное меню при подагре на неделю
Понедельник:
Завтрак: творог с фруктовым киселем, кофе с молоком;
Ланч: Томатный сок;
Обед: овощной рисовый суп, хлеб, компот;
Полдник: яблоко, некрепкий чай с мармеладом;
Ужин: картофельные оладьи, зеленый чай.
Вторник:
Завтрак: каша на молоке, ржаной хлеб, ананасовый сок;
Ланч: груша, грецкие орехи;
Обед: Тушеный кролик, овощное рагу, компот;
Полдник: Апельсиновый сок;
Ужин: бутерброд с сыром, чай с молоком.
Среда:
Завтрак: Морковные котлеты со сметаной, морс;
Ланч: Банан;
Обед: Вегетарианский борщ со сметаной, отвар шиповника;
Полдник: грейпфрут, чай с джемом;
Ужин: тыквенная запеканка, зеленый чай.
Четверг:
Завтрак: вареное яйцо, бутерброд с сыром, чай с лимоном;
Ланч: стакан вишневого сока;
Обед: Форель, запеченная с картофелем, салат из овощей с маслом, морс;
Полдник: Кефир, пастила;
Ужин: Мюсли с орехами, морс.
Пятница:
Завтрак: гречневая каша, сваренная на молоке, зеленый чай;
Ланч: печеные яблоки с медом и орехами;
Обед: овощной салат, отварной рис, хлеб, апельсиновый сок;
Полдник: томатный сок;
Ужин: тушеный картофель, салат из свежих овощей, стакан обезжиренного молока.
Суббота:
Завтрак: яичница, кусок ржаного хлеба, кисель;
Ланч: персиковый сок, миндаль;
Обед: щи на бульоне из постного мяса, отвар шиповника;
Полдник: банан;
Ужин: суп из крупы, сырные палочки, чай с молоком.
Воскресенье:
Завтрак: кукурузная каша на молоке, кофе с молоком;
Ланч: кефир, пастила;
Обед: винегрет, хлеб, морс;
Полдник: яблоко;
Ужин: отварной тунец со свежими или тушеными овощами.
Спустя год лечения, при удовлетворительном самочувствии и отсутствии рецидивов, жесткие ограничения в питании могут быть сняты. В этом случае можно выбирать: либо продолжать придерживаться диеты и снизить дозировку принимаемых препаратов или вообще их отменить, либо продолжать приём медикаментов и допустить некоторые послабления в диете.
Как лечить подагрический артрит?
За многие десятилетия официальная медицина не придумала ничего нового в лечении подагры и подагрического артрита. Весь лечебный процесс все также состоит из двух этапов: снятия воспаления и поддерживающей противорецидивной терапии.
Когда происходит обострение или первичное возникновение подагрического артрита необходимо:
Введение препаратов нестероидного противовоспалительного происхождения. Наиболее эффективны при подагре индометацин, ибупрофен (имет, нурофен), мовалис, ревмоксикам. Хорошо использовать их ступенчатое назначение с поэтапным применением инъекционных форм с заменой на таблетированные;
Применение препарата колхицин – специфическое противовоспалительное средство при подагре;
Местное использование мазей на основе НПВП: индометацин, дип-рилиф, долобене, ремисид;
Примочки и компрессы на основе полуспиртового раствора или димексида в 25% концентрации;
Физиотерапевтические процедуры: парафин и другие тепловые процедуры, лазеротерапия, магнитолечение, ЛФК, массаж, гимнастика.
Лечение самого заболевания включает следующие составляющие:
Соблюдение диеты (нормализация пуринового обмена);
Применение медикаментозных средств, уменьшающих синтез уратов;
Устранение причин гиперурикемии.
Чтобы искоренить проблему напрочь, нужно воздействовать на её основу – избыток мочевой кислоты. Для этого назначаются:
Аллопуринол. Относится к препаратам, которые уменьшают выработку мочевой кислоты в организме. Его аналогом является зилорик;
Пробенецид. Способствует выведению с мочой избытка кристаллов мочевой кислоты, что уменьшает проявления подагры. К препаратам этой группы относятся сулфинпиразон, этебенецид, антуран;
Урикозим. Оказывает непосредственное разрушающее действия на уже имеющиеся кристаллы уратов в организме.
Аллопуринол (Аллупол, Пуринол, Ремид, Милурит), относящийся к препаратам первой группы, наиболее предпочтителен. Показаниями к его использованию являются высокая гиперурикемия (свыше 0,6 ммоль/л), частые острые приступы артрита, наличие тофусов, почечная недостаточность. Начальная доза составляет 300 мг/сутки. В случае неэффективности её увеличивают до 400–600 мг/сутки, а при достижении существенных результатов постепенно снижают. Поддерживающая доза составляет 100–300 мг/сутки в зависимости от уровня гиперурикемии.
Аллопуринол способствует ослаблению приступов и размягчению тофусов, нормализации показателей мочевой кислоты. В первую неделю его приема возможно небольшое обострение симптомов, поэтому на этом этапе терапии его комбинируют с противовоспалительными препаратами, низкими дозами колхицина или НПВП. Если приступ подагры возник впервые, и Аллопуринол никогда ранее не принимался, категорически нельзя начинать принимать его для уменьшения боли. Если приступ возник на фоне приема Аллопуринола, нужно продолжать его принимать в прежней дозировке. При лечении возможны аллергические реакции (кожная сыпь).
Препараты второй группы имеют меньшее значение в лечении подагрического артрита. Их не применяют при высоком содержании мочевой кислоты в крови, при нефропатии и почечной недостаточности. Сульфинпиразон принимают по 200–400 мг/сутки в 2 приема с большим количеством щелочной жидкости. Дополнительное противопоказание – язвенная болезнь желудка.
Пробенецид (производное бензойной кислоты) назначается по 1,5–2,0 г/сутки. Бензойная кислота содержится в клюкве, а также в бруснике и её листьях. Поэтому клюквенные и брусничные отвары и морсы очень полезны больным подагрой.
Препараты разных групп можно комбинировать между собой, однако, как сказано выше, при серьезной патологии почек урикозурические средства противопоказаны. Также их можно применять только после полного купирования приступа острого артрита, иначе можно спровоцировать еще одно обострение. Во время лечения лекарственными средствами данной группы суточное потребление воды должно быть не менее 2,5-3 литров.
Лечение длительное (от нескольких месяцев до нескольких лет), перерывы в лечении обычно приводят к рецидивам. При соблюдении всех врачебных рекомендаций состояние больных нормализуется в течение первого месяца. Рекомендуется осуществлять ежемесячный контроль уровня мочевой кислоты и в зависимости от результатов анализов корректировать дозировки препаратов. Основную терапию можно дополнять физиотерапией, массажем, ЛФК.
При наличии лишнего веса рекомендуется похудеть, так как существует связь между избыточным весом, повышенным синтезом уратов и их пониженным выведением почками. Также следует отказаться от приема тиазидных мочегонных препаратов для снижения артериального давления и аспирина. Эти препараты повышают содержание в организме мочевой кислоты и могут спровоцировать приступ.
Во время обострений следует максимально снизить нагрузку на пораженный сустав. Дополнительно можно делать ледяные компрессы несколько раз в день продолжительностью 5-7 минут.
Только комплексный подход к лечению, включающий в себя противовоспалительную терапию, местные воздействия, диету и медикаментозные препараты, влияющие на метаболизм мочевой кислоты, может помочь в борьбе с подагрическим артритом.
Автор статьи: Волков Дмитрий Сергеевич | к. м. н. врач-хирург, флеболог
Образование: Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации.
Другие врачи
Источник