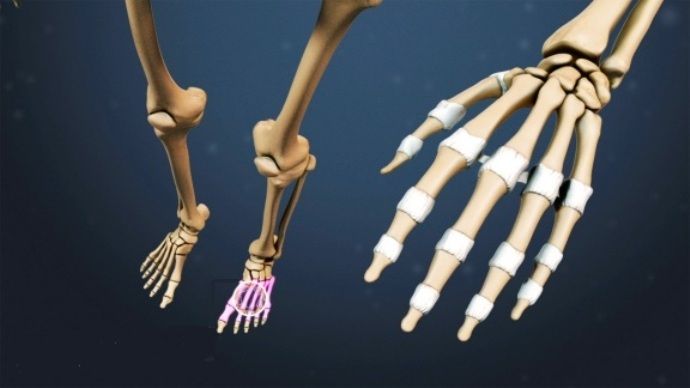
Можно ли лечить ревматоидный артрит амбулаторно
Ревматоидиый
артрит —хроническое, аутоиммунное
системное воспалительное заболевание
соединительной ткани с преимущественным
поражением суставов по типу
эрозивно-деструктивного прогрессирующего
полиартрита. Заболевание поражает 0,5 –
1% населения.
Этиология:
1. Генетические
факторы. Доказана тесная корреляция
между развитием РА и антигенами системы
гистосовместимости HLADR,
DR4,DRWt,DW,DWi4. 2.
Инфекционные агенты. Это вирус
Эпстайна-Барра, ретровирусы (в том числе
т-лимфотропный вирус типа I человека),
вирусы краснухи, герпеса, цитомегаловирус,
микоплазма и другие.
Факторы риска
РА
женский пол —
возраст 45 лет и старше;
наследственная
предрасположенность;наличие
вышеназванных HLA-антигенов;сопутствующие
заболевания (носоглоточная инфекция,
врожденные дефекты костно-суставной
системы).
Патогенез:
В основе патогенеза
РА лежат генетически детерминированные
аутоиммунные процессы, возникновению
которых способствует дефицит т-супрессорной
функции лимфоцитов. Неизвестный
этиологический фактор вызывает развитие
иммунной ответной реакции. Повреждение
сустава начинается с воспаления
синовиальной оболочки (синовиита),
приобретающего затем пролиферативный
характер (паннус) с повреждением хряща
и костей. Интенсивность и клинический
тип воспалительного процесса определяется
генами иммунного ответа. Синовиальная
оболочка инфильтрирована т-лимфоцитами
СД+ (хелперами), плазматическими клетками,
макрофагами. Взаимодействие макрофагов
и т-лимфоцитов СД+ (хелперов) запускает
иммунный ответ. Макрофаги совместно с
молекулами II класса HLA-системы – DR.
представляют гипотетический антиген
т-лимфоцита т-хелперам, что приводит к
их активации. Активированные
т-лимфоциты-хелперы стимулируют
пролиферацию в‑лимфоцитов, их
дифференцировку в плазматические
клетки.
Плазматические
клетки синовии продуцируют измененный
агрегированный IgG. В свою
очередь, он распознается иммунной
системой как чужеродный антиген, и
плазматические клетки синовии, лимфоузлов,
селезенки начинают вырабатывать к нему
антитела – ревматоидные факторы (РФ).
Важнейшими является РФ классаIgM,
который обнаруживается у 70-80% больных
РА. Доказано существование также и
других типов РФ —IgGиIgA. При определении в крови
классического РФ IgM говорят о серопозитивном
варианте РА.
РФ может обнаруживаться
и у здоровых лиц (в титре, не превышающем
1:64), при СКВ, синдроме Шегрена, гемобластозах,
опухолях.
В ряде случаев у
больных РА выявляются и другие аутоантитела
(к ДНК, ядрам клеток, форменным элементам
крови и др.). У больных РА, имеющих HLADR4, выявлен локальный
синтез антител к коллагену II типа, при
этом в синовиальной жидкости значительно
увеличено содержание продуктов деградации
коллагенаIIисключено,
что локальный синтез антител к коллагену
направлен против продуктов деградации
хряща.
Взаимодействие
агрегированного IgG с ревматоидными
факторами приводит к образованию
иммунных комплексов, которые фагоцитируются
нейтрофилами и макрофагами синовиальной
оболочки. Процесс фагоцитоза сопровождается
повреждением нейтрофилов, выделением
лизосомальных ферментов, медиаторов
воспаления (гистамин, серотонин, кинины,
простогландины, лейкотриены и др.), что
вызывает развитие воспалительных,
деструктивных и пролиферативных
изменений синовии и хряща. Развитие
иммунных комплексов способствует также
агрегации тромбоцитов, формированию
микротромбов, нарушениям в системе
микроциркуляции. Повреждение иммунными
комплексами тканей сустава ведет к
дальнейшему аутоантителообразованию
и хронизации воспалительного процесса
Поражения соединительной ткани и других
органов и систем (системные проявления
РА) связаны с развитием иммунокомплексного
васкулита.
Клиническая
картина:
Поражение суставов
кисти.Чаще это вторые-третьи
пястно-фаланговые, проксимальные
межфаланговые суставы. Пораженные
суставы припухают, движения в них
болезненны, ограничены, пальцы приобретают
веретеноообразный вид. В дальнейшем
формируются различные подвывихи, в
частности локтевой, девиации кисти
(отклонение пальцев в сторону локтевой
кости) «плавник моржа». Затем
развиваются деформации пальцев по типу
«шеилебедя» (сгибательная
контрактура в пястно-фаланговых
суставов).
Ревматоидные
узелки наблюдаются у 20-25%. Это плотные
округлые соединительно-тканные
образования до 1,5-2 см, безболезненные,
подвижные, в редких случаях спаяны с
апоневрозом.
Поражение легких
и плевры.Наиболее часто обнаруживается
фибринозный или экссудативный плеврит,
характеризующийся низким содержанием
в экссудате глюкозы, высоким уровнем
ЛДГ, КФК, β-глюкоронидазы и РФ. Фиброзирующий
альвеолит диагностируется на основании
характерных рентгенологических
проявлений.
Поражение сердца.Перикардит чаще всего адгезивный, при
высокой активности процесса –
экссудативный. Особенностями течения
ревматоидного миокардита являются
торпидное течение, положительная
динамика по мере уменьшения активности
РА под влиянием глюкокортикоидов.
Эндокардит может привести к формированию
пороков сердца.
Поражение почек
в виде гломерулонефрита или амилоидоза
– наиболее тяжелое висцеральное
проявление РА.
Поражение нервной
системы:периферическая ишемическая
нейропатия, полиневрит, компрессионная
нейропатия, функциональное нарушение
вегетативной нервной системы,
энцефалопатия.
Серонегативным
ревматоидным артритом называется
вариант заболевания, при котором
ревматоидный фактор не выявляется ни
в сыворотке крови, ни в синовиальной
жидкости. Этот вариант РА встречается
у 20% больных и имеет следующие особенности:
Начинается более
остро, чем серопозитивный РА, причем в
13% случаев сопровождается гектической
лихорадкой с суточными колебаниями
температуры 3-4°С, ознобами, похуданием,
увеличением лимфоузлов, атрофией мышц,
анемией. Патологический процесс
начинается с поражения лучезапястных
и коленных суставов, но в течение 6
месяцев происходит генерализация
заболевания и вовлекаются остальные
суставы. Поражение крупных суставов в
виде моноартрита в начале асимметричны,
в дальнейшем симметричный полиартрит.
В развернутой стадии заболевания
наиболее характерно преимущественное
поражение суставов запястья с быстрым
развитием деструктивных и фибринозных
явлений и значительным нарушением
функций. Пястно-фаланговые и проксимальные
межфаланговые суставы и суставы стоп
вовлекаются реже. Характерно раннее и
тяжелое поражение тазобедренных
суставов; ишемический некроз головки
бедренной кости встречается в 10 раз
чаще, чем при серопозитивном варианте
заболевания. Рано развиваются контрактуры
локтевых и коленных суставов в связи с
выраженными фиброзными изменениями в
них.
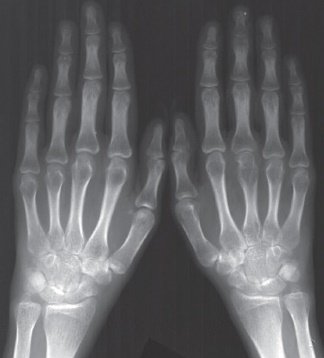
При рентгенологическом
исследовании сустава выявляется
несоответствие между тяжелым поражением
суставов запястья с образованием
анкилозов и мало выраженными изменениями
мелких суставов кисти.
Функциональные
нарушения опорно-двигательного аппарата:
ФН1–
незначительное ограничение движений
в суставах, ощущение небольшой скованности
по утрам; профессиональная пригодность
обычно сохранена;
ФН2–
ограничение движений в суставах,
затрудняется самообслуживание,
профессиональная пригодность обычно
потеряна;
ФН3–
тугоподвижность, либо полное отсутствие
движений в суставах, потеряна способность
самообслуживания, больной нуждается в
постоянном уходе.
Диагностические
критерии:
В настоящее время
рекомендуется пользоваться диагностическими
критериями, предложенными американской
ревматологической ассоциацией (АРА) в
1987 г.
Диагноз РА
выставляется при наличии 4-х из 7 указанных
критериев, причем критерии с 1 по 4 должны
присутствовать не менее 6 недель.
Информативность диагностических
критериев повышается при использовании
дополнительных тестов: исследование
синовиальной жидкости, морфологическое
исследование синовиальной оболочки.
В диагностическом
отношении наиболее важны следующие
симптомы: стойкий полиартрит с симметричным
поражением пястно-фаланговых, проксимальных
межфаланговых (особенно II и III пальцев)
и плюснефаланговых суставов, постепенное
прогрессирование суставного синдрома
с вовлечением новых суставов; костные
эрозии на рентгенограммах; стойкое
наличие РФ в крови; подкожные ревматоидные
узелки.
Критерии: | Определение |
Утренняя | Утренняя |
Артрит | Как |
Артрит | Припухание проксимальных |
Симметричный | Одновременное |
Ревматоидные | Подкожные |
Ревматоидный | Определение |
Рентгенологические | Типичные |
Лабораторные
данные:
1. OAK:
признаки умеренной нормохромной анемии
(уровеньHbв крови не ниже
90г/л), при высокой активности
и большой длительности заболевания
анемия более выражена (возможно снижение
до 35-40г/л). При длительном
течении РА возможна лейкопения.
Лейкоцитарная формула изменяется при
тяжелых формах РА с васкулитом,
перикардитом, легочным фиброзом,
ревматоидным нодулезом, при синдроме
Стилла у взрослых (при этих вариантах
наблюдается сдвиг влево), а также при
синдроме Фелти (лейкопения, нейтропения).
Наиболее важный и закономерно изменяющийся
показатель – повышение СОЭ.
2. При биохимические
исследовании выявляется диспротеинемия
– уменьшение уровня альбуминов и
увеличение глобулинов, прежде всего α1
и α2;, а также γ-глобулинов,
повышение содержания фибриногена,
серомукоида, гаптоглобина, сиаловых
кислот в зависимости от активности
процесса. Н.М. Фильчагин считает
характерным для РА снижение содержания
в крови гликозаминогликанбелковых
комплексов (тест с делагилом или
резорхином). Повышение С-реактивного
белка отличается в активной фазе болезни
у 77% больных. Он вырабатывается гепатоцитами
под влиянием ИЛ-6, синтез которого
индуцируется ИЛ-1, фактором некроза
опухолей.
3. ИИ крови: наличие
РФ, определяется с помощью реакции
Волера-Роуза, латекс-теста, дерматоловой
пробы. Реакция Волера-Роуза основана
на способности сыворотки больного РА
вызывать агглюцинацию сенсибилизированных
бараньих эритроцитов, считается
положительной с титра 1:32. Латекс-тест
и дерматоловая проба заключается в
способности РФ склеивать нагруженные
человеческим глобулином частицы латекса
и дерматола. Положительные, начиная с
титра 1:20. Исследовать РФ рекомендуется
параллельно в 2 реакциях; в раннем периоде
РА (до 6 месяцев) РФ не определяется.
Часто снижение количества Т-лимфоцитов,
Т-супрессорной функции, дисиммуноглобулинемия.
Характерно повышение уровня криоглобулинов,
криоглобулинемия обнаруживается у
30-50% больных, обычно при висцеропатиях,
синдроме Фэлти, васкулите. ЦИК
обнаруживаются в крови у 30-50% больных.
Обнаружение в крови антикератиновых
антител специфично для РА. LE-клетки
обнаруживаются в крови у 8-27% больных,
антинуклеарный фактор — у 3-14% больных,
антирибосомальные антитела — в 30%
случаев (Р.М Балабанова. 1997).
Источник
Ревматоидный артрит

Ревматоидный артрит – хроническое двустороннее постоянно прогрессирующее заболевание, приводящее к деструкции суставов и наличию внесуставных поражений.
Невозможность своевременно распознать ревматоидный артрит, приводит к тому, что данное заболевание прогрессирует, проводится неправильное лечение, тем самым, усугубляется его течение. Учитывая данные факты, врачи любых специализаций должны иметь настороженность в отношении РА, знать его ранние клинические проявления, способы диагностики и рекомендуемые схемы терапии.
Согласно Американской ревматологической ассоциации, ревматоидный артрит является центральной проблемой современности.
Распространенность заболевания, поражение людей любого возраста, пола и социального статуса, потеря работоспособности, тяжесть клинических проявлений, прогрессирование – все это выводит патологию на первые позиции в заинтересованности, как ревматологов, так и врачей других специальностей.
«
Ежегодно заболеваемость ревматоидным артритом составляет 0.02%, что является очень высоким показателем.
»
Диагностика ревматоидного артрита
Диагностика ревматоидного артрита затруднена, так как достоверно не известны все этиологические факторы, а также патогенез заболевания.
К тому же, на ранних стадиях болезнь может маскироваться под другие нозологические формы, что затрудняет диагностику.
Учитывая эти факторы, Американская ревматологическая ассоциация создала целую систему признаков, по которым можно распознать патологию.
Диагностика ревматоидного артрита:
- Один из самых характерных симптомов, скованность мелких суставов по утрам в течение одного часа;
- Артрит более чем трех суставов, причем с обязательным опуханием и наличием жидкости в суставной сумке;
- Поражение характерных для РА суставов, к ним относится 14 суставов, в том числе, плечевой и суставы пальцев рук;
- Обязательное двустороннее симметричное поражение;
- Наличие характерных ревматоидных узелков;
- Положительный ревматоидный фактор;
- Типичные рентгенологические изменения.
Для диагностики РА достаточно наличия не менее четырех факторов, причем наличие в анализе крови РФ не является достоверным, так как во многих случаях диагностируется серонегативная форма патологии.
«
В 20% случаев диагностируется серонегативный РА, но при этом полностью попадающий под диагностику заболевания согласно Американской ревматологической ассоциации.
»
Ревматоидный артрит: лечение
Современный золотой стандарт лечения ревматоидного артрита – медикаментозная терапия. Основой терапии является подбор НПВП и базисного лечения. Благодаря назначению нестероидных препаратов, достигается быстрый эффект, не развивается зависимость от препаратов. Именно из-за этих свойств лечение ревматоидного артрита начинается с НПВП.
Современные исследования показывают, что для эффективной работы НПВП необходим длительный и непрерывный прием препаратов. Ранее врачи назначали нестероидные средства кратковременными курсами, после которых развивалось резкое обострение. Монотерапия НПВП показана только в случае легкого течения, при всех остальных формах подбирается базисная терапия.
Ревматоидный артрит: лечение базисными средствами. Первым базисным препаратом являются препараты золота, а не иммунодепрессанты, на что следует обратить внимание. Терапия золотом дает положительный эффект примерно в 80% случаев.
В прошлые годы врачи широко назначали D-пенцилламин, однако по лечебному эффекту и количеству осложнений он намного хуже, чем препараты золота. Однако отказываться от данных препаратов специалисты не собираются, и в последние годы на рынок РА вышли другие лекарственные средства: сульфасалазин и салазопиридазин, которые дают хороший эффект и при этом не вызывают стойкой непереносимости.
Так любимые ревматологами прошлого хинолиновые препараты вообще малоэффективны, для достижения хотя бы какого-то эффекта необходимо длительное применение, а осложнений они дают необоснованно много. Современные специалисты вообще рекомендуют отказаться от назначения этих лекарственных средств.
Иммунодепрессанты следует назначать только при условии отсутствия положительного эффекта от вышеперечисленных препаратов. Более подробное изучение механизма действия этих препаратов показало, что иммунодепрессивный эффект оказывается гораздо более выраженным, чем противовоспалительный, которого во многих случаях вообще не наблюдается.
«
Ревматоидный артрит поражает людей любого возраста, в том числе и детей и подростков.
»
Как лечить артрит в домашних условиях?
РА является очень серьезным заболеванием, которое приводит к стойкой инвалидизации пациента.
Именно поэтому, интересуясь, как лечить ревматоидный артрит в домашних условиях, нужно четко понимать, что любые методики, описанные в интернете или рекомендованные доброжелательными соседками, вполне допустимы, но… в качестве дополнительного лечения. Только правильный подбор рациональной схемы лечения может затормозить развитие данной патологии.
Почему Вам стоит прийти именно к нам?
- Для успешного лечения ревматоидного артрита мы используем передовые разработки и новейшие методики, позволяющие быстро и эффективно добиться стойкой ремиссии;
- Мы берем пациентов с тяжелыми и стойкими формами РА, и составляем индивидуальную схему лечения, позволяющую поддерживать хорошее качество жизни;
- Подбирая лечение, мы стремимся не просто убрать воспаление и болевой синдром, но остановить разрушение хрящевой ткани.
Источник: https://www.dikul.org/bolezni/revmatoidnyj-artrit/
Ревматоидный артрит – лечение

Лечение ревматоидного артрита осуществляется трехэтапно: стационарно, амбулаторно и в санатории. Лечение ревматоидного артрита зависит от стадии, формы заболевания, степени активности воспаления и др. Словом, необходимо иметь в виду, что лечение ревматоидного артрита – длительный процесс.
При лечении ревматоидного артрита, госпитализации требуется в следующих случаях:
- для уточнения диагноза и определения программы лечения;
- ревматоидный артрит со средней и высокой степенью активности воспалительного процесса;
- ревматоидный артрит с системными проявлениями;
Лечение ревматоидного артрита: до установления диагноза
При подозрении на ревматоидный артрит до установления окончательного диагноза для облегчения состояния больного применяют противовоспалительные средства быстрого действия.
Преимущественно внутрь назначаются НПВС (нестероидные противовоспалительные средства), но могут использоваться и другие препараты облегчающие симптомы болезни.
Итак, при лечении ревматоидного артрита используются: ибупрофен (нурофен); диклофенак (вольтарен, верал); фенилбутазон (бутадион), аминофеназон (амидопирин), часто в комбинации; трибузон (бенетазон); индометацин (индобене, апо-индоменацин, индометацин-Ратиофарм); мефенамовая кислота, флуфенамовая кислота (опирин); азапропазон (проликсан); клофезон (перклюзон) – внутрь и ректально в форме свечей; анальгин – внутрь или внутримышечно. Показана также ацетилсалициловая кислота (аспирин).
При назначении НПВС внутрь, все эти препараты принимают после еды ввиду их негативного влияния на слизистую оболочку желудка.
Лечение ревматоидного артрита: базисная терапия
Средства, влияющие на основные механизмы развития ревматоидного артрита, называются базисными, т.е. основными. Их назначают только после установления достоверного диагноза «ревматоидный артрит». Их эффект проявляется, как правило, только через несколько месяцев после начала приема.
Терапию ревматоидного артрита базисными средствами начинают стационарно, затем продолжают амбулаторно. Лечение ревматоидного артрита осуществляется под тщательным врачебным контролем и постоянным лабораторным мониторингом.
Базисную терапию определяют в зависимости от формы ревматоидного артрита. В начале терапии базисные средства можно сочетать с НПВС, глюкокортекоидами. Базисные средства лечения ревматоидного артрита разделены на категории.
Препараты золота
Ауротиопрол (кризанол), санокризин применяют внутримышечно. Внутрь принимают ауранофин (ауропан). Если отмечается улучшение, прием продолжается длительно, практически постоянно. Препараты золота часто малоэффективны при серонегативном варианте ревматоидного артрита.
Иммунодепрессанты-цитостатики
Тормозят патологическую реакцию иммунитета, оказывают противовоспалительное действие. Могут применяться длительно. Внутрь назначают метотрексат (зексат, веро-метотрексат), азатиоприн (имуран), хлорамбуцил (хлорбутин, лейкеран). Циклофосфамид (циклофосфан, ледоксина, цитоксан) применяют внутримышечно, проспидин – внутривенно или внутримышечно.
К этой группе можно отнести и циклоспорин (консупрен, имуспорин, циклопрен) – иммунодепрессант, подавляющий нежелательную реакцию иммунной системы. Назначают при тяжелом течении ревматоидного артрита в случае неэффективности других базисных средств. Применяют внутрь, внутривенно.
D-пеницилламин
В ряде случаев показан пеницилламин (купренил, троловол), который принимают внутрь после еды. Пеницилламин – эффективный препарат, но плохо переносится при серонегативном ревматоидном артрите.
4-Аминохинолиновые соединения
Аминохинолиновые соединения считаются базисными средствами с невысокой эффективностью. Их нужно принимать 6-12 месяцев, иногда дольше.
Терапевтический эффект проявляется к 3-6 месяцу, максимальный – через 6-12 месяцев непрерывного приема. Многие ревматологи отдают предпочтение эти средствам в качестве базисного лечения ревматоидного артрита.
И лишь при отсутствии эффекта от их применения в течение 6 месяцев, назначают препараты золота или пеницилламин.
Внутрь применяют хлорохин (делагил, хингамин); гидроксихлорохин (плаквенил).
Сульфаниламидные препараты
Их назначают обычно в случае неэффективности / непереносимости препаратов золота, пеницилламина или цитостатиков. Внутрь назначают сульфасалазин, месалазин (салазопиридазин).
Моноклональные антитела
Моноклональные антитела к цитокинам и антигенам различных лимфоцитов снижают активность ревматоидного артрита посредством уменьшения числа объектов воздействия. Назначаются наиболее тяжелой категории пациентов, курсами.
Лечение ревматоидного артрита: коррекция неспецифического иммунитета
Назначают иммуностимулирующие и иммуномодулирующие средства: тималин, глутамил-триптофан (тимоген) – внутримышечно; подкожно – миелопид, тимоптин, Т-активин. Внутрь также может назначаться левамизол (декарис).
Однако это средство необходимо применять с осторожностью: во время лечения левамизолом нельзя назначать большие дозы глюкокортикоидов пли цитостатиков, а также одновременно использовать несколько противоревматических препаратов.
Внутримышечно вводят иммуноглобулин; внутривенно – плацентарный гамма-глобулин. Применяют также препараты гамма-интерферона – гаммаферон (ингарон).
В рамках базисной терапии могут также использоваться разнообразные средства и методы иммунной коррекции: введение антилимфоцитарного глобулина, дренаж грудного лимфатического протока, лимфоцитоферез, лучевое воздействие на лимфоидную ткань; гемосорбция, плазмаферез, каскадная плазмофильтрация, внутрисосудистое лазерное облучение крови или гипербарическая оксигенация и др.
Лечение ревматоидного артрита: внутрисуставное введение лекарств
Внутрисуставное введение лекарственных препаратов показано при ревматоидном артрите в особо активной форме в одном или нескольких суставах, при отсутствии улучшения при консервативном лечении, развитии тугоподвижности в пораженном суставе и пр.
Противопоказания к внутрисуставному введению: инфекция в суставе или окружающих тканях, выраженная деформация сустава; поражение тазобедренных суставов; отсутствие эффекта от введения.
Для внутрисуставного введения используются ряд препаратов разных групп (часто комплексно): гидрокортизон (гидрокортизона ацетат, кортеф), триамцинолон (трикорт, кеналог), дексаметазон (дексон), метилпреднизолон (депо-медрол, метипред), бетаметазон (дипрофос, флостерон), циклофосфамид (цитоксан), тримекаин или прокаин (новокаин), апротинин (трасилол, контрикал), орготеин (пероксинорм), супероксиддисмутаза (эрисод), диметилсульфоксид (димексид), соматостатин (модустатин).
Местное лечение ревматоидного артрита
С целью местного лечения ревматоидного артрита применяют аппликации мазей на основе НПВС (например, индометациновая мазь или гель) на пораженные суставы.
Показан также диметилсульфоксид (димексид), который может назначаться на длительное время.
Льняную салфетку смачивают в растворе димексида, слегка отжимают, накладывают на пораженный сустав, прикрывают целлофановой пленкой и не очень туго бинтуют.
Вначале продолжительность аппликации составляет 10-15 мин, при отсутствии побочных эффектов ее можно постепенно увеличить до 60 мин. Для усиления эффекта аппликаций добавляют анальгин, гепарин (алиприл, гепароид), гидрокортизон.
Лечение ревматоидного артрита: другие методы
Лечение ревматоидного артрита также может включать физиотерапию, ЛФК, массаж, криотерапию, иглотерапию, аппликации бишофита. При болевом синдроме показана чрескожная электроанальгезия. В отдельных случаях назначается хирургическое лечение.
Источник: https://zdravoe.com/223/p3878/index.html
Источник