Можно ли приседания при артрите коленного сустава

“Красота требует жертв” – именно так думают люди, которые хотят постоянно выглядеть красиво, вопреки всему. Мы категорически против такого подхода, так как нельзя жертвовать своим здоровьем вопреки внешней красоте. Особенно, это касается людей, у которых есть определенные патологии и проблемы по здоровью.
Одним из часто задаваемых вопросов от новичков в спортивном зале является – “можно ли приседать при артрозе коленных суставов?”
При наличии патологий нужно обращаться не к тренеру, а спортивному врачу.
Чтобы полностью с ним разобраться, нужно сперва понять, что это за болезнь такая. И, самое главное, что будет, если тренироваться с больными коленями. Забегая наперед и отвечая для нетерпеливых – ничего хорошего не будет.
Приседания при артрозе коленного сустава могут привести к очень серьезным последствиям. Но, нужно понимать, в какой стадии находится заболевание, а также максимально собрать информацию о человеке. Только на основе всех данных можно принимать решение – можно ли делать приседания при артрозе коленей или лучше воздержаться.
Физические нагрузки – лучшая профилактика артроза.
Зачастую многие новички попадают к гражданским специалистам, которые полностью исключают любые нагрузки в целом, прописывают чуть ли не постельный режим. Запрещаются не только приседания с артрозом, но и вообще любая физическая деятельность. Это не правильный подход.
Составлять программу тренировок и вообще рекомендовать какие-то физические нагрузки должен исключительно спортивный врач. Может быть причиной артроза стал избыточный вес, отсутствие физической активности и т.д.
Можно ли приседать?
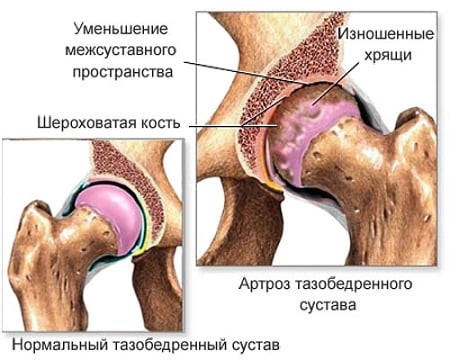
Артроз представляет собой износ сустава в структуре хряща. Эти изменения происходят по целому ряду причин:
- отсутствие физических нагрузок;
- избыточный вес;
- неправильное питание;
- дефицит витаминов и минералов.

Еще одна причина – не правильная методика тренировок. Например, если человек с большим весом начинает бегать или прыгать, то это ускоряет проявление артроза.
А если к этому добавить хаотичный рацион, то поприветствовать артроз можно в максимально краткие сроки. Как следствие – потеря гибкости и подвижности, дискомфорт и болевые ощущения.
По статистике от артроза больше страдают женщины, чем мужчины.
Таким образом, артроз – это механическое повреждение сустава, вызванное изменением структуры ткани хряща за счет стирания и снижения синовиальной жидкости, которая выступает в качестве смазки. Как правило, к износу приводит постоянное монотонное движение с высокой нагрузкой.
В группу риска в основном попадают люди в возрасте от 45 лет.
Отдельное внимание стоит уделить рациону, в частности поступлению и синтезу коллагена. Данный белок составляет основу соединительной ткани. Поэтому рацион – один из важнейших факторов.
Также стоит обратить внимание и на курение. Эта пагубная привычка уменьшает кровообращение, затрудняет поступление питательных веществ за счет окислительных процессов. Поэтому, тренировки и курение – несовместимые вещи, не только по этой причине.
Артроз коленного сустава: симптомы и ограничения
Артроз может развиваться на протяжении долгого времени. В частности, на первой стадии многие люди его вообще не замечают, списывая на растяжение или перенапряжение.
Поэтому, отвечая на вопрос – “можно ли делать приседания при артрозе коленного сустава 1 степени?” Ответ будет неоднозначным, так как будет зависеть от того, насколько ваши мышцы ног и таза готовы к такому комплексному упражнению. А также будет зависеть от вида приседания – со штангой, с эластичной лентой или только с собственным весом.
Некоторые спортсмены страдают артрозом, но ведя активный образ жизни, они его не чувствуют, так как он не проявляет себя. Сначала появится дискомфорт, а потом уже болевые ощущения. Делать приседание станет очень неприятно. Одним из самых распространенных симптомов – болевые ощущения.
Тут есть один очень интересный нюанс. Мышцы выполняют функцию компенсаторов при начальной стадии артроза и в процессе тренировок “держат” колено. Если перестать тренироваться, то в течение 3-6 месяцев окончательно пропадет мышечный тонус.
Мышцы перестают выполнять функцию компенсаторов и нагрузка ложится на сустав. Поэтому, многие активно тренирующиеся попросту не чувствуют симптомов и признаков этого заболевания.
Лечение артроза восстановительной гимнастикой заключается в укреплении и создании мышечного корсета, который будет принимать на себя основную нагрузку, вместо сустава.
Образование выпуклостей сверху коленных чашечек, их набухание – яркие вестники артроза. Отличительный симптом – увеличение жидкости в суставе, что приводит к уменьшению гибкости и затрудняет выполнение растягивающих движений.
Это достаточно легко проверить – попробуйте прикоснуться пяткой к ягодице. О проблеме с суставами может свидетельствовать спад силовых показателей в упражнениях. Это говорит о о первых признаках изношенности суставов.
Артроз коленного сустава накладывает следующие ограничения на тренировки:
- Коленям требуется покой, поэтому исключается любая вертикальная нагрузка на сустав;
- Не выполнять упражнения, которые вызывают болевые ощущения;
- Желательно тренироваться на стадии ремиссии.
Артроз коленного сустава: как правильно тренироваться?
Самое важное правило, а в случае проблем с опорно-двигательным аппаратом – основное – не навредить себе! Поэтому, первый шаг в построении грамотной и эффективной тренировки заключается в обращении к компетентному специалисту.
Только спортивный врач может грамотно составить программу тренировок, которая будет помогать в лечении заболевания, а не вредить. Грамотный специалист сделает необходимые снимки, оценит состояние больного и уже исходя из этих данных, будет принимать решение о создании индивидуальной тренировочной стратегии.
Консультация у специалиста – обязательный шаг. Помните, что неконтролируемые тренировки при артрозе только ухудшат состояние и обратного пути уже не будет!
Грамотная физическая нагрузка – лучшая профилактика артроза. При самом заболевании рекомендуется умеренная нагрузка, которая может обернуться пользой. Но, тут необходимо правильно строить тренировки.
Вот несколько полезных рекомендаций:
- Укрепляйте мышцы в проблемных местах. В случае с коленями, нужно наращивать квадрицепсы, выполняя упражнения, которые не запрещены.
- Не выполняйте упражнения, которые вызывают боль и дискомфорт.
- Используйте минимальный вес.
- Тренируйте ноги не чаще одного раза в 7-10 дней.
- Не тренируйтесь до полного мышечного отказа.
- Для аэробной нагрузки лучше использовать эллипсоид или степпер, также подойдет ходьба.
Важно подкорректировать питание, добавить в рацион в обязательном порядке хондроитин и глюкозамин, а также полиненасыщенные жирные кислоты Омега 3. Не лишним будет оливковое и льняное масло.
Категорически запрещено с артрозом 2 и более стадии делать:
- Приседания со штангой за спиной/перед собой;
- Болгарские приседания;
- Выпады;
- Гак-приседания;
- Жим-ногами.
Поэтому в качестве замены приседаний при артрите и артрозе коленного сустава можно использовать следующие упражнения:
- Отведение ноги в кроссовере;
- Румынская тяга;
- Разведение/сведение ног;
- Ягодичный мостик;
- Статические упражнения.
Естественно, набор упражнений для каждого будет индивидуален и составлен исходя из стадии артроза, физического состояния и других данных пациента. И помните, занятие самодеятельностью только усугубит ситуацию, а не даст желаемый результат!
Источник
Как лечить болезнь Шляттера коленного сустава у подростков, детей и взрослых

Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
Болезнь Шляттера – патология, поражающая верхнюю часть большеберцовой кости, примерно на 2 см ниже надколенника. Эта кость составляет основу голени. В ее верхнем отделе расположена бугристость, в области которой имеется зона роста большеберцовой кости. Болезнь Шляттера является остеохондропатией, она сопровождается изменениями в строении костной и хрящевой ткани.
Содержание:
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Причины болезни Шляттера
- Патогенез заболевания
- Болезнь Шляттера у подростков: причины, симптоматика, фото
- Диагностика болезни Шляттера коленного сустава
- Лечение болезни Шляттера консервативными методами
- Лечение физиотерапевтическими методами
- Особенности лечения оперативными методами
- Возможные осложнения
- Профилактика патологии
- Прогноз болезни
- Как выбрать наколенник при болезни Шляттера?
- Какой код у болезни Осгуда-Шляттера по МКБ-10?
- Берут ли в армию с болезнью Шляттера
Чаще всего заболевание возникает у подростков, занимающихся спортом. Оно характеризуется болью, воспалением и припухлостью ниже колена. Болезнь Осгуда-Шляттера не является тяжелым нарушением и хорошо поддается лечению. Лишь иногда она приводит к кальцификации и избыточному окостенению очага воспаления.
Причины болезни Шляттера
Болезнь Осгуда-Шляттера является одной из распространенных причин боли в колене у активных подростков, много занимающихся спортом. Чаще всего она встречается у мальчиков. Наиболее опасные в этом отношении виды спорта связаны с бегом или прыжками. При этом задействована четырехглавая мышца бедра, которая энергично сокращается.
Реже патология появляется без видимой причины у детей, не занимающихся спортом.
Некоторые ученые считают, что эта болезнь имеет генетические предпосылки. Установлено, что наследование может осуществляться по аутосомно-доминантному типу с неполной пенетрантностью. Это значит, что предрасположенность к ней может передаваться от родителей к детям. Однако эта закономерность выявляется не всегда. Механическую травму при этом считают пусковым фактором болезни.
Патогенез заболевания
Четырехглавая мышца предназначена для разгибания ноги в колене. Она расположена на бедре, своей нижней частью прикреплена к коленной чашечке (надколеннику), который в свою очередь связан с верхним отделом большеберцовой кости, где у подростков еще не закрылась зона окостенения. Чрезмерно сильное сокращение плохо растянутой четырехглавой мышцы бедра ведет к избыточной нагрузке на связки надколенника.
Большеберцовая кость у подростков сформирована не до конца и продолжает расти. Она недостаточно сильна для таких нагрузок. Поэтому в месте прикрепления к ней связок возникает воспаление и болезненность. В результате нарушения кровообращения появляются мелкие кровоизлияния. В более тяжелых случаях возникает отрыв верхнего эпифиза и асептический (безмикробный) некроз костно-хрящевых участков. Может произойти отслойка надкостницы.
Заболевание характеризуется сменой периодов отмирания небольших участков ткани и их восстановления. Зона некроза замещается плотной соединительной тканью. Постепенно на месте длительной травмы образуется разрастание — костная мозоль. Ее величина зависит от интенсивности и длительности повреждающего действия. В подколенной области определяется утолщенная бугристость – шишка. Ее можно обнаружить при прощупывании голени, а при большом размере – во время осмотра.
Болезнь Шляттера у подростков: причины, симптоматика, фото
Заболевание встречается у мальчиков возрасте 12 – 15 лет, реже у девочек 8 – 12 лет. Половые различия в распространенности болезни связаны с тем, что активные виды спорта обычно предпочитают мальчики. Если такие занятия посещает девочка, вероятность развития патологии у нее не меньше.
Опасные виды спорта, которые могут привести к травмам мышц бедра и повреждению верхнего эпифиза большеберцовой кости:
- футбол;
- гимнастика и акробатика;
- волейбол;
- баскетбол;
- фехтование;
- лыжный спорт;
- большой теннис;
- велосипедный спорт;
- бокс и борьба;
- бальные танцы и балет.
Вначале заболевание не сопровождается никакими жалобами. Вовремя нераспознанная патология быстро приобретает хронический характер. Через некоторое время появляется основной симптом – боль чуть ниже коленной чашечки. Интенсивность неприятных ощущений со временем меняется. Как правило, она усиливается во время нагрузки и сразу после нее. Особенно сильная боль появляется при прыжках, ходьбе по лестнице и приседаниях, в покое же стихает. Она не распространяется в другие отделы конечности. Этот признак сохраняется в течение нескольких месяцев. Иногда он проходит только после завершения роста ребенка. Это значит, что некоторых детей боль в ноге беспокоит в течение 2 – 3 лет.
Отличие заболевания в детском возрасте – достаточно длительное бессимптомное течение. Насторожить родителей должна боль под коленом, то появляющаяся, то исчезающая.
Болезнь может появиться и у взрослых. В этом случае она нередко вызывает нарушение подвижности коленного сустава и развитие артроза.
В области под коленной чашечкой заметен отек тканей. При надавливании здесь определяется локальная болезненность. Во время обострения повышается местная кожная температура. В далеко зашедших случаях становится видно костное разрастание на передней поверхности ноги под коленом.
Заболевание затрагивает эпифиз, расположенный на голени и под коленной чашечкой. При неосложненном течении на движения в коленном суставе оно не влияет, так что объем движений в нем сохранен. Симптомы чаще возникают с одной стороны, но в трети случаев поражают оба колена.
Диагностика болезни Шляттера коленного сустава
Распознавание заболевания основано на тщательном физикальном (внешнем) обследовании пациента и истории развития патологии. Если диагноз ясен после осмотра и расспроса пациента, дополнительное обследование может не проводиться. Однако врачи обычно назначают рентгенографию коленного сустава в двух проекциях, чтобы исключить более серьезные причины боли в колене.
На рентгеновских снимках видно повреждение надкостницы и эпифиза большеберцовой кости. В тяжелых случаях он фрагментирован. Имеется характерный рентгенологический признак в виде «хоботка». В дальнейшем на месте травмы возникает бугристость – костная мозоль.
Термография – метод определения локальной температуры. При обострении болезни на термограмме виден локализованный очаг повышения температуры, вызванный усилением кровотока в зоне воспаления, в фазе ремиссии он отсутствует.
При подготовке к оперативному лечению больному может быть проведена компьютерная томография коленного сустава и прилегающих областей, помогающая уточнить размер и расположение патологической бугристости.
Чтобы исключить другие травмы коленного сустава, в сомнительных случаях выполняется осмотр суставной полости с помощью гибкого оптического прибора – артроскопия. Эндоскопическое оперативное лечение используется при внутрисуставных повреждениях колена, при болезни Осгуда оно не применяется.
Данные о сопутствующих повреждениях колена можно получить и с помощью ультразвукового исследования. Его преимуществом являются неинвазивность, безболезненность и быстрота выполнения.
Для выявления очага патологии в сомнительных случаях применяется радиоизотопное сканирование. Оно позволяет визуализировать участок воспаления в костной ткани.
Сильная боль в колене, сохраняющаяся в покое, по ночам или сопровождающаяся болезненностью костей в других областях тела, лихорадкой, поражением других органов требует дифференциальной диагностики со следующими состояниями:
- инфекционный или ювенильный ревматоидный артрит;
- остеомиелит;
- туберкулез или опухоль костей;
- болезнь Пертеса;
- перелом надколенника и другие травмы колена;
- бурсит, синовит, миозит.
Лечение болезни Шляттера консервативными методами
Боль обычно проходит в течение нескольких месяцев без какого-либо лечения. При обострении болезни необходимо принимать болеутоляющие и противовоспалительные средства, такие как парацетамол или ибупрофен. Введение глюкокортикоидов в коленный сустав не рекомендуется.
Для стимуляции обменных процессов в костной ткани назначаются препараты кальция, витамины D, E и группы В.
При острой боли, возникшей после тренировки, следует на несколько минут приложить пакет со льдом ниже колена. Это поможет быстро избавиться от неприятных ощущений.
Для защиты коленной чашечки во время занятий футболом и другими травмоопасными видами спорта необходимо носить наколенники.
В домашних условиях врачи рекомендуют использовать холодные компрессы, ограничить физическую нагрузку на пораженную ногу, ежедневно делать упражнения, повышающие эластичность мышц бедра и связок надколенника. Показан массаж с противовоспалительными и улучшающими кровоснабжение средствами, например, с троксерутиновой мазью.
Лечение физиотерапевтическими методами
Для повышения эластичности мышц бедра, уменьшения воспаления, профилактики образования костной мозоли используются физиотерапевтические методы:
- Электрофорез с обезболивающими веществами (прокаин), метаболическими средствами (никотиновая кислота, соли кальция), гиалуронидазой, кокарбоксилазой.
- В легких случаях используется магнитная терапия. Можно применять домашние аппараты для физиолечения, действие которых основано на свойствах магнитного поля.
- Терапия волнами ультравысокой частоты (УВЧ).
- Прогревание колена с помощью инфракрасных лучей, озокерита, парафиновых компрессов, лечебных грязей, теплых ванн с морской солью или минеральной водой.
Курсы физиотерапии должны проводиться регулярно в течение длительного времени – до полугода. Под действием этих методов улучшается кровообращение в пострадавшей области, снимается отек и воспаление, ускоряется нормальная регенерация кости, предупреждается рост костной мозоли и развитие артроза.
Особенности лечения оперативными методами
Операция у подростков обычно не проводится. Она выполняется в более позднем возрасте при сохраняющейся боли в колене. Причина этого состояния – сформировавшаяся костная мозоль, которая постоянно травмирует надколенник. Операция заключается во вскрытии надкостницы и удалении лишней костной ткани. Такое вмешательство очень эффективно и практически не вызывает осложнений.
Рекомендуемые меры для успешного восстановления после операции:
- в течение месяца использовать наколенник или повязку на сустав;
- для восстановления костной ткани показаны сеансы электрофореза с солями кальция;
- прием лекарств на основе кальция внутрь в течение 4 месяцев;
- ограничение нагрузки на сустав в течение полугода.
Возможные осложнения
При своевременной диагностике и защите коленного сустава болезнь не приводит к тяжелым последствиям. Однако предсказать исход заболевания заранее невозможно, поэтому важна его профилактика.
Длительная травматизация бугристости большеберцовой кости может привести к смещению надколенника вверх, что ограничивает работу коленного сустава и приводит к появлению болей.
В редких случаях сустав начинает неправильно формироваться, возможна его деформация, развитие артроза. Артроз – дегенерация суставного хряща. Она ведет к невозможности сгибать колено, болям при ходьбе и другой физической нагрузке и ухудшает качество жизни пациента.
Профилактика патологии
Предотвратить развитие болезни Шляттера можно. Если ребенок занимается спортом, связанным с повышенной нагрузкой на бедро, ему необходимо тщательно разминаться перед тренировкой, выполнять упражнения на растяжку. Следует проконтролировать, достаточно ли внимания тренеры уделяют физической подготовке к занятию.
Во время занятий травмоопасными видами спорта для профилактики болезни Шляттера следует использовать наколенники.
Прогноз болезни
Спорт или физическая активность не приводят к необратимому повреждению кости или нарушению ее роста, но усиливают боль. Если эти ощущения мешают полноценным занятиям, необходимо решить вопрос об отказе от тренировок или уменьшении их интенсивности, продолжительности и частоты. Особенно это касается бега и прыжков.
Боль может сохраняться от нескольких месяцев до нескольких лет. Даже после завершения роста она может беспокоить человека, например, в положении стоя на коленях. Взрослым с болезнью Шляттера нужно избегать работы, связанной с длительной ходьбой.
В очень редких случаях, если боли сохраняются, применяется хирургическое лечение. У большинства больных результаты такого вмешательства очень хорошие.
Как выбрать наколенник при болезни Шляттера?
Наколенник – приспособление, стабилизирующее коленный сустав. Оно защищает спортсмена от повреждений коленного сустава и окружающих тканей.
Чтобы предупредить развитие патологии, следует выбирать мягкий наколенник. Он обеспечивает легкую фиксацию, предупреждает смещение коленной чашечки, распределяет нагрузку более равномерно, что позволяет избежать микротравм большеберцовой кости. Такие наколенники нередко оказывают массажирующее действие, разогревая ткани и повышая их эластичность.
В послеоперационном периоде можно использовать полужесткий наколенник. Он крепится к ноге с помощью ремней или липучек и обеспечивает хорошую поддержку сустава. Жесткие наколенники для профилактики и лечения болезни Шляттера обычно не рекомендуют.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
При выборе изделия нужно обратить внимание на материал, из которого оно изготовлено. Лучше всего приобрести наколенник из лайкры или спандекса. Эти материалы не только хорошо облегают колено и поддерживают сустав, но и пропускают воздух, не допуская чрезмерного увлажнения кожи. Отличный выбор – изделие из нейлона. Нейлоновые наколенники стоят дороже других, но и прослужат они значительно дольше.
Недостатком хлопкового наколенника является его низкая прочность. Изделия из неопрена плохо пропускают влагу и воздух, в связи с чем их длительное использование не рекомендуется. Эти модели предназначены для плавания.
Если ребенок занимается гимнастикой, акробатикой, танцами, ему подойдут спортивные модели с толстыми подушечками. Для волейбольных тренировок лучше выбрать наколенник с гелевыми вставками. Эти изделия со временем принимают индивидуальную форму, они очень удобны и отлично защищают сустав. Для занятий футболом лучше использовать прочные наколенники с прошитыми подушечками.
Универсальные наколенники характеризуются небольшой толщиной, их можно использовать при занятиях любым видом спорта.
При подборе изделия для ребенка необходимо учитывать его размер. Помочь в этом может спортивный врач или ортопед, а также консультант в магазине медицинской техники или спортивных товаров. Размер определяется по окружности коленного сустава. Могут понадобиться обхваты бедра и голени.
Перед покупкой наколенник нужно примерить. Лучше приобрести изделие чуть-чуть больше, чем нужно, и отрегулировать его размер с помощью липучек. Это облегчит использование изделия при воспалении или травме сустава. Наколенник не должен стягивать конечность и мешать движениям, он должен быть легким и удобным.
Не следует использовать эти приспособления при воспалении вен конечности, дерматитах и других кожных заболеваниях в области колена, остром артрите, индивидуальной непереносимости использованного материала.
Какой код у болезни Осгуда-Шляттера по МКБ-10?
Болезнь Осгуда-Шляттера является остеохондропатией. По международной классификации болезней 10 пересмотра ей соответствует код М92.5 – юношеский остеохондроз берцовых костей. Отличия в терминологии объясняются традиционно разной классификацией поражения костей и суставов в отечественной и зарубежной медицинской практике.
Ранее остеохондрозом называли большую группу поражений костей и суставов. Позднее из нее выделили остеохондропатии – процессы, сопровождающиеся первичным повреждением и асептическим некрозом костной ткани. Термин «остеохондроз» стал использоваться для обозначения патологии, первично поражающей хрящ и приводящей к его истончению.
Поэтому болезнь Шляттера отнесена к остеохондропатиям. Однако в последней МКБ это не учтено, и заболевание имеет название «остеохондроз».
Берут ли в армию с болезнью Шляттера
Болезнь Осгуд-Шляттера может быть основанием для освобождения от срочной службы, только если она сопровождается функциональным нарушением коленного сустава. Проще говоря, если заболевание было диагностировано в подростковом возрасте, но колено в полной мере сгибается и разгибается, молодого человека с большой вероятностью призовут на службу.
Если же имеется ограничение подвижности в суставе, постоянная боль, невозможность нормально бегать, прыгать, приседать, то по результату заключения ортопеда юноша от призыва освобождается.
Если имеется болезнь Шляттера, а рост большеберцовой кости еще не завершился (это определяют по рентгеновским снимкам), обычно предоставляется отсрочка от призыва на полгода с повторным переосвидетельствованием.
В целом можно сказать, что если болезнь не нарушает активность человека, она не служит основанием для отсрочки. Степень функциональных нарушений определяет ортопед, который дает соответствующее заключение для призывной комиссии.
Болезнь Осгуда-Шляттера – заболевание, поражающее верхнюю часть большеберцовой кости голени в области прикрепления к ней связки надколенника. Ее причиной служит постоянная перегрузка коленного сустава при занятиях спортом, преимущественно у подростков. Заболевание может не сопровождаться жалобами или проявляться болью, припухлостью, воспалением тканей под коленной чашечкой. В дальнейшем на месте травмы образуется костная мозоль, которая может нарушать функции сустава.
Лечение заключается в ограничении нагрузки, использовании надколенников, холода, противовоспалительных препаратов и физиолечения. В тяжелых случаях проводится операция по удалению костного нароста. Важную роль в профилактике имеет подготовка к занятиям спортом, включающая растяжку мышц бедра.
Болезнь Шляттера служит основанием для отсрочки или освобождения от призыва в том случае. Если она сопровождается жалобами и объективно ухудшает подвижность коленного сустава. Степень функциональных нарушений определяет врач-ортопед.
Источник