Национальное руководство лечение ревматоидного артрита
Ревматоидный артрит – системная хроническая форма воспаления суставов, при которой иммунитет разрушает не только синовиальную оболочку, но и другие соединительные ткани (включая внутренние органы). У женщин встречается в 3 раза чаще, а также поражает до 5% населения после 60 лет.
Лечение болезни сложное и практически всегда пожизненное, а схему терапии любой врач подбирает, опираясь на общепринятые медиками клинические рекомендации.

Национальное руководство: диагностические рекомендации при ревматоидном артрите
Для начала кратко расскажем о том, как проводится стандартная диагностика ревматоидного артрита и какие дополнительные методы обследования помогают поставить точный диагноз.
Лабораторные анализы
Ревматолог при подозрении на РА назначает исследования:
- крови и мочи (общеклинический);
- кала на скрытую кровь;
- на активность печеночных ферментов (АЛТ и АСТ);
- на наличие С-реактивного белка (сокр. С-РБ) и ревматоидного фактора (сокр. РФ);
- на уровень АЦЦП;
- биохимический анализ крови (определение общего белка, мочевины, триглицеридов, холестерина, билирубина, креатинина, глюкозы);
- микрореакция крови (реакция преципитации) для выявления сифилиса.
Если пациент обращается впервые, то также проводят обследование на наличие половых инфекций методом иммуноферментного анализа (ИФА) – хламидиоз, трихомониаз, гонорею. Лечат выявленное ЗППП до назначения терапии артрита.
Дополнительно и при пребывании в стационаре берут анализы на гепатит, ВИЧ-инфекцию, суточную протеинурию и биопсию на нарушение белкового обмена (амилоидоз).
Аппаратные исследования
Из инструментальных методов в диагностике и мониторинге течения РА используют:
- рентгенографию кистей каждый год, суставов таза и других сочленений по показаниям;
- ФГДС (фиброгастродуоденоскопия) – обследование слизистой кишечника и желудка;
- УЗИ почек и органов брюшной полости;
- флюорографию грудной клетки;
- ЭКГ.
Дополнительно могут назначить прохождение ЭХО-КГ, компьютерной томографии грудной области.

Диагностические критерии Американской лиги ревматологов
Они общеприняты и используются медиками всех стран:
- поражение трех и более сочленений;
- скованность по утрам;
- симметричное воспаление суставов;
- поражение кистей рук;
- повышенное содержание РФ в крови;
- наличие подкожных ревматоидных узелков;
- изменения на рентгеновском снимке – остеопороз костей вблизи суставов, наличие кист, эрозий.
Для постановки диагноза должно быть обнаружено хотя бы 4 из 7 перечисленных критериев.
Внесуставные проявления
Обратить внимание необходимо и на изменения вне суставов, которые нередко сигнализируют об активном развитии ревматоидного артрита:
- Недомогание, утомляемость, снижение веса, субфебрильная температура (могут иметь место уже на ранних стадиях).
- Со стороны сердца и сосудов: васкулит, атеросклероз, перикардит, гранулематоз клапанов.
- Подкожные узелки, незначительное омертвение ткани вблизи ногтевого ложа, утолщение кожного покрова.
- Со стороны глаз: склерит, язвенная кератопатия, кератоконъюнктивит, склеромаляция.
- Поражение нервной ткани: миелит шейной области, нейропатии, мононеврит.
- Нефрит, амилоидоз, васкулит почек.
- Малокровие, нейтропения, тромбоцитоз.
При тяжелых инфекционных заболеваниях и поражениях сердца прогноз ревматоидного артрита значительно усугубляется.
Ребята! Мы запустили авторское сообщество на тему здоровья, фитнеса и долголетия.
Давай вместе построим экосистему, которая заставит нас развиваться, несмотря ни на что!
Вступай, если тебе не безразлично твое здоровье!
Клинические рекомендации по ревматоидному артриту
Ревматоидный артрит неизлечим. Поэтому основная задача лечения – добиться полной ремиссии или хотя бы снизить частоту рецидивов.
Общая тактика медикаментозного лечения
Схема терапии РА препаратами основывается на нескольких правилах. Во-первых, чем раньше начнется применение базисных средств (БПВП), тем успешнее будет лечение.
Обязательны к учету факторы неблагоприятного развития болезни – повышение скорости оседания эритроцитов и С-реактивного белка, высокие значения РФ, быстрое разрушение суставов. В таких ситуациях лекарством выбора является цитостатик Метотрексат. Его начинают принимать с 7,5 мг в неделю, в течение 3 месяцев увеличивая дозировку до 25 мг/нед.
Важно! Активность лечения базисными препаратами должна быть особенно высокой, если между первыми симптомами и началом терапии прошло более полугода.
И наконец, эффективность терапевтическим мер оценивается путем систематических лабораторных и аппаратных исследований. Лечение пациента с РА должно быть максимально индивидуальным, при необходимости привлекаются специалисты других профилей.
Немедикаментозная терапия
Кроме лекарственных препаратов большое значение имеют вспомогательные методы лечения. В первую очередь это физиотерапия:
- лазерное воздействие;
- тепловые процедуры (аппликации с глиной, парафином, озокеритом, прогревание солью, специальными аппаратами);
- криотерапия для облегчения боли;
- электрофорез с медикаментозными средствами;
- ультразвук.
В стадии ремиссии показана лечебная гимнастика и прохождение курса санаторно-курортного лечения. Также в лечении РА используются ортопедические устройства, которые помогают минимизировать деформацию суставов. Это может быть специальная обувь, корсет для шейного отдела, шины для пальцев и запястья, стельки.
Необходимо поддерживать в норме массу тела, соблюдать диету. В меню должно входить достаточно свежих овощей и фруктов, а также продукты, содержащие много полиненасыщенных жирных кислот (льняное, кукурузное и соевое масло, рыбий жир).
Запомните! Правильное питание не только помогает снизить активность воспаления, но и уменьшает риск осложнений со стороны сердечно-сосудистой системы.
Важно избегать стресса, отказаться от вредных привычек и уделять внимание профилактике инфекционных заболеваний.
Основные рекомендации по лечению ревматоидного артрита препаратами
Медикаментозное лечение РА включает разные группы препаратов:
- нестероидные противовоспалительные средства (сокр. НПВС, или НПВП);
- базисную терапию (БПВП);
- глюкокортикостероиды (ГКС);
- биологические препараты;
- дополнительно витамины и другие добавки по усмотрению лечащего врача.
НПВС
Назначение нестероидных противовоспалительных средств – уменьшить боль, активность воспаления, отечность. Примеры лекарств – Диклофенак, Мовалис, Ибупрофен, Нимесил, Индометацин, Пироксикам, Мелоксикам.
Внимание! НПВС – симптоматические препараты, они никак не воздействуют на первопричину ревматоидного артрита и не останавливают процесс деструкции суставов.
В соответствии с национальным руководством использование этих средств проводится по правилам:
- Подбирать то или иное НПВС следует индивидуально, с учетом всех особенностей пациента (стадии РА, активности развития, противопоказаний, попутных заболеваний, возможностей бюджета больного и т. д.). Выбор препарата осуществляют в течение 2 недель.
- Терапия НПВС должна сочетаться с активным лечением базисными средствами.
- Нельзя назначать одновременно два и более нестероидных противовоспалительных лекарства.
- Если у пациента в анамнезе есть поражения слизистой ЖКТ (язва, эрозии), то для защиты желудка и кишечника дополнительно применяют ингибиторы протонной помпы, например, Омепразол.
Селективные блокаторы ЦОГ-2 дают значительно меньше осложнений на ЖКТ в отличие от неселективных ингибиторов ЦОГ.

Рекомендуемые дозировки некоторых НПВП:
- Кетопрофен – 3-4 раза в сутки по 25-100 мг;
- Ацеклофенак – 2 приема в день по 100 мг;
- Ибупрофен – 3-4 раза/сут по 300-600 мг;
- Этодолак – всего 600-1200 мг в сутки в 3-4 приема;
- Мелоксикам – один раз в день по 7,5-15 мг.
Глюкокортикостероиды
Общие рекомендации по применению ГКС:
- используют, как и НПВС, в сочетании с БПВП;
- доза не превышает 8 мг в сутки, а курс не должен быть продолжительным;
- в отдельных случаях могут замедлять разрушение суставов (Метилпреднизолон);
- длительный прием вызывает побочные эффекты (остеопороз костей, атрофия тканей, токсическое поражение печени, снижение иммунитета и другие).
Внимание! Назначать терапию ГКС может только ревматолог. Самолечение гормональными препаратами недопустимо!
Основные показания к использованию глюкокортикоидов при РА:
- если противопоказаны НПВС, например, при язвенной болезни;
- для снижения воспалительного процесса в период, пока не выбрано БПВП, а также при обострении артрита и осложнениях базисной терапии;
- отсутствие эффективности НПВС и БПВП;
- для снятия рецидива при серонегативных формах РА.
ГКС в терапии РА применяют локально в форме внутрисуставных инъекций и посредством пульс-терапии. Уколы в пораженные сочленения делают в раннем периоде артрита и для снятия обострений синовита. Для этого чаще всего используют Бетаметазон.

Пульс-терапия – это введение больших доз ГКС коротким курсом. Показана при серьезных системных поражениях и иногда для быстрого снятия обострений. Без острой необходимости метод не используют.
Важно! Пациентов, получающих терапию ГКС, регулярно обследуют на выявление остеопороза, гипергликемии, ухудшения зрения, артериальной гипертензии, уровень глюкозы в моче и другие изменения.
Базисные препараты
Лечение БПВП длительное, непрерывное и назначается независимо от степени и стадии РА. Базисные средства имеют немало побочных эффектов, хоть и не таких тяжелых, как у ГКС, поэтому пациенты с ревматоидным артритом в ходе терапии проходят систематическое обследование.
Препарат выбора – Метотрексат, поскольку обладает самым лучшим сочетанием таких свойств как эффективность и уровень токсичности. Отменить его и назначить другое БПВП (соли золота, сульфаниламиды) могут только при непереносимости и развитии побочных действий, что встречается нечасто.
Принимают Метотрексат раз в неделю перорально, реже путем инъекций. Стартовая дозировка – 7,5 мг/нед, а при проблемах с почками и для пожилых – 5 мг/нед. Увеличение дозы и ее максимальный уровень (не более 25 мг) определяет врач. Каждую неделю после приема Метотрексата нужно выпивать 5-10 мг фолиевой кислоты. Это снижает риск развития побочных эффектов со стороны почек, печени и ЖКТ.
Если Метотрексат противопоказан, то его заменяют на какое-либо из средств:
- Сульфасалазин,
- Лефлуномид,
- Циклоспорин,
- Азатиоприн,
- Д-пеницилламин и др.
Базисное лечение начинают с монотерапии, а в дальнейшем назначают 1-3 БПВП для постоянной терапии. Либо наоборот, в начале применяют комбинацию нескольких БПВП, а затем переходят на какое-то одно средство.

Моноклональные антитела при ревматоидном артрите (генноинженерные биологические средства, ГИБП)
Это новейшие лекарства, созданные путем генной инженерии. При ревматоидном артрите их применяют, если нет эффекта от стандартного лечения (БПВП+симптоматические средства) или при его непереносимости, а также при высокой активности заболевания. Примеры ГИБП – Инфликсимаб, Этанерцепт, Голимумаб, Ритуксимаб, Тоцилизумаб.
Противопоказания к приему:
- сердечно-сосудистая недостаточность 3-4 класса;
- несовершеннолетний возраст;
- беременность и период грудного вскармливания;
- тяжелые инфекционные заболевания (гепатит, туберкулез, ВИЧ, сепсис и другие);
- демиелинизирующие болезни нервной системы (перенесенные или наличествующие).
Рекомендации по дозировке некоторых биологических препаратов:
- Этанерцепт – дважды в неделю по 25 мг или один раз 50 мг, курс не более полугода (средством не лечат людей с массой тела менее 62,5 кг);
- Голимумаб – 50 мг подкожно раз в месяц в один и тот же день;
- Инфликсимаб – 3 мг/кг веса в виде внутривенных капельниц в течение двух часов; повторяют процедуру спустя 2 и 6 недель в той же дозировке; затем с периодичностью раз в 2 месяца. Длительность курса определяет врач.
Хирургическое лечение при РА
Оперативное вмешательство рекомендовано при:
- разрыве сухожилия или его угрозе;
- сильных деформациях и подвывихах, не позволяющих совершать даже простых движений;
- ревматоидные узелки, склонные к изъязвлению;
- бурситы, снижающие работоспособность;
- защемление нерва из-за воспаления синовиальной оболочки.
Применяют такие виды хирургической терапии – артродез, эндопротезирование (замена сустава) и синовэктомия (иссечение синовиальной оболочки).

Хондропротекторы при ревматоидном артрите: Алфлутоп, Терафлекс и другие
Основными показаниями к назначению этих средств являются артроз, остеохондроз, спондилез. При ревматоидном артрите хондропротекторы не входят в перечень необходимых препаратов (их нет в клинических рекомендациях). Однако они и не противопоказаны. Врач-ревматолог может назначить их, чтобы замедлить разрушение хрящевой ткани, спровоцированное воспалением.
Клинические рекомендации по ревматизму
Это заболевание связано со стафилококковой инфекцией, которая поражает соединительные ткани. Воспаление при ревматизме генерализованное, поражает не столько суставы, сколько сердце и другие внутренние органы.
Опасность! Основное осложнение ревматической лихорадки, пролеченной несвоевременно, – это приобретенный порок сердца.
Лечебные рекомендации в отношении ревматизма таковы:
- постельный режим и госпитализация;
- прием антибиотиков пенициллинового ряда курсом 14 дней;
- противовоспалительные средства (ГКС Преднизолон до 40 мг в сутки в таблетках; при начале приема в первые дни болезни можно избежать порока сердца);
- если выражены боли в суставах, то дополнительно применяют НПВС;
- при отсутствии эффекта от ГКС назначают слабые иммунодепрессанты (Делагил, Плаквенил).
Лечат ревматизм острой формы минимум 8 недель, подострой – в 2 раза дольше.
Ювенильный ревматоидный артрит у детей: лечение системной формы
Системная разновидность ювенильного идиопатического артрита имеет отличительные признаки:
- возникает до 16 лет;
- хроническое поражение суставов;
- двухнедельная лихорадка;
- спленомегалия (увеличение селезенки) и/или гепатомегалия (увеличение печени);
- преходящие эритематозные высыпания;
- лимфаденопатия.
Стандартная терапия не всегда эффективна при системной форме ЮА. В нее входят НПВС, внутривенное вливание иммуноглобулина, прием ГКС внутрь и цитостатики. Сегодня медики ищут новые методы лечения такого артрита, и эффективным решением проблемы стали биологические средства, в частности, Актемра (Тоцилизумаб). По данным исследований, положительный результат терапии отмечается у 98% больных (по данным Русского Медицинского Журнала №30 от 13.11.2012).
Полезное видео
Врачи рассказывают об осложнениях ревматоидного артрита в программе «О самом главном».
Заключение
Ревматоидный артрит требует длительного лечения и тщательного подбора препаратов. Основу терапии составляют базисные средства, НПВС, глюкокортикостероиды и при необходимости биологические лекарства. Схему терапии выбирает только специалист в соответствии с общепринятыми клиническими рекомендациями.
Источник
Статья посвящена ревматоидный артриту — клиническим ситуацииям и алгоритмам лечения

Ревматоидный артрит (РА) – хроническое системное иммуновоспалительное заболевание неизвестной этиологии, сопровождающееся развитием симметричного прогрессирующего эрозивно-деструктивного полиартрита и внесуставными проявлениями [1]. РА ассоциирован с высоким риском кардиоваскулярных событий, остеопоротических переломов, ранней инвалидизацией и преждевременной смертностью пациентов. Улучшить прогноз и исходы болезни способны только своевременная диагностика и раннее активное лечение больных РА.
Течение болезни складывается из нескольких последовательных стадий: ранней, развернутой и поздней, каждая из них имеет свои клинические особенности и подходы к терапии.
Базовые принципы терапии РА («Treat to target» или «Лечение до достижения цели») [2, 3]:
1. Достижение ремиссии (DAS28 (суммарный индекс (включает упрощенный счет из 28 суставов), позволяет многократно оценивать активность РА и может быть использован для контроля его активности в повседневной практике) <2,6) или как минимум низкой активности заболевания (DAS28 <3,2).
2. Ранняя активная терапия базисными противовоспалительными препаратами (БПВП), в первую очередь метотрексатом (МТ), не позднее первых 3 мес. от начала болезни.
3. Лечение должно быть максимально активным, с быстрой эскалацией дозы МТ и последующим изменением (при необходимости) схемы лечения в течение 3 мес. до достижения ремиссии (или низкой активности) болезни.
4. Тщательный контроль изменений активности заболевания и коррекция терапии не реже 1 раза в 3 мес. или ежемесячно у больных с высокой и умеренной активностью РА.
5. В случае недостаточной эффективности стандартной терапии БПВП показано назначение генно-инженерных биологических препаратов (ГИБП).
6. Определение тактики терапии должно быть согласовано с пациентом.
К факторам неблагоприятного прогноза (ФНП) у больных РА относятся [4]:
– молодой возраст;
– женский пол;
– высокие титры ревматоидного фактора (РФ) и/или антитела к циклическому цитруллиновому пептиду (АЦЦП);
– эрозивный процесс в суставах по данным рентгенографического исследования или магнитно-резонансной томографии (МРТ);
– повышение уровней острофазовых показателей: скорости оседания эритроцитов (СОЭ) или С-реактивного белка (СРБ);
– высокая активность заболевания согласно индексам DAS28, SDAI (Simplified Disease Activity Index) или CDAI (Clinical Disease Activity Index);
– внесуставные проявления (синдром Шегрена, поражение легких и т. д.).
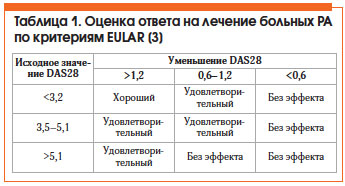
Оценка эффективности лечения РА по критериям Европейской антиревматической лиги (EULAR) представлена в таблице 1. Общепризнанным методом оценки активности РА является расчет индекса DAS28, который можно автоматически произвести на сайте www.das-score.nl.
Критерии эффективности терапии РА [5]:
• хороший клинический ответ (≈ ACR 70) (критерии Американской коллегии ревматологов);
• низкая активность болезни (DAS28 ≤ 3,2) или ремиссия (DAS28 ≤ 2,6);
• улучшение функции (HAQ (Health Assessment Questionare, опросник состояния здоровья, позволяющий оценить функциональные способности больных РА) <1,5) и качества жизни;
• предотвращение прогрессирования деструкции:
– замедление нарастания рентгенологических индексов (Sharp, Larsen);
– отсутствие появления новых эрозий;
– стабилизация или улучшение состояния по данным МРТ.
У пациентов, находящихся в состоянии ремиссии более 1 года после отмены глюкокортикостероидов (ГКС), следует рассмотреть вопрос о возможности прекращения лечения ГИБП, особенно если они применялись в комбинации с БПВП. Важное значение при определении тактики лечения имеет выбор пациентов.
Рассмотрим отдельные клинические ситуации и подходы к терапии при РА.
I. Пациент с впервые установленным ранним РА
Ранняя стадия РА – условно выделенная, клинико-патогенетическая стадия заболевания с длительностью активного синовита до 1 года, характеризуется преобладанием экссудативных изменений в пораженных суставах, частым атипичным течением и хорошим ответом на лечение. Выделение понятия «ранний РА» связано со сложившимися представлениями о патогенезе болезни и необходимости проведения ранней активной терапии РА. Ранний РА может дебютировать как недифференцированный артрит, что требует динамического наблюдения за больными и проведения тщательного дифференциально-диагностического поиска. На ранней стадии РА наиболее информативными являются диагностические критерии Американского и Европейского ревматологических сообществ, предложенные в 2010 г. (табл. 2).

Диагноз РА может быть установлен при общем счете не менее 6 баллов.
Доказано, что адекватная базисная терапия на ранней стадии РА позволяет предотвратить структурные повреждения, что способствует сохранению функциональной активности пациентов и улучшает отдаленный прогноз. БПВП необходимо назначать не позднее 3 мес. от начала РА с быстрой эскалацией дозы для достижения оптимального эффекта (DAS <2,4) и последующей заменой препарата в течение 3–6 мес. при его неэффективности [1]. Терапию БПВП следует продолжать даже при снижении активности заболевания и достижении ремиссии.
К БПВП первого ряда отнесены МТ, лефлуномид (ЛФ) и сульфасалазин (СС) (табл. 3), т. к. доказана их эффективность в отношении предотвращения деструктивных изменений суставов (уровень доказательности А). Препараты «второй линии» (гидроксихлорохин, препараты золота и др.) применяются при неэффективности препаратов первого ряда либо в комбинации с ними.
МТ – «золотой стандарт» терапии активного РА. При необходимости назначения МТ в дозе > 15 мг/нед. рекомендуется использовать парентеральный путь введения (в/м или п/к). Также с целью минимизации побочных явлений необходимо назначение фолиевой кислоты 1 мг/cут (5 мг/нед.), исключая дни приема МТ.

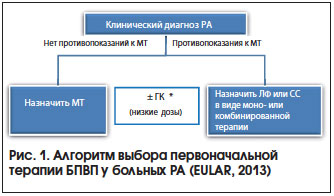
Основные стратегии лечения раннего РА (рис. 1) [7]:
1. Монотерапия МТ c последующей заменой на другие БПВП (ЛФ, СС) через 3–6 мес. в случае неэффективности или плохой переносимости).
2. Комбинированная базисная терапия, в т. ч. в сочетании с высокой дозой ГК. Используются комбинации БПВП как первого ряда (МТ + СС или МТ + ЛФ), так и второго ряда (МТ + Плаквенил) и т. д.
3. Комбинированная терапия синтетическими БПВП + ГИБП (в первую очередь ингибиторы фактора некроза опухоли (ФНО) при сохраняющейся > 3–6 мес. высокой активности РА, а также при наличии ФНП. Например, МТ 25 мг/нед. + Инфликсимаб 3 мг/кг массы тела.
II. Пациент с развернутым РА, не отвечающий на традиционные БПВП
Развернутая стадия РА – заболевание с отчетливо выраженной симптоматикой и длительностью болезни более 1 года. Суставной синдром имеет стойкий, симметричный и полиартикулярный характер с преимущественным поражением суставов кистей и стоп, выявляются признаки высокой или умеренной лабораторной активности, серопозитивность по РФ, эрозивный процесс в суставах по данным рентгенографии. Если диагноз устанавливается впервые, то стратегия ведения больного та же, что и при раннем РА. В случае уже проводившегося лечения с недостаточным эффектом или непереносимостью синтетических БПВП (как в виде монотерапии, так и при комбинированном их использовании), а также наличием ФНП прибегают к назначению ГИБП (рис. 2). Использование ГИБП позволяет максимально избирательно воздействовать на отдельные звенья иммунопатогенеза РА и существенно улучшить состояние больных РА, резистентных к стандартным БПВП и ГК [8]. Установлено, что комбинация традиционных БПВП с ГИБП более эффективна, чем монотерапия.
Назначение ГИБП показано:
– при длительно сохраняющейся (> 3–6 мес.) высокой активности РА;
– при высокой активности заболевания < 3 мес., только при наличии у больных ФНП.
Препаратами первого ряда среди ГИБП являются ингибиторы ФНО-α. Другие ГИБП назначаются больным РА с неадекватным ответом на блокаторы ФНО-α или при невозможности их применения (табл. 4).

Противопоказания к назначению ГИБП: отсутствие лечения одним или более БПВП (в первую очередь МТ) в полной терапевтической дозе; купирование обострений; тяжелые инфекционные заболевания (сепсис, септический артрит, пиелонефрит, остеомиелит, туберкулезная и грибковая инфекции, вирус иммунодефицита человека), злокачественные новообразования; беременность и лактация.
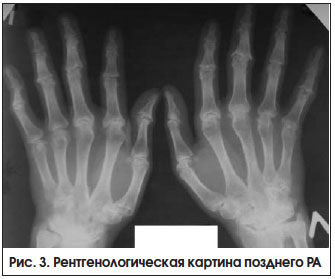
III. Пациент с поздним РА и остеопоротическими переломами
Поздняя стадия РА определяется как стадия необратимых структурных изменений (деформаций, подвывихов) суставов при длительности болезни > 2-х лет, с выраженными признаками активного воспаления или без них (рис. 3). Неуклонное прогрессирование болезни приводит к формированию различных видов подвывихов и контрактур суставов, в связи с чем возрастает роль реабилитационных и ортопедических мероприятий.
Развитие остеопороза (ОП) и ассоциированных с ним переломов является одним из наиболее тяжелых осложнений РА, определяющим неблагоприятное течение и прогноз болезни. Частота остеопоротических переломов среди больных РА в 1,5–2,5 раза выше, чем в общей популяции [9]. Предполагается, что развитие ОП и суставной деструкции при РА имеет единые патогенетические механизмы, в основе которых лежит цитокин-зависимая активация остеокластогенеза, приводящая к повышению костной резорбции [10]. Развитие ОП при РА определяется множеством общих и специфических, ассоциированных с заболеванием и лечением, факторов риска.
РА-ассоциированные факторы риска ОП и переломов [11]:
– активность воспалительного процесса,
– рентгенологическая стадия,
– тяжесть функциональных нарушений (HAQ > 1,25),
– длительность болезни,
– прием ГК,
– высокий риск падений.
У больных РА прием ГК в 4–5 раз повышает риск вертебральных переломов и удваивает риск переломов бедра. При этом доказано, что не существует безопасной дозы ГК. Также следует помнить, что развитие переломов у больных, получающих ГК, происходит при более высоких значениях минеральной плотности ткани (МПК), чем при первичном ОП, поэтому антиостеопоротическую терапию следует начинать при значениях Т-критерия < -1,5 стандартного отклонения от референсных значений.
Программа ведения больных РА и с остеопоротическими переломами включает контроль активности РА, коррекцию модифицируемых факторов риска ОП и переломов, предупреждение падений, антиостеопоротическую терапию, диету и физические упражнения. Всем больным РА необходимы проведение расчета абсолютного риска переломов (FRAX-алгоритм) (fracture risk assessment tool, 10-летний абсолютный риск перелома – инструмент оценки риска перелома ВОЗ) и профилактическое назначение препаратов кальция и витамина D. Назначение антиостеопоротической терапии без учета данных МПК проводится у пациентов в возрасте 65 лет и старше при наличии в анамнезе переломов при минимальной травме. Препаратами первой линии в лечении ОП у больных РА являются бисфосфонаты (БФ) и антитела к RANKL (лиганду рецептора активатора ядерного фактора каппа бета), обладающие антирезорбтивным действием (табл. 5). Привлекательность БФ при РА заключается еще и в том, что, по данным экспериментальных исследований, они могут оказывать благоприятное влияние на течение болезни. Установлено, что БФ способны ингибировать cинтез провоспалительных цитокинов и развитие костных эрозий при РА [12]. У пациентов с ранним артритом БФ в комбинации с МТ эффективно предотвращают развитие костной деструкции [13].

IV. Пожилой пациент с РА и НПВП-гастропатией
РА у лиц пожилого возраста характеризуется активным быстропрогрессирующим течением, высоким уровнем коморбидности и неблагоприятными исходами. Особое значение в структуре коморбидных состояний при РА имеют кардиоваскулярная и гастроинтестинальная патологии. По данным многочисленных исследований, сердечно-сосудистая заболеваемость и смертность у больных РА в 2–4 раза выше, чем в общей популяции, что диктует необходимость своевременного выявления и коррекции факторов кардиоваскулярного риска.
Рекомендации по снижению кардиоваскулярного риска у больных РА [14]:
• АСК следует принимать за ≥2 ч до приема нестероидных противовоcпалительных препаратов (НПВП).
• Не использовать НПВП в течение 3–6 мес. после острого сердечно-сосудистого события или процедуры.
• Регулярно контролировать артериальное давление.
• Использовать НПВП в низких дозах с коротким периодом полураспада (избегать назначения НПВП с пролонгированным высвобождением).
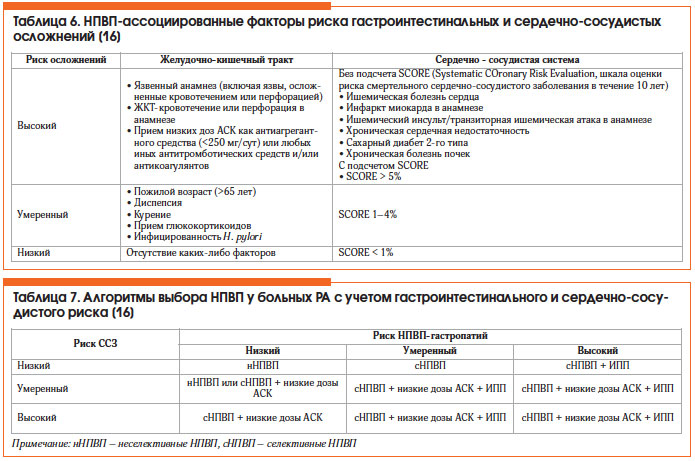
НПВП-гастропатия – одно из наиболее частых осложнений длительного приема НПВП, проявляющееся в виде эрозивного или язвенного поражения верхних отделов желудочно-кишечного тракта (ЖКТ) (преимущественно антральный и препилорический отделы желудка). Прием НПВП не влияет на прогрессирование РА, однако позволяет лучше контролировать симптомы заболевания на фоне терапии БПВП и ГИБП. НПВП-ассоциированные факторы риска гастроинтестинальных и сердечно-сосудистых осложнений представлены в таблице 6.
Экспертами EULAR разработан «калькулятор» для индивидуального подбора НПВП в зависимости от наличия факторов риска в отношении ЖКТ и сердечно-сосудистой системы [15]. К НПВП с наименьшим кардиоваскулярным риском отнесены напроксен, целекоксиб, кетопрофен, низкие дозы ибупрофена (<1200 мг/сут). Основные лекарственные средства, которые используют для лечения НПВП-индуцированных гастропатий, — ингибиторы протонной помпы (ИПП), Н2-блокаторы и мизопростол (синтетический аналог ПГ Е2). Алгоритмы выбора НПВП у больных РА с учетом гастроинтестинального и сердечно-сосудистого риска представлены в таблице 7 [16].
Не так давно появилась новая генерация НПВП, которые повышают активность оксида азота (NO) в слизистой желудка (NO-НПВП). Как известно, NO обладает гастропротективными свойствами: стимулирует секрецию слизи, бикарбоната, улучшает микроциркуляцию, ингибирует адгезию лейкоцитов к эндотелию, что и определяет фармакологические преимущества данной группы НПВП. Одним из представителей NO-НПВП является препарат Найзилат (амтолметин гуацил), который наряду с высокой анальгетической и противовоспалительной активностью обладает гастропротективными свойствами. В рандомизированных клинических исследованиях были продемонстрированы более низкие частота и тяжесть повреждений слизистой оболочки желудка после применения амтолметин гуацила по сравнению с таковыми других неселективных НПВП (диклофенак, индометацин, пироксикам), при сопоставимой противовоспалительной и анальгетической их эффективности [17]. Сравнительное исследование амтолметин гуацила 1200 мг/сут и целекоксиба 400 мг/сут у больных РА показало равнозначные эффективность и безопасность препаратов [18]. Терапевтическая доза амтолметин гуацила (Найзилат) составляет 600 мг 2 р./сут натощак, поддерживающая – 600 мг/сут.
Заключение
РА является гетерогенным заболеванием, исходы которого во многом определяются своевременной диагностикой болезни и правильно выбранной тактикой лечения. Ранняя стадия РА, особенно первые 3 мес. от начала заболевания, наиболее благоприятны для проведения эффективной базисной терапии. Основой ведения больных РА является тщательное мониторирование активности заболевания (не реже 1 р./3 мес.) с последующей коррекцией терапии при необходимости. Выбор терапии определяется стадией РА, активностью болезни, наличием ФНП, сосуществующими коморбидными состояниями, а также эффективностью предшествующего лечения.
Источник