Неотложная помощь при остром подагрическом артрите
Защита истории болезни
ЭТАЛОН ОТВЕТА К БИЛЕТУ № 26
Cитуационная задача.
1. Острый гломерулонефрит.
2. Нефротический синдром.
3. ОПН, левожелудочковая недостаточность.
4. Гемодиализ, базисная терапия нефрита (ГКС, цитостатики, дезагреганты, антикоагулянты), симптоматическая терапия.
Исследование тира антител, ЦИК, серомукоида. При их повышении – плазмаферез, антигистаминовые препараты, НПВП, дезагреганты.
5. Rp.: Prednisoloni 0,005
D.t.d.N. 50 in tabul.
S. Внутрь по 6 табл. в день (4+2+0).
2. ЭКГ № 15: Конкордантный подъем сегмента ST в отведениях I, II, III, aVF, V2-6 характерен для фибринозного перикардита.
Выполнение пальпации живота.
Поверхностная пальпация живота выполняется против часовой стрелки от левой подвздошной области по ходу толстого кишечника. Определяется болезненность и напряжение мышц живота, исключается раздражение переднего листка брюшины. Затем проводится глубокая скользящая пальпация живота по Образцову-Стражеско. Пальпируется сигмовидная кишка в левой подвздошной области, затем слепая кишка в правой подвздошной области. Пальпация поперечно-ободочного отдела толстого кишечника проводится сверху вниз от эпигастрия к лону. Затем определяется органная болезненность: классические болевые зоны при язвенной болезни ДПК расположены справа от пупка, при язвенной болезни желудка – в эпигастрии. Определяются точки проекции желчного пузыря, головки и тела поджелудочной железы. Пальпируются нижний край печени и селезенки на высоте вдоха. Определяется наличие асцитической жидкости методом флюктуации и перкуторно в положении больного на боку.
4. Алгоритм оказания неотложной помощи при остром подагрическом артрите:
· НПВП внутрь (диклофенак 150-200 мг/сут., нимесулид 200 мг/сут., кетонал 200-300 мг/сут. и другие) или в/м (диклофенак 150 мг/сут., кетонал 200-300 мг/сут.)
или
· Колхицин 0,5 мг каждый час до купирования приступа, или до появления побочных эффектов, или до максимальной суточной дозы – 6 мг.
или
· Внутрисуставное введение ГКС (бетаметазон, триамсинолон)
+
Обильное питье и холод на сустав.
ЭКЗАМЕНАЦИОННЫЙ БИЛЕТ № 27
1. Ситуационная задача.Мужчина 44 лет после банкета проснулся ночью от резких болей в I плюсне-фаланговом суставе, усиливающихся при малейшем прикосновении к нему. Ранее подобных приступов не было. Палец припухший, синюшного цвета. Страдает ожирением. Часто употребляет пиво.
1. Сформулируйте предварительный диагноз.
2. Какие исследования позволят подтвердить диагноз?
3. Какие клинические и рентгенологические признаки характерны для поздней стадии этого заболевания?
4. Купируйте приступ. Дайте рекомендации по профилактике повторных приступов артрита.
5. Выпишите нимесулид.
Интерпретируйте флюорограмму № 1.
Пальпация почек, проверка симптома 12 ребра.
Алгоритм оказания помощи при печеночной коме.
Защита истории болезни.
ЭТАЛОН ОТВЕТА К БИЛЕТУ № 27
Cитуационная задача.
1. Подагра, острый артрит I левого плюсне-фалангового сустава.
2. Исследование синовиальной жидкости в поляризационном микроскопе (кристаллы мочевой кислоты), исследование мочевой кислоты в сыворотке крови (во время острого приступа она может быть нормальной, в межприступном периоде — увеличена).
3. Клинический признак – тофусы, рентгенологический — симптом “пробойника”.
4. Диклофенак, индометацин 200 мг/сут. или другой НПВП в таблетках или инъекциях или колхицин по 0,5 мг через каждый час (не более 6 г на протяжении 12 часов), холод на сустав, обильное питье.
Соблюдение диеты с ограничением пуринов, при повторении приступов артрита – прием аллопуринола.
5. Rp.: Tabl. Nimesulidi 0,1 N. 30
D.S. По 1 таблетке 2 раза в день после еды.
2.Грудная клетка бочкообразной формы. Ход ребер ближе к горизонтальному. Межреберные промежутки расширены. Легочные поля повышенной прозрачности. Диафрагма опущена. Корни структурны, “обрублены”. “Капельное” сердце. Заключение: Эмфизема легких.
Пальпация почек, проверка симптома 12 ребра.
Больной лежит на спине с вытянутыми ногами, пальпация производится бимануально, при каждом выдохе больного исследующий погружает пальцы правой руки глубже и глубже, подавая при этом левой ладонью поясничную область до ощущения соприкосновения обеих рук через брюшные покровы. Если почка увеличена или смещена, то на высоте вдоха пальцы правой руки получают ясное ощущение нижнего полюса. Симптом 12 ребра (Пастернацкого) проверяется так: левая рука плашмя лежит на одной стороне поясницы, а правой рукой поколачивают по тыльной поверхности левой. Симптом может быть положительным (сильная боль) при остром и хроническом пиелонефрите (в том числе и калькулезном). Необходимо помнить о миозитах и радикулитах (поколачивание тоже может быть болезненным).
- Алгоритм оказания неотложной помощи при печеночной коме.
1. Постельный режим.
2. Выявить и устранить провоцирующие факторы, особенно инфекцию. Не дожидаясь результатов баканализа, начать в/в введение ципрофлоксацина по 1г 2 раза в день – с целью подавления аммониегенной флоры в кишечнике.
3. Резко ограничить в пищевом рационе белок (суточное потребление белка 20-40 г) и соль (не добавлять соль в пищу).
4. Лактулоза (дюфалак, нормазе) 30-120 мл/сут или клизмы с лактулозой (для уменьшения образования аммиака в кишечнике).
5. Обезвреживание аммиака в печени – Орнитин-аспартат (Гепа-Мерц) 20-40 г/СУТ.
6. При кровотечении – свежезамороженная плазма.
7. Контроль диуреза, печеночных проб, электролитов, КЩС.
8. При терминальном состоянии – легочно-сердечная реанимация.
ЭКЗАМЕНАЦИОННЫЙ БИЛЕТ № 28
1. Ситуационная задача.Больной 58 лет жалуется на боли в костях, частые простудные заболевания. При осмотре: сердечные тоны ритмичные, АД 130/60 мм рт. ст., печень и селезенка не увеличены. В анализе крови: гемоглобин — 140 г/л, лейкоциты 8,0∙109/л, СОЭ — 75 мм/ч. В анализе мочи: белок 100 мг/л. В миелограмме 40% плазматических клеток.
1. Ваш предварительный диагноз?
2. План дообследования больного?
3. Какие изменения вы обнаружите при электрофорезе белков?
4. Какие осложнения встречаются при этом заболевании?
5. Выпишите преднизолон.
Интерпретируйте данные ЭхоКГ №3.
Проведите пробы Паля и Боголепова, холодовую пробу, определите симптом “белого пятна”.
Алгоритм оказания помощи при приступе бронхиальной астмы.
Защита истории болезни.
ЭТАЛОН ОТВЕТА К БИЛЕТУ № 28
Ситуационная задача.
1. Множественная миелома (форма уточнится после обследования).
2. Рентгенологическое обследование (череп, позвоночник, кости таза), белок и фракции, мочевина и креатинин, кальций крови, электрофорез белков.
3. Общий белок выше нормы (100-150 г/л), диспротеинемия, гипергаммаглобулинемия за счет патологического белка, нормальные гамма-глобулины снижены. При иммунофорезе белков — М-градиент.
4. Миеломная почка с исходом в ХПН, частые инфекции.
5. Rp.: Prednisoloni 0,005
D.t.d.N. 50 in tabul.
S. Внутрь по 24 табл. в день (10+8+6).
ЭхоКГ № 3.
Дилатация всех полостей сердца, гипокинезия МЖП, задней стенки левого желудочка, недостаточность митрального и трикуспидального клапанов (относительная), уменьшение фракции выброса (систолическая дисфункция), легочная гипертензия. Подобная ЭхоКГ может быть при миокардите, дилатационной кардиомиопатии.
3. Методика проведения проб Паля и Боголепова, холодовой пробы, определение симптома “” белого пятна:
Проба Паля – врач находит пульс на обеих лучевых артериях и быстрым движением поднимает обе руки больного вверх. При этом проба положительна, если пульс исчезает с одной стороны на несколько секунд.
Проба Боголепова – оценивается окраска кожи, состояние вен на кистях больного с вытянутыми вперед руками. Затем больной поднимает одну руку вверх (например, правую), а другую руку опускает вниз на 30 секунд. Затем руки привести в исходное положение. Изменения кровенаполнения на 30 секунд нормализуются. При нарушении периферического кровообращения восстановление замедляется (более 30 сек.).
Холодовая проба – больной погружает кисти в холодную воду (температура +5 — +8 градусов) на 5 минут (при наличии у больного стенокардии проба противопоказана). Проба слабо (+) – отдельные пятна побеления; проба умеренно (+) – побеление концевых фаланг пальцев; проба резко (+) – сплошное побеление двух, трех фаланг хотя бы одного пальца.
Симптом “белого пятна” – больной крепко сжимает руки в кулак и через 5 секунд быстро разжимает их. В норме образовавшиеся пятна побеления на ладонях и пальцах исчезают через 10 секунд, если дольше – проба положительная.
4. Алгоритм оказания неотложной помощи при приступе бронхиальной астмы:
1. Ингаляции b2 – агонистов короткого действия через дозированный аэрозольный ингалятор со спейсером, предпочтительно через небулайзер (2 мл/2,5 мг сальбутамола, беротека или беродуала). При отсутствии эффекта повторять ингаляции до 3-х раз в течение часа.
2. Преднизолон 30-60 мг (или дексаметазон 4-8 мг) в/в.
3. Р-р эуфиллина 2,4% — 10 мл в/в.
Если приступ не купирован – госпитализация.
ЭКЗАМЕНАЦИОННЫЙ БИЛЕТ № 29
1. Ситуационная задача.Больная 23 лет обратилась на прием к гинекологу с жалобами на периодические боли в правой подвздошной области с иррадиацией в поясничную область справа, в низ живота, дизурические явления, субфебрильную температуру по вечерам. Указанная симптоматика в течение последних 2-х лет, ухудшение наступает после физической нагрузки, переохлаждения. Самостоятельно принимает при болях но-шпу. При обследовании: слабо (+) симптом 12 ребра с обеих сторон. Болезненность при пальпации по ходу мочеточников. Других изменений не выявлено.
1. Предварительный диагноз?
2. Дифференциальный диагноз?.
3. Тактика гинеколога?
4. Дальнейший план обследования и лечения?
5. Выпишите дротаверин.
Источник
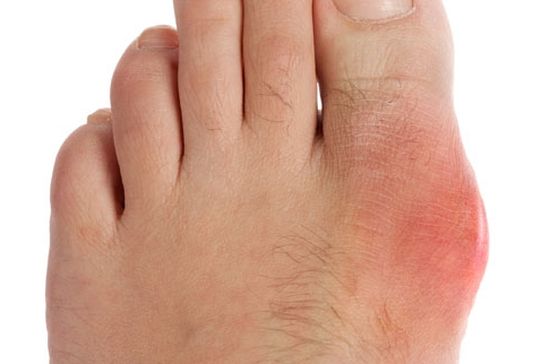
Подагра – системное заболевание, характеризующееся избытком моноуратных кристаллов, гиперурикемией. Патология обусловлена плохой наследственностью. Может быть спровоцирована внешними негативными факторами. Для заболевания характерны частые приступы.
Приступ подагры: что это
Подагрические приступы сопровождают человека на протяжении жизни. Случаются они при обострении течения патологии. На частоту приступов и длительность их протекания способен влиять сам человек. Для облегчения состояния надо выполнять ряд правил и проходить лечение.
Средняя продолжительность подагрического приступа достигает 3-7 суток. В этот период требуется предпринять действия по купированию воспалительного процесса и характерных для патологии симптомов.
Чем это опасно
Если подагрические приступы длятся долго и не проводятся лечебные мероприятия по купированию симптоматики, то это может привести к ряду негативных последствий. Подагра опасна развитием подагрического артрита. В этом случае мочевая кислота накапливается в суставах и приводит к их деформированию. Патология поражает также мягкие ткани: есть риск их разрыва при нагрузке.
Негативно заболевание отражается на состоянии почек: повышается риск развития подагрической почки. В этом случае в клубочках и канальцах органа скапливается мочевая кислота. Это нарушает функционирование парного органа, приводит к хронической недостаточности.
Другие опасные последствия подагры:
- Ишемическая болезнь.
- Появление тофусов.
- Метаболический синдром.
- Остеопороз.
- Мочекаменная патология.
- Гипертензия.
Причины и симптомы
Подагрический припадок развивается под влиянием определенных факторов. Чаще всего его провоцируют неправильное питание (обилие в рационе продуктов, содержащих пурины) и употребление спиртосодержащих напитков.
Прочими причинами приступа подагры являются:
- Чрезмерная физнагрузка.
- Наличие острого инфекционного заболевания.
- Сильная травма.
Приступ развивает резко и сопровождается такими симптомами:
- Расстройство дыхательной функции.
- Подташнивание.
- Учащенное сердцебиение.
- Нестерпимая суставная боль, которая усиливается в ночное время суток.

Болевой синдром локализуется чаще в зоне больших пальцев. Иногда в процесс вовлекаются межфаланговые, локтевые и коленные сочленения. Если не купировать приступ вовремя, состояние усугубится: боль будет сопровождать каждое движение. Для подагры характерно образование болезненных тофусов на локтях, кистях, стопах.
Неотложная помощь
При развитии острого припадка важно скорее оказать человеку помощь. Алгоритм действий следующий:
- Обеспечить покой пораженному сочленению. Желательно зафиксировать сустав в приподнятом положении.
- К воспаленной зоне приложить холод. Это уменьшит выраженность боли.
- Сделать компресс с раствором Димексида или мазью Вишневского. Средство снимает воспаление и болезненность.
- Напоить больного минеральной водой с лимонным соком или молоком.

Инъекции анестезирующих препаратов при припадке малоэффективны. Для купирования неприятной симптоматики внутрисуставно вводят глюкокортикоиды. Но такую манипуляцию способен сделать только доктор. Также нестероидные противовоспалительные лекарства можно использовать перорально и внутривенно. Если проявления приступа не уменьшаются, стоит вызвать бригаду неотложной помощи.
Что делать, чем и как снять приступ
Для снятия подагрического припадка применяют разные методы:
- Медикаментозные.
- Физиотерапевтические.
- Народные.
- Диета.
Чтобы ускорить выведение из организма молочной кислоты, надо увеличить потребление жидкости в сутки. В день следует выпивать не меньше 5-6 стаканов воды.
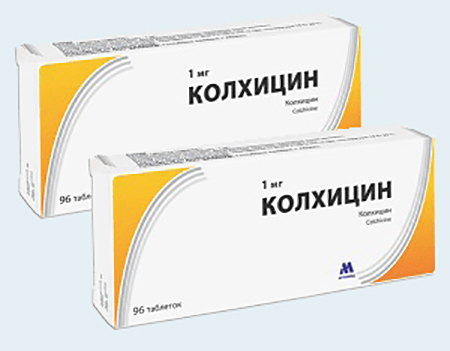
Из медикаментов доктора рекомендуют препарат Колхицин. Это средство снимает воспаление и уменьшает продукцию мочевой кислоты. Дозировку подбирает врач с учетом выраженности патологии.
Быстро выводят мочевую кислоту из организма такие лекарства:
- Тиопуринол.
- Аллопуринол.
- Оротовая кислота.
- Милурит.
- Гепатокатазал.
Из нестероидных противовоспалительных врачи назначают:
- Бутадион.
- Метидол.
- Напроксен.
- Диклофенак.
- Индометацин.
Эти препараты пьются 1-2-недельным курсом. В тяжелых случаях используются стероидные средства пролонгированного действия Триамцинолон или Гексацетонид.
Из физиотерапевтических методик хороший результат дает плазмаферез. Лечение будет малоэффективным, если пациент не станет придерживаться специальной диеты.
Требования к рациону:
- Ограничить прием спиртосодержащих напитков.
- Ограничить употребление шоколада, рыбы, помидоров, мяса, бобовых, шпината, щавеля, чая (в них содержатся пурины).
- Суточную дозу соли сократить до 6 грамм.
- Ввести в меню лимон, молоко, мед и сахар, черный хлеб, ягодные соки, арбузы, щелочную воду, овощи и огурцы.
- При лишнем весе снизить калорийность рациона.
Из народных средств помогают:
- Травяные чаи (на базе шиповника, аралии и перечной мяты).
- Ванны с отварами цветков ромашки и добавлением соли.
- Прием настоек на лекарственных растениях (на основе ромашки, лаврового листа, шишек ели).
- Рисовый настой.
Источник
Приступ подагры с воспалением суставов является единственным клиническим проявлением острой формы заболевания. Длительность и интенсивность атаки помогают установить стадию и тяжесть поражения.
Чаще наблюдается поражение одного сочленения нижней конечности, причем у половины пациентов это оказывается большой палец стопы. Реже в патологический процесс вовлекаются локти и лучезапястные кости с кистями рук. Разрушения и деформации хрящевой ткани после приступа не возникает.

Причины обострения подагры
Увеличение уровня мочевой кислоты в плазме выше 0,42–0,50 ммоль/л у мужчин и 0,36 ммоль/л у женщин считается патологией. С подобным явлением чаще сталкиваются представители сильного пола хорошего сложения и излишнего питания, но телесно недеятельные. Острый подагрический артрит может обнаружиться и у прекрасной половины человечества, но только в климактерический период.
Непосредственной причиной острого приступа становится накопление уратов в области сустава. Кристаллизуясь, игловидные соединения быстро формируют микротофусы и оседают на поверхности хряща и в синовии.
Под влиянием резких колебаний мочевой кислоты в крови подагрические узелки разрушаются и высвобождают кристаллы, которые проникают в полость сочленения и вызывают воспаление. Провокатором подобных нарушений чаще всего становится уменьшение концентрации уратов.
Острый приступ подагры редко возникает у людей молодого возраста и подростков. Болезнь может много лет прогрессировать незамеченной, и активизироваться лишь к 40 годам.
Симптомы приступа
Первое описание недуга сделал английский врач Томас Сиденхем еще в конце XVII века. За прошедшие годы симптомы болезни ничуть не изменились. Правда, в последнее время заметно пополнились знания о биохимии подагры, причинах, симптомах и лечении, пересмотрены предельные значения, выше которых происходит кристаллизация уратов.
Классическая картина подагрической атаки имеет следующие типичные черты:
- Внезапное начало ночью или под утро, возможно, из-за перенасыщения синовия солями натрия на фоне замедления диффузии уратов в моноуратов натрия.
- Для боли характерна очень высокая интенсивность, присутствует синдром «простыни».
- Быстрое усиление симптоматики, достигающей максимума через 6–10 часов. Вокруг косточки большого пальца появляется эритема и сильная опухоль, повышается местная температура. Кожа над суставом натягивается и приобретает глянцевый блеск.
- Воспаление может перекинуться на периартикулярные структуры, формирую симптоматику, близкую к флегмоне или флебиту.
- Наблюдается значительное ограничение движений.
- Полное самопроизвольное угасание болезни.
Подобная клиническая картина может возникать и при других патологиях сустава, однако наличие таких признаков, как резкая болезненность вкупе с опухолью и эритемой заставляет подозревать именно острый артрит.
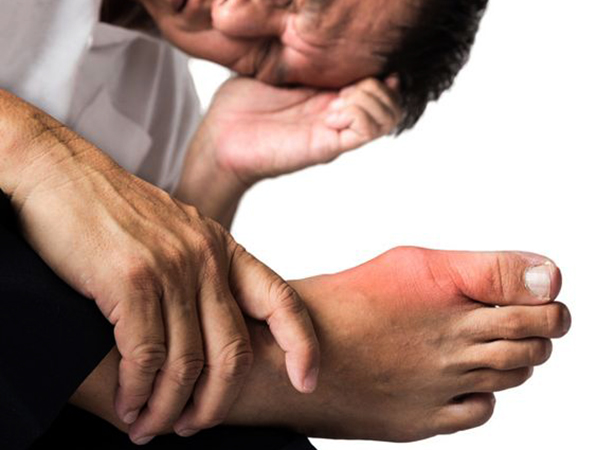
Неотложная помощь при приступе
Первое воспаление подагры требует обязательного обращения к доктору. А можно ли помочь себе до прихода врача?
При остром приступе подагры необходимо соблюдать постельный режим.
Первое, что следует сделать пациенту — лечь в постель и максимально ограничить движения, причиняющие дискомфорт. Больную конечность необходимо положить на возвышенность (подушку или свернутое одеяло). Ни в коем случае не следует пытаться шевелить суставом или преодолевать неподвижность.
При резких болях можно приложить к воспаленному месту лед на 10–15 минут. Прогревать сочленение нежелательно — тепло способно усилить отек и дискомфорт. Именно поэтому в первые часы атаки нельзя делать спиртовые компрессы или укутывать конечность в шерстяные вещи.
Как снять боль во время атаки?
Для быстрого купирования острого артрита рекомендуется принять НПВП и/или колхицин. К лечению следует приступать как можно раньше, желательно в первые минуты атаки. При этом очень важно расслабиться и не думать о плохом. Дело в том, что излишний стресс способен усилить обострение подагры.
Прием медикаментозных препаратов необходим до полного исчезновения симптомов воспаления. Отсутствие грамотной терапии или недостаточное лечение, а также самовольный выбор препаратов может привести к затяжному течению болезни.
К тому же, чем дольше недуг остается без внимания, тем чаще и сильнее он рецидивирует.
Уколы и медикаменты
Сегодня существует огромное количество подобных препаратов. Некоторые из них помогают моментально, но их влияние заканчивается уже через 3–4 часа. Другие, пролонгированные формы НПВП, работают весь день, но имеют больше противопоказаний и побочных явлений. Узнать такие лекарства можно по приставке «ретард» к наименованию.
При подагрической атаке чаще всего назначают следующие противовоспалительные средства в таблетках и уколах:
- Ортофен;
- Найз;
- Кетанов;
- Кеторолак;
- Индометацин;
- Нимесулид;
- Кеторол;
- Напроксен;
- Ибупрофен.
Эти лекарства действуют недолго, поэтому принимать их рекомендуется 3 раза в сутки.
Для длительного применения
Среди препаратов длительного влияния наибольшую эффективность показали Сулиндак, Денебол, Пироксикам, Кетопрофен, Целебрекс. Эти медикаменты можно употреблять всего раз в сутки.
Особое место среди противовоспалительных средств занимает Аэртал. Препарат обладает минимум противопоказаний, хорошо всасывается в ЖКТ и быстро выводится из организма. Предназначен для длительного применения.
Одновременно с НПВП или вместо них можно принимать Колхицин. Средство отлично устраняет боль, но имеет много побочных реакций и подходит не всем. Препаратом не желательно лечить больных с серьезными поражениями сердца, сосудов, почек и ЖКТ, поскольку он увеличивает риск нежелательных эффектов.
В редких случаях колхицин назначают внутривенно. Такое введение зачастую приводит к тяжелейшим токсическим реакциям — судорогам, сердечной и почечной недостаточности, гипокальциемии.
Глюкокортикоиды используют при наличии противопоказаний к применению Колхицина и НПВС. При сильных болях практикуют внутрисуставные уколы Метилпреднизолона, Преднизолона, Бетаметазона или Триамцинолона.
Народные средства
Снять проявления острого приступа поможет обычная рыба. Причем народные целители гарантируют избавление от боли всего за несколько дней.
Сам процесс лечения заключается в следующем:
- Нужно взять 1 кг филе и разделить на 10 равных частей.
- Полученные кусочки завернуть в полиэтилен и убрать в морозильную камеру.
- Вечером перед сном оттаять порцию рыбы и наложить на пораженный сустав. Сверху накрыть полиэтиленом и закрепить повязкой. Оставить на ночь.
Хорошо останавливают приступ подагры контрастные ванночки. Терапия заключается в поочередном опускании пораженного сустава в емкость с теплой и ледяной водой.
Справиться с острой атакой в домашних условиях поможет несоленой свиное сало. Мороженый продукт нарезают тонкими ломтиками и прикладывают к воспаленному суставу. После того как кусочек размягчится, его заменяют новым. Процедуры проводят несколько раз в день, пока не пройдет боль и отек.
Еще один эффективный способ побороть приступ — отвар лаврового листа. Снадобье хорошо выводит соли и быстро купирует болевой синдром. Для его приготовления ½ пачки пряности заливают 600 мл воды и кипятят 5 минут. Настаивают и употребляют по 1 стакану в день. Лечение продолжают до тех пор, пока сустав не приобретет нормальный вид.
Как предотвратить приступ подагры
Подагра — болезнь серьезная и коварная, но при соблюдении определенных рекомендаций можно рассчитывать на мирное сосуществование с ней. Для предотвращения острых атак следует соблюдать диету, больше пить, вести здоровый образ жизни и не забывать о базисном лечении противоподагрическими препаратами.
К сожалению, многие больные после устранения острой симптоматики прекращают прием лекарств или употребляют их нерегулярно и возвращаются к прежнему образу жизни, что только усугубляет течение недуга. Поэтому пациенту очень важно понять, что остановив острый приступ — он не вылечился, а лишь получил передышку.
Диета и питание

Подагра часто настигает тех, кто злоупотребляет мясными и жирными блюдами, увлекается алкоголем, особенно пивом, не признает ограничений в еде. Поэтому из рациона необходимо исключить все блюда, содержащие большое количество пуринов:
- красное мясо, колбасы, сало;
- бобовые;
- студни;
- насыщенные бульоны;
- субпродукты;
- копчености;
- консервы и полуфабрикаты;
- лакомства и изделия из сдобного теста.
Людям, страдающим от подагры, противопоказана жирная, соленая и пряная рыба, соленые сыры, соусы и приправы. Следует избегать блюд из щавеля, редьки, редиса и репы. Запрещается алкоголь в любом виде.
Что же можно есть? Рекомендуется употреблять овощи и фрукты, зерновые, молочнокислые продукты, каши, вегетарианские супы, изредка рыбу и белое мясо, яйца. Из напитков следует предпочесть зеленый чай, компот без сахара, клюквенный или брусничный морс, отвар овса. Морс из клюквы нормализует pH организма и улучшает выведение уратов.
Ответы на вопросы
Что вызывает приступ подагры?
Подагра считается болезнью образа жизни. Спровоцировать очередную атаку может переедание, прием алкоголя, эмоциональное перенапряжение и прочие «излишества». Особенно часто приводит к обострению неумеренное поглощение мясных и жирных блюд, колбас и копченостей.
Другие предрасполагающие факторы:
- травма сустава, вызывающая внутренний отек;
- хирургическое вмешательство;
- строгая диета, голодание;
- резкое переохлаждение;
- прием диуретиков или цитостатиков.
Примерно у 30–40% больных подагрой при госпитализации развивается острый артрит. Причиной в данном случае становится стресс, назначение новых медикаментов, смена привычного образа жизни.
Острая атака может возникнуть и в начале терапии Аллопуринолом или другими противоподагрическими средствами, а также во время приема низких доз ацетилсалициловой кислоты — например, в период простуды или для борьбы с бляшками артерий.
Сколько длится приступ подагры?
Обычная продолжительность атаки — 3–4 дня, иногда больше. Затем симптоматика начинает медленно уменьшаться и приходит в норму на 8–10 сутки. Если подагру не лечить, приступ может продлиться 12–14 дней.
Выздоровление часто сопровождается зудом и шелушением кожи в области пораженного сочленения. На ногте появляется глубокая борозда, указывающая на время приступа, постепенно приходит в норму уровень уратов в крови.
Влияет ли подагра на зачатие ребенка?
Подагра и беременность — не такое уж редкое, сочетание, как принято думать. Многочисленные клинические случаи не показывают снижения плодовитости женщин, страдающих уратным расстройством, хотя оно было бы ожидаемым в отношении этой категории пациенток.
Барышни с подагрой точно так же беременеют и успешно вынашивают ребенка. Более того, будущие мамы нередко отмечают урежение атак острого артрита или полное исчезновение неприятной симптоматики.
Заключение
Локализация приступа подагры не означает совершенного выздоровления. Излечиться от уратного расстройства невозможно. Грамотная терапия способна лишь облегчить течение недуга и на время устранить мучительные боли. Поэтому пациенту следует настроиться на долгую и тяжелую борьбу с недомоганием.
Источник