Операция при гнойном артрите
Этапы и техника операции при гнойном артрите коленного сустава
а) Показания для операции при гнойном артрите коленного сустава. Абсолютные показания: при установлении диагноза.
б) Предоперационная подготовка. Предоперационные исследования: ультразвуковое исследование сустава, пункция с аспирацией, рентгенография.
в) Специфические риски, информированное согласие пациента:
— Снижение амплитуды движений
— Повреждение сосудов и нервов
г) Обезболивание. Спинальное или эпидуральное обезболивание, общее обезболивание.
д) Положение пациента. Лежа на спине.
е) Оперативный доступ. Боковой парапателлярный разрез.
ж) Этапы операции:
— Разрез кожи
— Артротомия
— Лаваж сустава и хирургическая обработка
— Шов капсулы и дренаж
з) Анатомические особенности, серьезные риски, оперативные приемы:
— Во время лаважа должны быть достигнуты все завороты коленного сустава.
— Для успеха операции решающим фактором является механический эффект промывания, а не тип используемого раствора или какие-либо добавки.
и) Меры при специфических осложнениях. В коленном суставе часто формируются изолированные пути движения жидкости (то есть, промывная жидкость не достигает всех отделов полости сустава). Клинические признаки: признаки воспаления не разрешаются. Выполните ревизию и полностью осмотрите сустав, замените дренажи и увеличьте объем промывания.
к) Послеоперационный уход при гнойном артрите коленного сустава:
— Медицинский уход: продолжайте промывание, пока признаки воспаления не разрешатся, промывная жидкость не станет чистой, а результаты микробиологического исследования промывной жидкости, возможно, не станут отрицательными.
— Активизация: сразу же после удаления промывного катетера.
— Физиотерапия: часто необходима в течение длительного срока.
— Период нетрудоспособности: зависит от причины гнойного артрита.
л) Этапы и техника операции при гнойном артрите коленного сустава:
1. Разрез кожи
2. Артротомия
3. Лаваж сустава и хирургическая обработка
4. Шов капсулы и дренаж
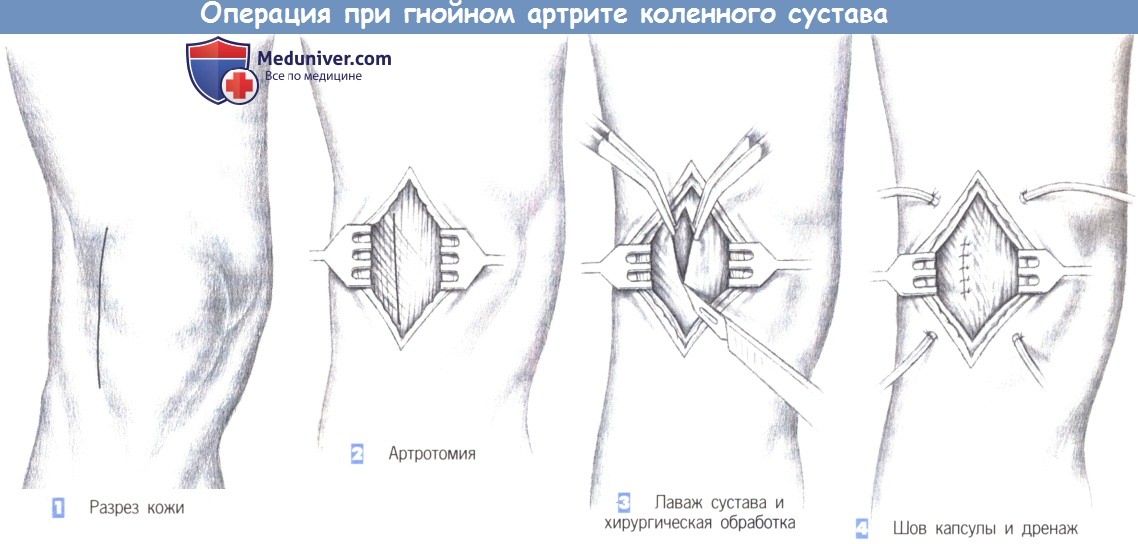
1. Разрез кожи. Если подозревается, что инфекция коленного сустава является результатом диагностической пункции, то может быть выполнена аспирация внутрисуставной жидкости с последующей инстилляцией антибиотиков. Вязкое гнойное содержимое может быть размыто изотоническим солевым раствором и затем аспирировано.
Эти меры иногда эффективны для купирования инфекции коленного сустава. Однако если инфекционный процесс купировать не удается, полость сустава должна быть вскрыта. Разрез кожи проводится латеральнее надколенника и, при необходимости, дополняется медиальной контрапертурой.
2. Артротомия. После рассечения кожи обнажается сухожильное растяжение разгибателя. Оно рассекается параллельно кожной ране. Открывается подлежащая синовиальная оболочка.
3. Лаваж сустава и хирургическая обработка. После вскрытия сустава края капсулы захватываются зажимами, и сустав тщательно промывается под контролем зрения. Старые некротизированные ткани удаляются, гнойные массы эвакуируются. Все доступные отделы сустава тщательно орошаются физиологическим раствором.
4. Шов капсулы и дренаж. Вводится, по крайней мере, два, иногда четыре проточнопромывных дренажа для обеспечения непрерывной ирригации. Сустав закрывается отдельными швами. Операция заканчивается швами подкожной клетчатки и кожи. После операции нога иммобилизируется лонгетой или на шине Велера в положении 170° разгибания в коленном суставе.
— Также рекомендуем «Этапы и техника фасциотомии на голени»
Оглавление темы «Этапы и техника операций»:
- Этапы и техника тромбэктомии из бедренной вены
- Этапы и техника операции при варикозе на ногах
- Этапы и техника формирования артериовенозной фистулы (диализного шунта)
- Этапы и техника ампутации пальца кисти, стопы
- Этапы и техника ампутации ноги ниже колена
- Этапы и техника ампутации ноги выше колена
- Техника лечения переломов ноги вытяжением
- Этапы и техника забора подвздошной кости для пересадки
- Этапы и техника операции при гнойном артрите коленного сустава
- Этапы и техника фасциотомии на голени
Источник
Хирургическое вмешательство является радикальным методом лечения запущенных артритов. Операцию выполняют только в тех случаях, когда консервативная терапия оказывается неэффективной. Чаще всего это происходит при острых гнойных артритах, а также хронических прогрессирующих гонартритах, которые сопровождаются выраженными дегенеративными изменениями в суставных хрящах, костях и периартикулярных тканях.
Гонартрит коленного сустава на рентгене.
Что такое артрит коленного сустава
Артриты коленного сустава (гонартриты) — это обширная группа воспалительных заболеваний. В отличие от гонартрозов, они чаще встречаются в молодом возрасте и имеют инфекционно-воспалительную или иммунно-воспалительную природу. В то время как деформирующий артроз развивается после 60 лет и характеризуется дегенеративно-деструктивными изменениями в коленном суставе. Воспаление при гонартрозе возникает вторично, на поздних стадиях болезни.
Виды гонартритов:
- Инфекционный (гнойный септический, вирусный, туберкулезный, бруцеллезный). Развиваются вследствие проникновения патогенных микроорганизмов в суставную полость.
- Реактивный (урогенитальный, постэнтероколитный, постстрептококковый). Возникают в результате образования в крови циркулирующих иммунных комплексов (ЦИК), их проникновения в суставную полость и оседания на синовиальной оболочке.
- Посттравматический. Встречается у спортсменов, которые занимаются экстремальными видами спорта. Воспалительный процесс у них является следствием механического повреждения структур коленного сустава.
- Ревматоидный. Развивается в основном у женщин старше 40-50 лет. При болезни поражаются мелкие суставы кистей рук, однако в воспалительный процесс может вовлекаться и крупные суставы (коленный, тазобедренный).
- Псориатический. Возникает у некоторых пациентов с псориазом и обычно имеет тяжелое течение.
Острые инфекционные и реактивные гонартриты хорошо поддаются консервативному лечению. Хирургическое вмешательство при этих заболеваниях требуется крайне редко и обычно ограничивается малоинвазивными процедурами (пункцией сустава или артроскопией).
Двухсторонний анкилоз коленного сустава.
Ревматоидный и псориатический гонартриты чаще имеют тяжелое течение. Они приводят к массивным дегенеративным изменениям в суставах, повреждению костей и периартикулярных тканей, формированию анкилозов. Подобное случается и у людей с запущенными посттравматическими артритами. Из-за серьезного поражения суставов таким пациентам нередко требуется хирургическое вмешательство.
Эндопротезирование колен в Чехии: гарантии, цены, реабилитация, отзывы и статистика.
Узнать подробнее
Стадии гонартрита
Всего выделяют три стадии заболевания:
- Начальная. Характеризуется воспалением внутренней поверхности синовиальной оболочки. Начальная стадия продолжается недолго, поскольку воспалительный процесс быстро распространяется на другие структуры.
- Ранний гонартрит. Воспаление поражает синовиальную оболочку и хрящевые ткани. Происходит утолщение капсулы сустава, она становится отечной. При инфекционной природе заболевания в суставной полости может скапливаться гнойный экссудат, при реактивной — транссудат.
- Запущенный гонартрит. На третьей стадии в синовиальной оболочке и хрящах появляются деструктивные изменения. Позже патологический процесс распространяется на костные и околосуставные ткани. У больного нарушается подвижность колена и, как следствие, всей нижней конечности.
Стадии артрита коленного сустава на рентгене.
Развитие некоторых видов артритов можно остановить, если вовремя начать лечение. Зачастую болезнь удается полностью вылечить, не допустив перехода второй стадии в третью. Большинство инфекционных, реактивных и ранних посттравматических гонартритов хорошо поддаются лечению, при условии своевременности и адекватности проводимой терапии.
Что касается ревматоидного, псориатического и запущенного посттравматического артритов, они имеют хроническое прогрессирующее течение. Это значит, что даже эффективное и своевременное лечение не может остановить их развитие. Поэтому большому количеству больных рано или поздно приходится делать операцию. По статистике, в замене коленного сустава нуждается каждый восьмой пациент с ревматоидным артритом и каждый пятый больной с тяжелыми травмами колена.
Диагностика
Чтобы установить природу и стадию гонартрита, необходимо полноценное обследование. Лишь получив его результаты, врачи могут подобрать адекватную схему лечения и дать ориентировочный прогноз.
Методы диагностики:
- Анализы крови. Позволяют обнаружить признаки воспаления, такие как повышение СОЭ, лейкоцитоз. У пациентов с ревматоидным артритом могут выявлять высокие уровни С-реактивного белка.
- Иммунологические исследования. С их помощью оценивают состояние иммунной системы организма, выявляют специфические антитела и ЦИК. Иммунологические анализы необходимы для выявления причины воспаления, постановки или уточнения диагноза.
- КТ, МРТ, УЗИ. Это высокоинформативные визуализирующие методы позволяющие обнаружить практически любые изменения в синовиальных оболочках, хрящах, связках и т.д.
- Рентгенография. Метод информативен при наличии патологических изменений в костях. С его помощью, по косвенным признакам, также можно обнаружить скопление гноя при остром септическом гонартрите.
- Исследование синовиальной жидкости. Выполняется редко, поскольку для забора жидкости необходима пункция сустава. Процедуру могут делать при острых гнойных артритах, чтобы выявить и идентифицировать возбудителя инфекции.
- Артроскопия. Инвазивный метод диагностики, который чаще всего используют при свежем посттравматическом артрите. Артроскопия позволяет осмотреть суставную полость изнутри и, при необходимости, выполнить в ней несложные манипуляции (эвакуировать скопившуюся кровь, удалить фрагменты разорванного мениска, сшить поврежденную связку).
Можно ли обойтись без операции
Консервативному лечению поддаются только некоторые виды гонартритов: острые инфекционные, реактивные и свежие посттравматические, не сопровождающиеся массивным кровоизлиянием и повреждением структур сустава. При наличии гемартроза, разрыве менисков и связок больным требуется хирургическое вмешательств. В этом случае чаще всего выполняют артроскопию.
При гнойных артритах пациентам нередко требуется пункция коленного сустава. Во время процедуры врачи удаляют скопившийся экссудат, промывают суставную полость и вводят антибиотики.
Ревматоидный, псориатический и другие аутоиммунные артриты на начальных стадиях лечатся консервативно. Однако при позднем назначении медикаментозной терапии и высокой активности заболеваний у больных нарушаются функции колена и появляются хронические боли. В этом случае может возникнуть потребность в эндопротезировании, то есть замене коленного сустава искусственным эндопротезом.
Операция по замене сустава при артрите колена
Замена коленного сустава требуется на поздних стадиях артритов, когда дегенеративные изменения в суставах мешают вести привычный образ жизни. В таких случаях эндопротезирование является единственно эффективным методом хирургического лечения. Операцию делают, чтобы избавиться от болевого синдрома и восстановить нормальную подвижность конечностости.
Показания к тотальному эндопротезированию:
- все виды артритов, сопровождающиеся потерей двигательных функций колена;
- болезнь Бехтерева с поражением коленного сустава;
- тяжелые последствия травм (деформирующий остеоартроз, внутрисуставные переломы, неправильно сросшиеся переломы мыщелков бедренной и большеберцовой кости).
Операция необходима, если у больного есть хотя бы один из этих симптомов:
- хронический болевой синдром, который не поддается лечению;
- вальгусная деформация 20 градусов и более;
- варусная деформация 15 градусов и более;
- сгибательная контрактура 15 градусов и более;
- наличие сложной нестабильности в пораженном суставе.
В замене коленного сустава могут нуждаться не только люди с артритами и их последствиями. Одним из частых показаний к операции является деформирующий остеоартроз (ДОА). Заболевание развивается в пожилом возрасте и сопровождается дегенеративно-деструктивными изменениями в хрящевой и костной ткани. У многих больных выявляют сопутствующий остеопороз.
Перспективы восстановления после операции
Эндопротезирование — самый эффективный метод лечения патологических изменений коленного сустава. Он позволяет избавиться от хронических болей, полность восстановить подвижность колена и вернуть человеку возможность двигаться. При отсутствии осложнений и благоприятном течении восстановительного периода человек уже через несколько месяцев может вернуться к полноценной жизни.
Однако ни один протез не может полностью заменить «родной» сустав. Поэтому после операции придется соблюдать некоторые предосторожности. Нельзя будет становиться на колени, заниматься некоторыми видами спорта, прыгать, падать, делать резкие движения и т.д.
Что касается пациентов с ревматоидным артритом, после хирургического вмешательства им придется и дальше принимать базисные противовоспалительные и генно-инженерные препараты. Медикаментозная терапия необходима для того, чтобы уменьшить активность заболевания, избежать дальнейшего разрушения крупных суставов и еще одной операции.
Итог
В некоторых случаях операция остается единственным эффективным методом лечения артрита и его последствий. Она помогает избавиться от постоянных болей и восстановить подвижность колена. Эндопротезирование является спасением для тех людей, которым не помогли остальные методы консервативного и хирургического лечения. При удачном выполнении операции их трудоспособность восстанавливается уже через 4-6 месяцев.
Источник
Показания к применению того или иного способа вторичной хирургической обработки определяются клиническими, рентгенологическими и лабораторными данными. Учитываются характер и степень повреждения мягких тканей и костно-хрящевых элементов сустава, тяжесть инфекционного процесса и его клиническое течение.
Инфицированные повреждения коленного сустава со значительным повреждением мягких тканей и суставных концов кости должны лечиться только хирургическим методом. Показаниями к вторичному иссечению являются гнойное воспаление и некроз мягких тканей, а также наличие инородных тел и костных отломков, вокруг которых развивается инфекция, — имеются в виду больные, у которых в суставе еще не успел развиться гнойный процесс. Чрезвычайно важно своевременно диагностировать гнойные затеки, определять их локализацию и вскрывать.
Обычно у больных повышается температура, появляются боли, увеличивается объем бедра и голени вследствие отека околосуставных тканей; в случае образования затеков присоединяется болезненность при ощупывании бедра и голени. Особенно трудно выявить субфасциальные гнойные затеки, при которых все описанные выше симптомы могут отсутствовать. При длительной лихорадке у больных врач всегда, несмотря на отсутствие явных симптомов, должен думать о возможности скрытых затеков.
Зная закономерности распространения гнойных затеков, в сомнительных случаях следует сделать в соответствующих областях пробные проколы, а иногда и небольшие разрезы.
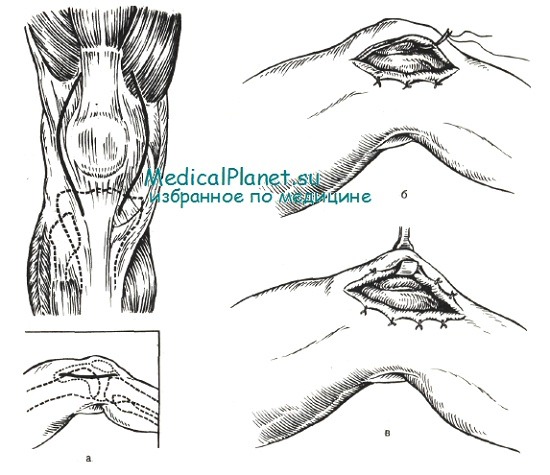
Двусторонняя парапателлярная артротомия при гнойном гоните (по С. С. Юдину).
а — разрезы; б — для оттока гноя синовию подшивают к коже редкими кетгутовыми швами; в — кожно-сумочный лоскут, образовавшийся на передней поверхности коленного сустава.
Невскрытые гнойные затеки могут явиться причиной развития сепсиса и летального исхода.
Операция состоит в иссечении и удалении нежизнеспособных тканей, костных отломков и инородных тел, вскрытии гнойных затеков и карманов и создании путем нанесения специальных дополнительных разрезов контрапертур для обеспечения стока раневого секрета из раны.
Заканчивают операцию гемостазом, вакуумированием и химической обработкой раны. Затем в рану засыпают антисептики и протеолитические ферменты, зашивают ее наглухо и вводят в полость сустава силиконовые дренажи для промывания раны и активного отсасывания секрета. В целях иммобилизации накладывают тазобедренную (кокситную) гипсовую повязку.
При соответствующих показаниях вторичная хирургическая обработка может быть завершена тампонадой по Микуличу или применением тампонов с мазью Вишневского и др. Тампоны удаляют на 12—15-й день и, если нет противопоказаний, накладывают швы на рану.
— Читать далее «Вторичная артротомия коленного сустава — техника парапателлярной артротомии»
Оглавление темы «Лечение гнойных артритов»:
- Постоянное промывание коленного сустава при гнойном артрите
- Оперативное лечение гнойного артрита коленного сустава
- Вторичная артротомия коленного сустава — техника парапателлярной артротомии
- Техника паракондиллярной артротомии коленного сустава
- Вторичная резекция коленного сустава
- Ампутация при гнойном артрите коленного сустава
- Гнойный артрит голеностопного сустава — причины, диагностика
- Лечение гнойного артрита голеностопного сустава. Точки пункции голеностопного сустава
- Техника артротомии голеностопного сустава
- Техника астрагалэктомии голеностопного сустава
Источник
Гнойный артрит – это воспаление всех структур сустава, вызываемое гноеродной микрофлорой. Заболевание проявляется отеком, резкими болями, нарушением функции, местным повышением температуры, а также выраженными симптомами общей интоксикации: общей гипертермией, слабостью, разбитостью, головной болью. Диагноз устанавливается на основании результатов физикального обследования и данных инструментальных исследований (исследование пунктата, рентгенография, МРТ, КТ). Лечение хирургическое – вскрытие и дренирование сустава на фоне антибиотикотерапии.
Общие сведения
Гнойный артрит – воспалительный процесс в полости сустава, вызываемый гноеродными микробными агентами. Является тяжелым заболеванием, способным вызывать серьезные отдаленные местные последствия (артроз, контрактура) и становиться причиной распространения инфекции с развитием осложнений, опасных для здоровья и жизни пациента (флегмона, абсцесс, остеомиелит, сепсис). Лечением гнойных артритов нетравматической природы занимаются гнойные хирурги. Лечение артритов, являющихся следствием травмы (открытых переломов, проникающих ран) осуществляют травматологи.
Гнойный артрит
Причины
Контактное распространение микробов может наблюдаться при непроникающей ране в области сустава, гнойничковом процессе, инфицированных ссадинах, абсцессе, флегмоне окружающих тканей и остеомиелите кости, участвующей в образовании сустава. Лимфогенное и гематогенное распространение инфекции возможно при сепсисе, остеомиелите, карбункулах, абсцессах или флегмонах любой локализации, в том числе расположенных на значительном отдалении от пораженного сустава. Кроме того, гнойное воспаление сустава может стать осложнением ряда инфекционных заболеваний, сопровождающихся бактериемией: рожистого воспаления, гонореи, пневмонии, брюшного тифа и т. д. Вторичные гнойные артриты наблюдаются чаще первичных.
Обычно возбудителями гнойного артрита являются стрептококки или стафилококки. Реже причиной развития воспалительного процесса становятся гонококки, кишечная палочка, клебсиеллы, протей, пневмококки, сальмонеллы, микобактерии и другие микроорганизмы. Предрасполагающими факторами, увеличивающими вероятность развития гнойного артрита, являются обильное загрязнение ран и открытых переломов, а также снижение общей сопротивляемости вследствие иммунных нарушений, тяжелых соматических заболеваний, истощения, тяжелой сочетанной травмы и т. д.
Патанатомия
Гнойный артрит может развиться в любом суставе, но чаще страдают крупные суставы конечностей: коленные, локтевые, тазобедренные и плечевые. Особенности анатомического строения суставов (наличие изолированной замкнутой полости) способствуют скоплению гноя и распространению гнойного процесса на все структуры сустава, включая капсулу, синовиальную оболочку, хрящи и суставные концы костей. Вместе с тем, многочисленные связи суставной сумки с кровеносной и лимфатической системой создают благоприятные условия для диссеминации возбудителя через кровь и лимфу с возможным развитием сепсиса или формированием гнойных очагов в отдаленных сегментах.
Классификация
В гнойной хирургии и травматологии-ортопедии выделяют два вида гнойных артритов: первичные и вторичные. Первичные возникают при проникновении возбудителя непосредственно в полость сустава и могут развиваться при проникающих ранениях, открытых переломах, вывихах и переломовывихах, а также являться следствием заноса инфекции при пункции сустава либо при проведении оперативного вмешательства. Вторичные артриты развиваются в результате заноса инфекции через окружающие ткани, кровь или лимфу.
Симптомы гнойного артрита
Болезнь начинается остро. Пораженный сустав отекает, становится горячим. Кожа над ним краснеет. В суставе возникают интенсивные боли, через некоторое время приобретающие пульсирующий или стреляющий характер и лишающие больного сна. Пальпация и движения резко болезненны. Наблюдается выраженное нарушение функции, обусловленное болевым синдромом. В течение нескольких дней развивается реактивный отек мягких тканей ниже и выше пораженного сустава. При этом отечность больше выражена в нижележащем сегменте, что обусловлено сдавлением лимфатических сосудов.
Местные признаки артрита сочетаются с ярко выраженными симптомами общей интоксикации. Температура поднимается до фебрильных цифр, часто наблюдается гектическая лихорадка с выраженными ознобами. Пациента беспокоит сильная слабость и разбитость. Возможны головные боли, тошнота, в тяжелых случаях – нарушения сознания. Пульс учащен, при этом его частота нередко не соответствует температуре тела.
При внешнем осмотре конечность отечна, находится в вынужденном положении. Особенно выраженный отек выявляется в области сустава, там же наблюдается местная гиперемия. Ниже кожа часто приобретает синюшный или синюшно-багровый оттенок. Пальпация сустава резко болезненна, возможна флюктуация. Пассивные и активные движения ограничены из-за боли. При опросе, как правило, удается установить наличие инфекционного заболевания, гнойного процесса или травмы в течение 2-3 недель, предшествующих началу болезни.
Диагностика
Диагноз гнойный артрит выставляется на основании характерного анамнеза, клинических проявлений, анализов крови, подтверждающих наличие острого воспаления (увеличение СОЭ, лейкоцитоз со сдвигом формулы влево), пункции сустава с последующим исследованием синовиальной жидкости, а также данных инструментальных исследований.
Жидкость, полученную при пункции, направляют на исследование мазка по Граму, на посев и на определение количества лейкоцитов. Обнаружение микробов в мазке, положительный результат посева, а также наличие лейкоцитов в количестве около 50 тыс. на 1 мл в сочетании с преобладанием сегментоядерных нейтрофилов (даже при отрицательном посеве) является подтверждением гнойного артрита. При этом следует учитывать, что число лейкоцитов в пунктате может значительно варьироваться, и их малое количество не должно быть основанием для исключения гнойного артрита.
Всем больным с подозрением на гнойный артрит назначается рентгенография. На рентгенограммах может выявляться отечность мягких тканей, расширение или сужение суставной щели (как равномерное, так и неравномерное), эрозивные изменения в субхондральной части кости и периартикулярный остеопороз. В начальных стадиях болезни рентгенографическая картина может соответствовать норме, поэтому отсутствие изменений на рентгенограмме также не является основанием для исключения гнойного процесса в суставе. Наряду с традиционной рентгенографией, применяются современные неинвазивные методы, позволяющие оценить состояние мягких тканей: МРТ сустава и УЗИ сустава. При наличии в анамнезе инфекционных заболеваний показана консультация терапевта, инфекциониста, пульмонолога или гастроэнтеролога.

КТ стопы. Деструкция сустава Лисфранка на фоне длительно существующего хронического гнойного артрита посттравматического характера.
Лечение гнойного артрита
Пациенты подлежат немедленной госпитализации. Назначается антибиотикотерапия. На ранних стадиях (при синовите с отсутствием гноя) лечение консервативное. Накладывается гипс, проводятся пункции сустава с последующим введением антибиотиков. При эмпиеме (гное в суставе) и выраженной интоксикации показана немедленная артротомия с последующим дренированием сустава. При обширных гнойных ранах и открытых переломах проводится вторичная хирургическая обработка с рассечением краев раны, удалением инородных тел и свободно лежащих костных отломков, иссечением нежизнеспособных тканей, широкой артротомией и вскрытием гнойных затеков. При развитии сепсиса необходимо более объемное хирургическое вмешательство – резекция сустава.
Прогноз и профилактика
В исходе часто наблюдаются ограничения движений, артрозы. Профилактическими мерами по предотвращению гнойного процесса в суставе являются ранние операции при остеомиелите, локализующемся вблизи суставов, своевременное вскрытие флегмон и абсцессов, адекватное лечение инфекционных заболеваний, а также правильная организация обработки случайных ран и открытых переломов. Первая помощь при открытых травмах суставов должна быть оказана в ранние сроки. На доврачебном этапе необходимо провести туалет раны (аккуратно смыть грязь с кожи, смазать края раны йодом и наложить асептическую повязку), выполнить иммобилизацию и как можно быстрее доставить пациента в специализированное мед. учреждение.
Источник

