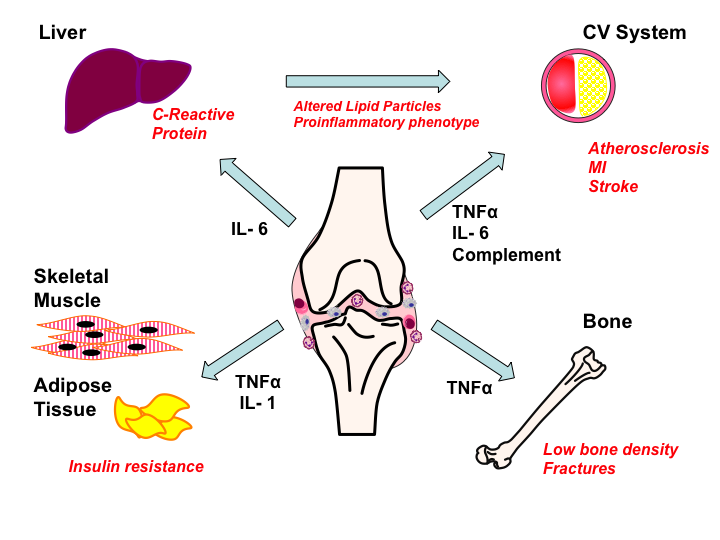
Осмотр пациента с ревматоидным артритом
Обязательные исследования:
Общий анализ крови.
Общий анализ мочи.
Биохимический анализ крови — общий белок, сахар, холестерин, билирубин, креатинин.
Реакция Вассермана, определение антител к вирусам гепатита, ВИЧ.
· Определение группы крови и резус-фактора
ЭКГ
· УЗИ органов брюшной полости
Объем дополнительных исследований
Рентгенография легких
Рентгенография кистей и стоп
Денситометрия
Эхокардиография
Исследование РФ, СРБ, иммуноглобулинов крови
Анализ кала на скрытую кровь
ЭГДС
Общий анализ крови.
Показатели | Результаты | Норма | Ед. изм. |
Гемоглобин | 139.2 | 130 — 160 | г/л |
Эритроциты | 4,4*1012 | 4,0 — 5,1*1012 | /л |
Цветовой показатель | 0,95 | 0,85 — 1,1 | /л |
Тромбоциты | 363*109 | 180 — 320*109 | /л |
СОЭ | 30 | 1-10 | мм/ч |
Лейкоциты | 9*109 | 4,0-10,8*109 | /л |
Палочкоядерные | 2 | 1 — 6 | % |
Сегментоядерные | 57.9 | 47-72 | % |
Эозинофилы | 8.4 | 0 — 5 | % |
Базофилы | 0,4 | 0 — 1 | % |
Лимфоцилы | 24,4 | 19 — 37 | % |
Моноциты | 8.9 | 3 — 11 | % |
В общем анализе крови отклонения от нормы зафиксированы по двум параметрам: СОЭ и эозинофилы крови.
Увеличение СОЭ в три раза по сравнению с верхней границей нормы может быть обусловлено одним лишь ревматоидным артритом, и в таком случае, служить показателем активности процесса. Но с равным успехом это отклонение может быть вызвано другими воспалительными, аутоиммунными, а также онкологическими заболеваниями.
Увеличение числа эозинофилов в крови отражает общую аллергическую настроенность организма и может служить признаком паразитарных заболеваний ЖКТ.
В целом, выявленные отклонения от нормы не позволяют ни подтвердить, ни опровергнуть предварительный диагноз и лишь настраивают нас на дальнейший поиск.
Общий анализ мочи:
Показатели мочи | Результат | Норма |
Количество мочи на анализ | 100 | |
Цвет мочи | бледно-желтый | бледно — жёлтый |
Прозрачность | прозрачная | Прозрачная |
Реакция (рН) | 5,0 | Нейтральная или слабокислая |
Плотность, г/л | 1019 | 1018 и более в утренней порции |
Белок в моче | нет | нет |
Сахар | нет | нет |
Кетоновые тела в моче | нет | нет |
Билирубин в моче | нет | нет |
Уробилиноген в моче | норма | 5-10 мг/л |
Желчные кислоты | нет | нет |
Эритроциты в моче (микроскопия) | Ед. в преп. | 0-3 в поле зрения для женщин 0-1 в поле зрения для мужчин |
Лейкоциты в моче (микроскопия) | Ед. в преп. | 0-6 в поле зрения для женщин 0-3 в поле зрения для мужчин |
Эпителиальные клетки в моче (микроскопия) | Ед. в преп. | 0-10 в поле зрения |
Цилиндры в моче (микроскопия) | нет | нет |
Соли в моче | ||
Бактерии в моче | немного | Не более 50 000 в 1мл |
Слизь | умеренно | нет |
В моче мы не находим сколько-нибудь значимых изменений. С учетом вероятного диагноза ревматоидного артрита и длительности его течения (9 лет по данным анамнеза) со стороны почек мы в первую очередь опасаемся развития амилоидоза. Отсутствие белка в моче и прочие нормальные показатели (относительная плотность мочи, отсутствие цилиндров) практически исключают такой диагноз.
Биохимический анализ крови:
Показатели | Результаты | Норма | Ед. изм. |
Белк. Фракции альбумина | 50,3 | 55,8 — 66,1 | % |
Альфа-1 | 4,8 | 2,9 — 4,9 | % |
Альфа-2 | 13,0 | 7,1 — 11,8 | % |
Бета | 11,1 | 7,9 — 13,7 | % |
Гамма | 20,8 | 11,1 — 8,8 | % |
Железо | 79 | 40 — 160 | Мкг/дл |
Щел. Фосфотаза | 178 | 0 — 270 | Ед/л |
Триглицериды | 2,0 | 0,57 — 2,28 | Моль/л |
Общ. Холестерин | 4,64 | 3,8- 6,47 | Моль/л |
ЛОНП-хс | 0,3 | 0,114 — 0,342 | Моль/л |
Г-ГТ | 17 | 5 — 61 | Ед/л |
АСТ | 14 | 0 — 40 | Ед/л |
АЛТ | 7 | 0 — 40 | Ед/л |
Общий белок | 80,5 | 57 — 82 | г/л |
Альбумин | 43,1 | 32 — 48 | г/л |
Креатинин | 1,00 | 0,5 — 1,2 | Мг/дл |
Глюкоза | 5,2 | 4,1 — 5,9 | Моль/л |
Азот мочевины | 6,8 | 3,2 — 8,2 | Моль/л |
Общий билирубин | 9,2 | 5,0 — 21,0 | Мкмоль/л |
Na+ | 139 | 132 — 149 | Мэкв/л |
K+ | 4,4 | 3,5 — 5,5 | Мэкв/л |
Вне пределов нормы только альфа-2- и гамма-глобулины.
Альфа-2-глобулины относящиеся к острофазовым показателям воспаления, повышены незначительно, тогда как уровень гамма-глобулинов, отражающий активность гуморального иммунитета превышает норму в два раза, что тоже вписывается в картину ревматоидного артрита, но не позволяет исключить других воспалительных процессов.
Специальный анализ крови.
СРБ 1.3 0 — 0.8 мг/дл
РФ 59.6 0 — 20 МЕ/мл
Уровень ревматоидного фактора, в три раза выше верхней границе нормы в сочетании с данными клинической картины и анамнеза подтверждает диагноз ревматоидного артрита. Уровень СРБ отражает активность процесса.
Иммуноглобулины
IgA 435 50 — 300 мг/дл
IgM 156 40 — 200 мг/дл
IgG 1920 600 — 2000 мг/дл
Уровни всех иммуноглобулинов крови близки к верхней границе нормы, а IgA даже превышают ее, что не противоречит диагнозу ревматоидного артрита.
Коагулограмма
АЧТВ 1.04 0.75 — 1.25
Протр. Инд. 99 85 — 110
Фибриноген 4.71 1.8 — 4.0 г/л
Основные показатели системы свертывания в норме. Увеличение уровня фибриногена может происходить в рамках любых воспалительных заболеваний и ничего нового нам не сообщает.
Исследование кала на скрытую кровь
Реакция с бензидином — отрицательная.
С учетом длительной терапии НПВС и цитостатиками, необходимо было убедиться в отсутствии кровотечения из ЖКТ.
Реакция Вассермана — отриц.
Маркеры вирусов гепатита — не обнаружены.
Группа крови — IV, резус-отрицательная.
ЭКГ

заболевание обследование ревматоидный артрит
Ритм синусовый.
ЭОС отклонена влево.
ЧСС = 67 уд/мин
P-Q = 0,17 мс
QRS = 0,09 мс
QRST = 0,38 мс
Блокада передней ветви левой ножки пучка Гиса.
Признаков ишемии не выявлено.
Признаков гипертрофии не выявлено.
УЗИ органов брюшной полости
Печень умеренно увеличена за счет обеих долей, контуры ровные ( пр. доля 175 мм, лев 15мм). Паренхима однородной структуры, повышенной эхогенностн. Сосудистый рисунок печеночных вен не изменен. Внутрипеченочные желчные протоки не расширены. Желчный пузырь 57×26 мм правильной формы, стенки не изменены. В просвете конкременты не отмечаются. Общий желчный проток 5.3 мм.
Воротная вена 10 мм.
Поджелудочная железа гиперэхогенна, нормальных размеров и структуры. Главный панкреатический проток не расширен.
Селезенка не увеличена, не изменена, размерами 109×51 мм.
Почки не увеличены, контуры ровные. Паренхима 20 мм. Синусы не расширены. Камней нет. В синусе правой почки несколько кист до 21 мм.. Области надпочечников ее изменены. Свободной жидкости в брюшной полости не отмечается.
Заключение: Умеренное увеличение печени. Кисты правой почки.
Рентгенограмма грудной клетки в прямой и боковой проекциях
Свежие очаговые и инфильтративные изменения в легких не выявлены. Стенки бронхов утолщены, уплотнены. Корни легких структурны, диафрагма обычно расположена. Передний реберно-диафрагмальный синус облитерирован. Сердце и аорта рентгенологически не изменены.
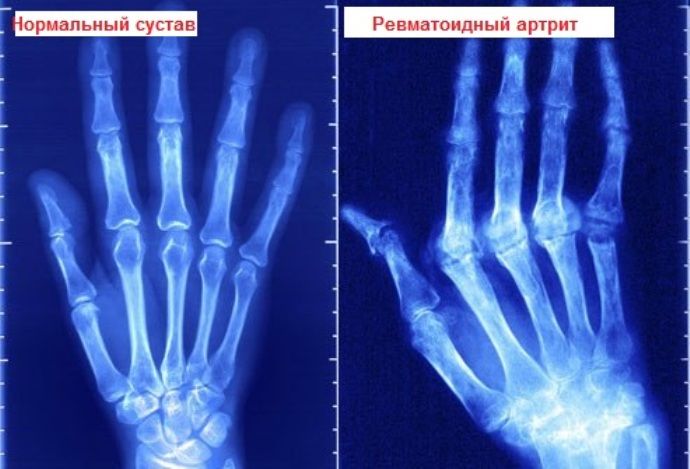
Рентгенограмма кистей и стоп
На рентгенограммах кистей определяется пятнистый остеопороз с кистовидной перестройкой, сужение рентгеновских суставных щелей обоих лучезапястных суставов и суставов запястья справа, сужение рентгеновских суставных щелей II пястно-фалангового сустава и межфаланговых суставов V пальца правой кисти.
На рентгенограммах стоп определяется диффузный остеопороз с кистовидной перестройкой, неравномерное сужение рентгеновских суставных щелей с узурацией 1-3-4-5 плюснефаланговых суставов справа и слева. Подвывих проксимального межфалангового сустава III пальца стопы справа. Неравномерное сужение рентгеновских суставных щелей и деформация суставных поверхностей межфаланговых суставов первых пальцев обеих ног.
Эхокардиографическое исследование
Полость левого желудочка: Dd4,5 (N до5,5см); КDО 65мл; КSO 19мл (по Simpson) Толщина стенок ЛЖ: МЖП 1,0(N до 1,0см); ЗС 1,0 (Nдо 1,1см), ближе к верхушке определяется дополнительная хорда.
Глобальная сократительная функция ЛЖ: не нарушена ФИ= 70%(N от 55%) Нарушений локальной сократимости нет:
Базальные: передне-перегородочный — нормокинез, передний — нормокинез, передне-боковой — нормокинез, заднее-боковой — нормокинез, задний — нормокинез, задне-перегородочный — нормокинез.
Средние: передне-перегородочный — нормокинез, передний — нормокинез, передне-боковой — нормокинез, заднее-боковой — нормокинез, задний — нормокинез, заднее-перегородочный — нормокинез.
Верхушечные: передний — нормокинез, перегородочный — нормокинез, задний -нормокинез, боковой — нормокинез.
Диастолическая функция: снижена Е/А= 0,66
Полость правого желудочка: 2.0 (N до 2,6см),
Толщина свободной стенки ПЖ: 0,5(N до 0,5см), характер движения стенок: не изменен.
Левое предсердие: 35мл. Правое предсердие: 34мл (По Simpson) Межпредсердная перегородка: без особенностей.
Нижняя полая вена: не расширена, коллабирует после глубокого вдоха более, чем на 50%.
Митральный клапан: уплотнение фиброзного кольца, Рмакс.= 1,9мм.рт.ст., митральная регургитация: нет.
Аортальный клапан: уплотнение фиброзного кольца, Р макс. = 4,0мм.рт.ст., аортальная регургитация: нет.
Трикуспидальный клапан: не изменен, трикуспидальная регургитация : нет.
Клапан легочной артерии не лоцируется.
Диаметр корня аорты: 3,9см. Стенки аорты уплотнены Наличие жидкости в полости перикарда: нет.
Заключение: нарушение диастолической функции левого желудочка, уплотнение стенок аорты, фиброзных колец аортального и митрального клапанов, дополнительная хорда в левом желудочке.
ЭГДС
Пищевод свободно проходим, не изменен, кардия смыкается. В желудке умеренное количество прозрачной жидкости со слизью, рельеф обычный. Складки эластичные, воздухом расправляются. Слизистая розовая, в антральном отделе с пятнистой гиперемией. Малая кривизна и угол ровные, привратник округлый. Свободно проходим. Луковица 12-перстной кишки незначительно деформирована, свободно проходима. Слизистая луковицы с очаговой гиперемией и единичными плоскими эрозиями с фибринозным налетом. Постбульбарный отдел не изменен.
Заключение: антральный очаговый поверхностный гастрит. Небольшая деформация луковицы 12-перстной кишки. Очаговый бульбит.
Комментарий:
В ходе лабораторных исследований, вырисовывается картина, характерная для ревматоидного артрита:
· В крови обнаружен ревматоидный фактор, уровень которого превышает верхнюю границу нормы в 3 раза. Хотя сам по себе РФ не является абсолютно специфичным маркером ревматоидного артрита и может выявляться при других аутоиммунным заболеваниях, столь значительное повышение его уровня все же говорит в пользу предварительного диагноза.
· Увеличение уровня СОЭ, СРБ, альфа-2- и гамма-глобулинов также характерны для ревматоидного артрита. И хотя эти показатели совсем уж не специфичны и могли бы отражать наличие других воспалительных процессов, это предположение опровергается данными инструментальных исследований: ни на рентгенограмме органов грудной клетки, ни на ЭХО-КГ, ни при ультразвуковом исследовании брюшной полости и ЭГДС мы не находим признаков каких-либо активных воспалительных процессов, способных повлечь за собой такое увеличение СОЭ, СРБ и альфа-2-глобулинов.
В ходе ЭГДС выявлены бульбит и очаговый поверхностный гастрит антрального отдела, что само по себе не могло бы дать такого повышения показателей воспаления.
Источник
Диагностика ревматоидного артрита производится путём личного осмотра пациента врачом и дальнейшим анализом информации, которая поступает в виде заключений по лабораторным и инструментальным обследованиям. При этом процесс постановки диагноза, при сформировавшейся патологии, не вызывает сложностей. Определённые трудности определения болезни существуют на ранних стадиях патологии.
Диагностические признаки и критерии
Среди диагностических признаков заболевания отмечаются:
- АЦЦП (антитела к циклическому цитруллинированому пептиду);
- увеличение количества нейтрофилов и другие изменения синовиальной жидкости под воздействием воспаления;
- остеопороз в районе сустава и костная эрозия.
Протекание ревматоидного артрита характеризуется нижеследующими критериями диагностики, которые были выявлены американскими ревматологами в 1997 году:
- Наличие скованности в поражённых соединительных тканях в утренние часы (длительностью от одного часа, присутствующая в течение шести недель);
- Проявление артрита в трёх или более сочленённых соединениях;
- Чаще всего патология наблюдается:
- во втором и третьем пальце руки в межфаланговых областях, а также в области запястья;
- одновременно в коленях и запястьях;
- в локтевом и голеностопном сочленении.
- Наличие симметричного поражения суставов (при признаках боли в костных сочленениях левой руки, аналогичные боли проявляются в правой руке);
- Проявление внесуставных признаков:
- ревматоидные узелки;
- воспаление лимфоузлов;
- поражение внутренних органов.
- Положительная ревматологическая реакция в анализах крови;
- Характерные изменения на рентгеновских снимках.
Указанные диагностические критерии являются международным стандартом диагностики ревматоидного артрита.
Диагностирование болезни на ранней стадии

Обнаружение патологии на первоначальных этапах формирования позволяет приступить к своевременному курсу терапии. Это способствует предупреждению развития осложнений. Но процесс выявления воспалительной реакции соединительной ткани в начальной фазе обусловлен рядом сложностей. Это совпадение симптомов болезни с другими патологиями, а также отсутствие высокоэффективных лабораторных методик для распознавания диагноза на ранних этапах. Ещё одним немаловажным фактором является обращение пациента с первыми признаками болезни к терапевту. Данные специалисты, в отличие от ревматологов, не в состоянии сразу установить правильное заключение.
Начальной стадией болезни считается промежуток времени от проявления первых негативных признаков до начала деструктивного изменения хрящевой ткани. Как правило, такой период длиться около трёх месяцев. Значимой информацией для диагностики ревматоидного артрита на ранних стадиях заболевания являются полученные в ходе устного опроса пациента жалобы. Среди них выделяются:
- возникновение болей в суставах;
- формирование скованности и отёчности в области поражения;
- болевые ощущения при сжатии кистей рук или при ходьбе (боль отражается в голеностопном аппарате);
- снижение веса;
- повышение температуры;
- наличие быстротечной утомляемости;
- присутствие слабости организма в целом.
Широкое применение получила методика АЦЦП. Она помогает распознать присутствие указанных антител в организме больного заблаговременно. Что позволяет приступить к своевременному лечению на ранней стадии патологии.
Лабораторные и инструментальные методы диагностики
Для выявления ревматоидного артрита используют следующие лабораторные методы диагностики:
- Ревматоидный фактор
Данное исследование показывает наличие аутоиммунных расстройств в организме пациента. К ревматоидным факторам относятся аутоагрессивные антитела иммуноглобулинов. Наибольшее скопление указанных антител выявляется в костном мозге и синовиальной жидкости. По наличию аутоагрессивных антител можно сделать вывод о степени сформировавшегося заболевания. Соответственно при большом присутствии данных элементов патология имеет запущенную степень, а при малом наличии диагностируется ранняя стадия заболевания.
Данные исследования проводят следующими способами: гистохимическими, нефелометрическими, реакция латексагглютинации и Валера-Роза.
Диагностирование заболевания осложнено наблюдением ревматоидных факторов как у здоровой части населения (около пяти процентов), так и у людей с присутствием вируса гепатита С.
- АЦЦП
Титры антител к циклическому цитруллинированному пептиду являются передовым лабораторным исследованием, которое может выявить болезнь в начальной стадии прогрессирования. Присутствие АЦЦП в крови заболевшего, возможно, обнаружить заблаговременно. Они формируются в период от двенадцати до восемнадцати месяцев, до начала образования первых болевых признаков. При этом за нормативный показатель берётся 3 Ед/мл АЦЦП. В случае превышения данного параметра, диагностируется воспалительное заболевание соединительной материи.
- Общий и биохимический анализ крови
При детальном рассмотрении общего анализа крови может фиксироваться повышенное содержание лейкоцитов. Что может свидетельствовать об инфекционной природе патологии. При увеличении числа эозинофилов повышается вероятность аллергического типа заболевания.
По данным биохимического анализа крови вероятны нижеследующие заключения:
- присутствие чрезмерной концентрации фибриногена и сиаловой кислоты означает протекание активной воспалительной реакции;
- нарушение белкового метаболизма возможно при различных видах артрита;
- излишнее содержание мочевой кислоты характерно наличию подагры.
- Изучение синовиальной жидкости
При наличии патологии, в синовиальной жидкости выделяются следующие изменения:
- повышено количество лейкоцитов;
- помутнение жидкости;
- приобретение излишней вязкости;
- формирование рагоцитов.
К основным показателям лабораторного диагностирования указанной патологии относятся ревматоидные факторы и антицитруллиновые антитела. На базе данных исследований можно сделать заключение о наличие или отсутствии патологии. Остальные показатели являются важными для оценки тяжести болезни и дальнейшего назначения лечения.
Для более тщательного анализа заболевания применяют нижеследующие инструментальные методы диагностики:
- Артроскопия
Данный способ представляет собой визуальное исследование поражённого сустава при помощи специализированного оборудования. По данным артроскопии делается вывод о необходимости хирургической коррекции диартроза.
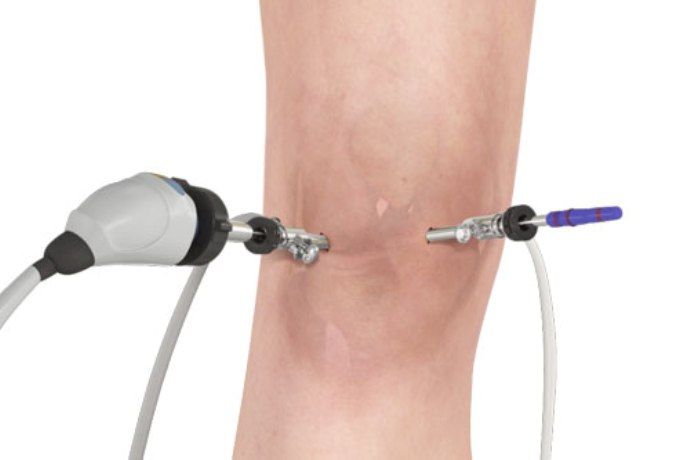
В процессе исследования выявляются нижеследующие характерные признаки заболевания:
- формирование белка фибрина на поражённой хрящевой материи;
- разрастание синовиальной ткани;
- пролиферация ворсинок синовиальной ткани, которая пагубно влияет на жидкость находящуюся внутри диартроза.
- Рентгенография
Использование данной методики на начальных этапах заболевания практически неэффективно. При длительном течении патологии рентгенография способна обнаружить перемены в костной ткани. Что позволяет специалистам поставить диагноз и назначить требуемый курс терапии.
Для ревматоидного артрита характерно обнаружение на рентгене симметричного поражения сочленённых соединений. Также происходит сужение межсуставных щелей или их сращивание.
- Сцинтиграфия
Относится к способам лучевого исследования. Осуществляется путём введения в организм радиоизотопов. Применяется для обнаружения патологических преобразований костной материи. Введённое вещество концентрируется в исследуемой области и явно визуализируется на рентгеновских снимках, при наличии воспалительной реакции в синовиальной поверхности.
Сцинтиграфия даёт возможность распознать патологию на ранних стадиях, но является более чувствительным способом инструментальной диагностики в сравнении с рентгенографией.
- МРТ
Магнитно-резонансная томография показывает результат, позволяющий структурно изучить состояние поражённого сочленённого соединения. За счёт применения электромагнитных волн является безопасным исследовательским методом, даже при неоднократном обследовании. Минусом данной методики является высокая стоимость.
- Ультразвук
Эффективность ультразвукового облучения наблюдается при исследовании больших диартрозов. Это обусловлено сложностью визуализации из-за высокой плотности костных тканей. Поэтому указанный метод диагностирования используется в качестве дополнительного.
Дифференциальная диагностика заболевания
Методика дифференциального подтверждения диагноза ревматоидного артрита требуется для исключения иных патологий соединительных материй суставов. Такое возможно при одновременном протекании различных болезней негативно воздействующих на поверхностную материю сустава.
Среди аналогичных по клиническим признакам болезней отмечаются:
- первичный остеоартроз;
- синдром Стилла;
- псориатический артрит;
- ревматизм;
- подагра;
- синдром Рейтера;
- инфекционные артриты;
- красная волчанка;
- склеродермия;
- реактивные артриты;
- болезнь Бехтерева.
Перечисленные выше заболевания, с различной степенью отрицательного воздействия, оказывают влияние на суставы. При этом каждая из патологий имеет свои характерные черты, которые можно выявить только дифференциальной диагностикой.
Основания для постановки диагноза
Основанием для постановки диагноза рассматриваемой болезни являются полученные в ходе обследования анализы, а также жалобы пациента с присутствием характерных признаков заболевания.
Диагноз подтверждается в случае наблюдения четырёх диагностических критериев, которые указаны ранее. При этом первые четыре признака из указанного списка должны наблюдаться на протяжении шести и более недель.
Диагностирование патологии представляет собой трудоёмкий процесс, включающий в себя множество лабораторных и инструментальных методик. Одной из приоритетных целей современных медицинских исследований является получение эффективных методик, способных решить вопрос, как определить ревматоидный артрит в начальной стадии.
Источник