Патогенез ювенильного ревматоидного артрита
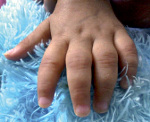
Ювенильный ревматоидный артрит – это прогрессирующее деструктивно-воспалительное поражение суставов у детей, развившееся в возрасте до 16 лет и сочетающееся с внесуставной патологией. Суставная форма заболевания проявляется отеком, деформацией, контрактурой крупных и мелких суставов конечностей, шейного отдела позвоночника; системная форма сопровождается общими симптомами: высокой лихорадкой, полиморфной сыпью, генерализованной лимфаденопатией, гепатоспленомегалией, поражением сердца, легких, почек. Диагноз ювенильного ревматоидного артрита основан на данных клинической картины, лабораторного обследования, рентгенографии и пункции суставов. При ювенильном ревматоидном артрите назначаются НПВС, глюкокортикостероиды, иммунодепрессанты, ЛФК, массаж, физиопроцедуры.
Общие сведения
Ювенильный (юношеский) ревматоидный артрит – диффузное заболевание соединительной ткани с преимущественным поражением суставов, развивающееся в детском и подростковом возрасте. Ювенильный ревматоидный артрит является самым распространенным заболеванием в детской ревматологии. Согласно статистике, он диагностируется у 0,05-0,6% юных пациентов во всем мире. Обычно патология проявляется не раньше двухлетнего возраста, при этом в 1,5-2 раза чаще встречается у девочек. Ювенильный ревматоидный артрит относится к инвалидизирующей ревматической патологии, часто приводит к потере трудоспособности уже в молодом возрасте.
Ювенильный ревматоидный артрит
Причины
Предположительно, к развитию ювенильного ревматоидного артрита приводит сочетание различных экзогенных и эндогенных повреждающих факторов и гиперчувствительность организма к их воздействию. Манифестации ювенильного ревматоидного артрита может способствовать:
- перенесенная острая инфекция, (чаще всего, вирусная, вызванная парвовирусом B19, вирусом Эпштейна-Барра, ретровирусами);
- травма суставов;
- инсоляция или переохлаждение;
- инъекции белковых препаратов.
Потенциально артритогенными стимулами могут выступать белки коллагена (типов II, IX, X, XI, олигомерный матриксный белок хряща, протеогликаны). Важную роль играет семейно-генетическая предрасположенность к развитию ревматической патологии (носительство определенных сублокусов HLA-антигенов).
Патогенез
Одним из ведущих звеньев патогенеза ювенильного ревматоидного артрита является врожденное или приобретенное нарушение иммунитета, приводящее к развитию аутоиммунных процессов. В ответ на воздействие причинного фактора образуются модифицированные IgG (аутоантигены), на которые происходит выработка аутоантител – ревматоидных факторов. Входя в состав циркулирующих иммунных комплексов, РФ запускает ряд цепных патологических реакций, приводящих к повреждению синовиальной оболочки и эндотелия сосудов, развитию в них негнойного хронического воспаления экссудативно-альтеративного, а затем пролиферативного характера.
Отмечается образование микроворсинок, лимфоидных инфильтратов, разрастаний грануляционной ткани (паннуса) и эрозий на поверхности суставного хряща, деструкция хряща и эпифизов костей, сужение суставной щели, атрофия мышечных волокон. Прогрессирующее фиброзно-склеротическое поражение суставов возникает у детей с серопозитивным и системным вариантом ювенильного ревматоидного артрита; приводит к необратимым изменениям в суставах, развитию подвывихов и вывихов, контрактур, фиброзного и костного анкилоза, ограничению функции суставов. Деструкция соединительной ткани и изменения в сосудах также проявляются в других органах и системах. Ювенильный ревматоидный артрит может протекать и при отсутствии ревматоидного фактора.
Классификация
Ювенильный ревматоидный артрит — самостоятельная нозологическая единица, напоминающая ревматоидный артрит у взрослых, но отличающаяся от него по суставным и внесуставным проявлениям. Классификация американской коллегии ревматологов (AKP) выделяет 3 варианта ювенильного ревматоидного артрита:
- системный
- полиартикулярный
- олиго- (пауци-) артикулярный (типы I и II). На олигоартрит типа I приходится до 35-40% случаев заболевания, болеют в основном девочки, дебют — в возрасте до 4 лет. Олигоартрит типа II отмечается у 10-15% больных, в основном у мальчиков, начало – в возрасте старше 8 лет.
По иммунологическим характеристикам (наличию ревматоидного фактора) ювенильный ревматоидный артрит подразделяют на серопозитивный (РФ+) и серонегативный (РФ-). По клинико-анатомическим особенностям различают:
- суставную форму (с увеитом или без него) в виде полиартрита с поражением более 5 суставов или олигоартрита с поражением от 1 до 4-х суставов;
- суставно-висцеральную форму, включающую синдром Стилла, синдром Висслера-Фанкони (аллергосептический);
- форму с ограниченными висцеритами (поражением сердца, легких, васкулитом и полисерозитом).
Течение ювенильного ревматоидного артрита может быть медленно, умеренно или быстро прогрессирующим. Существует 4 степени активности ювенильного ревматоидного артрита (высокая — III, средняя — II, низкая – I, ремиссия – 0) и 4 класса заболевания (I–IV) в зависимости от степени нарушения функции суставов.
Симптомы ювенильного ревматоидного артрита
Суставная форма
В большинстве случаев ЮРА начинается остро или подостро. Острый дебют более характерен для генерализованной суставной и системной форм заболевания с рецидивирующим течением. При более распространенной суставной форме развивается моно-, олиго- или полиартрит, часто симметричного характера, с преимущественным вовлечением крупных суставов конечностей (коленных, лучезапястных, локтевых, голеностопных, тазобедренных), иногда и мелких суставов (2-го, 3-го пястно-фаланговых, проксимальных межфаланговых).
Возникают отечность, деформация и локальная гипертермия в области пораженных суставов, умеренная болезненность в покое и при движении, утренняя скованность (до 1 ч и более), ограничение подвижности, изменение походки. Маленькие дети становятся раздражительными, могут перестать ходить. Встречаются кистозные образования, грыжевые выпячивания в области пораженных суставов (например, киста подколенной ямки). Артрит мелких суставов рук приводит к веретенообразной деформации пальцев. При ювенильном ревматоидном артрите часто поражается шейный отдел позвоночника (боль и скованность в области шеи) и ВНЧС («птичья челюсть»). Поражение тазобедренных суставов развивается обычно на поздних стадиях заболевания.
Может отмечаться субфебрилитет, слабость, умеренная спленомегалия и лимфаденопатия, снижение массы тела, замедление роста, удлинение или укорочение конечностей. Суставная форма ювенильного ревматоидного артрита нередко сочетается с ревматоидным поражением глаз (увеитом, иридоциклитом), резким падением остроты зрения.
Ревматоидные узелки характерны для РФ-положительной полиартрической формы заболевания, возникающей у детей старшего возраста, имеющей более тяжелое течение, риск развития ревматоидного васкулита и синдрома Шегрена. РФ-отрицательный ювенильный ревматоидный артрит возникает в любом детском возрасте, имеет сравнительно легкое течение с редким образованием ревматоидных узелков.
Системная форма
Системная форма характеризуется выраженными внесуставными проявлениями: упорной фебрильной лихорадкой гектического характера, полиморфной сыпью на конечностях и туловище, генерализованной лимфаденопатией, гепатолиенальным синдромом, миокардитом, перикардитом, плевритом, гломерулонефритом.
Поражение суставов может проявиться в начальный период системного ювенильного ревматоидного артрита или спустя несколько месяцев, принимая при этом хроническое рецидивирующее течение. Синдром Стилла чаще наблюдается у детей дошкольного возраста, для него характерен полиартрит с поражением мелких суставов. Синдром Висслера-Фанкони обычно возникает в школьном возрасте и протекает с доминированием полиартрита крупных, в т. ч. тазобедренных суставов без выраженных деформаций.
Осложнения
Осложнениями ювенильного ревматоидного артрита являются вторичный амилоидоз почек, печени, миокарда, кишечника, синдром активации макрофагов с возможным летальным исходом, сердечно-легочная недостаточность, задержка роста. Олигоартрит типа I сопровождается хроническим иридоциклитом с риском потери зрения, олигоартрит типа II – спондилоартропатией. Прогрессирование ювенильного ревматоидного артрита приводит к стойкой деформации суставов с частичным или полным ограничением их подвижности и ранней инвалидизации.
Диагностика
Диагностика ювенильного ревматоидного артрита основана на данных анамнеза и осмотра ребенка детским ревматологом и детским офтальмологом, лабораторных исследований (Hb, СОЭ, наличие РФ, антинуклеарных антител), рентгенографии и МРТ суставов, пункции сустава (артроцентеза). Критериями ювенильного ревматоидного артрита являются:
- Дебют до 16 лет.
- Длительность заболевания свыше 6 недель.
- Наличие минимум 2-3-х признаков:
- симметричный полиартрит,
- деформации мелких суставов кистей,
- деструкция суставов,
- ревматоидные узелки,
- позитивность по РФ,
- положительные данные биопсии синовиальной оболочки,
- увеит.
Рентгенологическая стадия ювенильного ревматоидного артрита определяется по следующим признакам:
- I — эпифизарный остеопороз;
- II — эпифизарный остеопороз с сужением суставной щели, единичными краевыми дефектами (узурами);
- III — деструкция хряща и кости, многочисленные узуры, подвывихи суставов;
- IV — деструкция хряща и кости с фиброзным или костным анкилозом.
Дифференциальная диагностика проводится с ювенильным анкилозирующим спондилитом, ювенильным псориатическим артритом, реактивным и инфекционным артритом, болезнью Бехтерева, болезнью Рейтера, СКВ, воспалительными заболеваниями кишечника (болезнью Крона, болезнью Уиппла), опухолями костей, острым лейкозом.
Лечение ювенильного ревматоидного артрита
Лечение ЮРА длительное и комплексное, начинается сразу после установления диагноза. В период обострения ограничивается двигательная активность (исключаются бег, прыжки, активные игры), запрещается пребывание на солнце. В питании ограничения касаются соли, белков, углеводов и жиров животного происхождения, сладостей. Рекомендуется пища с высоким содержанием растительных жиров, кисломолочная продукция с низкой жирностью, фрукты, овощи, прием витаминов группы В, РР, С.
Медикаментозная терапия ювенильного ревматоидного артрита включает симптоматические (противовоспалительные) препараты быстрого действия и патогенетические (базисные) средства, физиотерапию:
- в острый период суставного синдрома назначаются НПВС (диклофенак, напроксен, нимесулид)
- при необходимости используют глюкокортикостероиды (преднизолон, бетаметазон) внутрь, местно и внутрисуставно или в виде пульс-терапии.
- назначают базисные препараты-иммунодепрессанты (метотрексат, сульфасалазин).
- важным компонентом терапии ювенильного ревматоидного артрита является ЛФК, массаж, физиопроцедуры (лекарственный фонофорез, грязевые, парафиновые, озокеритовые аппликации, УФО, лазеротерапия) и лечение природными факторами.
Комплексная терапия позволяет снизить потребность в симптоматических препаратах, предупредить прогрессирование, продлить ремиссию и улучшить прогноз ювенильного ревматоидного артрита. При выраженных деформациях суставов и развитии тяжелых анкилозов показано протезирование суставов.
Прогноз и профилактика
Ювенильный ревматоидный артрит является пожизненным диагнозом. При адекватном лечении и регулярном наблюдении ревматолога возможна длительная ремиссия без выраженных деформаций и утраты функции суставов с удовлетворительным качеством жизни (учёба, работа по профессии). Риск обострения может сохраняться многие годы. Более неблагоприятный прогноз при раннем дебюте, непрерывно рецидивирующем течении, РФ+ полиартритной и системной формах ювенильного ревматоидного артрита, приводящих к развитию осложнений, выраженным ограничениям движений в суставах и инвалидизации.
Для профилактики обострений ювенильного ревматоидного артрита нужно избегать инсоляции, переохлаждения, смены климатического пояса, ограничить контакты с инфекционными больными, исключить профилактические прививки и прием иммуностимуляторов.
Источник
Ювенильный
ревматоидный артрит (ЮРА) — хроническое
системное заболевание суставов с
поражением синовиальной оболочки.
Заболевание имеет прогрессирующее
течение, приводит к деструкции суставов,
в ряде случаев — с висцеральными
поражениями.
Термин
«ювенильный» был предложен в целях
отличия РА у детей и подростков от
такового у взрослых, так как, несмотря
на значительное сходство ЮРА и РА,
имеются и различия. ЮРА — достаточно
редкое заболевание, однако в последние
годы он встречается намного чаще других
ревматических болезней у детей. Тяжелые
нарушения опорно-двигательного
аппарата, прогрессирующее течение и
ранняя инвалидизация создают сложные
социальные проблемы.
Этиология
и патогенез.
Этиология ЮРА, так же, как и РА у взрослых,
недостаточно ясна. Согласно двум
наиболее распространенным гипотезам,
в основе заболевания лежит инфекция —
вирусная, бактериальная, микоплазменная.
Реакция непрямой иммунофлюоресценции
выявляет вирусы (энтеровирусы, Коксаки,
герпеса I и II, краснухи) в моче. Однако
непосредственной связи между их наличием
и поражением суставов установить не
удается. Другая точка зрения объясняет
возникновение ЮРА с позиций аутоиммунных
реакций в ответ на внешние воздействия.
Е.М.Тареев считал, что в основе РАлежат
изменения реактивности больных, их
сверхчувствительность к различным
факторам внешней среды, в том числе к
инфекции, травме, инсоляции, неспецифической
белковой сенсибилизации. При изучении
патогенеза ЮРА наиболее полно исследованы
нарушения гуморального иммунитета.
Предполагается, что изначально
процесс развертывается в синовиальной
оболочке сустава, где развивается
массивная иммуновоспалительная реакция
с формированием иммунных комплексов
при участии IgG.
Иммунные комплексы поддерживают
воспалительный процесс в синовиальной
оболочке и являются причиной
ревматоидного васкулита. Активированные
компоненты комплемента стимулируют
миграцию нейтрофильных лейкоцитов в
полость сустава, осуществляющих
фагоцитоз иммунных комплексов. В
процессе
фагоцитоза происходит выброс в
синовиальную жидкость про-теолитических
ферментов, что, в свою очередь, ведет к
повреждению окружающих тканей, в
том числе хряща и синовиальной оболочки
сустава. В последующем развивается
ворсинчатое ее разрастание с образованием
плаща, или паннуса. Паннус наползает
на суставную поверхность, проникает
в суставной хрящ, вызывая его дистрофию
в виде сухости, трещин, эрозий.
ЦИК
являются причиной возникновения
ревматоидного васкулита, формирующего
системные формы заболевания.
Клиническая
картина.
Основное клиническое проявление ЮРА
— артрит. Начало заболевания может
быть острым
и подострым.
При остром
начале
у ребенка повышается температура,
обычно до субфебрильных цифр, появляется
боль, а затем припухлость, чаще — в
одном, иногда — в нескольких суставах,
обычно симметричных. В отличие от
взрослых у детей заболевание начинается
с крупных суставов ~ коленных,
голеностопных, реже — лучезапястных.
Вследствие болезненности и отечности
суставов движения в них становятся
ограниченными, положение — вынужденным.
Эти клинические проявления характерны
для начальной экссудативной фазы
воспаления. В последующем развивается
продуктивная фаза, деформации
суставов становятся стойкими, суставы
приобретают типичную форму: мелкие
суставы пальцев рук — веретенообразную,
крупные — шаровидную. Развиваются
бурситы, теносиновиты и одновременно
с поражением суставов — гипотрофия
мышц проксималь-нее пораженного сустава.
Пролиферативные
и склеротические изменения в околосуставных
тканях приводят к развитию контрактур
и вынужденному положению сустава.
Чаще наблюдаются сгибательные контрактуры
из-за слабости раз-гибательных мышц.
Возможно формирование вывихов и
подвывихов суставов, в результате
чего голени ретируются кнаружи,
развивается уль-нарная девиация кистей
и др. У детей до 3—4 лет симптом утренней
скованности проследить трудно, но
в более старшем возрасте дети отмечают
значительные затруднения движения в
пораженных суставах по утрам. Длительность
утренней скованности колеблется от
10—15миндо 1—1,5ч.
Клиника
ЮРА вариабельна. Различают 2 основные
формы заболевания — преимущественно
суставную
и су
ставно-висцеральную,
или системную.
Преимущественно суставная форма
ЮРА встречается наиболее часто—в
65—70% случаев. Поражение суставов может
быть множественным, в виде полиартрита,
и ограниченным, с вовлечением в процесс
2—3 суставов — олиго- или пауциартрита.
Значительно реже (в 8—10% случаев) ЮРА
протекает как моноартрит. При полиартрите
в процесс вовлекаются практически
все суставы конечностей, челюстно-височные
суставы, шейный отдел позвоночника,
грудиноключичные суставы. При
олигоартрите,
как правило, страдают крупные суставы:
коленные, голеностопные, реже —
лучезапястные. Моноартрит
чаще всего представлен в форме гонита,
поражения коленного сустава, реже —
одного из голеностопных. Наиболее
тяжело протекает полиартрит. При остром
начале заболевания отмечаются резкая
болезненность в пораженных суставах,
повышение температуры до фебрильных
цифр, увеличиваются периферические
лимфатические узлы, СОЭ повышается до
40 мм/ч и более. Как правило, этот вариант
ЮРА протекает с частыми рецидивами и
при недостаточном лечении быстро
приводит к инвалидизации больных.
Олиго- и моноартриты протекают более
доброкачественно, без общих проявлений
заболевания, легче поддаются терапии.
Однако при этом варианте может
развиться ревматоидное поражение глаз
— ревматоидный увеит в виде ирита,
иридоциклита, нередко — с исходом в
катаракту, со значительным снижением
остроты зрения вплоть до полной его
потери.
Системная
форма
ЮРА имеет несколько вариантов; системная
форма с вовлечением в процесс
отдельных органов, синдром Стилла,
синдром Висслера-Фанкони или
аллергосептический синдром. Вариант
с отдельными висцеритами
протекает наиболее доброкачественно.
В процесс вовлекаются 4-6 суставов.
При обострении возможны лихорадка до
фебрильных цифр, лимфаденопатия,
увеличение печени, иногда — селезенки.
Из внутренних органов чаще поражается
сердце ~ ревматоидный кардит в виде
миоперикардита, причем поражение
перикарда очаговое и чаще носит фиброзный
характер. Миоперикардит склонен к
рецидивам. Реже поражаются легкие, где
процесс также носит фиброзно-склероти-ческий
характер. Синдром Стилла характеризуется
острым началом, сопровождающимся
лихорадкой, нередко — аллергическими
сыпями, полиартритом с резкими болями
в суставах, полиаденитом, увеличением
печени и селезенки, нередко развивается
полисерозит — перитонит, перикардит.
Быстро нарастают анемия, общая дистрофия,
резко и стойко увеличена СОЭ. Высокая
активность процесса может сохраняться
до 5—7 лет. Этот вариант системной формы
ЮРА чаще встречается у детей дошкольного
возраста.
Не
менее тяжело протекает и аллергосептический
вариант,
сходный с псевдосептическим у взрослых.
Болезнь начинается остро, от синдрома
Стилла ее отличает высокая — до 40°С —
лихорадка в утренние часы, сопровождающаяся
вначале резким ознобом и, при падении
температуры, — проливными потами.
Лихорадка упорная, может продолжаться
от 2-3 нед до 3 мес. Типична также длительно
удерживающаяся полиморфная сыпь.
Характерен и суставной синдром. Вначале,
в течение нескольких недель, а иногда
и месяцев, он проявляется только
артрал-гиями без стойких видимых
изменений в суставах, что чрезвычайно
затрудняет раннюю диагностику. В
процесс чаще вовлекаются крупные
суставы, в том числе тазобедренные.
Рано выявляется и висцеральная патология
— миоперикардит, плевропневмонит,
позже присоединяются
экссудативно-пролиферативные изменения
в суставах. Процесс, как правило, быстро
прогрессирует с развитием деструкции,
чаще — в тазобедренных суставах.
Из
лабораторных показателей для этой
формы ЮРА типичен высокий нейтрофильный
лейкоцитоз с палочкоядерным сдвигом,
резкое увеличение СОЭ.
Особого
внимания заслуживает рентгенодиагностика
пораженных суставов. Выделяют 4 стадии
костно-суставных изменений (по
Штейн-броккеру): I стадия — остеопороз
без деструктивных изменений; II —
раз-волокнение суставного хряща, сужение
суставной щели, единичные костные
узуры; III
— значительное разрушение хряща и кости,
выраженное сужение суставной щели,
множественные узуры, подвывихи; IV —
симп-
томы
III стадии в сочетании с анкилозом. Эти
рентгенологические изменения
отражают прогрессирующий характер
суставного процесса при ЮРА. Степень
изменений зависит от характера течения
процесса.
Различают
два его основных варианта — медленно-
и быстропрогрес-сирующее течение.
Последнее более характерно для
генерализованных тяжелых форм.
Диагноз
ЮРА ставится на основании международных
критериев (восточноевропейских).
Клинические признаки: 1) артрит
продолжительностью более 3 мес и
более; 2) артрит второго сустава,
возникающий через 3 мес и позже; 3)
симметричность поражения суставов; 4)
контрактура; 5) теносиновит или
бурсит; 6) мышечная атрофия; 7) утренняя
скованность; 8) ревматоидное поражение
глаз; 9) ревматоидные узелки; 10) выпот в
полости сустава. Рентгенологические
признаки: 11) остеопороз, мелкокистозная
перестройка костной структуры эпифиза;
12) сужение суставной щели, костные
эрозии, анкилоз суставов; 13) нарушение
роста костей; 14) поражение шейного
отдела позвоночника. Лабораторные
признаки: 15) положительный РФ; 16)
положительные данные биопсии синовиальной
оболочки. Диагностируют: ЮРА вероятный
— 3 признака;
ЮРА
определенный — 4 признака;
ЮРА
классический — 8 признаков.
Лечение.
Основой современной терапии ЮРА так
же, как и РА у взрослых, является
лекарственная: НПВП, средства длительного
действия, или базисные. НПВП дают
быстрый эффект благодаря выраженному
тормозящему влиянию на воспаление.
Базисные препараты действуют
медленно, они нормализуют иммунные
процессы, замедляют развитие
деструктивных изменений. Из НПВП
используются: аспирин (0,06-0,08 мг/кг/сут,
не более 2 г), индометацин и вольтарен
(25 — 100 мг/сут), бруфен (до 1 г/сут), напросин
(0,25-0,75 г/сут). Из базисных препаратов
чаще других применяют хинолитики:
делагил и плаквенил. Суточные дозы
делагила — 0,125-0,25 г , плаквенила — 0,1- 0,2
г. В последние годы широкое
распространение получил также метотрексат
(2,5 — 7 мг в неделю). Из новых базисных
препаратов эффективен циклоспо-рин А,
оказывающий выраженное тормозящее
действие на функцию Т-клеток. Назначают
его в суточной дозе 2,5-3 мг/кг.
Лечение
ЮРА длительное, лекарственная терапия
длится месяцы и годы, поэтому очень
важен систематический врачебный
контроль. При системных формах заболевания
с признаками инфекции (бактериально-вирусной)
показано применение человеческого
иммуноглобулина -сандоглобулин,
интраглобулин F,
октагам в дозе 0,2- 0,5 мг/кг на 1 введение;
курс состоит из 3 введений через день.
Важную роль, особенно у резистентных
к традиционной терапии больных, играют
интенсивные методы, в частности
пульс-терапия высокими дозами
метилпреднизоло-на. Следует сказать,
что терапия преднизолоном в последние
годы используется редко ввиду
возникающей у больных тяжелой гормональной
зависимости. Пульс-терапия ее не создает.
Детям в зависимости от возраста и
тяжести болезни назначают от 200 до 500
мг метилпреднизолона в сутки. Эту дозу
растворяют в 50-100 мл изотонического
раствора и вводят внутривенно капельно
в течение 3 дней. Как правило, пульс-терапия
дает хороший эффект, но у ряда детей ее
приходится повторять через несколько
недель.
Значительное
место в терапии ЮРА занимает местное
лечение: внутрисуставное введение
кортикостероидов, компрессы, мази, а
также ортопедические и физические
методы. Внутрисуставное введение
кортикостероидов дает быстрый
эффект. Наиболее распространены
метипред, дипроспан и кеналог. Последние
как средства пролонгированного действия
вводятся 1 раз в месяц, остальные — 1
раз в неделю. Количество препарата (от
4 до 40 мг) зависит от калибра сустава,
кратность инъекций в один сустав не
должна превышать 3—4, курсы могут
повторяться.
Довольно
эффективным местным средством, снимающим
боль и отечность в суставе, является
диметилсульфоксид — ДМСО (димексид).
Препарат назначают в виде аппликаций
50% раствора. ДМСО обладает уникальной
способностью проводить через
неповрежденную кожу низкомолекулярные
соединения, что повышает эффективность
таких препаратов, как противовоспалительные
(бутадиеновые, вольтареновые,
индо-метациновые) мази и гели. В период
реабилитации больных с нарушением
функции суставов вследствие контрактур
необходима ортопедическая помощь —
вытяжение, съемные корсеты при повреждении
позвоночника. Обязательны также
массаж и комплексы лечебной физкультуры
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
24.03.201616.35 Mб38English_In_Medicine_3rd_ed.pdf
- #
Источник


