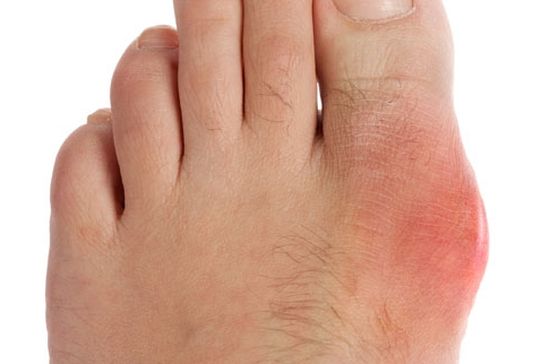
Питание при серопозитивном артрите
Серопозитивный ревматоидный артрит — это хроническое заболевание аутоиммунного характера, при котором поражаются мелкие суставы. Заключается он в самоуничтожении, в результате которого иммунные тела организма ошибочно воздействуют на собственные воспаленные ткани суставов, уничтожая их.
Причины
Причины, способные вызывать развитие этой патологии, могут быть разные, к ним относят предрасположенность на генетическом уровне, полученную травму и нанесенные повреждения, эндокринные нарушения, перенесенное переохлаждение, повторяющиеся стрессовые ситуации. Существует мнение, что спровоцировать артрит способны находящиеся в организме вирус герпеса и микоплазмы.
Формы РА
Выделяется две формы ревматоидного артрита – серонегативную и серопозитивную, которые во многом похожи, однако, имеют и некоторые отличия в своем проявлении, в характере и в способах диагностики. Общим у этих форм артрита считается постепенное разрушение суставов.
Стадии
Характерным отличием серопозитивного артрита считается имеющийся ревматоидный фактор в составе крови. Заболевание имеет четыре стадии, которые можно определить при проведении рентгеновского обследования, а именно:
- Синовит – начальная, самая ранняя стадия с возникновением первичных симптомов околосуставного остеопороза, продолжительность которой не превышает полугода.
- Паннус — вторая стадия, продолжающаяся до одного года, с остеопорозом и сужением межсуставного зазора.
- Волокнистый анкилоз — третья развернутая стадия, проявляющая себя по прошествии одного года с начала болезни, при которой к предыдущим симптомам остеопороза и сужения межсуставной щели присоединяется эрозия и деформация
 суставов.
суставов. - Четвертой или поздней стадией считается костный анкилоз — период заболевания, когда с его начала прошло больше двух лет. Этот период характеризуется максимальными изменениями суставов, такими как:
- Пальцы на кистях рук и на стопах искривляются в сторону;
- Форма пальцев изменяется;
- Проявляются изменения в костях стопы в виде плоскостопия;
- Анкилоз — суставы пальцев сращиваются .
Симптоматика заболевания
Главным симптомом серопозитивного РА остается наличие ревматоидного фактора, обнаруживаемого при лабораторном исследовании крови. Но некоторые проявления этого заболевания можно обнаружить до этого анализа, хотя начальная стадия болезни протекает не остро и без ярко выраженных симптомов. Как правило, больные ощущают болезненность в суставах, характер которой напрямую зависит от стадии болезни и общего состояния организма. Сначала боль чувствуется утром, а затем, по мере развития воспалительного процесса, боль ощущается и во время движения или в состоянии покоя.
Серопозитивный артрит поражает соединительные ткани и сосуды, в результате чего у пациентов изменяется состояние кровеносной системы и происходят нарушения кровообращения. Кроме этого, патологические процессы распространяются на легкие, развивается плеврит, фиброзирующий альвеолит и интерстициальный фиброз. Больные начинают страдать от недостаточного снабжения кислородом, у них появляется сильная одышка и продолжительный кашель.
Под действием заболевания такие важные органы, как печень, селезенка, а также лимфоузлы увеличиваются, а с течением времени способны возникнуть нарушения пищеварения и почечная недостаточность. В развернутой последней стадии проявляются видимые нарушения в состоянии суставов, когда привычное положение их изменяется, может возникнуть плоскостопие и неподвижность.
Диагностика
Чтобы начать лечение серопозитивного РА, необходимо прежде всего установить точный диагноз и исключить похожие заболевания. Для этого проводятся следующие обследования:
- Определение наличия ревматоидного фактора в крови;
- Проведение общего анализа;
- Проведения исследование суставной жидкости;
- Рентген или проведение томографического исследования.
В случае имеющихся внесуставных проявлений проводится оценка состояния и работы различных органов, которые подвержены изменениям от воздействия серопозитивной формы артрита. Большое значение в окончательной диагностике придается следующему:
- Повышенный уровень ревматоидного фактора;
- Воспалительные процессы, распространившиеся на суставы;
- Имеющиеся ревматоидные узелки;

- Отклонения в составе крови;
- Скованность суставов в утренние часы;
- Симметричность поражений.
Отличия серонегативного и серопозитивного РА
Обе формы РА считают аутоиммунными, когда иммуноглобулины принимаются собственным иммунитетом за чуждые и устраняются ею. При развитии серопозитивного РА антитела воздействуют на оболочки суставов, вызывая в них воспаления и дальнейшие разрушения. Больные чувствуют недомогание, в суставах локтей обнаруживаются ревматоидные узелки, что является характерным отличием серопозитивного РА. Кроме этого, такая форма заболевания нередко проявляется точечными некрозами кожного покрова и лихорадкой. Даже начальная стадия болезни характеризуется повышением СОЭ, появлением лейкоцитоза и сдвигом формулы крови влево.
На рентгенографии выявляется преобладание анкилоза перед эрозиями, нарушения сочленений запястных суставов и деформация в суставах стоп. По наблюдениям, серопозитивный РА приводит к более раннему поражению сосудов, чем его серонегативная форма. Осложнениями заболевания считается поражение мелких и средних сосудов, что является причиной онемения пальцев и развития гипертонии.
При развитии серонегативной форме РА ревматоидные узелки не образуются или образуются в очень редких случаях, поэтому их нельзя считать характерными признаками заболевания. В этом случае основными признаками считаются воспаления в лимфатических узлах и поражение мускулатуры скелета. Развернутая стадия обоих видов ревматоидного артрита не отличается друг от друга, так же, как и поражение их суставов не имеет особенных отличий.
Лечение
Так как ревматоидный артрит является сложным суставным заболеванием, вызываемым многочисленными факторами с распространением патологического процесса на многие органы и системы организма, поэтому при его лечении необходимо следовать определенному направлению, не зависящему от серопозитивности в отношении ревматоидного фактора. В обоих случаях назначают противовоспалительные препараты, в качестве симптоматической терапии для устранения боли используются гормональные или нестероидные препараты. Довольно успешно используют лечебную физкультуру, различные виды массажа, методы физиотерапии. Хотя на сегодняшний день окончательно вылечить обе формы ревматоидного артрита невозможно, но с помощью современных препаратов удается существенно облегчить их течение.
Медикаменты
Лечение лекарственными средствами лучше всего проводить в начальной стадии серопозитивного РА, так как при анкилозе изменения в пораженных суставах уже не поддаются терапии. Для лечения используют цитостатики, глюкокортикоиды, препараты в виде Метотрексата, Пеницилламина, Сульфасалазина, изредко применяют Азатиоприн и Циклоспорин. При данной патологии нередко назначают лекарства в виде глюкокортикоидов, такие как Никомед или Преднизалон.
При активной стадии воспаления и при недостаточной эффективности проводимого курса лечения, назначается лекарственные средства с содержанием инфликсимаба – Ремикейд.
Лечение народными средствами
Нередко применение обезболивающих препаратов противопоказано из-за состояния здоровья, поэтому приходиться обращаться к народным средствам. С применением этих методик можно добиться значительного эффекта в облегчении симптомов серопозитивного РА, при условии четкого следования рекомендациям. Например, используя следующее  лечение:
лечение:
- Лечение пиявками. Метод гирудотерапии успешно применяют для лечения многих патологических состояний в том числе и в случае ревматоидных артритов. В слюне пиявок содержится много вещества гирудина, а также анестезирующих веществ и анальгетиков. Применение гирудотерапии позволяет получить эффект, не уступающий многим медикаментозным препаратам и снизить дозу лекарства.
- Использование компрессов. Для устранения таких симптомов артрита, как боль и воспаление, применяют холодные или теплые компрессы. Холодные применяют в период обострения, когда температура воспаленного сустава поднимается до 40 градусов. Для этой цели используют лед или специальный гель, прикладывая их на 15 минут до трех раз в день. Теплые компрессы применят в периоды ремиссии.
- Мази и бальзамы. Эти средства используют при воспалении суставов, они способны производить охлаждающее действие, а также обладают противовоспалительными и обезболивающими свойствами.
Обертывание в домашних условиях
Проверенным временем методом лечения серопозитивного РА считаются парафиновые обертывания. Для этой процедуры разогретый на водяной бане до 50 градусов парафин, наносят на полчаса, на больные суставы и укутывают сверху. Такие обертывания проводят через день, поочередно с другими компрессами. Исходя из состояния заболевания, весь курс может включать до тридцати процедур.
Упражнения ЛФК
Специалистами разработан специальный комплекс лечебной физкультуры, позволяющих улучшить состояние суставов и окружающих их тканей при серопозитивной форме РА. С помощью дозированных нагрузок улучшается процессы кровообращения в участках поражения и их питание. Существуют целые комплексы упражнений для стоп, коленей и кистей рук. Техника выполнения, как и сами упражнения подбираются строго индивидуально, учитывая общее состояние организма. При обострении болезни, в случае развития инфекционных процессов, при имеющейся сердечной или дыхательной недостаточности занятия ЛФК не проводят.
Массаж
Проводить курс лечебного массажа при ревматоидном артрите серопозитивной формы должен только специалист. Этот вид физиотерапии не применяют при высокой температуре, в случае воспаления сустава. Специалистами разработаны специальные методики массажа, оказывающие минимальное травмирующее действие на больные суставы. Грамотно проведенный массаж позволяет улучшить кровообращение и подвижность суставов и увеличить эффективность используемых мазей и бальзамов.
Диета при серопозитивном РА
Диета при этой форме болезни должна следовать определенным правилам. Увеличить потребление жирных сортов рыбы, исключить из меню острые, соленые блюда и алкоголь. В рационе должно быть достаточно витаминов и минералов, так как питание у больных должно способствовать нормализации процессов обмена, уменьшить воспаление, болевые симптомы и исключить аллергические реакции. Хорошо включить в ежедневное питание ягоды, свежие овощи и фрукты, зелень, гречку, нежирные молочную продукцию. Пищу лучше запекать в духовке или отваривать. Так как диета имеет немаловажное значение в степени проявления болезни, то подбирать рацион лучше поручить специалисту.
Интересное видео:
Источник
Что такое ревматоидный артрит и как он проявляется?

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
Ревматоидный артрит – системная патология соединительной ткани эрозивно-деструктивного характера с постепенной деформацией суставов. Затрагивает преимущественно маленькие суставные соединения кистей и пальцев рук. Иногда страдают колени, большие сочленения тазобедренного и голеностопного суставов.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Причина заболевания точно неизвестна. Считается, что ведущую роль играет аутоиммунное нарушение в организме, при котором вырабатываются антитела против здоровых клеток. Другими словами, организм работает на самоуничтожение.
Аутоиммунное нарушение, при котором происходит саморазрушение суставов, называется ревматоидным артритом
Факторами риска выступают:
- генетическая предрасположенность к иммунным расстройствам;
- тяжелые инфекционные заболевания (корь, паротит, гепатит, опоясывающий лишай);
- неблагоприятные условия жизни (переохлаждение, стресс).
Артрит ревматоидного типа носит ювенильный характер. Проявляется обычно в юношеском или молодом возрасте до 40 лет.
Симптоматика нарастает остро или постепенно, выражаясь:
- утренней усталостью и слабостью;
- скованностью движений после длительного покоя;
- болями в суставах разной интенсивности при движении;
- симметричным суставным поражением (полиартритом) с постепенной деформацией;
- спазмированием мышц;
- простудными признаками (повышением температуры, ознобом, потливостью, потерей аппетита и снижением веса).
Прогрессирующее течение заболевание часто приводит к хроническому артрозу, вызывает осложнения со стороны сердца, сосудов, почек, часто заканчивается инвалидностью. Требуется постоянный медицинский контроль состояния, соблюдение всех предписаний ревматолога.
Питание при ревматоидном артрите
Диетотерапия — важная часть в лечении ревматоидного артрита. Соблюдая ее удается уменьшить воспаление суставов и тканевую аллергию, укрепить соединительные ткани и наладить обмен веществ. При разработке диеты учитывается текущее состояние пациента. Смотрят, в активной ли фазе заболевание, в какой степени поражены суставы, есть ли осложнения в виде нарушения кровотока и белкового обмена (амилоидоза).
При ревматоидном артрите суставов диета поможет:
- обеспечить организм энергией и необходимыми пищевыми веществами;
- сбалансировать меню пациента по макронутриентам (белкам, жирам и углеводам) и микронутриентам (витаминам, органическим кислотам, микроэлементам).
Основные правила питания пациента при ревматоидном артрите:
- употреблять меньше жиров и простых углеводов;
- сократить прием соли до 3-5 граммов в день;
- питаться 5-6 раз в день небольшими порциями;
- при обострении болезни принимать продукты, щадящие желудочно-кишечный тракт.
Схему питания при ревматоидном артрите разрабатывают на основе Диеты № 10-Р по Певзнеру. Она включает такие ограничения:
| Дневной рацион | Общие рекомендации | Фаза обострения | Фаза ремиссии |
| Калорийность, ккал | 2400 (при нормальном весе)/1800-1920 (при избыточном весе) | 1700-1800 | |
| Белки, г | 100 | 70 | 90-100 |
| Жиры, г | 70 | 70-75 | 75-80 |
| Углеводы, г | 250 | 300 | |
| Поваренная соль, г | 3-5 | 2-3 | 5-6 |
| Общее количество жидкости, г | 0,8-1 | 1 |
При выраженном полиартрите с отеками и нарушениями углеводного и водно-солевого обмена вместо простых углеводов необходимо употреблять сложные — овощи и фрукты, крупы. Прием сахара сокращают до 20 грамм в день. Уменьшение калорийности рациона поможет облегчить боль и воспаление, снизить аутоиммунные реакции, лишний вес и, как следствие, нагрузку на суставы.
Следует ограничить прием белков, так как они способствуют появлению аутоиммунных воспалительных реакций в организме. При этом животные белки в рационе должны составлять не менее 60% от суточного объема потребляемых белков. Когда воспаление спадет, прием белков нужно довести до 90 грамм в день. Это необходимо для запуска восстановительных процессов организма.
В период обострения болезни пищу следует отваривать, готовить на пару или измельчать. Нужно отказаться от тяжелых бульонов — мясных, рыбных, грибных, а также от острой пищи и копченостей. Это особенно важно при приеме лекарств, нарушающих функции ЖКТ. К ним относятся нестероидные противовоспалительные препараты, лекарства с содержанием салициловой кислоты и стероидные гормоны. При их длительном приеме организм усиленно нуждается в белках, поэтому в это время ограничивать их в рационе не стоит.
В составе диеты должны быть продукты с большим содержанием аскорбиновой кислоты, витамина B3 и биофлавоноидов. Среди них ягоды, цитрусовые фрукты и яблоки, болгарский перец, отруби, зеленый чай.
Во время ремиссии заболевания можно полноценно питаться. При этом ограничить прием простых углеводов — сахара и меда, выпечки, варенья. Нельзя пить крепкий чай и кофе, газированные напитки и алкоголь — они могут вызвать обострение болезни. Питаться необходимо дробными порциями 5-6 раз в сутки.
При ревматоидном артрите применяют и другие диеты — средиземноморскую, безглютеновую, диету Донга, Sister Hills и т.д. Все они предполагают ограничение продуктов с содержанием химических добавок, мяса (говядины, свинины), цитрусовых фруктов и молочных продуктов.
Принцип 1: найди и исключи проблемные продукты
Ревматоидный артрит – аутоиммунное заболевание. Это значит, что иммунная система борется против своего собственного организма, и в первую очередь – против своих же суставов, вызывая их воспаление и постепенный «выход из строя».
Замечено, что если употреблять продукты, способствующие возникновению аллергических реакций, то течение ревматоидного артрита обостряется. Как и в случае обычной аллергии, то, что опасно для одного, совершенно спокойно переносится другим. Поэтому лучший способ – изучить свой организм, придерживаясь некоторое время элиминационной диеты. Как это сделать?
Для этого на 1-2 недели из рациона полностью исключается определенный продукт в чистом виде, а также все те блюда, которые могут его содержать. Например, необходимо отказаться не только от молока, но и всех молочных каш, супов, коктейля с добавлением молока, пломбира. Затем на 1 день продукт снова вводится в рацион, и в течение следующих дней наблюдаем: обострился ревматоидный полиартрит или нет. Через 3 дня снова вводим тестируемый продукт в диету на 1 день и опять наблюдаем. Для точности результата так можно повторить несколько раз.
Выявленные таким способом «виновные» продукты исключаем из своей диеты если не навсегда, то уж точно на период обострения.
Как показывают наблюдения, чаще всего вызывают обострение ревматоидного полиартрита следующие продукты (поэтому их необходимо протестировать с помощью элиминационной диеты в первую очередь):
- цитрусовые,
- цельное молоко,
- пшеничная крупа,
- рожь,
- кукурузная крупа,
- овсянка,
- свинина,
- какао,
- пасленовые: помидоры, баклажаны, картофель.
Причины развития заболевания
Ревматоидный артрит не является заболеванием, которое имеет чётко обозначенные причины. Его относят к полифакторным заболеваниям, считается, что ревматоидный артрит возникает под влиянием сразу нескольких причин.
Среди основных факторов, предшествующих возникновению заболевания, выделяют:
- генетическая предрасположенность;
- аутоиммунные заболевания;
- бактериальная инфекция;
- сильные эмоциональные потрясения, стресс;
- эндокринные заболевания.
Ревматоидный артрит может развиваться из-за нескольких причин
Для этого заболевания характерно поражение как крупных, так и мелких суставов. К отличительным чертам можно отнести принцип поражения, болезнь охватывает симметрично расположенные суставы.
Большинство пациентов отмечают начало заболевания с воспаления в коленном или локтевом суставе, но постепенно болезнь распространяется и на более мелкие суставы кистей, со временем приводя к необратимой деформации поражённых участков. В редких случаях помимо поражения суставов при ревматоидном артрите возникает поражение соединительных тканей других систем и органов.
Лечение и диета при ревматоидном артрите суставов
Диетическое питание позволяет нормализовать обменные процессы, укрепить соединительные ткани суставных структур, насытить организм необходимыми витаминами, минералами. При правильно составленном рационе прекращается вымывание кальция, что обеспечивает прочность костей, предотвращает их разрушение.
Внимание! При ревматоидном артрите из меню исключаются раздражающие, тяжело перевариваемые продукты, потенциальные аллергены, регулируется количество употребляемых жиров, белков и углеводов.
Запрещается есть генномодифицированные изделия с консервантами и химическими красителями. Рекомендуется переход на дробное питание, порции должны быть маленькими, а прием пищи повторяют до 5–6 раз в сутки в одно и то же время.
Особенности течения ревматоидного артрита
Существует множество видов артрита (псориатический, реактивный, полиартрит), но самый опасный, со сложным течением, – это ревматоидный. Патология является аутоиммунной, и спрогнозировать, что она может появиться у конкретного пациента, почти невозможно.
Почему возникает артрит?
Провоцирующими факторами являются:
- наследственность;
- травмы суставов;
- переохлаждения и воздействие на человека больших вибраций;
- тяжелые условия труда.
Ревматоидный артрит может возникнуть у ребенка после перенесенных инфекционных заболеваний (ОРВИ, ангина).
Когда воспаляется и опухает один или несколько суставов, а движения в них становятся болезненными или невозможными, говорят о таком заболевании, как артрит
Симптомы патологии и стадии.
Болезнь характеризуется острыми периодами и долговременной ремиссией. Зачастую обострения ревматоидного артрита наблюдаются весной и осенью. В остром периоде патология проявляет себя в виде сильных болей, слабости, повышения температуры тела пациента. Места воспаления опухают, кожные покровы становятся красными.
В период ремиссии человека почти ничего не беспокоит, иногда бывают ноющие болевые ощущения после значительных физических нагрузок.
Что происходит с суставами?
При ревматоидном артрите суставные поверхности видоизменяются. Происходит нарушение развития хрящевой и костной ткани. Образуются остеофиты (наросты костной ткани на суставных поверхностях). В воспалительный процесс вовлекаются любые суставы, но сперва патология затрагивает кисть, голеностоп, лодыжки, стопы. Затем страдают тазобедренные, коленные суставы и позвоночник.
Возможные осложнения.
Осложнения артрита – это деформации костей ног, рук, позвоночника. В результате нарушается нормальная двигательная активность человека. При несвоевременном или неправильном лечении болезнь чревата инвалидизацией.
Симптомы ревматоидного артрита
Заболевание проявляется суставными нарушениями, которые имеют такие характеристики:
- двусторонние боли в симметричных суставах;
- имеется утренняя скованность;
- болезненность возникает при движении и сохраняется в покое;
- суставы отечные, кожа горячая, красная над местом поражения;
- обнаруживаются подкожные ревматоидные узелки в период обострения;
- преимущественно вовлечены конечности – кисть и предплечье, стопа и колени.
Серопозитивный ревматоидный артрит протекает с активным воспалением, которое охватывает и мышечную систему, кожные покровы, мягкие ткани. Самый тяжелый вариант болезни сопровождается поражением лимфатических узлов, органов пищеварения, легких, почек и нервной системы.
Зачем нужна диета при артрите?
Соблюдение диеты при ревматоидном артрите – это важный шаг на пути к восстановлению прежней легкости движений. Правильное питание поможет:
- улучшить местные обменные процессы;
- уменьшить частоту обострений;
- избавиться от боли и скованности движений;
- нормализовать двигательную функцию пораженных суставов.
Цели диеты – не допустить развития внеочередного обострение и укрепить общий иммунитет. Существует ряд продуктов-провокаторов, чрезмерное потребление которых приводит к развитию воспалительного процесса в больных суставах. Исключение таких продуктов питания улучшит функциональность суставов и общее самочувствие.
Таким образом, правила питания при ревматоидном артрите суставов включают не только ограничение на некоторые продукты, но и соблюдение суточной нормы калорий для постепенного избавления от лишнего веса.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Сусталайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Питание при ревматоидном артрите (в случае острой стадии)
На острой стадии болезни человек страдает от воспаления суставов, в некоторых случаях это сопровождается увеличением размеров лимфоузлов, а также повышением температуры. Также возможны нарушения метаболических процессов, что вместе с высокой проницаемостью сосудов приводит к задержке натрия и жидкостей внутри тканей. Рацион больного в таком случае должен составляться в соответствии с базовой диетой №10а.
Такая диета заключается, прежде всего, в снижении калорийности (до 1700-1800 килокалорий) путем уменьшения количества потребляемых углеводов до 250-300 г, преимущественно легкоусвояемых (варенья, меда, сахара и проч.).
Суточная доза сахара в период обострения не должна превышать 30 г. Частичный отказ от легкоусвояемых углеводов приводит к снижению степени выраженности аллергии и воспаления.
Обратите внимание! Количество белков также нужно снизить (примерно до 75-80 г), т. к. они являются катализатором гиперергических реакций, причем около 60% из них должны составлять белки животного происхождения.
Но стоит помнить, что если для лечения используются кортикостероидные гормоны, то количество белков может быть увеличено по причине катаболического действия этих препаратов.
Что касается жиров, то их количество нужно снизить до 70 г в день, причем четверть из них должны составлять жиры растительного происхождения.
Суточная доза свободной жидкости в период обострения не должна превышать 1 л, от алкоголя и газированных напитков нужно вообще отказаться.
Все блюда готовятся без применения поваренной соли, но примерно 4-5 г ее выдаются больному для того, чтобы подсолить готовую пищу. От продуктов с высоким содержанием соли (к таковым относится морская рыба, соленья, селедка, маринады и проч.) также следует отказаться.
Рацион должен быть насыщен витаминами (в особенности витаминами С и Р), калием, рутином. Этого можно добиться путем включения в меню отвара шиповника, витаминных препаратов, свежих фруктов и овощей.
Для усиления синтеза применяемых глюкокортикостероидов полезна аскорбиновая кислота. К слову, эта кислота еще и снижает проницаемость сосудов, а также принимает активное участие в формировании основного компонента соединительных тканей. Благодаря витамину Р и рутину уплотняются сосуды, особенно это касается капилляров.
Еду следует готовить так, чтобы та была щадящей в отношении кишечника и желудка. Рыбу или мясо нужно варить или, как вариант, готовить на пару.
Грибы, бульоны нужно полностью исключить из рациона. Пищу следует принимать по пять-шесть раз в сутки.
В принципе, при составлении меню следует помнить, что воспаление может устраняться при употреблении таких продуктов:
- анчоусы, тунец, осетр, селедка, форель, лосось;
- овощи, иные растительные продукты;
- масла растительного происхождения (из кукурузы, льна, сои и подсолнуха);
- энотеровое масло (его делают из ослинника двухлетнего);
- смородина;
- масло, изготовленное из семян бурачника.
А вот активировать воспаление способна арахидоновая кислота, присутствующая в мясе, яичных желтках, молочных продуктах (в особенности с высоким содержанием жира).
Источник