Плавающий артрит у детей
Ревматоидный артрит – самое распространенное хроническое заболевание суставов нетравматического происхождения. Это тяжелое аутоиммунное заболевание встречается у 6-19 детей из ста тысяч, причем 50% из них – дети до 5 лет. Заболеваемость девочек в 2-3 раза выше, чем мальчиков. На фоне поражения суставов аутоиммунный процесс развивается также во внутренних органах и приводит к необратимым последствиям. Это заболевание называют еще ювенильным (юношеским) ревматоидным артритом (далее ЮРА).
Внимание к этому заболеванию объясняется тяжелыми последствиями его: ревматоидный артрит приводит ко вторичному нанизму (задержке роста и развития ребенка) и ранней инвалидизации вследствие необратимых последствий заболевания. Именно поэтому важно вовремя распознать симптомы ревматоидного артрита и провести назначенное врачом лечение.
Причины ревматоидного артрита

В настоящее время точная причина ревматоидного артрита не выяснена. В основе процесса лежит иммунологический сбой, в результате которого вырабатываются антитела к собственным суставным клеткам в организме – они воспринимаются как чужеродные и разрушаются. Иммунный ответ имеет сложный механизм. Вначале процесс локализуется лишь в синовиальной оболочке, которая выстилает полость суставов: развивается воспалительный процесс, нарушается микроциркуляция. А затем образующиеся антитела вызывают повреждение всех тканей и структур сустава.
Провоцирующими факторами для развития заболевания могут быть:
- Факторы внешней среды:
- любые возбудители инфекций: бактерии (стрептококки, стафилококки), вирусы (герпеса, краснухи, гриппа, ОРЗ), микоплазма и другие микроорганизмы;
- травматическое повреждение сустава;
- переохлаждение организма;
- чрезмерная инсоляция (длительное пребывание на солнце);
- резкая перемена климата;
- вакцинация.
- Факторы внутренней среды:
- изменение гормонального баланса при половом созревании;
- нарушение метаболических (обменных) процессов с образованием свободных радикалов, разрушающих клеточные мембраны.
- Наследственная предрасположенность: часто ЮРА развивается у детей, в семьях которых имеется данное заболевание у взрослых.
Симптомы
 При ревматоидном артрите у детей чаще поражаются крупные суставы.
При ревматоидном артрите у детей чаще поражаются крупные суставы.
У детей раннего возраста ревматоидный артрит протекает в суставно-висцеральной или суставной форме.
Течение ревматоидного артрита может быть острым, подострым и хроническим.
Суставно-висцеральная форма имеет острое течение, суставная (моноартрит) – подострое течение. Хроническое течение ЮРА у детей встречается редко.
При остром течении проявления патологических изменений со стороны внутренних органов появляются первыми на фоне выраженной интоксикации, и только потом возникают признаки воспаления суставов.
При подостром течении вначале нарушается функция сустава, и только после проявляются признаки воспаления сустава. Отсутствие лечения в этот период является причиной перехода подострого процесса в острый: развивается суставно-висцеральная или генерализованная суставная форма ревматоидного артрита.
Суставная форма заболевания
Эта форма встречается в 65-70% случаев ЮРА. Она развивается постепенно, начинается чаще с поражения одного крупного сустава – голеностопного или коленного (моноартрит развивается в 10% случаев). В процессе болезни через несколько недель воспаляется такой же сустав с другой стороны. Отличительной особенностью заболевания является симметричность поражения крупных суставов.
Отмечается выраженная припухлость сустава; нарушается походка, дети начинают хромать. Особенно характерна скованность по утрам (в случае воспаления крупных суставов), которая в течение дня постепенно уменьшается или исчезает полностью. Утренняя скованность – один из отличительных диагностических признаков ревматоидного артрита. Правда, у маленьких пациентов его не всегда можно отследить.
Для детей более характерным является поражение крупных суставов, хотя могут поражаться и мелкие суставы пальцев конечностей. Дети в этом случае перестают играть, самостоятельно одеваться, кушать. Малыши могут перестать ходить, и отказываются обуваться в случае поражения суставов пальцев ног. Теряется способность к самообслуживанию, утрачиваются ранее полученные навыки.
Олигоартикулярный вариант заболевания: одновременно и несимметрично поражается не один, а несколько (2-4) крупных суставов. Проявляется заболевание умеренной болью в суставах при нормальной температуре и несколько увеличенных лимфоузлах. Специфическое поражение глаз при суставной форме ревматоидного артрита у детей часто приводит к снижению остроты зрения или потере его.
Суставная форма имеет доброкачественное течение с нечастыми обострениями. Несмотря на медленное прогрессирование заболевания, в дальнейшем оно все же приводит к деформации суставов. Они приобретают шаровидную или веретенообразную форму, нарастает нарушение подвижности в суставах.
Атрофированные мышцы и склеротические изменения в околосуставных тканях (сухожилиях и связках) приводят к развитию контрактур (резкого ограничения подвижности в суставе). Суставы могут фиксироваться в каком-либо положении; могут образоваться вывихи и подвывихи суставов, деформации конечностей.
Суставно-висцеральная форма
Суставно-висцеральная форма – самая тяжелая форма ревматоидного артрита у детей. Для нее характерны такие симптомы: острое начало, высокая лихорадка, выраженное увеличение лимфоузлов, увеличение селезенки и печени, резкие боли в суставах, выраженная их припухлость и покраснение. Могут появиться аллергические высыпания. В остром периоде болезни боль может быть такой сильной, что даже легкое прикосновение (например, простыни) вызывает сильную боль. При снижении активности процесса боль возникает только при ощупывании сустава и при движении.
Характерным является симметричное поражение крупных суставов, но могут вовлекаться в процесс и мелкие суставы. Для суставно-висцеральной формы типичным является поражение суставов позвоночника в шейном отделе, могут поражаться и челюстно-лицевые суставы, грудино-ключичное сочленение. Ограничены не только активные, но и пассивные движения. Быстрое прогрессирование заболевания приводит к стойким нарушениям функций конечностей.
Часто проявляются признаки аутоиммунного поражения внутренних органов с симптомами тяжелой интоксикации и осложнениями. Вовлечение в патологический процесс внутренних органов связано с развитием ревматоидного васкулита (воспаления мелких сосудов). Поражение сердца проявляется миокардитом (воспалением сердечной мышцы), почек – гломерулонефритом и амилоидозом почек. Заболевания легких в виде диффузного пневмосклероза, плевры в виде плеврита встречаются редко. Может развиться и общий амилоидоз внутренних органов.
Генерализованная суставная форма
Может протекать в виде:
- олигосуставного ювенильного хронического артрита, характеризующегося длительным доброкачественным течением с поражением одного, чаще коленного, сустава;
- полиартикулярного ювенильного хронического артрита: имеет волнообразное течение; поражаются несколько крупных или комбинация крупных и мелких суставов.
Диагностика заболевания
Специфических симптомов на ранних стадиях заболевание не имеет, поэтому диагностика его в этот период затруднена. Хотя в основе заболевания лежит аутоиммунный процесс, лабораторный показатель (ревматоидный фактор) в 50% случаев не обнаруживается при ЮРА.
Для диагностики врачи используют целый ряд клинических, рентгенологических, лабораторных показателей.
Высокоинформативным для ранней диагностики заболевания является ультразвуковое исследование (УЗИ). Оно может выявить характерные изменения уже тогда, когда рентгенологических признаков еще нет.
Висцеральные изменения помогает уточнить компьютерная томография.
Используются и другие методы диагностики: электрокардиография (ЭКГ), исследование глазного дна, бактериологические посевы, проба Манту и другие.
Лечение ревматоидного артрита у детей

Лечение детей следует начинать сразу же после диагностики ревматоидного артрита: только таким путем можно затормозить воспалительный процесс и быстрое прогрессирование заболевания, улучшить прогнозы на быстрое выздоровление.
Комплексное лечение должно проводиться длительное время поэтапно: не только в острый (или подострый) период, но и в период ремиссии. Лечение проводится в стационаре, в поликлинике и в санатории. Проводимое лечение направлено на снижение активности патологического процесса и профилактику рецидивов. Замедление нарушения функции суставов позволит предотвратить раннюю инвалидизацию пациента и повысить качество его жизни.
Медикаментозное лечение
Для лечения ревматоидного артрита применяются:
- симптоматическое лечение (назначение нестероидных противовоспалительных средств и кортикостероидов);
- иммуноподавляющая терапия (использование иммуносупрессоров).
Из нестероидных противовоспалительных препаратов применяются Аспирин, Индометацин, Бутадион, Вольтарен, Бруфен. В некоторых случаях используют комбинацию этих препаратов. С целью снижения риска побочных эффектов со стороны пищеварительного тракта применяют препараты в виде капсул и в свечах. Это препараты быстрого действия: они позволяют справиться с воспалением и устранить боль, но не могут предотвратить дальнейшее разрушение суставов. Замедляют процесс деструкции иммуносупрессоры (препараты медленного действия).
Выбор препарата, дозировку его и длительность курса лечения определяет врач. При длительной лихорадке предпочтение отдается Индометацину – он обладает выраженным жаропонижающим эффектом. Вольтарен, при сравнительно малой выраженности токсичности и побочных эффектов, обладает хорошим противовоспалительным действием. При невысокой активности процесса, чаще при суставной форме, назначают Бруфен и Ибупрофен, они также имеют минимальную токсичность.
Кортикостероидные препараты назначают детям только в очень тяжелых случаях при суставно-висцеральной форме и генерализованном суставном процессе. Гормональные препараты в ряде случаев сочетают с нестероидными противовоспалительными средствами. Нежелательно применять гормональные препараты внутрь до достижения ребенком возраста пяти лет. В некоторых случаях применяется внутрисуставное введение кортикостероидных препаратов.
Основа лечения ревматоидного артрита – применение иммуносупрессоров. От их эффективности зависит прогноз заболевания. Иммуноподавляющая терапия назначается сразу же при постановке диагноза. Курс лечения должен быть беспрерывным и длительным: даже в период ремиссии дети должны принимать поддерживающие дозы для профилактики рецидива болезни.
Из иммуносупрессоров применяются производные 4-аминохинолинового ряда (Делагил, Плаквенил), которые снижают уровень циркулирующих антител и иммунных комплексов. Эффект препаратов отмечается с 4-й недели приема, а максимальная эффективность – по истечении 4-6 месяцев. Во время лечения необходим систематический контроль окулиста для исключения побочного действия препаратов.
Иммуносупрессивное действие оказывают также препараты золота: масляная суспензия (Кризанол) или водный раствор (Санокрезин), но их применение для лечения детей ограничено из-за выраженных токсико-аллергических побочных реакций.
Совместно с нестероидными противовоспалительными препаратами назначают в некоторых случаях еще один основной препарат – Купренил или Д-пеницилламин. Он действует на иммунокомпетентные клетки, способствует снижению уровня ревматоидного фактора и степени фиброзных изменений в органах и тканях. Эффективность проявляется спустя 2-3 недели, курс лечения длится несколько месяцев.
При чрезмерной иммунологической активности воспалительного процесса и при неэффективности проводимой основной терапии иммуносупрессорами, при аллерго-септическом варианте заболевания назначаются цитостатики: Азатиоприн, Лейкеран, 6-Меркаптопурин и другие химиотерапевтические средства. Лечение этими препаратами проводится в условиях стационара.
При ревматоидном артрите применяется и внутрисуставное введение не только кортикостероидов, а и цитостатиков, и препаратов, вызывающих коагуляцию синовиальной оболочки (поверхностное омертвение ее). К таким препаратам относится Варикоцид.
Физиотерапевтическое лечение
В более поздний период к лечению подключают различные физиотерапевтические методы: светолечение, лечение токами, парафином, грязями. Врач подбирает метод лечения индивидуально каждому ребенку в зависимости от формы и стадии процесса.
Во время ремиссии применяются: массаж, лечебная физкультура и санаторно-курортное лечение бальнеологического профиля для восстановления функции суставов.
Родителям не стоит увлекаться народными средствами лечения, так как они редко приносят облегчение при этом агрессивном заболевании. А отсрочка лечения методами классической медицины может стоить очень дорого: наступят необратимые изменения в детском организме.
Прогноз
К сожалению, ревматоидный артрит – пожизненное заболевание. При частых рецидивах, при агрессивном течении болезни поражаются внутренние органы, значительно нарушается функция суставов. Это приводит к ухудшению качества жизни и инвалидизации.
Только при своевременном и правильном лечении, выполнении всех рекомендаций врача можно достигнуть длительной ремиссии и затормозить развитие процесса, сохранить ребенку удовлетворительное качество жизни.
Выздоровление возможно только при олигоартрите без деструкции сустава. Самый тяжелый прогноз доктор может дать при суставно-висцеральной форме артрита. При ревматоидном артрите дети нуждаются в диспансерном наблюдении ревматолога, окулиста, ортопеда, физиотерапевта, врача по ЛФК.
Детям противопоказаны профилактические прививки и назначение препаратов, повышающих иммунитет; им следует избегать малейших переохлаждений и длительного пребывания на открытом солнце.
С лечащим врачом следует определять объем нагрузки для ребенка в школе и дома.
Профилактика
Специфической первичной профилактики ревматоидного артрита нет. Детям с повышенной реактивностью, аллергическими заболеваниями, имеющим генетическую предрасположенность и хронические очаги инфекции проводится неспецифическая профилактика. К ней относятся такие мероприятия:
- регулярное врачебное наблюдение;
- лечение хронических очагов инфекции;
- исключение контактов с инфекционными больными;
- предотвращение чрезмерной инсоляции и переохлаждения.
Резюме для родителей
Ревматоидный артрит не всегда легко диагностировать на ранних этапах. Многое зависит от внимания родителей к своему ребенку. При появлении жалоб ребенка на боль в суставе, при изменении поведения маленьких детей следует обратиться за врачебной консультацией. При установлении этого диагноза у ребенка следует отнестись к его лечению со всей серьезностью, терпеливо и тщательно выполнять все рекомендации врача.
К какому врачу обратиться
При появлении жалоб на суставы нужно обращаться к ревматологу или педиатру. При поражении внутренних органов может потребоваться консультация кардиолога, нефролога, офтальмолога и других профильных специалистов. В терапии таких больных имеет значение немедикаментозная терапия, направленная на восстановление подвижности суставов. В период ремиссии полезно будет пройти лечение у массажиста, врача-физиотерапевта, мануального терапевта. Так как ревматоидный артрит связан с иммунной патологией, рекомендуется посетить иммунолога. Помогут вылечить хроническую инфекцию стоматолог, ЛОР-врач.
Загрузка…
Посмотрите популярные статьи
Источник
На сегодняшний день артрит у детей является одной из самых актуальных проблем. Многие считают, что артритом страдают пожилые люди, и он является возрастным недугом, но выясняется, что это совсем не так. В возрасте до 16 лет у детей может обостриться артрит.
 Артрит – это воспаленное заболевание суставов, и в наше время хроническим воспалением суставов страдает 1 ребенок из 1000. Артрит у детей в первую очередь поражает колени, поясницу, щиколотки, ступни, локти, плечи и суставы нижних и верхних конечностей. При артрите на рентгеновском снимке отмечают истощение хрящей, распухание мягких тканей и суженное пространство между суставами.
Артрит – это воспаленное заболевание суставов, и в наше время хроническим воспалением суставов страдает 1 ребенок из 1000. Артрит у детей в первую очередь поражает колени, поясницу, щиколотки, ступни, локти, плечи и суставы нижних и верхних конечностей. При артрите на рентгеновском снимке отмечают истощение хрящей, распухание мягких тканей и суженное пространство между суставами.
Виды артритов у детей
Существуют разные виды артритов у детей: инфекционные, вирусные, постстрептококковый (ревматизм), поствакцинальный, ювенильный ревматоидный артрит.
Также артрит делят на два вида: моноартрит, когда воспален один сустав, и полиартрит, когда количество воспаленных суставов превышает два.
Кроме того, заболевание суставов может быть хроническим и острым. При остром артрите суставы человека повреждаются за несколько дней или недель, а при хроническом – это происходит не так быстро, а с годами, периодически напоминая о себе.
Причины возникновения артрита у детей довольно обширные. Каждому виду артрита присущи свои собственные возбудители и источники.
Для эффективного лечения артрита у детей необходимо выяснить причину болезни, поэтому для начала нужно провести полное обследование ребенка.
Лечение артрита у детей имеет много особенностей. Лечение должно быть длительным, комплексным и этапным, включая в себя стационарное, диспансерное пребывание ребенка в больнице или в курортно-санаторном отделении.
Если у деток болят ноги, или если они даже не жалуются на боль, но прихрамывают – это могут быть первые признаки артрита. Часто артрит сопровождается температурой, плохим аппетитом, прихрамыванием, болью по утрам, постоянной усталостью, потерей веса, распуханием мускулов и суставов. При ухудшении состояния здоровья, воспаленные суставы приобретают багрово-красный оттенок и со временем деформируются.
Наиболее частые виды артрита у ребенка

- ревматоидный;
- реактивный;
- ревматический;
- инфекционный (гнойный);
- аллергический;
- псориатический;
- специфические и некоторые другие артриты.
Основные причины артритов у ребенка
- травмы
- переохлаждение
- заболевание нервной системы
- наследственность
- нарушение обмена веществ
- недостаток витаминов
- повреждение иммунной системы
- некоторые другие состояния.
Наиболее часто артриты возникают после острых инфекционных заболеваний. Другая распространенная причина – травмы, что связано с высокой физической активностью детей.
 Предрасполагающими факторами для возникновения воспаления суставов являются: наличие пороков развития опорно-двигательной системы, патология со стороны других органов и систем у ребенка, частые инфекционные заболевания, очаги хронической инфекции (в том числе, хронический тонзиллит, аденоидит), особенности иммунной системы (в том числе, склонность к возникновению аллергических реакций), отягощенная наследственность (наличие артритов у ближайших родственников) и многие другие.
Предрасполагающими факторами для возникновения воспаления суставов являются: наличие пороков развития опорно-двигательной системы, патология со стороны других органов и систем у ребенка, частые инфекционные заболевания, очаги хронической инфекции (в том числе, хронический тонзиллит, аденоидит), особенности иммунной системы (в том числе, склонность к возникновению аллергических реакций), отягощенная наследственность (наличие артритов у ближайших родственников) и многие другие.
В зависимости от возраста ребенка, для него могут быть характерны различные виды артритов. Например, ювенильный ревматоидный артрит наиболее часто возникает у детей 1-4 лет. От этиологии заболевания также будут зависеть особенности его симптомов, такие как количество пораженных суставов, вовлечение в патологический процесс различных органов, возможные осложнения и другие.
Среди осложнений, наиболее часто возникающих у детей при артритах, следует отметить остеомиелит, сепсис, воспаление околосуставных тканей (бурсит, тендинит и другие).
Особенности и симптомы артрита в детском возрасте
Течение заболевания определяется:
- причиной воспаления в суставе (этиологией артрита);
- возрастом ребенка;
- индивидуальными особенностями (наличием хронических заболеваний, склонностью к аллергическим реакциям и другими).
Особенности артрита у детей
 Артриты у детей могут иметь ряд отличительных особенностей, к которым относятся:
Артриты у детей могут иметь ряд отличительных особенностей, к которым относятся:
- Бурное развитие заболевания. Обычно у детей симптомы артрита развиваются более быстро. Иногда в течение нескольких часов у ребенка может возникнуть резкая боль в суставе, ограничение движений, выраженный отек и покраснение.
- Сложность диагностики заболевания у маленького ребенка. Это связано со следующими факторами:
- чем меньше ребенок, тем сложнее ему локализовать боль и объяснить, что именно его беспокоит;
- артриты у детей часто начинаются с неспецифических симптомов, таких как высокая температуры, слабость, отказ от еды, головные и мышечные боли, тошнота и даже рвота, благодаря чему их легко принимают за другие заболевания;
- если артрит возник у ребенка грудного возраста, который еще не умеет ходить, родителям бывает сложно выявить ограничение движений в суставе.
Таким образом, у маленького ребенка артрит часто принимают за другую патологию.
Но могут быть и обратные ситуации. Например, схожими с воспалением сустава симптомами (отек, покраснение, ограничение движений и боль) обладает такое заболевание, как остеомиелит, часто возникающий в раннем детском возрасте, поэтому его легко можно принять за артрит.
У детей необходимо обращать внимание на следующие симптомы:
- отек, покраснение и деформация сустава;
- жалобы на боли в суставе при движениях у старших детей, а у ребенка грудного возраста – «щажение» воспаленного сустава (дети не двигают больной ручкой или ножкой, не дают дотронуться до сустава), плач и крик, возникающие при перекладывании, пеленании, массаже и других манипуляциях;
- нарушение походки, хромота при воспалении суставов нижних конечностей;
- для различных видов артритов могут быть также характерны такие проявления, как скованность в суставах после отдыха, патологические шумы (хруст, щелчки и другие) при движениях;
- неспецифические симптомы: высокая лихорадка, отказ от еды и активных игр, капризность, тошнота и рвота, головная боль, «ломота» в мышах и суставах, сыпь, увеличение лимфоузлов и другие.
Старше 3-4 лет ребенок, как правило, уже сам может пожаловаться на боли и дискомфорт при движениях. Подобные жалобы являются поводом для обращения к врачу.
Следует помнить, что некоторые виды артритов могут протекать безболезненно. Поэтому о возможности воспаления сустава необходимо помнить даже когда присутствуют только неспецифические проявления болезни.
Диагностика
 Диагностика заболеваний суставов у детей практически не отличается от таковой у взрослых.
Диагностика заболеваний суставов у детей практически не отличается от таковой у взрослых.
Первое, что следует сделать при подозрении на возникновение артрита у ребенка – обратиться к квалифицированному специалисту.
Ни в коем случае не следует пытаться диагностировать и, тем более, лечить болезнь самостоятельно.
У детей заболевание может развиваться крайне бурно, и при несвоевременном или неправильном лечении могут быстро возникать необратимые последствия, вплоть до деструкции (разрушения) суставной ткани или появления жизнеугрожающих (флегмона, абсцесс, сепсис и другие) осложнений.
Врач проведет осмотр ребенка, составит план необходимого обследования и назначит лечение.
Диагностика артрита у ребенка включает следующие методы:
- Лабораторные методы исследования:
- общий анализ крови: выявляются «воспалительные» изменения, среди которых могут быть повышение количества лейкоцитов и «сдвиг формулы влево» (т.е. повышение палочкоядерных форм нейтрофильных лейкоцитов) при инфекционных артритах, увеличение количества эозинофилов (при аллергическом характере заболевания), ускорение СОЭ (при любых артритах);
- биохимический анализ крови: увеличение количества С-реактивного белка и сдвиги в белковых фракциях (при любых артритах);
- специальные методы исследования: выявление ревматоидного фактора (может обнаруживаться при ювенильном ревматоидном артрите, ревматическом артрите, системной красной волчанке), антистрептолизина-О (при ревматическом артрите), антител к возбудителям различных инфекционных заболеваний и других показателей, проводится также посев крови для выявления патогенных микроорганизмов;
- анализ суставной жидкости, полученной при пункции воспаленного сустава: определение количества клеточных элементов (лейкоциты, эритроциты и другие), выявление патогенных микроорганизмов.
- Инструментальные методы диагностики:
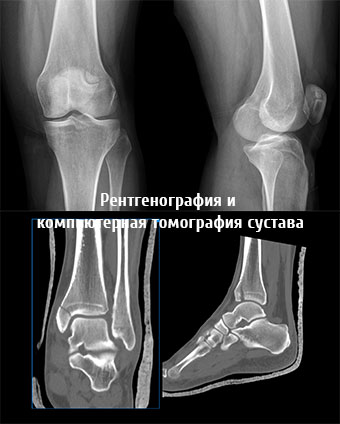
- Рентгенография и компьютерная томография сустава. Рентгенологические методы исследования являются основными в диагностике заболеваний суставов, в том числе и у детей. Обычно они проводятся неоднократно при возникновении заболевания, для контроля за динамикой патологического процесса и эффективностью терапии. Лучевая нагрузка, применяемая во время исследования у ребенка, гораздо ниже, чем при аналогичном обследовании взрослого. Поэтому рентгенографии бояться не стоит, тем более что для диагностики заболеваний костей и суставов более эффективного метода не существует.
- Другие методы для диагностики артритов. Вспомогательный характер при обследовании могут носить такие процедуры, как УЗИ суставов, магнитно-резонансная томография.
- Пункция пораженного сустава проводится с диагностической целью для определения характера экссудата (выпота) в полость сустава, а также для лечения (удаление гнойного содержимого, внутрисуставного введения лекарственных средств).
- Методы исследования для выявления возможных осложнений заболевания: рентгенография органов грудной клетки, УЗИ органов брюшной полости и почек, УЗИ сердца (эхокардиография) и другие.
Лечение и прогноз артрита у детей
Терапия артрита у ребенка зависит от причины, вызвавшей заболевание.
Лечение артрита у детей народными средствами
Лечить болезни суставов у детей народными методами и в домашних условиях ни в коем случае не следует. Большинство лекарственных препаратов, обычно использующихся при артритах у взрослых, у детей не применяется из-за возможности развития тяжелых осложнений или отсутствия опыта применения у ребенка. «Народные» методы также могут навредить детскому организму, вызвав тяжелые аллергические реакции, отравление или просто оказавшись неэффективными. Поэтому при любом подозрении на возникновение артрита у ребенка – незамедлительно обращайтесь к врачу.
Традиционное лечение артритов у детей
 Терапия артрита комплексная и этапная, включающая использование медикаментозных препаратов, физиотерапевтических процедур, лечебной физкультуры, диетического питания и других средств. Лечение артритов у ребенка проводится только в условиях специализированного отделения стационара. Ни в коем случае не следует отказываться от госпитализации.
Терапия артрита комплексная и этапная, включающая использование медикаментозных препаратов, физиотерапевтических процедур, лечебной физкультуры, диетического питания и других средств. Лечение артритов у ребенка проводится только в условиях специализированного отделения стационара. Ни в коем случае не следует отказываться от госпитализации.
При воспалении сустава детям необходим полный покой, чего часто невозможно добиться у маленького ребенка. Поэтому в остром периоде заболевания иногда приходится применять различные ортопедические приспособления: наложение шин для временного ограничения движений в суставе, специальная обувь и стельки, поддерживающие ножки.
Медикаментозное лечение
 Лекарственная терапия подбирается индивидуально с учетом этиологии артрита, его тяжести, наличия осложнений, возраста ребенка и других факторов. Основными группами препаратов, использующихся для лечения артритов у детей, являются:
Лекарственная терапия подбирается индивидуально с учетом этиологии артрита, его тяжести, наличия осложнений, возраста ребенка и других факторов. Основными группами препаратов, использующихся для лечения артритов у детей, являются:
- Нестероидные противовоспалительные средства (содержащие ибупрофен, индометацин, аспирин и другие действующие вещества).
- Гормональные препараты (преднизолон, гидрокортизон и другие).
- Антигистаминные препараты (цетиризин и другие).
- Антибиотики.
- Иммунодепрессанты (метотрексат, адалимумаб и другие).
- Другие средства (хондропротекторы, витамины и т.д.).
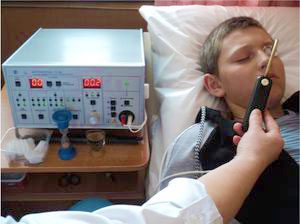 В некоторых случаях врачам даже приходится назначать лекарственное средство, которое у детей обычно не используется. Это делается в тех случаях, когда потенциальная польза для ребенка выше, чем вероятность развития побочных эффектов. При любом варианте врач обязательно разъяснит вам необходимость назначения того или другого препарата. А если и в этом случае останутся вопросы – не забывайте их задавать. Лучше получить ответы от квалифицированного специалиста, чем искать их в справочниках или на форумах.
В некоторых случаях врачам даже приходится назначать лекарственное средство, которое у детей обычно не используется. Это делается в тех случаях, когда потенциальная польза для ребенка выше, чем вероятность развития побочных эффектов. При любом варианте врач обязательно разъяснит вам необходимость назначения того или другого препарата. А если и в этом случае останутся вопросы – не забывайте их задавать. Лучше получить ответы от квалифицированного специалиста, чем искать их в справочниках или на форумах.
Используемые лекарственные препараты для лечения артритов могут оказывать большое количество побочных эффектов, что особенно неприятно для детского организма. Поэтому необходимо четко следовать инструкциям специалиста. Ни в коем случае нельзя самостоятельно повышать или понижать дозу лекарства, соблюдать время приема (например, если сказано после еды, то принимать только так, и никак иначе) или резко прекращать курс лечения. Помните, врач может лишь назначить терапию, а следить за приемом препарата вашим ребенком придется вам. При подозрении на возникновение каких-либо побочных эффектов от использования лекарств, следует незамедлительно сообщить об этом лечащему врачу.
Другие методы лечения артрита у ребенка
Наряду с медикаментозными лекарственными средствами, активно используются другие методы, к которым относятся:
- различные виды массажа;
- физиотерапевтические процедуры (фонофорез, магнито-лазерная терапия, парафинолечение и другие);
- лечебная физкультура.
Перечисленные методы продолжают использовать и после выписки ребенка из стационара, на этапе реабилитации. Осуществляется также санаторно-курортное лечение детей в условиях специализированных санаториев, детских лагерей.
Важной частью терапии является соблюдение диеты, которая включает:
- свежие фрукты, овощи, витамины;
- кальциесодержащие продукты (молоко, творог, сыр, капуста, брокколи и другие);
- нежирные сорта мяса, рыбы, птицы.
Пища должна быть высококалорийной и обеспечивать ребенка всеми необходимыми питательными веществами в острый период заболевания. Исключаются все возможные аллергены (шоколад, продукты, содержащие консерванты и красители, красные и оранжевые фрукты и овощи), жирные, жареные, копченые, острые, пряные продукты. Диетическое питание может изменяться в зависимости от этиологии артрита. Например, если поражению суставов способствовали проблемы с лишним весом, исключают легкоусвояемые углеводы, при вовлечении в процесс почек (например, при ревматоидном артрите) ограничивают количество употребляемой жидкости. Назначаются витамины, полиненасыщенные жирные кислоты и другие пищевые добавки.
 На этапе выздоровления ребенок должен много двигаться. Не следует ограничивать его физическую активность. Чем дети подвижнее, тем легче протекает заболевание, и реже появляются осложнения. Но не стоит принуждать ребенка к физической активности, он должен сам регулировать объем нагрузки, чтобы не чувствовать боли и неприятных ощущений.
На этапе выздоровления ребенок должен много двигаться. Не следует ограничивать его физическую активность. Чем дети подвижнее, тем легче протекает заболевание, и реже появляются осложнения. Но не стоит принуждать ребенка к физической активности, он должен сам регулировать объем нагрузки, чтобы не чувствовать боли и неприятных ощущений.
В ремиссию артрита показано санаторно-курортное лечение (Сочи, Пятигорск, Евпатория).
Хирургические методы терапии применяются в тех случаях, когда уже произошли необратимые изменения в суставе. К ним относятся различные методы пластики сустава с использованием эндопротезов.
Прогноз артрита у детей
 При правильном и своевременном лечении, прогноз большинства артритов у детей благоприятный. Исключение могут составлять тяжелые запущенные формы патологии, при которых в процесс вовлечены жизненно важные органы.
При правильном и своевременном лечении, прогноз большинства артритов у детей благоприятный. Исключение могут составлять тяжелые запущенные формы патологии, при которых в процесс вовлечены жизненно важные органы.
Перенесший артрит ребенок может вести максимально полноценную жизнь с некоторым ограничением излишних физических нагрузок (например, не рекомендуются занятия спортом на профессиональном уровне).
Артрит у ребенка может приводить к таким последствиям, как деформации суставов, отставание в росте, разрушение суставов с развитием анкилозов. Часто рецидивирующие воспалительные процессы в суставах могут закончиться инвалидностью ребенка.
Даже если артрит перенесен без осложнений, в будущем в этом суставе возникнет артроз.
После выздоровления от артрита детям показано длительное диспансерное наблюдение.
Источник


