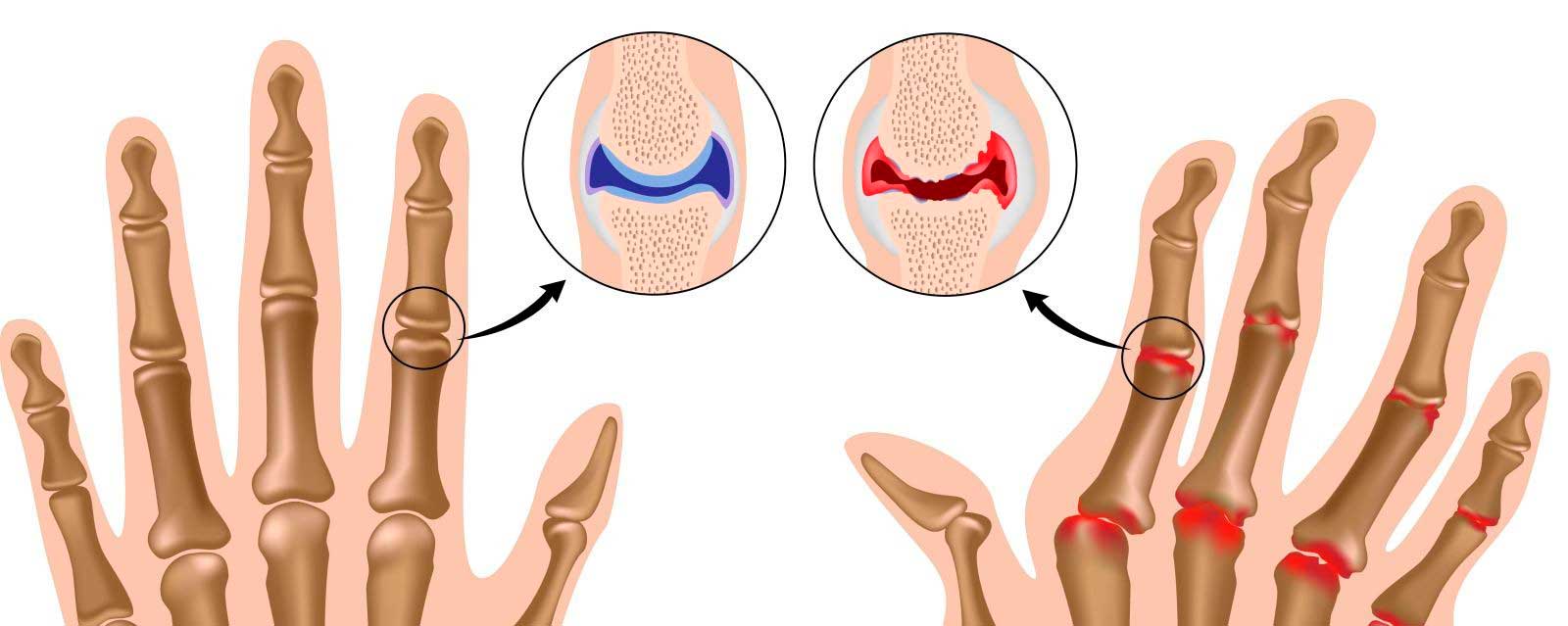
Подагра купирование острого артрита
Подагра — хроническое метаболическое заболевание, связанное с нарушением обмена мочевой кислоты и накоплением ее в организме, протекающее с повторными приступами острого артрита, кристаллиндуцированными синовитами, отложением уратов в тканях.
Различают первичную и вторичную подагру. Первичная подагра — самостоятельное заболевание, вторичная подагра развивается при других заболеваниях (миелолейкозы, псориаз, ХПН), а также при длительном приеме некоторых лекарственных средств (рибоксин, цитостатики, салуретики и др.).
Лечебная программа при первичной подагре.
- Купирование острого приступа подагры.
- Длительное перманентное лечение.
- Режим.
- Нормализация массы тела.
- Исключение алкоголя.
- Лечебное питание.
- Лечение средствами, уменьшающими гиперурикемию (урикодепрессантами и урикоэлиминаторами).
- Физиотерапевтическое лечение.
- Фитотерапия.
- Санаторно-курортное лечение.
- Хирургическое лечение.
- Диспансеризация.
1. Купирование острого приступа подагры
1.1. Общие мероприятия
При остром приступе подагры больному необходимо предоставить полный покой, особенно больной конечности. Следует придать возвышенное положение больной ноге, подложить под нее подушечку, в случае выраженной воспалительной реакции к больному суставу приложить пузырь со льдом, снегом, а после стихания боли — согревающий компресс. Рекомендуется также обильное питье (2-2.5 л. жидкости в день — щелочные растворы, разведенный лимонный сок, кисели, компоты, молоко).
1.2. Медикаментозное купирование приступа подагры
1.2.1. Применение колхицина
Колхицин — препарат, полученный из безвременника, выпускается в таблетках по 0.5 мг, является наиболее сильным средством, купирующим острый подагрический артрит. Механизм действия колхицина заключается в угнетении миграции лейкоцитов, затруднении фагоцитоза кристаллов уратов, задержке дегрануляции лизосом.
Кроме того, колхицин оказывает антигистаминовое, антикининовое и слабое противовоспалительное действие.
Лечение колхицином подагрического приступа следует начинать как можно раньше (оптимально — в продромальном периоде).
В начале суставного криза, до возникновения отечности сустава, больной сразу принимает 2 таблетки колхицина (1 мг), затем по 1 мг каждые 2 ч или по 0.5 мг каждый час, но не более 8 таблеток (4 мг) в первые сутки с последующим постепенным снижением дозы, т.е. на 2-й и 3-й день дозу уменьшают на 1 и 1.5 мг в сутки, на 4-й и 5-й день — на 2 и 2.5 мг в сутки соответственно. После прекращения приступа колхицинотерапию продолжают в течение 3-4 дней, постепенно уменьшая дозу препарата.
Улучшение наступает обычно в течение 12 ч от начала лечения. Действие колхицина чрезвычайно специфично для подагры (ни при каком другом артрите препарат не оказывает такого купирующего влияния, как при подагре). Препарат эффективен у 90% больных. Наиболее часто отсутствие лечебного эффекта обусловлено поздним применением препарата.
Колхицин вызывает побочные явления со стороны ЖКТ (понос, тошнота, реже рвота), вследствие чего приходится снижать дозу или даже отменять препарат. Понос может быть упорным и мучительным. Чтобы предотвратить его, одновременно с колхицином назначают препараты висмута или используют комбинированный препарат колхимакс (состав: 1 мг колхицина, 15 мг фенобарбитала, 12.5 мг опия).
При длительном лечении колхицином возможно развитие анемии, лейкопении.
При тяжелых подагрических приступах колхицин можно применять внутривенно (в 1 ампуле содержится 3 мг препарата), в течение дня следует повторно вводить по 1 мг (суточная доза составляет 5-6 мг).
Лечение колхицином противопоказано при почечной недостаточности с азотемией, при сердечной недостаточности, язвенной болезни желудка, беременности.
Лечебный эффект колхицина используется в качестве диагностического теста: в случае своевременного применения в достаточных дозах воспалительные изменения со стороны суставов, обусловленные подагрой, исчезают в течение 48 ч.
1.2.2. Применение НПВС
Пиразолоновые препараты считаются наиболее эффективными среди НПВС для купирования подагрического приступа. Среди пиразолоновых соединений предпочтение отдается бутадиену (фенилбутазону).
Бутадион достаточно эффективен и менее токсичен, чем колхицин. Он обладает выраженным противовоспалительным, болеутоляющим, жаропонижающим действием. Быстро всасывается в ЖКТ, терапевтическая концентрация препарата достигается в течение 2 ч. Время полураспада — 72 ч, благодаря чему бутадион сохраняется в организме 21 день. Кроме того, бутадион обладает еще и урикозурическим действием. Учитывая все эти свойства, К. Кинев (1980) называет бутадион идеальным противоподагрическим средством.
Бутадион назначается следующим образом: 1-я доза — 200-300 мг, затем по 0.15 г через каждые 4-5 ч (до 800-1000 мг в сутки). В последующие дни доза постепенно снижается (на 0.15 г ежедневно). Лечение бутадионом продолжается около недели. В связи с тем, что препарат обладает кумулирующим эффектом, внезапное прекращение лечения им не приводит к возникновению феномена “рикошета”.
Можно использовать комбинацию бутадиона с амидопирином — реопирин по 1 таблетке 4 раза в день, при большой выраженности воспалительных явлений можно ввести 5 мл реопирина внутримышечно.
При лечении бутадионом следует помнить о возможности развития лейкопении, агранулоцитоза, однако это бывает редко в связи с непродолжительным курсом лечения.
Могут применяться также другие НПВС.
Индометацин (метиндол) — в первый день принимается в суточной дозе 150 мг (по 0.05 г 3 раза в день), в дальнейшем дозу можно снизить (по 0.025 г 3-4 раза в день). Удобно принимать метиндол-ретард (индометацин-ретард) в таблетках по 0.15 г — по 1-2 таблетки в день.
При лечении индометацином возможно поражение ЖКТ (эрозии, язвы), повышение АД. Однако больные подагрой переносят индометацин хорошо даже в больших дозах и побочные явления у них редки.
Ибупрофен (бруфен) — на высоте приступа назначают по 1200-2400 мг в сутки, напросин — от 500 до 1000 мг в сутки, вольтарен — 150-200 мг в сутки.
1.2.3. Применение глюкокортикоидов
Глюкокортикоиды обладают четким противовоспалительным действием, но не дают стойкого эффекта, после их отмены признаки артрита могут появиться снова, может возникнуть кортико-зависимость. В связи с этим глюкокортикоиды назначаются по строгим показаниям — при отсутствии эффекта от купирования подагрического приступа вышеприведенными средствами.
В этих случаях на несколько дней (первые 1-2 дня) можно назначить преднизолон по 20-30 мг в сутки с последующим снижением дозы. В. А. Насонова (1989) рекомендует назначать преднизолон (по показаниям) на фоне малых доз бутадиона или индометацина. После окончания приступа подагры и отмены преднизолона прием бутадиона или индометацина продолжается еще 7-10 дней.
Больной подагрой должен постоянно носить с собой препарат, помогающий ему, ибо приступ может развиться неожиданно. Полезно, не дожидаясь приступа, проверить переносимость того или другого препарата.
1.2.4. Местное применение лекарственных средств
Местно для купирования подагрического приступа можно использовать компрессы с 50% раствором димексида (обладает выраженным обезболивающим и противовоспалительным действием), аппликации 50% раствора димексида с анальгином, новокаином, индометацином.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Страницы: 1 2 3 4 5 6 7 8 9
Источник
Подагра является наиболее распространенным и известным заболеванием из группы микрокристаллических артритов, для которых характерны выпадение кристаллов в синовиальную жидкость, импрегнация ими суставных и околосуставных тканей, развитие синовитов.

В отечественной и зарубежной литературе приводятся данные, свидетельствующие о росте заболеваемости подагрой в последние 20 лет и неодинаковой частоте распространения подагры в популяции – от 0,05% до 1%. Соотношение мужчин и женщин (фертильного возраста) составляет 19:1.
Подагра – хроническое заболевание, связанное с нарушением обмена мочевой кислоты, клинически проявляющееся рецидивирующим артритом, образованием подагрических узлов (тофусов) и поражением внутренних органов.
Согласно МКБ Х пересмотра в рубрику «подагра» (М10) включены:
- Идиопатическая подагра (М10.0)
- Свинцовая подагра (М10.1)
- Лекарственная подагра (М10.2)
- Подагра, обусловленная нарушением почечной функции (М10.3)
Другие кристаллические артропатии (М11) подразделяются на наследственные, идиопатические и артропатии при других заболеваниях (табл. 1).
Первое классическое описание подагрического артрита «Трактат о подагре» принадлежит крупнейшему английскому клиницисту XVII века Th. Sydenham, который сравнивал боль при подагре с болями «от зажима конечности прессом».
Позднее Yarrod (1883 г.) с помощью нитки, опущенной в кровь больного подагрой, открыл факт повышения содержания в крови мочевой кислоты. В 1899 г. были обнаружены кристаллы уратов в суставной жидкости во время приступа подагрического артрита, но лишь в 1961 г. MacCarty и Hollander установили роль кристаллов уратов в развитии подагрического воспаления.
Принято отсчитывать начало подагры с первого приступа артрита, который знаменует начало интермиттирующей подагры. Для нее характерно чередование острых атак и ремиссий; во время последних человек чувствует себя совершенно здоровым. Между первым и повторными приступами может пройти несколько лет, но чаще они повторяются 1–2 раза в год. С течением заболевания «светлые промежутки» между атаками сокращаются.
В типичных случаях (50–65%) поражается I плюснефаланговый сустав с развитием острого моноартрита. Характерная локализация подагры, возможно, обусловлена тем, что именно в этих суставах раньше и чаще всего возникают дегенеративно–дистрофические изменения хряща, что предрасполагает к отложению уратов. У 15–20% подагра дебютирует с поражения других суставов ног: II–IV плюснефаланговых, голеностопного, коленного и, как исключение, суставов рук (отсюда и название болезни, которое в переводе с греческого означает «капкан для ноги» – podos – стопа, нога; argo – капкан). В 5% случаев наблюдается полиартикулярное начало заболевания.
Клиническая картина острого приступа подагры имеет следующие характерные черты:
- суставная атака может начаться внезапно, в любое время суток, но чаще ночью или рано утром (предположительно, в покое, когда уменьшается гидратация тканей и скорость диффузии уратов из синовиальной жидкости в плазму, может происходить перенасыщение суставной жидкости мочевой кислотой);
- характерна чрезвычайно высокая интенсивность боли (в «Трактате о подагре» известный в прошлом исследователь Sydenham, сам страдавший этим заболеванием, так описывал свои ощущения во время острого приступа: «Боль как будто то скручивает, то разрывает связки, то кусает и грызет кости, как собака…»; болевой синдром настолько выражен, что невыносимо прикосновение простыни к пораженному суставу (симптом «простыни»);
- быстрое нарастание местных симптомов воспаления, достигающее максимума через несколько часов; отек области сустава и гиперемия кожи над ним могут быть столь выраженными, что напоминают флегмону;
- значительное ограничение движений в пораженном суставе;
- полное спонтанное обратное развитие симптомов через 3–7–10 дней.
Существует два классических подхода к лечению острого приступа подагры. С одной стороны, раннее назначение больших терапевтических доз нестероидных противовоспалительных препаратов, с другой – применение колхицина (табл. 2). При этом следует отметить значительное число побочных эффектов при применении колхицина, что резко ограничивает частоту его назначения.
Трудно найти заболевание, имеющее столько художественных описаний: «болезнь королей», «пиратская болезнь», «капля яда», отражающих невыносимые страдания больных. Именно это требует быстрого и обязательного назначения НПВП для купирования острого приступа. Уже накоплены многочисленные данные по использованию натриевой соли диклофенака при подагре.
Нами приводятся результаты использования калиевой соли диклофенака для купирования острого подагрического артрита.
С этой целью назначался Раптен рапид (фармацевтическая компания «Хемофарм») в дозе 50 мг 2 раза в сутки в течение 7 дней пациентам с острым приступом подагры. Было обследовано 30 больных (мужчин). Средний возраст пациентов составил 48±7,8 лет. Следует отметить, что острый приступ подагры протекал как моноартрит с локализацией в голестопном суставе у 13 человек, в плюснефаланговом суставе у 9 человек, в коленном – у 5, в локтевом у 3 человек, а также все пациенты получали аллопуринол (минимальная длительность приема 3 месяца) в средней дозе 200 мг в сутки. Для оценки выраженности болевого синдрома и индекса функциональной недостаточности использовалась визуально–аналоговая шкала в мм, которую заполнял пациент до лечения, через 24 часа и 7 дней после назначения Раптена рапида.
На рисунке 1 видно, что у всех пациентов был зарегистрирован выраженный болевой синдром и высокие значения индекса функциональной недостаточности. Виден значительный регресс болевого синдрома уже после первых суток лечения. К концу недели приема Раптена рапида у 80% (24 человека) пациентов болевой синдром стал слабой интенсивности, у 16% (5 человек) – отсутствие боли, лишь у 3% (1 человек) – боль была умеренной.
Рис. 1. Динамика болевого синдрома при остром приступе подагры при лечении Раптеном рапидом
Учитывая представленные данные на рисунке 2, видно, что удовлетворительные показатели индекса функциональной недостаточности наблюдались лишь к концу 7 дня лечения у 86% пациентов (26 человек).
Рис. 2. Динамика индекса функциональной недостаточности при остром приступе подагры при лечении Раптеном рапидом
В процессе наблюдения за динамикой состояния пациентов побочных эффектов препарата не было выявлено, что свидетельствует о его хорошей переносимости.
Полученные данные свидетельствуют о высокой эффективности и переносимости терапевтических доз Раптена рапида при лечении острого приступа подагры. Препарат может быть рекомендован как средство выбора для купирования острого подагрического артрита.
Не следует забывать, что главный принцип лечения подагры – это соблюдение больным диеты с низким содержанием пуринов. Этому принципу отвечает стол № 6 по М.И. Певзнеру. Следует исключить печень, почки, легкие, мозги, мясные и грибные бульоны, студень, мясо животных и птиц, колбасные изделия, рыбу, грибы (белые, грузди, шампиньоны), острые закуски и приправы, чечевицу, зеленый горошек, бобы, фасоль, соленья; вещества, содержащие много метилпуринов и возбуждающие нервную систему: крепкий чай, кофе, какао, шоколад; спиртные напитки, которые ухудшают выведение почками мочевой кислоты и провоцируют приступ подагры. В связи с тем, что подагра почти всегда сопровождается оксалемией, в рационе больных следует ограничить щавель, шпинат, ревень, сельдерей, перец, брюкву, редис. При всех формах подагры назначают обильное питье: молока, отваров плодов шиповника, яблок, соков из свежих сырых ягод, фруктов, мочегонного чая. Количество белков сокращается до 1 г/кг, жиров – до 1 г/кг и менее, потребность в калориях удовлетворяется в основном за счет углеводов.
Соблюдение диетического режима в сочетании с НПВП, как компонентов лечения острого подагрического артрита, позволяет повысить эффективность терапии и улучшить качество жизни пациентов.
Источник
В статье рассмотрены механизмы развития подагры, критерии ее диагностики и способы лечения. Для локальной терапии острого подагрического артрита часто используют периартикулярное или внутрисуставное (при обязательном исключении септического артрита) введение глюкокортикостероидов, в частности Дипроспана. Применение Дипроспана имеет большие преимущества перед другими глюкокортикоидами из-за надежного, быстрого и длительного действия, хорошей переносимости, а также более низкой стоимости лечения.
Подагра – заболевание, связанное с нарушением пуринового обмена, характеризующееся повышением содержания мочевой кислоты в крови (гиперурикемией) и отложением уратов в суставных и/или околосуставных тканях, почках и других органах [1–3].
Подагрой страдают около 0,1% населения. Это преимущественно лица среднего или старшего возраста (80–90%) с предшествующей в течение 20–30 лет бессимптомной гиперурикемией. Установлено, что мужчины болеют подагрой в 20 раз чаще.
Европейская лига по борьбе с ревматизмом (European League Against Rheumatism – EULAR) рекомендует считать гиперурикемией уровень мочевой кислоты (МК) выше 360 мкмоль/л (6 мг/дл). Причинами гиперурикемии могут быть ожирение, артериальная гипертензия, прием лекарственных препаратов (диуретиков, малых доз ацетилсалициловой кислоты, аминофиллина, диазепама, дифенгидрамина, допамина, препаратов, содержащих кофеин, витаминов В12 и С, свинца), генетические дефекты, употребление алкоголя.
Накопление МК в крови может быть обусловлено либо ее высокой продукцией (повышен синтез эндогенных пуринов), либо низкой экскрецией, либо сочетанием этих механизмов. Первичная гиперпродукция связана с дефектами ферментативной системы синтеза МК (недостаточность гипоксантин-гуанинфосфорибозилтрансферазы и повышение активности рибозофосфатпирофосфокиназы). Вторичная гиперпродукция – с повышенным распадом клеток при гемобластозах, парапротеинемиях, хроническом гемолизе, проведении химиотерапии. Гиперурикемия часто сопутствует псориазу [4].
В результате кристаллизации МК формируются микротофусы (скопления кристаллов) в синовиальной оболочке и хряще. Из-за травмы, повышения температуры в суставе или изменения концентрации МК в крови или синовиальной жидкости микротофусы разрушаются и кристаллы попадают в суставную полость. Синовиальные клетки продуцируют цитокины (интерлейкины 1, 6, 8 и фактор некроза опухоли альфа), выполняющие роль хемоаттрактантов для нейтрофилов. Иммуноглобулины и компоненты комплемента опсонизируют ураты, стимулируя фагоцитарную активность нейтрофилов.
Снижение экскреции МК может быть индуцировано кристаллизацией уратов в почках на фоне повышения их выделения (больше 800 мг/сут) при первичной гиперпродукции МК. В результате развивается уратный тубулоинтерстициальный нефрит [5].
Клиническая картина подагры – наличие тофусов, поражение суставов и почек (интерстициального нефрита и нефролитиаза). Известно, что подагра оказывает существенное влияние на развитие атеросклеротического процесса и, следовательно, сердечно-сосудистых заболеваний, что определяет прогноз данного заболевания [6, 7].
Дебютом подагры считают первый приступ острого подагрического артрита, хотя нередко до его развития длительное время может наблюдаться гиперурикемия, способствующая развитию нефролитиаза [8, 9].
Острый подагрический артрит провоцируется травмой, физической нагрузкой, посещением сауны, эмоциональным стрессом, изменением диеты (как перееданием, так и голоданием), употреблением алкогольных напитков, инфекцией, хирургическими вмешательствами, применением лекарств (наиболее часто тиазидных диуретиков, химиотерапевтических противоопухолевых средств). В дебюте заболевания нередко наблюдается поражение одного сустава нижних конечностей, причем у 50% больных поражен первый плюснефаланговый сустав (ПФС).
Подагрические атаки чаще возникают ночью и протекают с быстрым нарастанием эритемы и температуры в области сустава, отека и боли. Воспаление может перейти на мягкие ткани, формируя клиническую картину воспаления подкожной клетчатки или флебита. Отмечается повышение температуры тела до фебрильных цифр. Обычная продолжительность приступа – от нескольких дней до нескольких недель. При этом сустав не деформируется.
В клиническом анализе крови во время острых приступов подагры у больных определяют лейкоцитоз с нейтрофильным сдвигом влево и увеличение СОЭ. В сыворотке крови – повышенное содержание МК (у мужчин более 7 мг% (0,42 ммоль/л), у женщин более 6 мг% (0,36 ммоль/л)).
Исследование экскреции МК должно проводиться после трехдневной диеты, исключающей пурины (мясо, бульоны, рыбу, птицу, бобовые, чай, кофе, какао, алкоголь, пиво). Определяют объем суточной мочи, pH, концентрацию МК и креатинина в моче и сыворотке крови. В норме за сутки экскретируется 300–600 мг (1,8–3,6 ммоль/л) МК.
При анализе синовиальной жидкости, полученной из пораженного сустава, обнаруживают повышенное содержание лейкоцитов (до 10–60 × 109/л) с преобладанием нейтрофилов. Диагностическое значение имеет наличие игольчатых кристаллов уратов, расположенных внутриклеточно и двоякопреломляющих свет при исследовании с помощью поляризационного микроскопа.
При рентгенологическом исследовании суставов стоп в случае хронического подагрического артрита наблюдаются краевые костные или кистовидные образования правильной формы с четкими, иногда склерозированными контурами (симптом пробойника). С течением времени выраженная деструкция отмечается не только на субхондральном участке кости, но и в эпифизе и даже в диафизе, развивается внутрисуставной остеолиз. Обычно данные изменения наиболее выражены в суставах стоп (в первую очередь в суставах большого пальца) [10].
В настоящее время наиболее широко используются критерии подагрического артрита, предложенные S. Wallace и соавт. и одобренные Всемирной организацией здравоохранения (2000) [11]:
А. Наличие характерных мононатриевых уратных кристаллов в синовиальной жидкости.
B. Подтвержденный тофус (химический анализ или поляризационная микроскопия).
С. Наличие 6 из 12 клинических, лабораторных и рентгенологических признаков:
- максимальное воспаление сустава в первый день;
- наличие более чем одной атаки артрита;
- моноартрит;
- покраснение суставов;
- боль и воспаление первого ПФС;
- асимметричное воспаление ПФС;
- одностороннее поражение тарзальных суставов;
- подозрение на тофусы;
- гиперурикемия;
- асимметричное воспаление суставов;
- субкортикальные кисты без эрозий при рентгенологическом исследовании;
- отсутствие микроорганизмов в культуре синовиальной жидкости.
Необходимо отметить, что у 95,5% больных подагрой пять и более признаков отмечаются уже на ранней стадии заболевания.
Лечение подагры предусматривает комплекс немедикаментозных и медикаментозных методов, направленных на снижение уровня МК в крови и профилактику поражения различных органов и систем. При подагрическом артрите назначается лечебное питание (стол № 6): исключаются продукты, содержащие большое количество пуринов, ограничивается потребление натрия, жиров, добавляются щелочные минеральные воды и цитрусовые (для повышения выведения из организма уратов). Общее количество свободной жидкости увеличивается до 2,5 л, если нет противопоказаний со стороны сердечно-сосудистой системы.
При отсутствии противопоказаний средствами выбора являются нестероидные противовоспалительные препараты (НПВП) в полных терапевтических дозах: индометацин (25–50 мг четыре раза в день), напроксен (500 мг два раза в день), диклофенак (25–50 мг четыре раза в день), нимесулид (100 мг два раза в день), эторикоксиб (Аркоксиа) (120 мг в день). При неэффективности НПВП или наличии противопоказаний (например, лечение варфарином) применяют колхицин (0,5–0,6 мг внутрь каждый час до купирования острого артрита). Этот препарат не следует назначать пациентам с тяжелым поражением почек, при заболеваниях ЖКТ, сердечно-сосудистой системы, поскольку увеличивается риск тяжелых побочных эффектов. Абсолютным противопоказанием для назначения колхицина является сочетание почечной и печеночной недостаточности, выраженное снижение скорости клубочковой фильтрации и внепеченочная билиарная обструкция.
В случае невозможности применения НПВП или колхицина назначают глюкокортикостероиды (ГКС) в следующих вариантах: преднизолон в дозе 40–60 мг в первые сутки (таблетированная форма) с последующим снижением дозы по 5 мг через день; триамцинолон – 60 мг в/м, при необходимости введение можно повторить через 24 часа; метилпреднизолон – 50–150 мг в/в капельно, в тяжелых случаях применяют малую пульс-терапию: однократно 250–500 мг, при необходимости введение можно повторить через 24 часа.
Необходимо отметить, что применение ГКС (в/в или в/м) при подагре может вызвать синдром рикошета и побочные эффекты, что требует пребывания больного в стационаре. Именно поэтому считается оправданным одновременный прием небольших доз колхицина (1–2 мг/сут) [9].
Для локальной инъекционной терапии острого подагрического артрита используют периартикулярное или внутрисуставное (при обязательном исключении септического артрита) введение ГКС.
Характеристика ГКС, применяемых для локальной инъекционной терапии острого подагрического артрита, представлена в табл. 1. Гидрокортизона ацетат (ГКС короткого действия) выпускается в виде микрокристаллической суспензии во флаконах по 5 мл, содержащих 125 мг препарата. По выраженности и длительности действия значительно уступает пролонгированным ГКС, в связи с чем в последние годы его применяют все реже – в основном для инфильтрации периартикулярных тканей или при слабо выраженных признаках синовита.
Кеналог 40 – водная кристал-
лическая суспензия синтетического фторированного ГКС (триамцинолона ацетонида). Выпускается в ампулах по 1 и 5 мл в концентрации 40 мг/мл. Противовоспалительное действие наступает через один – три дня после внутрисуставной инъекции и продолжается в среднем до одного месяца. Следует отметить, что препарат чаще других ГКС вызывает атрофию кожи и подкожной жировой клетчатки, некроз сухожилий, связок, мышц.
Дипроспан® является пролонгированной лекарственной формой бетаметазона – фторированного производного метилпреднизолона. Выпускается в ампулах по 1 мл, в которых содержится 2 мг бетаметазона динатрия фосфата и 5 мг бетаметазона дипропионата. Первая составляющая (хорошо растворимый, быстро всасывающийся эфир) обеспечивает быстрое наступление эффекта, а вторая (слабо растворимая, медленно абсорбирующаяся депо-фракция) – пролонгированное действие. Благодаря такой комбинации действие Дипроспана начинается уже через 2–4 часа после внутрисуставной инъекции и сохраняется до трех недель. Еще одно достоинство препарата заключается в том, что кристаллы суспензии микронизированы. Так, концентрация кристаллов в 1 мл Дипроспана равна 6,4 мг/мл, в то время как в 1 мл Кеналога –
40 мг/мл. Кроме того, средний размер кристаллов Дипроспана составляет от 2 до 6 мкм, тогда как величина кристаллов Кеналога
40 – около 12 мкм. Как следствие, внесуставные инъекции практически безболезненны и не сопровождаются осложнениями. Это позволяет применять Дипроспан без анестетика.
Собственный опыт применения Дипроспана и Кеналога 40 у больных с подагрическим артритом показал более высокую эффективность первого. Использование Дипроспана позволило сократить дозу принимаемых НПВП и тем самым уменьшить риск развития НПВП-гастропатии [9].
Следовательно, местное применение Дипроспана имеет большие преимущества перед другими ГКС.
Согласно рекомендациям EULAR по диагностике и лечению подагры наиболее безопасны и эффективны именно внутрисуставные инъекции пролонгированных ГКС. Дозирование и кратность их введения в крупные, средние и мелкие суставы представлены в табл. 2.
Перспективным методом купирования острого приступа подагры считается применение средств биологической терапии. Изучение действия анакинры и канакинумаба, рекомбинантных растворимых антагонистов интерлейкина 1 человека, позволило предположить, что блокирование интерлейкина 1 может иметь клиническое значение при указанной патологии [9, 10]. В частности, при подкожном введении препарата по 300 мг в сутки (инъекции повторяли три раза) отмечалось быстрое купирование подагрической атаки. Негативных явлений при этом не наблюдалось. Следовательно, в случае неэффективности традиционно используемых препаратов (НПВП, колхицина, ГКС) представляется возможным применение биологических препаратов.
Таким образом, раннее распознавание подагрического артрита и правильная медикаментозная тактика помогут сохранить трудоспособность пациентов на долгие годы и улучшить прогноз заболевания.
Источник