Посттравматический артрит голеностопного сустава код мкб
Содержание
- Описание
- Дополнительные факты
- Причины
- Диагностика
- Лечение
Названия
Название: Артрит голеностопного сустава.
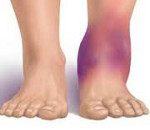
Артрит голеностопного сустава
Описание
Артрит голеностопного сустава. Острый или хронический воспалительный процесс, затрагивающий анатомические структуры, образующие сочленение костей голени со стопой. При артрите голеностопного сустава появляется боль, гиперемия, гипертермия и отек в области сустава, ограничение подвижности стопы. Диагноз артрита голеностопного сустава основан на данных клинической картины, рентгенографии, УЗИ, МРТ сустава, лабораторных исследований, диагностической пункции и артроскопии. При артрите голеностопного сустава показаны покой, противовоспалительные, болеутоляющие, антибактериальные препараты, физиолечение; по показаниям проводится артроскопическая синовэктомия, протезирование сустава.
Дополнительные факты
Артрит голеностопного сустава – воспалительно-деструктивное поражение элементов голеностопного сустава различного генеза. Артрит голеностопного сустава может развиваться в любом возрасте; в большей степени заболеванию подвержены лица мужского пола. Данная суставная патология является широко распространенной во всем мире, во многом определяет качество жизни пациентов и вызывает серьезную озабоченность специалистов в области ревматологии и травматологии. Голеностопный сустав сформирован большеберцовой, малоберцовой, пяточной и таранной костями; благодаря своей сложной структуре он обладает очень большой подвижностью. Блоковидный по форме, голеностопный сустав обеспечивает стопе функции вращения, сгибания (движение в сторону ее подошвенной поверхности), разгибания (движение в сторону ее тыльной поверхности) с величиной подвижности 90°. При сгибании стопы возможно ее некоторое приведение и отведение. Голеностопный сустав подвергается колоссальным нагрузкам, выдерживая вес собственного тела.
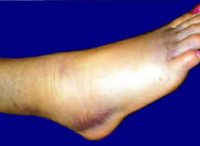
Артрит голеностопного сустава
Причины
Артрит голеностопного сустава может возникать на фоне дегенеративно-дистрофических заболеваний суставов (остеоартроза), обменных нарушений (подагра), системной патологии (периферической формы болезни Бехтерева, системной красной волчанки, псориаза), после перенесенной инфекции. Нарушение иммунной реактивности при системных заболеваниях приводит к тому, что собственные суставные ткани воспринимаются иммунной системой как чужеродные и подвергаются агрессивному воздействию антител. При ревматоидном артрите в первую очередь развивается воспаление синовиальной оболочки голеностопного сустава, сопровождающееся ее разрастанием, поражением хряща и костной ткани, срастанием суставных поверхностей. Реактивный артрит голеностопного сустава, возникающий после бактериальных и вирусных инфекций, связан с повышенной иммунной реакцией на антигены возбудителя. При их близости с тканевыми антигенами суставов развивается реактивное асептическое воспаление.
У детей артрит голеностопного сустава часто провоцируют кишечные и респираторные инфекции (дизентерия, сальмонеллез, иерсиниоз, грипп, микоплазменная и хламидийная инфекции), а также аллергические реакции на определенные раздражители (пищевые продукты, пыльцу растений, шерсть животных). Предрасполагают к развитию артрита неправильное питание, вредные привычки, лишний вес, стрессовые ситуации, неблагоприятные условия среды (повышенная влажность, переохлаждение, антисанитария).
Псориатический артрит ассоциирован с поражением кожного покрова и развивается у лиц с наследственной предрасположенностью. Стойкое нарушение общего обмена веществ при подагре приводит к переизбытку и отложению кристаллов мочевой кислоты в полости голеностопного сустава с развитием в нем ответной воспалительной реакции.
Посттравматический артрит голеностопного сустава обусловлен острой травмой суставных тканей (суставной капсулы, хрящей, связочного аппарата или мышц и сухожилий) вследствие ушибов, вывихов, переломов, растяжения и разрыва связок. Длительная физическая нагрузка на голеностопный сустав и плоскостопие вызывают хроническую микротравматизацию сустава и связочного аппарата стопы, также способствуя появлению артрита. Гнойный артрит встречается редко, при проникающем ранении голеностопного сустава с попаданием в его полость гноеродной инфекции или при ее распространении из воспалительного очага лимфогенным и гематогенным путем.
Диагностика
Диагноз артрита голеностопного сустава основан на данных опроса больного; клинической картине, результатах рентгенографии, УЗИ, КТ и МРТ голеностопных суставов, лабораторных исследований. Рентгенография при артрите голеностопного сустава позволяет обнаружить признаки остеопороза, наличие жидкости или гноя в полости сустава; эрозии, кисты, деструктивные изменения костного вещества, уплощение суставных поверхностей, уменьшение суставной щели, анкилоз. МРТ голеностопного сустава более информативна, т. Выявляет даже незначительные отклонения от нормы не только костной ткани, но и суставного хряща, связок и мягких тканей.
Из лабораторных методов обследования выполняется общий и биохимический анализ крови и мочи, ИФА, РНГА, исследование ревматоидного фактора, посев крови на стерильность. При необходимости проводится диагностическая пункция с исследованием синовиальной жидкости или артроскопия с биопсией тканей сустава.
Лечение
Лечение артрита голеностопного сустава осуществляется ревматологом или травматологом-ортопедом и включает комплексную медикаментозную и немедикаментозную терапию. При артрите голеностопного сустава показан режим с минимальной нагрузкой на стопу: полный покой или иммобилизация с помощью эластичной повязки, при ходьбе – пользование тростью; соблюдение диеты с исключением жирной, соленой, острой, копченой, консервированной пищи.
В рамках фармакотерапии применяются НПВС, анальгетики, глюкокортикостероиды (в виде внутрисуставных инъекций, периартикулярных блокад, системной терапии), антибактериальные препараты широкого спектра действия (при инфекционном генезе), витамины. Рекомендуется ношение ортопедических вставок в обувь («биопротезирование») или специально изготовленной обуви. При артрите голеностопного сустава вне обострения назначаются физиопроцедуры (УФО, лекарственный электрофорез, парафинолечение, грязелечение), массаж, лечебная гимнастика и санаторно-курортное лечение.
При гнойном артрите выполняется артроскопия с дренированием полости голеностопного сустава. При стойком рецидивирующем течении ревматоидного артрита показана артроскопическая синовэктомия. При тяжелых деформирующих формах заболевания требуется проведение артроскопического артродеза голеностопного сустава или эндопротезирования.
Источник
Артрит — группа воспалительных и дегенеративных болезней, включая псориаз и болезнью Крона, из-за которых суставы теряют подвижность, опухают и болят. Факторы риска зависят от формы болезни.
Есть несколько характерных форм заболевания со своими особенностями:
- остеоартрит — встречается чаще других, обычно поражает суставы кистей рук, а также тазобедренные и коленные. Как правило, болеют взрослые и пожилые люди;
- шейный спондилез — артритное поражение суставов шеи;
- ревматоидный артрит — хроническое заболевание, проявляющееся воспалением суставов и других органов — сердца, легких и глаз. У детей эта болезнь протекает по-другому (ювенильный ревматоидный артрит);
- анкилозирующий спондилит — также хроническое заболевание, при котором вначале поражается позвоночник и суставы пояса нижних конечностей. В болезненный процесс могут быть вовлечены и глаза;
- реактивный артрит — как правило, развивается у людей, чей иммунитет ослаблен после перенесенной инфекции половых органов или пищеварительного тракта. Обычно воспаляются коленные или голеностопные суставы;
- подагра и псевдоподагра — это разновидности заболевания, при котором в суставах начинается отложение солей, из-за чего они опухают и болят;
- септический артрит — относительно редкое заболевание, которое развивается, если в сустав проникает инфекция — через кровь или же при ранении.
Остеоартрит
Заболевание проявляется постепенным разрушением хряща, покрывающего концы костей. Редко встречается у пациентов до 45 лет, после 60 заболеваемость резко возрастает. Может развиваться и у молодых людей, особенно после травмы сустава. Женщины страдают в 2 раза чаще мужчин, причем заболевание протекает намного тяжелее. Иногда в развитии остеоартрита играет роль наследственный фактор.
В пораженных суставах полностью разрушается хрящ, покрывающий концы костей. Потом кости утолщаются, и на них образуются наросты — так называемые остеофиты. Если воспаляется синовиальная мембрана, то в суставной капсуле скапливается жидкость. В результате сустав становится болезненным, распухает и теряет подвижность.
Обычно остеоартрит поражает тазобедренные и коленные суставы нижних конечностей. Однако могут страдать кисти, стопы, плечи и шея. К 70 годам практически у всех людей развивается остеоартрит той или иной степени, но симптомы появляются только иногда.
Факторы риска развития остеоартрита
Причины заболевания пока не выявлены, хотя известны факторы, повышающие риск развития заболевания, — ожирение, повторяющиеся движения и травмы одного и того же сустава. Хрящ быстрее истирается в тех суставах, которые двигаются часто и с усилием. Например, постоянная нагрузка на стопы, которую испытывает балетный танцор, предрасполагает к развитию остеоартрита голеностопных суставов. Болезнь также часто развивается у бывших спортсменов.
Травма сустава в молодости тоже может впоследствии спровоцировать остеоартрит. При лишнем весе также повышается риск развития болезни, так как суставы испытывают избыточное давление. Среди других факторов риска можно назвать повреждение хряща, обусловленное иными причинамами, например септическим артритом. И, наконец, для каждого члена семьи повышается вероятность заболевания при его наличии у близких родственников.
Симптомы остеоартрита
- болезненность сустава, которая обостряется при движении и затихает во время отдыха;
- ткани вокруг сустава опухают;
- после покоя сустав несколько скован;
- сустав становится малоподвижным;
- при поражении кисти суставы пальцев увеличиваются и искривляются;
- при движениях в пораженном суставе слышно потрескивание (так называемая крепитация);
- могут появиться иррадиирующие боли (в удаленных от очага воспаления, но связанных с ним одним нервом частях тела), в паху, ягодицах и колене (при артрите тазобедренного сустава). Боль обостряется к концу дня.
Вначале симптомы незаметны, но постепенно обостряются. Часто болезнь захватывает только один или два сустава, но иногда поражение более обширно. Если больной почти лишен возможности двигаться, он окажется заключенным в четырех стенах. Одновременно нарастает слабость и вялость мышц, иногда снижается вес.
Диагностика остеоартрита
Можно предположить наличие заболевания по симптомам, о которых рассказывает пациент, болезням суставов в анамнезе и результатам общего осмотра. Чтобы окончательно подтвердить диагноз, а также исключить другие формы, проводят рентгенографию и анализы крови.
Лечение
Остеоартрит неизлечим, а медицинская помощь направлена на то, чтобы ослабить проявления болезни. Пациентам назначают парацетамол или нестероидные противовоспалительные средства. Если у пациента сильные приступы боли и поражен только один сустав, то применяют местные инъекции кортикостероидов или прямо внутрь сустава вводят искусственную внутрисуставную жидкость, чтобы снять боль и воспаление.
Физиотерапия улучшает состояние мышц вокруг сустава, пораженного остеоартритом. В тяжелых случаях проводят хирургическую операцию для восстановления или даже протезирования пораженного сустава.
Если у больного легкий остеоартрит, то он сможет вести нормальную жизнь, несколько изменив прежние привычки. При лишнем весе необходимо перейти на новую диету. По возможности нужно делать щадящие физические упражнения, чтобы снизить вес, а также поддержать тонус мышц и подвижность суставов и таким образом замедлить прогрессирование болезни. Следует носить обувь на упругой подошве — это сделает походку мягкой и плавной и не даст костям в суставах истираться дальше. При сильных болях в колене или тазобедренном суставе необходимо пользоваться тростью. Массаж, теплые ванны, горячие грелки снимут боль и увеличат подвижность суставов.
При хроническом артрите можно приостановить его развитие и вести активную жизнь. Щадящие и регулярные физические упражнения помогут сохранить подвижность суставов. Физическая активность также укрепит мышцы, окружающие сустав. Если перетруженный сустав опухает и болит, необходимо прекратить упражнения и обратиться к врачу.
Источник
От случайной травмы сустава, мениска или сухожилий не застрахован ни один человек, так как это может произойти совершенно случайно. Неправильное или несвоевременное лечение опасно развитием заболевания, известного как посттравматический артрит. Патология опасна развитием выраженных нарушений двигательной активности и требует своевременного обращения к специалисту.
Причины развития болезни
Артрит может развиться вследствие травм
Посттравматический артрит – это следствие полученной травмы, как становится ясно из названия. Причины развития болезни:
- вывих конечности;
- ушиб;
- разрыв связок;
- травма мениска;
- травмы хряща вследствие ударов или большой нагрузки;
- длительное воздействие вибрации.
Вывих или ушиб конечности – это очень болезненное происшествие, с которым может столкнуться каждый. При вывихе может повреждаться суставная капсула, но чаще всего страдают связки. Первая помощь при вывихе включает вправление конечности и покой как минимуму на несколько дней. Если после полученной травмы человек продолжит активную деятельность, в ходе которой напрягается поврежденная конечность, существует высоки риск развития осложнений. Хрящ постепенно теряет эластичность, в ткани появляются микротрещины, из-за которых развивается воспаление.
При ушибе сустава отмечаются многочисленные мелкие кровоизлияния, нарушается местное кровоснабжение и питание хрящевой ткани. Все это требует срочной медицинской помощи, так как чревато развитием артрита.
Травматический артрит нередко развивается из-за особенностей профессиональной деятельности. Например, частое вибрационное воздействие приводит к нарушению кровоснабжения хрящевой ткани. Это, в свою очередь, становится причиной постепенной потери эластичности хряща, образования трещин, которые впоследствии приводят к ограничению подвижности пораженного сочленения.
Особенности посттравматического артрита
Травматический артрит – это достаточно распространенная патология. Болезнь развивается из-за недостаточно внимательного отношения к собственному здоровью. Избежать этого осложнения совсем не сложно, стоит лишь обратиться к врачу при получении травмы и обеспечить покой поврежденному суставу на некоторое время.
Чаще всего с посттравматическим артритом сталкиваются профессиональные спортсмены либо люди, деятельность которых связана с повышенной нагрузкой на суставы.
Особенность посттравматического артрита – медленное нарастание симптомов. Нарушение развивается на фоне полученных травм в течение большого промежутка времени. Патология приводит к медленно развивающемуся нарушению двигательной активности в больном суставе. Сложность заключается в том, что человек часто не обращает внимание на боли и уменьшение амплитуды движений, связывая эти симптомы с недавно полученной травмой. Большинство считает, что дискомфорт пройдет самостоятельно через некоторое время, необходимое для восстановления после травмы. В это время артрит медленно прогрессирует, разрушая костную и хрящевую ткань.
Из-за особенностей распределения нагрузки человеческого тела, травматический артрит чаще всего поражает голени, колени и мелкие суставы стопы.
Код по МКБ-10
Классификатор позволяет унифицировать болезни
Посттравматический артрит, код по МКБ-10 M19.1, может классифицироваться как посттравматический артроз, в случае, если поражена хрящевая ткань. Международная классификация болезней МКБ-10 также определяет посттравматический артрит как M13.8 («другие уточненные артриты»).
Точный код заболевания будет зависеть от нескольких факторов – природы, наличия воспалительного процесса и вовлечения хрящевой ткани в воспалительный процесс.
Признаки заболевания
Травматический артрит – это результат травмирующего воздействия на сустав. Его симптомы полностью повторяют признаки ревматоидного артрита или заболевания другой природы с одной лишь разницей – симптоматика посттравматического артрита медленно нарастает спустя некоторое время после травмы сустава.
Характерные симптомы:
- боль в пораженном болезнью сочленении;
- хруст в суставе;
- скованность движений после сна;
- отек и припухлость в месте воспаления.
В отличие от ревматоидного артрита, травматический артрит несимметричен, то есть поражает только один сустав. При этом отсутствие своевременного лечения может привести к поражению симметричного сустава из-за нарушения двигательной функции и неправильного распределения нагрузки на организм. К примеру, если заболевание развилось после травмы левого мениска, артрит поражает левое колено. Из-за нарушения сгибательной функции сочленения со временем болезнь поразит и правое колено.
Болевой синдром при артрите после травмы выражен умеренно. Он носит ноющий характер, усиливается к утру и ослабевает к вечеру, после того как человек «расходится». При сгибании и разгибании сустава отмечается хруст и скрип, свидетельствующие о воспалительном процессе. В пораженной зоне может наблюдаться припухлость и повышение температуры кожи. Со временем артрит, развивающийся вследствие повреждений и после травмы сустава, приводит к ограничению подвижности. В случае, если поражена нижняя конечность, наблюдается изменение походки, боль при ходьбе, уменьшающаяся после длительной нагрузки на больной сустав.
Редкой формой заболевания является острый посттравматический артроз. Он протекает в тяжелой форме и сопровождается общим ухудшением самочувствия.
В случае присоединения инфекции наблюдается сильная боль в суставе, повышение температуры тела, упадок сил. Острое воспаление может сопровождаться симптомами интоксикации.
Диагностика
УЗИ и рентген покажет наличие артрита
При появлении внезапных болей, сковывающих движение, необходимо обратиться к врачу. При болях в суставах помощь оказывает травматологи или ревматолог. Врач проведет опрос, акцентируя внимание на недавно полученных травмах, и направит пациента на дополнительные обследования. Необходимый минимум обследований:
- общий и биохимический анализ крови;
- рентгенография сустава;
- УЗИ больного сустава.
Анализ крови позволит исключить инфекционную природу заболевания, рентген поможет визуализировать изменения в суставе и суставной капсуле, а УЗИ помогает выявить солевые отложения. При распространении воспалительного процесса на окружающие мягкие ткани может дополнительно потребоваться проведение МРТ.
Принцип лечения
Нельзя запускать лечение артрита
При травматическом артрите лечение необходимо начинаться при появлении первых симптомов. В запущенных случаях это заболевание может привести к тяжелым нарушениям двигательной функции сустава.
Терапия включается медикаментозные и немедикаментозные методы. Для восстановления эластичности хрящевой ткани и подвижности сустава назначают физиотерапию и ЛФК, но только после купирования воспалительного процесса.
Медикаментозная терапия и ЛФК
Для лечения посттравматического артрита применяют препараты следующих групп:
- нестероидные противовоспалительные средства;
- кортикостероиды;
- хондропротекторы;
- витамины.
Нестероидные противовоспалительные средства – важная часть симптоматической терапии. Это препараты Ибупрофен, Диклофенак, Нимесил. Эти средства принимают в форме таблеток для устранения болевого синдрома и воспалительного процесса. При тяжелой симптоматике показано внутримышечное введение лекарственных средств этой группы. Для улучшения подвижности в суставе могут применяться мази с местно-раздражающим действием и нестероидными противовоспалительными средствами в составе.
Кортикостероиды – это синтетические гормоны, применяющиеся внутрисуставно. Эти препараты показаны при тяжелом воспалительном процессе. В терапии применяют Бетаметазон, Гидрокортизон, Дипроспан. Уколы кортикостероидов позволяют быстро купировать воспалительный процесс, устранить болевой синдром и восстановить нормальную подвижность поврежденного сустава.
Хондропротекторы при артрите назначаются для профилактики дегенерации хрящевой ткани. Это препараты в таблетках, мазях или растворах для инъекции, восстанавливающие эластичность хряща и защищающие от его деформации. Препараты этой группы – Хондроксид, Артра, Дона.
Дополнительно врач может назначить витаминно-минеральные комплексы, укрепляющие костную и хрящевую ткань. Такие биологически активные добавки показаны для скорейшего восстановления суставов после полученной травмы.
Дополнительно врач может направить пациента на курс мануальной терапии, физиотерапии и ЛФК. Это необходимо для восстановления обменных процессов в суставе и нормализации двигательной функции больного сочленения.
Хирургическое лечение
Как лечить посттравматический артрит – это зависит от симптоматики, подробный прогноз и рекомендации можно получить только у лечащего врача. В запущенных случаях для избавления от хромоты и болей прибегают к оперативному лечению.
При посттравматическом артрите может быть показано эндопротезирование. Эта процедура подразумевает полную замену пораженного сустава.
Главный недостаток любых операций на суставах – это долгий срок реабилитации. После эндопротезирования полное восстановление занимает около 6-12 месяцев.
При наличии остеофитов проводится их удаление. Это малоинвазивная процедура, в ходе которой делается надрез и с помощью специального инструмента удаляются костные наросты и разрастания.
Несмотря на то что хирургическое лечение позволяет эффективно избавиться от заболевания, любая операция небезопасна и проводится лишь в крайнем случае. Своевременно начатая терапия поможет восстановить подвижность медикаментозными способами, без необходимо хирургического вмешательства.
Народные средства
Лечение посттравматического артрита сустава или подвижный соединений костей скелета может осуществляться народными способами, но такая методика должна носить вспомогательный, а не основной, характер.
- Сварить несколько крупных картофелин, остудить до 400, затем размять вилкой и завернуть в хлопчатобумажный мешочек. Полученную массу приложить к больному суставу и держать до остывания.
- Очистить 3 крупных головки чеснока, размять в ступке и залить 100 мл водки. Оставить средство в темном месте на 10 дней. Затем настойку нужно процедить и использовать для растираний. С этой целью берется махровой полотенце, смачивается в чесночной настойке, и проводится интенсивный массаж больного сустава.
- Взять крупный лист белокочанной капусты, размять руками так, чтобы выступил сок. Одну сторону листа обильно смазать медом и приложить этой стороной к больному суставу. Сверху конструкция фиксируется эластичным бинтом и пищевой пленкой. Держать компресс нужно всю ночь.
Такие средства помогают уменьшить воспалительный процесс и устранить болевой синдром. Применять народные средства можно только при неинфекционном воспалении в суставе.
Терапия для заживления больного сустава, пораженного посттравматическим артритом, должна быть комплексной. Лучше всего использовать и медикаментозные, и народные средства. При отсутствии своевременного лечения существует риск значительного ограничения подвижности в суставе, вплоть до инвалидности.
Источник


