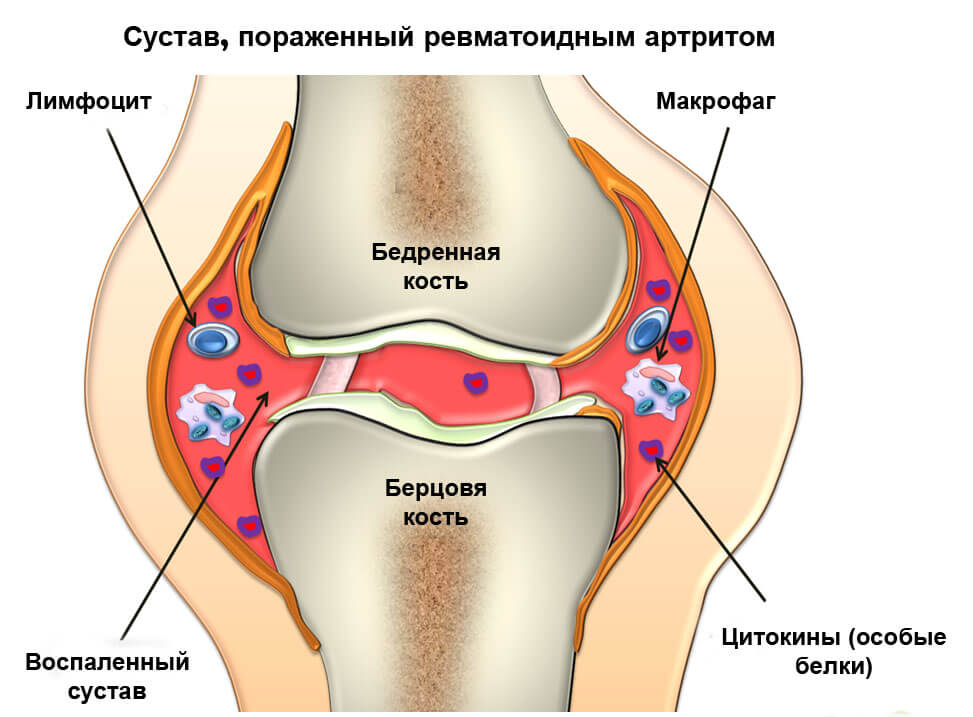
Презентация ювенильный ревматоидный артрит у детей
1. Ювенильный ревматоидный артрит (ЮРА) — иммуноагрессивное деструктивно-воспалительное заболевание суставов, сопровождающееся экстраарти
Ювенильный ревматоидный артрит
(ЮРА) — иммуноагрессивное
деструктивно-воспалительное
заболевание суставов,
сопровождающееся
экстраартикулярными проявлениями,
приводящее к инвалидации больных,
развивающееся у детей в возрасте до
16 лет.
2. Этиология
До настоящего времени не ясна,
обсуждаются следующие возможные
этиологические факторы:
Генетические факторы. Доказана тесная
корреляция между развитием ревматоидного
артрита и антигенами системы
гистосовместимости HLA DR1 DR4, DRW4, DW4,
DW14.
Инфекционные агенты
• вирус Эпштейн-Барра, ретровирусы, вирусы
краснухи, герпеса, парвовирус B19,
цитомегаловирус, микоплазма и др.
• Микобактерии туберкулеза
3. Патогенез РА
?
Тсуп.
РФ
цитокины
аутоантитела
B
Тh
макрофаги
Воспаление
Плазм.
клетки
ИК
Нейтроф
Лизосом.
ферменты,
медиаторы
воспаления
агрег.
IgG
4. Патогенез ЮРА
Классификация ювенильного ревматоидного артрита
(А.В. Долгополова, А.А. Яковлева, Л.А. Исаева, 1981)
Клиникоанатомическая
характеристика
ЮРА
1. Суставная форма (с поражением или
без поражения глаз):
— полиартрит (поражены ≥5 суставов)
— олигоартрит (поражены 1-4 сустава)
2. Суставно-висцеральная (системная)
форма
— синдром Стилла
-аллергосептический синдром
(Висслера-Фанкони)
— с ограниченными висцеритами
Иммунологическая 1. РФ +
характеристика
2. РФ —
ЮРА
5. Классификация ювенильного ревматоидного артрита (А.В. Долгополова, А.А. Яковлева, Л.А. Исаева, 1981)
Рентгенологическая I. Эпифизарный остеопороз
стадия
II. Эпифизарный
остеопороз,
(Штейнброккер
О.,
разволокнение
хряща,
1988)
сужение суставной щели,
единичные эрозии
III.Деструкция хряща и кости,
формирование
костнохрящевых эрозий, подвывихи
в суставах
IV.Критерии
III
стадии
с
фиброзным или костным
анкилозов
6.
I класс. Полностью сохранены
Функциональный
профессиональная
деятельность
класс
(учеба в школе) и самообслуживание
(одевание, принятие пищи, уход за
собой и т.д.).
II класс. Умеренное ограничение
профессиональной деятельности, но
полное сохранение самообслуживания
III класс. Лишение способности
выполнять
профессиональную
деятельность
и
умеренное
ограничение самообслуживания.
IV класс. Утрата возможности
самообслуживания и необходимость
постороннего ухода.
7.
Степень
активности
1. Высокая (III степень)
2. Средняя (II степень)
3. Низкая (I степень)
Ремиссия (0 степень) — критерии ремиссии (АСR):
Продолжительность утренней скованности <15
минут
Отсутствие болей
Отсутствие слабости
Отсутствие ограничения подвижности суставов
или болей при движении
Отсутствие отека мягких тканей и выпота в сустав
СОЭ<15 мм/час
5 из 6 критериев должны присутствовать не
менее 2 мес
8.
Клинико-лабораторная характеристика
степеней активности ЮРА
Активность
Низкая (I степень)
DAS<2,4
Средняя (II степень)
DAS 2,4-3,7
Высокая (III степень)
DAS >3,7
Клинико-лабораторная характеристика
Артралгии
припухлость/болезненность
<5
суставов
Отсутствие внесуставных проявлений
РФСОЭ до 20 мм/час и СРБ +
Отсутствие эрозий в суставах
Артрит 6-10 суставов. Отсутствие внесуставных
проявлений
РФ — умеренный титр
СОЭ до 40 мм/час и СРБ ++
Небольшие единичные эрозии в суставах
Артрит > 20 суставов. Быстрое нарушение
функции суставов
РФ — умеренные титры
СОЭ >40 мм/час и СРБ +++
РФ — высокий титр
Внесуставные проявления
9. Клинико-лабораторная характеристика степеней активности ЮРА
Диагностические критерии ЮРА (ВосточноЕвропейские, 1979)
Клинические
признаки
Рентгенологичес
кие признаки:
Лабораторные
признаки:
1. Артрит продолжительностью > 3 месяцев
2. Артрит второго сустава, развившийся через 3 месяцев или
позже
3. Симметричное поражение мелких суставов
4. Контрактура
5. Теносиновит или бурсит
6. Мышечная атрофия
7. Утренняя скованность
8. Ревматоидное поражение глаз
9. Ревматоидные узелки
10. Выпот в полости сустава
11. Остеопороз, мелкокистозная перестройка костной структуры
эпифиза
12. Сужение суставных щелей, костные эрозии,
анкилоз сустава
13. Нарушение роста костей
14. Поражение шейного отдела позвоночника
15. РФ+
16. Положительные данные биопсии синовиальной оболочки
10. Диагностические критерии ЮРА (Восточно-Европейские, 1979)
Экссудативные изменения и функциональные
возможности коленных суставах
11. Экссудативные изменения и функциональные возможности коленных суставах
Функциональная активность
лучезапястных суставов
12. Функциональная активность лучезапястных суставов
Припухлость и функциональные
возможности суставов кистей
13. Припухлость и функциональные возможности суставов кистей
14.
Ревматоидные узелки
15. Ревматоидные узелки
Поражение глаз при
ЮРА
• Склерит при
ревматоидном
артрите (дилатация
поверхностных и
глубоких сосудов
склеры, отек
конъюнктивы)
• Иридоциклит
(«запотелость»
роговицы)
• Увеит
16. Поражение глаз при ЮРА
Системная форма ЮРА
Основные клинические симптомы
Острое начало
Умеренная лихорадка
Высокая упорная лихорадка
Полиартрит с поражением мелких
суставов
Полиартрит с поражением крупных
суставов, в том числе тазобедренных
Длительные артралгии
Лимфаденопатия
Гепатоспленомегалия
Полисерозит
Миокардит
Анемия
Нейтрофильный гиперлейкоцитоз
Синдром
Стилла
Синдром
ВисслераФанкони
+
+
—
+
+
—
+
—
—
+
—
+
+
+
+
+
—
+
+
+
+
+
+
17. Системная форма ЮРА
Осложнения ЮРА
Амилоидоз
Синдром активации макрофагов (МАS).
Задержка роста.
Инфекционные осложнения
(бактериальный сепсис, генерализованная
вирусная инфекция).
• Сердечно-легочная недостаточность.
18. Осложнения ЮРА
План обследования
1. Сбор анамнеза жизни, семейного анамнеза
2. Сбор анамнеза заболевания
3. Физикальное обследование
4. Лабораторное исследование:
• клинический анализ крови: эритроциты, гемоглобин,
тромбоциты, лейкоциты, лейкоцитарная формула, СОЭ
• биохимический анализ крови: общий белок, белковые
фракции, мочевина, креатинин, билирубин, калий,
натрий, кальций, трансаминазы (АЛТ, АСТ), щелочная
фосфатаза
• иммунологические показатели: СРБ, IgG, IgМ, IgА,
комплемент, РФ, АНФ, АТ к ДНК
• обследование на инфекции, которые могут играть
триггерную или поддерживающую роль в
манифестации и рецидивировании заболевания
19. План обследования
5. Инструментальное исследование: ЭКГ, ЭхоКГ,
УЗИ органов брюшной полости, рентгенография
грудной клетки и наиболее пораженных
суставов.
6. Консультация офтальмолога и осмотр с
помощью щелевой лампой.
7. ФГДС с биопсией, морфологической
диагностикой и выявлением Н.pylori у
пациентов, получающих НПВС, ГКС.
8. При возможности необходимо провести
иммуногенетическое обследование по локусам
А, В и DR
20.
Рентгенография коленных суставов
при РА
21. Рентгенография коленных суставов при РА
Поражение шейного
отдела
позвоночника при
ЮРА
Отмечаются
срастание дуг
позвонков между С5—
С6, сужение и эрозии
других дуг позвонков, в
результате чего
возникла
патологическая
кривизна.
22. Рентгенография кисти при РА
Эхограммы коленного сустава при ювенильном ревматоидном артрите
II-III стадии.
а — кортикальный слой с формированием «псевдоэрозий»;
б — «псевдоутолщение» кортикального слоя;
в — хрящевая ткань в виде «древообразных разрастаний».
23. Поражение шейного отдела позвоночника при ЮРА
Лечение ЮРА
Цели терапии ЮРА
• Подавление воспалительной и иммунологической
активности процесса
• Купирование системных проявлений и суставного
синдрома
• Сохранение функциональной способности суставов
• Предотвращение или замедление деструкции
суставов, инвалидизации пациентов
• Достижение ремиссии
• Повышение качества жизни больных
• Минимизация побочных эффектов терапии
24. Эхограммы коленного сустава при ювенильном ревматоидном артрите II-III стадии. а — кортикальный слой с формированием «псевдоэрозий»; б — «псевд
НЕМЕДИКАМЕНТОЗНАЯ ТЕРАПИЯ
1. Режим
• В период обострения ограничивается двигательный режим.
(полная иммобилизация противопоказана, так как способствует
развитию контрактур, остеопороза, анкилоза, а физические
упражнения способствуют сохранению функциональной
активности суставов)
• Полезны: езда на велосипеде, плавание, прогулки.
• Нежелательны: бег, прыжки, активные игры.
• Исключают пребывание на солнце и психоэмоциональные
перегрузки.
2. Лечебная физкультура — важнейший компонент лечения
ЮРА
3. Ортопедическая коррекция
• Применяют статические ортезы типа шин, лонгет, стелек и
динамические ортезы в виде легких съемных аппаратов.
25. Лечение ЮРА
МЕДИКАМЕНТОЗНАЯ ТЕРАПИЯ
1. Симптоммодифицирующая терапия
(противовоспалительная, симптоматическая):
• Нестероидные противовоспалительные
препараты
• ГКС: per os, локальная терапия
(внутрисуставно), пульс-терапия.
2.Болезньмодифицирующая терапия
(патогенетическая, базисная)
• Цитотоксические препараты: метотрексат,
циклоспорин А, лефлуномид,
• Биологические агенты: инфликсимаб,
ритуксимаб.
26. НЕМЕДИКАМЕНТОЗНАЯ ТЕРАПИЯ
НПВС, применяемые для лечения артритов
у детей
Международное
название
Диклофенак
Торговое
название
Вольтарен
Диклофенак
Доза
мг/кг/сут
2-3
Кратность
приема
2-3
Применение с
возраста
5 лет
Напроксен
Напроксен
Апронакс
15-20
2
5 лет
Ибупрофен
Ибупрофен
Ибуфен
Нурофен
35-40
2-4
3 мес
Пироксикам
Пироксифер
Фелдорал
0,3-0,6
1-2
12 лет
Селективные ингиторы ЦОГ-2
Нимесулид
Найз, Нимулид
3-5
2-3
до
6
лет
осторожностью
Мелоксикам
0,3-0,5
1
15 лет
Мовалис,
Малоксам
с
27. МЕДИКАМЕНТОЗНАЯ ТЕРАПИЯ
Глюкокортикостероиды (ГКС) per os
Показания:
• Неэффективность НПВП, включая
комбинированную, локальной и пульс-терапии ГК.
• Некупирующиеся на фоне пульс-терапии ГК
системные проявления ЮРА.
Доза:
• Высокие дозы — 0,6-1,0 мг/кг/сутки
• Средние дозы — 0,3-0,6 мг/ксутки
• Низкие дозы — 0,3-0,1 мг/кг/сутки
Начальная доза 0,2-0,5 мг/кг/сутки (15 мг/сутки) не
более 1 месяца до достижения ремиссии, затем дозу
снижают до поддерживающей (0,1-0,15 мг/кг) с
последующей отменой
28. НПВС, применяемые для лечения артритов у детей
Пульс-терапия ГКС
Показания:
• Тяжелые системные проявления при ЮРА
— миоперикардит
— пневмонит, плевропневмонит
— полисерозит, васкулит
• Осложнения ЮРА
— сердечно-легочная недостаточность
— синдром активации макрофагов
• Неэффективность предшествующей терапии
29. Глюкокортикостероиды (ГКС) per os
Режим пульс-терапии:
Метилпреднизолон 5-10 мг/кг/введение
(не более 500 мг) в 200 мл физ.раствора в
течение 35-40 мин 2-5 дней подряд
• При неэффективности
— увеличить длительность проведения пульстерапии ГК
— повторить курс пульс-терапии ГК
30. Пульс-терапия ГКС
Локальная терапия ГКС (внутрисуставная)
Показания:
• Моно- , олигоартрит умеренной или высокой
местной активности
• Преимущественное поражение 1 или 2 суставов при
полиартрите
• При ЮРА в начале базисной терапии при высокой
местной активности 1-2 суставов
• При наличии противопоказаний для базисной
терапии в качестве временного паллиативного метода
• Предотвращение деформация в качестве
компонента программы реабилитации
31. Режим пульс-терапии:
Препараты для локальной терапии
• ГКС средней продолжительности действия
— Метилпреднизолон (депо-медрол)
— Триамцинолон (кеналог, аристокорт,
аристоспан)
• ГКС пролонгированного действия
— Бетаметазон (дипроспан)
— Дексаметазон (декадрон-ЛА)
32. Локальная терапия ГКС (внутрисуставная)
Цитотоксическая терапия
Метотрексат — 10 мг/м2/неделю (0,3-0,5
мг/кг)
• Назначение на ранних стадиях заболевания.
• Применение в течение длительного срока.
• Коррекция терапии в случае
неэффективности при адекватных сроках
лечения.
Профилактика побочных действий
метотрексата — назначение фолиевой
кислоты — 5 мг/неделю.
33. Препараты для локальной терапии
Циклоспорин А
Достоинства циклоспорина
• Не влияет на функцию макрофагов и не вызывает
инфекционных осложнений.
• Не вызывает цитопенические реакции.
• Приостанавливает развитие деструкции хрящевой и
костной ткани.
• Эффективен при тяжелых системных вариантах ЮРА.
• Не оказывает побочных эффектов при длительном
контролируемом использовании.
• Может применяться без НПВП.
• Позволит отменить преднизолон гормонозависимым
больным.
• Индуцирует развитие ремиссии увеита.
• Стимулирует репарацию головок бедренных костей при
их асептическом некрозе.
34. Цитотоксическая терапия
Лефлуномид (Арава)
Механизм действия лефлуномида
• действует как иммуномодулятор
• Ингибирует активацию NF-kВ (медиатора
провоспалительных генов).
• Блокирует экспрессию молекул клеточной
адгезии.
• Снижает продукцию свободных радикалов.
• Влияние на ЦОГ.
Наиболее эффективен на ранних стадиях ЮРА у
больных с олиго- и полиартикулярными
вариантами.
35. Циклоспорин А
Биологические агенты
Инфликсимаб (Ремикейд) — моноклональные
антитела к ФНО-α.
• Доза: 3-6 мг/кг на введение по схеме: 0, 2, 6-я и
далее каждые 8 недель.
Ритуксимаб (Маб Тера) — моноклональные антитела
к рецепторам СD20 на поверхности В-лимфоцитов.
• Доза: 375 мг/м2 на введение по схеме: 0, 1, 2,3
неделя.
Использование в детской практике: при тяжелых
системных вариантах ЮРА, рефрактерных к
стандартной терапии.
Тоцилизумаб (Актемра) — первое гуманизированное
моноклональное антитело, ингибирующее
человеческие рецепторы интерлейкина-6 (ИЛ-6)
36. Лефлуномид (Арава)
Тсуп.
?
Ритуксимаб
Тh
макрофаги
Плазм.
клетки
B
РФ
ИК
Инфликсимаб
ФНО-α
ИЛ-6
Нейтроф
Тоцилизумаб
аутоантитела
Воспаление
Лизосом.
ферменты,
медиаторы
воспаления
агрег.
IgG
37. Биологические агенты
Комбинированная иммуносупрессивная
терапия ЮРА
Показания: тяжелые системные варианты ЮРА,
рефрактерные к монотерапии цитостатическими
препаратами.
Варианты комбинированной терапии:
1. Комбинированная пульс-терапия
высокими дозами метотрексата и
метилпреднизолона
2. Комбинированная терапия
метотрексат + циклоспорин.
3. Комбинированная терапия
лефлуномид + метотрексатом.
38.
Диспансерное наблюдение
• Физикальное обследование проводят 1 раз в месяц.
• При лечении иммунодепрессантами 1 раз в 2 недели проводят
клинический и биохимический анализы крови (белок и
фракции, мочевина, креатинин, билирубин. АЛТ, АСТ, ЩФ,
кальций, калий, натрий).
• Анализ иммунологических показателей проводят 1 раз в 3 мес
(IgG, IgМ, IgА, СРБ, РФ, АНФ).
• ЭКГ 1 раз в 3 месяца.
• УЗИ органов брюшной полости, сердца, почек, рентгенография
грудной клетки, пораженных суставов проводят 1 раз в 6 мес,
при обострении — по показаниям.
• Больным, получающим НПВС и ГК — 1 раз в 6 мес проводят
ФГДС с биопсией слизистой (Н.pylori и морфологическое
исследование).
• Консультация окулиста и осмотр щелевой лампой 1 раз в 3
месяцев.
Источник
1. Ювенильный ревматоидный артрит (ЮРА)
-системное хроническое заболевание, развивающееся у детей в
возрасте до 16 лет, характеризующееся преимущественным
деструктивным поражением суставов, а также патологией других
органов и тканей с формированием полиорганной
недостаточности различной степени выраженности.
Заболеваемость 2-16 :100000 детей в возрасте до 16 лет.
Распространенность 0,05-0,6% (Баранов А. А., Алексеева Е. И.,
2004).
Распространенность в РФ у детей до 18 лет 62,3:100000
населения, первичная заболеваемость 16,2:100000.
Подростки: распространенность 116,4 на 100000.
первичная заболеваемость 28,3 на 100000
Дети 0-14 лет: распространенность 45,8 на 100000.
первичная заболеваемость 12,6 на 100000
2. Этиологические факторы
Наследственные факторы: семейная подверженность,
маркеры предрасположенности, зависящие от пола
и возраста.
Средовые факторы: вирусная или смешанная вируснобактериальная инфекция, травма суставов,
инсоляция или переохлаждение,
профилактические прививки, особенно на фоне
ОРВИ или сразу после нее.
3. Патогенез
• Нарушение микроциркуляции и поражение клеток,
выстилающих синовиальную мембрану.
• Образование измененных IgG (аутоантигены)
• Выработка плазматическими клетками синовиальной оболочки
АТ – антиIgG (РФ).
• Аутоантиген+ антиIgG =ЦИК
повреждающее воздействие
на эндотелий сосудов и окр. ткани
артрит.
• ИЛ1, ФНОα – воспаление, разрушение хряща, ИЛ6 гиперпродукция СРБ и фибриногена.
• Ангиогенез – усиление деструкции хряща – образование
паннуса (плащ), закрывающего поверхность хряща – усиление
деструкции.
4. Классификация ювенильного хронического артрита
Клинико-анатомическая
характеристика заболевания
Клинико-иммунологическая
характеристика заболевания
Степень активности процесса
Ревматоидный артрит,
преимущественно
суставная форма с
повреждением или без
повреждения глаз:
А) полиартрит
Б) олигоартрит (2-3 сустава)
В) моноартрит.
2. Ревматоидный артрит,
суставно-висцеральная
форма:
А) с ограниченными
висцеритами
Б) аллергосептический
синдром.
3. Ревматоидный артрит в
сочетании:
А) с ревматизмом.
Б) с ДЗСТ
Тест на РФ положительный
Тест на РФ отрицательный
Быстрое прогрессирование
Медленное прогрессирование
Без заметного
прогрессирования
1.
5. Классификация ювенильного хронического артрита
Рентгенологическая стадия артрита
Функциональная способность больного
I – околосуставной остеопороз; признаки
выпота в полость сустава,
уплотнение периартикулярных
тканей, ускорени ероста эпифизов
пораженного сустава
II – те же изменения и сужение суставной
щели
III – распространенный остеопороз,
выраженная костно-хрящевая
деструкция, вывихи, подвывихи,
системное нарушение роста костей.
IV – изменения, присущие I-III степени, и
анкилозы
1.
2.
Сохранена.
Нарушена по состоянию опорнодвигательного аппарата:
А) способность к самообслуживанию
сохранена
Б) способность к самообслуживанию
частично утрачена
В) способность к самообслуживанию
утрачена полностью
3. Нарушена по состоянию глаз и внутренних
органов.
6. Клиника
РА, премущественно суставная форма
Острое начало: повышение температуры тела, болезненность,
отек в одном или нескольких суставах, чаще симметричных.
Крупные суставы (коленные, голеностопные, лучезапястные).
Поражение ШОП. Резкая болезненность, отечность, 38-39°С,
полиморфная аллергическая сыпь, лимфоаденопатия,
гепатолиенальный синдром. Анемия, ускорение СОЭ до 40-60
мм/ч, сдвиг влево, повышение IgG. Чаще у дошкольников и
младших школьников.
Подострое начало: артрит одного сустава (коленный или
голеностопный). Отек, нарушение функции без выраженной
болезненности. Изменение походки, утренняя скованность до 1
ч и более. Увеит. Несколько суставов – олигоарткулярная
форма. Температура в норме, полиаденит умеренный.
:
7. Клиника
РА, суставно-висцеральная форма:
острое начало, повышение температуры тела, полиартрит с
поражением мелких суставов, лимфоаденопатия,
гепатолиенальный синдром, полисерозит, миокардит, анемия,
резкое ускорение СОЭ. Сыпь пятнистая, линейная, реже
пятнисто-папулезная, геморрагическая. Гепатолиенальный
синдром.
Суставной синдром: артралгия и экссудативный артрит. Стойкие
изменения суставов у 40% через 6 мес., у 80-90% — через год.
Деформации и контрактуры.
Синдром активации макрофагов (ВЭБ, НПВС): активация и
пролиферация Т-клеток, макрофагов, снижение антивирусной
активности и постоянная клеточная активация — системный
фатальный воспалительный ответ (γ-интеферон, ИЛ6, ИЛ1,
ФНО-альфа).
Пик заболеваемости от 1 г до 5 лет. Прогноз через 10-15 лет
неблагоприятный.
8. Осложнения ЮРА
• ЮРА с системным началом:
• Сердечно-легочная недостаточность
• Синдром активации макрофагов (гектическая
лихорадка, тромбоцитопения, лейкопения, снижение
СОЭ, повышение содержания фибриногена, в
пунктате костного мозга-большое количества
макрофагов, фагоцитирующих гемопоэтические
клетки).
• Амилоидоз.
• Задержка роста.
• Инфекционные осложнения.
• Сгибательные контрактуры (серопозитивный РА)
• Инвалидизация
9. Поражение глаз при ЮРА
Увеит 15-20%.
По локализации: передний увеит,
периферический увеит, задний увеит
панувеит.
По течению: острый, подострый, хронический.
В зависимости от числа пораженных глаз:
односторонний, двусторонний.
Осложнения: катаракта, дистрофия роговицы,
фиброз стекловидного тела, вторичная
глаукома, слепота.
10. Диагностика
Клинические признаки:
• 1. Артрит продолжительностью 3 мес и более.
• 2. Артрит второго сустава, возникший через 3 мес и позже.
• 3. Симметричное поражение мелких суставов.
• 4. Контрактуры суставов.
• 5. Тендосиновит или бурсит.
• 6. Мышечная атрофия (чаще регионарная).
• 7. Утренняя скованность.
• 8. Ревматоидное поражение глаз.
• 9. Ревматоидные узелки.
• 10. Выпот в полость сустава.
Рентгенологические признаки:
• 1. Остеопороз, мелкокистозная перестройка костной структуры эпифиза.
• 2. Сужение суставной щели, костные эрозии, анкилоз суставов.
• 3. Нарушение роста костей.
• 4. Поражение шейного отдела позвоночника.
Лабораторные признаки:
• 1. Положительный РФ.
• 2. Положительные данные биопсии синовиальной оболочки.
11. Диагностика
В зависимости от количества выявленных положительных
признаков определяют степень вероятности наличия
заболевания (при обязательном наличии артрита):
· 3 признака – вероятный ЮРА;
· 4 признака – определенный ЮРА;
· 8 признаков – классический ЮРА.
Дифференциальный диагноз:
1.
Ревматический артрит
2.
Реактивный артрит
3.
Болезнь Бехтерева
4.
Болезнь Райтера
5.
Травматический артрит (гемофилия)
12. Диагностика
ОАК, ОАМ, биохимическое исследование.
Антинуклеарный фактор, РФ, иммунограмма.
ЭКГ
УЗИ органов брюшной полости, сердца, суставов.
Рентгенологические исследование органов грудной
клетки.
• Рентгенологическое исследование суставов
• КТ органов грудной клетки, суставов.
• Эндоскопия.
13. Лечение
Режим.
Диета
ЛФК
Ортопедическая коррекция
Медикаментозное лечение
Хирургическое лечение
(эндопротезирование суставов,
тенотомии, капсулотомии)
14. Лечение
НПВС: диклофенак, ацетилсалициловая кислота, индометацин,
ибупрофен.
ГК: преднизолон внутрь 0,2-0,5 мг/кг/сут, метилпреднизолон в/в 10-15
мг/кг, метилпреднизолон и бетаметазон – внутрисуставно (не чаще 1
раза в 1-3 мес.).
Базисные препараты: хинолиновые (делагил, плаквенил), метотрексат
10-12 мг/м2/нед, сульфасалазин 30-40 мг/кг/сут, циклоспорин 4,4-4,5
мг/кг/сут.
Иммунотерапия (пентаглобин, интраглобин).
метилпреднизолон
Местная терапия.
Антибиотики (аминогликозиды, цефалоспорины 3,4, беталактамы) 1014 дней.
Антикоагулянты (гепарин 100-150 ЕД/кг), дезагреганты
(пентоксифиллин в/в 20 мг/кг 2 раза в сутки), активаторы фибринолиза
(никотиновая кислота в/в 5-10 мг 2 раза в сутки).
Биологическая терапия: инфликсимаб (моноклональные антитела
ФНОα), ритуксимаб (антиСD20-моноклональные антитела), этанерцепт
(генно-инженерный белок, связывает ФНОαß
15. Диспансерное наблюдение
• Наблюдение кардиоревматолога
• Физикальное обследование 1 раз в мес.
• При лечении иммунодепрессантами: ОАК,
биохимический анализ крови 1 раз в 2 нед.,
иммунологические показатели 1 раз в 3 мес.
(иммуноглобулины, СРБ, РФ, АНФ), ЭКГ 1 раз в 3
мес.; УЗИ, рентгенологические обследование 1 раз в
6 мес.
• При лечении НПВС: ЭГДС 1 раз в 6 мес.
• Окулист, осмотр в щелевой лампе 1 раз в 3 мес.
• Оформление инвалидности.
• Обучение на дому (системное начало).
• ЛФК.
• Прививки, введение иммуноглобулинов
противопоказаны.
16. Маркеры неблагоприятного прогноза
Начало заболевания до 5 лет;
Системные варианты дебюта заболевания;
Дебют как олигоартрит 1 и 2 типа;
Дебют по типу серопозитивного варианта ЮРА;
Быстрое (6 мес.) формирование симметричного
генерализованного или полиартикулярного суставного
синдрома;
• Непрерывно-рецидивирующее течение заболевания;
• Значительно и стойкое повышение СОЭ, концентрации СРБ,
IgG и РФ в сыворотке крови;
• Нарастание функциональной недостаточности пораженных
суставов с ограничением к самообслуживанию в течение
первых 6-12 мес. болезни.
Источник