Причины обострения хронического артрита
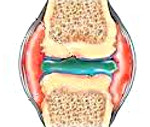
Хронический артрит – воспалительное заболевание суставов, характеризующееся длительным, прогрессирующим течением с периодическими обострениями активности патологического процесса. Независимо от локализации, хронический артрит характеризуется локальной болезненностью, скованностью при движениях, отечностью тканей и со временем приводит к деформации суставов, контрактурам, подвывихам. Диагностика различных форм хронического артрита включает комплексное рентгенологическое, ультразвуковое, томографическое обследование, проведение лабораторных анализов. В основе терапии обострения хронического артрита лежит временная иммобилизация сустава, назначение нестероидных и стероидных противовоспалительных препаратов, базисных средств. В периоды ремиссии показано восстановительное лечение (ФТЛ, ЛФК, массаж).
Общие сведения
Хронический артрит – форма артрита, при которой признаки воспалительного поражения суставов сохраняются более 3-х месяцев. По типу хронического артрита могут протекать воспалительные заболевания суставов различной этиологии: ревматоидный артрит, подагрический артрит, инфекционные артриты (гонорейный, туберкулезный, грибковые), псориатический артрит и др. В связи с особенностями клинического течения в самостоятельные нозологические формы выделены ювенильный хронический артрит и хронической артрит ВНЧС. Многообразие вариантов хронического артрита обусловливает интерес к заболеванию со стороны ревматологии, педиатрии, стоматологии и других дисциплин. Хронический артрит может возникать в исходе острого суставного воспаления либо как первично-хронический процесс. Заболеваемости различными формами хронического артрита подвержены как взрослые, так и дети.
Хронический артрит
Причины хронического артрита
Группа заболеваний, объединяемых понятием «хронический артрит», неоднородна, поэтому их этиология также сложна и многообразна. Течение инфекционных артритов может поддерживаться персистирующей в организме инфекцией: неспецифической (тонзиллитом, синуситом, пиелонефритом, вирусным гепатитом С и др.) или специфической (туберкулезом, гонореей, сифилисом). Артрит при подагре обусловлен инфильтрацией суставных тканей уратами с последующей воспалительной реакцией.
Менее изучена этиология таких тяжелых воспалительных заболеваний суставов, как ревматоидный артрит, анкилозирующий спондилоартрит и пр. Участие инфекционных агентов в происхождении этих видов артрита остается недоказанным, зато общепризнанными патогенетическими факторами являются изменение общей и тканевой реактивности, развитие аллергии и иммунокомплексных реакций. Хронические артриты могут сопровождать течение различных заболеваний, например, — псориаза, системной красной волчанки, синдрома Рейтера, саркоидоза, болезни Бехчета, рецидивирующего полихондрита и ряда других.
Факторами, способствующими развитию первично-хронического артрита, служат малоподвижный образ жизни, переохлаждения, гиперинсоляция, длительная нагрузка на один и тот же сустав, эндокринные изменения (пубертат, беременность, менопауза и др.), заболевания (болезни щитовидной железы, сахарный диабет), вакцинация и др.
Клинические формы хронического артрита
Ювенильный хронический артрит
Данным термином обозначаются различные формы артрита продолжительностью свыше 12 недель, возникающие у детей. Ювенильный хронический артрит встречается с частотой 0,3-0,4 случая на 1 тыс. детей. Пики заболеваемости приходятся на возраст 2-6 лет и пубертатный период; девочки болеют приблизительно в 3 раза чаще. У части детей прослеживается связь ювенильного хронического артрита с предшествующей ОРВИ, травмой, прививками (АКДС и др.), введением лекарственных препаратов (гаммаглобулина). Близкие родственники юных пациентов нередко страдают ревматоидным артритом, коллагенозами.
Клинические признаки ювенильного хронического артрита складываются из артралгий, изменения конфигурации и нарушения функции пораженных суставов. При моноартикулярном или олигоартикулярном ювенильном хроническом артрите поражается от 1 до 4-х суставов (обычно голеностопные, коленные, отдельные пальцы на руках). Олигомоноартрит часто протекает с явлениями хронического увеита, приводящего к слепоте.
При полиартикулярном варианте хронического артрита в воспалительный процесс вовлекается более 4-х суставов – обычно мелкие суставы кистей, суставы ног, иногда — шейный отдел позвоночника, височно-нижнечелюстной сустав. Заинтересованность суставов нижних конечностей приводит к трудностям передвижения; верхних конечностей – к проблемам с выполнением бытовых действий и письмом; ВНЧС – к недоразвитию нижней челюсти («птичья челюсть»). Заболевание имеет тенденцию к прогрессирующему протеканию с формированием стойких деформаций и контрактур, атрофии периартикулярных мышц; возможна задержка физического развития, укорочение конечностей.
Для системного ювенильного ревматоидного артрита характерна лихорадка, наличие пятнистой, зудящей сыпи, лимфаденопатии, гепатоспленомегалия. Суставной синдром сопровождается артралгиями, синовитами. Данная форма часто осложняется плевритом, миокардитом, перикардитом, пульмонитом.
Ревматоидный артрит
Ревматоидный артрит протекает по типу хронического полиартрита, приводящего к развитию деформаций и анкилозов суставов. Типичными признаками ревматоидного артрита служит вовлечение в патологический процесс 3-х и более мелких суставов кистей и стоп, симметричность поражения, утренняя скованность движений в пораженных суставах, постепенно проходящая в течение дня. Отмечаются непостоянная лихорадка, похудание, потливость, утомляемость. Внесуставные проявления ревматоидного артрита включают подкожные узелки, экссудативный плеврит, васкулит, периферическую нейропатию. Длительное, хроническое течение ревматоидного артрита приводит к характерным деформациям (ульнарной девиации кистей, S-образной деформации пальцев), выраженным функциональным нарушениям — тугоподвижности или полной неподвижности суставов.
Хронический подагрический артрит
Течение хронической формы артрита характеризуется возникновением частых, более продолжительных, но менее острых подагрических приступов. Периодически может возникать так называемый подагрический статус – затяжные приступы моно- или полиартрита длительностью до нескольких недель. Поражаются I плюснефаланговый сустав, суставы кисти, коленный, голеностопный, лучезапястный и др.
Спустя 3-5 лет после манифестации подагры развиваются выраженные деформации суставов, контрактуры, стойкие ограничения движения. Типичным проявлением хронического подагрического артрита служит образование тофусов – тканевых скоплений уратов в виде беловато-желтых узелков. Тофусы могут локализоваться на внутренней поверхности ушных раковин, в области суставов, реже – на склере и роговице. При длительном течении подагры развиваются поражения внутренних органов, главным образом почек (мочекаменная болезнь, уратная нефропатия, почечная недостаточность). Хронический подагрический артрит приводит к развитию вторичного остеоартроза, фиброзного или костного анкилоза и может вызвать потерю трудоспособности и двигательной активности пациентов.
Хронический псориатический артрит
Суставной синдром, ассоциированный с псориазом, развивается примерно у трети больных, главным образом, при тяжелой форме заболевания. Кожные проявления псориаза включают высыпания (псориатические бляшки), локализующиеся на волосистой части головы и в области разгибательных поверхностей крупных суставов, шелушение, зуд, чувство стянутости кожи. В большинстве случаев поражение кожи предшествует артриту, иногда они возникают одновременно либо суставной синдром возникает раньше кожных проявлений.
Для поражения суставов типична асимметрия, дактилит с вовлечением дистальных межфаланговых суставов. При хроническом дактилите, боль и гиперемия, как правило, отсутствуют, однако отмечается утолщение пальцев, формирование сгибательных контрактур и ограничение подвижности кистей и стоп. Довольно часто у больных с хроническим псориатическим артритом развивается спондилит, сакроилеит, энтезопатии.
Диагностика хронического артрита
В распознавании различных форм хронического артрита могут участвовать врачи-терапевты, педиатры, дерматологи, ревматологи и др. Факт наличия артрита подтверждается данными анамнеза, объективного осмотра и результатами инструментальных исследований (УЗИ сустава, рентгенографии, артрографии, КТ сустава, МРТ). Информативны пункция пораженного сустава, диагностическая артроскопия, биопсия синовиальной оболочки.
К наиболее типичным рентгенологическим признакам хронического артрита относятся околосуставной остеопороз, сужение межсуставных щелей, эрозии суставных поверхностей, околосуставные кисты, периостит. Для определения клинического варианта хронического артрита первостепенную роль играют лабораторные тесты: ОАК, иммунологический и биохимический анализы крови, ИФА, исследование синовиальной жидкости. Так, основным маркером ревматоидного артрита служит обнаружение РФ в сыворотке больных; ювенильного олигомоноартрита – выявление антинуклеарного фактора и т. д.
Лечение и прогноз хронического артрита
Проведение этиотропной терапии возможно лишь при некоторых формах хронического артрита (инфекционных, подагрическом). В остальных случаях при обострении воспалительного процесса назначаются нестероидные (НПВП) и стероидные противовоспалительные препараты, которые могут применяться системно и локально. Возможно внутрисуставное введение глюкокортикостероидов. При ревматоидном и псориатическом артрите проводится базисная противовоспалительная терапия. На высоте обострения показана кратковременная иммобилизация сустава, в дальнейшем – использование ортопедических приспособлений, облегчающих передвижение (ходунков, тростей и пр.).
С целью увеличения общей подвижности суставов необходимы регулярные занятия ЛФК, массаж. Для уменьшения остаточных воспалительных реакций, предупреждения развития фиброза, поддержания и продления ремиссии хронического артрита рекомендуется проведение курсов физиотерапии, бальнеотерапии, санаторно-курортного лечения. Хирургическое лечение хронического артрита может потребоваться в случае деструктивных поражений суставов и выраженных функциональных нарушений. При этом может выполняться эндопротезирование суставов, артропластика, артроскопическая синовэктомия и др.
Хронический артрит невозможно излечить полностью, однако правильно подобранная терапия и регулярное наблюдение ревматолога позволяют достичь длительной ремиссии и удовлетворительного качества жизни, как в бытовом, так и в профессиональном плане. Частые рецидивы хронического артрита, а также системные проявления заболевания отягощают прогноз: в этих случаях рано наступает инвалидизация, ограничивающая физическую активность, самообслуживание и самореализацию.
Источник
Ревматоидный артрит – хроническое заболевание, которое может обостряться или находиться в стадии ремиссии. Во время острой фазы суставы воспаляются, болят и деформируются, что приводит к ухудшению состояния пациента. Поэтому необходимо знать, как эффективно проводить лечение для купирования симптомов болезни.
Причины обострения болезни
Не существует стандартной схемы ухудшения самочувствия больного ревматоидным артритом. У некоторых пациентов признаки патологии появляются несколько раз в год, а у других – раз за несколько лет. Это зависит от состояния иммунной системы.
Основные причины обострения ревматоидного артрита:
- Переохлаждение;
- Инфекционные заболевания;
- Повышенная нагрузка или сильный стресс;
- Резкие гормональные изменения;
- Травмы суставов.
Все эти факторы провоцируют усиленную работу иммунитета, что активизирует разрушение суставов.
Интересно!
Многие специалисты отмечают, что обострение артрита может быть вызвано сменой времен года. Чаще всего проблемы со здоровьем возникают осенью и весной.
Симптомы ревматоидного артрита
Во время ремиссии признаки патологии становятся менее выраженными. В этот период времени пациент может не обращать внимания на заболевание и жить нормальной жизнью.
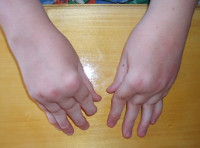
Но когда появляются симптомы обострения ревматоидного артрита, человек уже не может игнорировать болезнь, на фоне ухудшения состояния происходит более активное разрушение соединительной ткани, хрящи и суставы деформируются.
Основные признаки обостренного состояния:
- Сильные болевые ощущения, которые со временем усиливаются;
- Чувство сдавливания суставов;
- Скованность движений в течение всего дня, которая сильнее всего в утренние часы;
- Отечность и припухлость в области пораженных суставов;
- Локальное или общее повышение температуры тела;
- Изменение цвета кожи на больных участках;
- Слабость и сонливость;
- Плохой аппетит.
На заметку!
В зависимости от области поражения мышечная атрофия может распространяться по разным участкам тела. Если артрит появился на суставах стопы, то возможно развитие бурсита, плоскостопия или натоптышей на подошвах. Деформация, утрата нормальных функций, скопление жидкости и постепенная атрофия четырехглавой мышцы бедра сопровождают обострение ревматоидного артрита в колене. При патологии тазобедренного сочленения проявляется сильнейшая боль и скованность в суставе.
Симптоматика в период обострения заболевания
Лечение обостренного состояния
Ревматоидный артрит – хронический недуг, который требует постоянного лечения. Прием препаратов осуществляется даже в период ремиссии, а во время обострения требуется усиленное медикаментозное лечение, чтобы устранить патологические процессы в сжатые сроки.
Основные способы лечения ревматоидного артрита в период обострения:
- Прием медикаментов;
- Физиотерапевтические процедуры;
- Лечебная диета.
На фармакологическом рынке представлено множество препаратов, которые помогают избавиться от проявлений заболеваний суставов, но только профессионал может выбрать наиболее действенные средства.
Чаще всего чтобы снять болевой синдром при ревматоидном артрите назначаются нестероидные противовоспалительные средства (НПВС) и кортикостероиды. Эти препараты помогают максимально быстро улучшить состояние пациента.
НПВС помогают снять боль, отечность и воспаление, но никак не мешают развиваться патологическим процессам в суставах.
Диклофенак, Индометацин, Ортофен, Мовалис, Нимесулид – далеко не полный список противовоспалительных лекарств. Дозировку и продолжительность лечения назначает специалист. Сочетать несколько видов НПВС не рекомендуется – вместе они могут стать причиной появления побочных эффектов, но не ускорят улучшения самочувствия.
Наружные средства с противовоспалительной негормональной основой дополняют другие комплексные лекарства устраняющие боль и воспаление. Чаще всего назначают следующие мази:
- Фастум гель;
- Долгит;
- Вольтарен;
- Кетопрофен;
- Пироксикам.
Главным преимуществом этих средств является их медленное всасывание только в нанесенную область, что значительно снижает риск развития побочных эффектов и передозировки при лечении.
Лечение проблемы медикаментозами
Если вышеперечисленные медикаменты не помогают, то могут назначаться гормональные средства. Допускается их принимать внутрь в виде таблеток, использовать растворы в виде инъекций. После введения глюкокортикостероидов в полость сустава улучшения будут заметны почти сразу после процедуры, поэтому их не следует проводить слишком часто. Даже пациентам в тяжелом состоянии сеансы назначаются с интервалом не менее 10 дней, что позволяет минимизировать негативное воздействие лекарств на организм. Также слишком частая процедура может стать причиной развития остеопороза и дистрофии мышц.
Рассмотрим, как снять боль и воспаление суставов при артрите в период обострения с помощью физиотерапии.
Многие специалисты утверждают, что лечение обязательно должно включать физиопроцедуры. Они увеличивают амплитуду движения суставов, снимают дискомфорт и боль, избавляют от скованности.
Наиболее частые средства для лечения обострения ревматоидного артрита:
- Ультразвуковое воздействие;
- Применение гальванических токов;
- Инфракрасное излучение;
- Аппликации из озокерита или парафина.
Внимание!
Во время ухудшения состояния пациента важно пересмотреть питание. На время лечения рекомендуется отказаться от острых специй, цитрусовых, газированной воды, алкогольных напитков, потребления излишне соленых продуктов. Основу рациона должны составлять постное мясо, несладкие фрукты, свежие овощи, нежирные молочные продукты.
Резкое ухудшение состояние пациента – повод обратиться к врачу. Именно квалифицированный специалист сможет рассказать, что делать при обострении ревматоидного артрита. Лекарственные препараты должны снимать боль и воспаление в максимально короткие сроки, чтобы не допустить ухудшения состояния пациента.
Источник
Обострение ревматоидного артрита – период течения заболевания, характеризующийся усилением болевых ощущений и стремительным прогрессированием воспалительных процессов в суставах. Острая форма болезни требует неотложного и системного лечения.
Причины обострения артрита
Основные причины рецидива артрита – снижение защитных сил организма и нарушение работы иммунной системы. Но обострение болезни также провоцируют:
- инфекционные заболевания. После перенесенных инфекций в пораженных тканях могут оставаться частички бактерий и вирусов. В таком случае клетки иммунной системы распознают их как «чужеродные» и начинают атаковать больные суставы: возобновляется болевой синдром, другие симптомы артрита;
- дисбаланс гормонов;
- разовые или частые переохлаждения, травмы, чрезмерные нагрузки на суставы. Под воздействием всех этих факторов в пораженных тканях ухудшаются обменные процессы. Это приводит к тому, что артрит обостряется;
- стрессы, эмоциональное перенапряжение.
В Финляндии в университете г. Турку под руководством профессора психиатрии Р. Раймона проводилось исследование о влиянии психического и эмоционального состояния больного на течение артрита. Участниками эксперимента стали 100 женщин (именно представительницы прекрасного пола, по мнению ученых, наиболее склонны к неврозам и развитию ревматических заболеваний). Все они были разделены на две группы. В первую входили больные, у которых воспалительные процессы в суставах появились после возникновения семейных неурядиц, конфликтов на работе. Большая часть этих женщин на момент проведения исследования находились в подавленном состоянии. Во вторую группу входили женщины, у которых подобных проблем не было. Многие из пациенток заболели артритом после перенесения инфекционных заболеваний или переохлаждения.
За всеми участницами исследования велось наблюдение на протяжении нескольких лет. Выяснилось следующее:
- Болезнь прогрессировала быстрее у женщин первой группы. Симптомы нарастали стремительно, наблюдалось частое обострение ревматоидного артрита. Лечение болезни у таких пациенток было более длительным, нежели у женщин второй группы. Помимо этого, если они по-прежнему оставались в тревожном, депрессивном состоянии, многие лекарства были неэффективными, вызывали непереносимость или побочные действия.
- У пациенток второй группы рецидивы заболевания наблюдались редко. При обострении ревматоидного артрита сложностей с лечением медицинскими препаратами практически не было. У 50% пациенток наступала стойкая ремиссия заболевания.
Еще одна причина, которая может спровоцировать возобновление воспалительных процессов в суставах – смена времени года. Как правило, течение болезни обостряется осенью или весной.
Клиническое проявление острого артрита
Симптоматическая картина обострения артрита зависит от локализации патологических процессов, степени разрушения суставов.
| Пораженные суставы | Симптомы артрита в зависимости от стадии дегенеративных процессов | |
| Начальная | Вторая | |
| Фаланговые, запястные | Трудности при выполнении простых действий | Отечность и хруст пальцев, их болезненность при движении |
| Уменьшение подвижности кистей | ||
| Голеностопные | Боли при сгибании ноги | Выраженные отеки и хруст суставов при движении |
| Припухлость в очаге воспаления | Боли в ноге (могут беспокоить как днем, так и ночью) | |
| Плечевые | Периодические несильные боли в суставах после физической нагрузки | Уменьшение амплитуды движений руки |
| Болевые ощущения в мышцах плеч, усиливающиеся с наступлением утра | ||
| Тазобедренные | Болевые ощущения в коленах (возникают после длительной ходьбы, пребывания в положении стоя) | Изменение походки |
| Боли в суставах, иррадирующие в колено | ||
| Коленные | Отечность колен | |
| Утренняя скованность суставов | ||
| Покраснение кожи | ||
На третьей-четвертой стадии артрита у больного появляются жалобы на сильные боли, существенное ограничение подвижности суставов и снижение физической активности. Если лечение было подобрано правильно (удалось добиться ремиссии заболевания), симптомы стихают. Но при обострении артрита разрушение суставов и окружающих его тканей происходит намного быстрее. Поэтому в этот период течение болезни более выражено:
- увеличивается интенсивность боли;
- возникает ощущение сжатия сустава;
- движения затруднены не только с утра, но и на протяжении всего дня;
- повышается местная и общая температура тела (от 38 ºC). Возможны специфические высыпания на коже;
- становятся более заметными: покраснения и отечность тканей в области больного сустава;
- отмечается быстрая утомляемость, частичная или полная потеря трудоспособности.
Продолжительность обострения артрита разная: все зависит от стадии болезни. Если не принимать никаких лечебных мер, симптомы могут сохраняться несколько недель и даже месяцев.
Возможные осложнения при обострении
В этот период повышается риск распространения патологических процессов на внутренние органы. У больного могут появиться нарушения в работе таких систем организма:
Сердечно-сосудистая. При обострении заболевания могут быть выявлены:
- воспаление околосердечной сумки;
- закупоривание кровеносных сосудов;
- гранулематоз клапанов сердца.
Мочевыводящая. Проявления острого артрита:
- почечная недостаточность;
- воспаление почек (пиелонефрит, гломерулонефрит).
Дыхательная. Признаки обострения болезни:
- наличие ревматоидных узелков в легких;
- бронхиолиты;
- воспаление плевры легких.
Зрительная. В острый период течения артрита могут возникнуть такие заболевания глаз:
- эписклерит;
- конъюнктивит;
- кератит.
Пищеварительная. Внесуставные симптомы острого ревматоидного артрита:
- дискомфорт, чувство тяжести в желудке;
- отсутствие аппетита;
- боли внизу живота;
- чрезмерное газообразование в кишечнике.
При возникновении признаков обострения артрита заниматься самолечением не стоит: это может только ухудшить течение болезни.
Как лечить обострение ревматоидного артрита?
Первое, что нужно сделать при обострении заболевания – обратиться к врачу. Он проведет обследование и подберет лечение. Оно должно быть направлено на:
- уменьшение болей и воспаления;
- замедление прогрессирования разрушительных процессов;
- профилактику возникновения осложнений.
Как правило, при обострении ревматоидного артрита рекомендуется усиленное лечение препаратами таких групп: нестероидные противовоспалительные средства, базисные, глюкокортикоиды. По мере выздоровления дозировка лекарств может быть снижена.
Залог результативного лечения острого артрита – правильная диагностика. Определить стадию заболевания, оценить состояние суставов в целом помогает рентген. При необходимости проведения дополнительного обследования врач может назначить КТ или МРТ.
Противопоказания в острый период течения артрита
При обострении ревматоидного артрита нельзя прибегать к лечению народными средствами. Нанесение компрессов и разогревающих мазей, приготовленных по рецептам нетрадиционной медицины, может вызвать усиление болевого синдрома.
В это период течения заболевания не рекомендуется посещение сауны или бани, сеансов массажа. Противопоказаны и методы физиотерапевтического воздействия на больные ткани.
В острой фазе артрита при сильных болях необходим покой: от выполнения работы, связанной с повышенной нагрузкой на суставы нужно отказаться.
Как предупредить обострение артрита
Предотвратить обострение ревматоидного артрита и добиться положительных результатов от его лечения помогает гимнастика. В период ремиссии заболевания можно выполнять такие упражнения:
- Исходное положение: лежа на спине, ноги и руки держим прямо. Медленно поднимаем верхние конечности к голове, затем опускаем. Делаем так 5 раз.
- Сгибаем кисти рук и пальцы ног до тех пор, пока не возникнет ощущение легкого напряжения. Фиксируем положение ненадолго, после чего расслабляем конечности. Упражнение повторяем 5 раз.
- Исходное положение: сидя на стуле (кровати). Руки сгибаем в локтях, кисти кладем на плечи. Делаем круговые обороты конечностями, не отрывая их от плеч. Количество повторов – 10 (5 вперед и столько же назад).
Комплекс упражнений подбирает врач исходя из самочувствия больного. Без его предварительной консультации заниматься лечебной физкультурой не стоит: могут возобновиться боли.
Для профилактики обострения артрита также рекомендуется:
- Избегать травм суставов.
- Тепло одеваться в холодное время года.
- Посещать бассейн (не меньше 2 раз в неделю).
- Правильно питаться. В меню необходимо включить куриные яйца, нежирную рыбу и мясо, молочные продукты, свежие овощи и фрукты, каши. При артрите не рекомендуется употреблять: маринады, жирные блюда, копчености, сдобную выпечку, крепкий чай (кофе) и шоколад. Нежелательно добавлять в пищу острые и пряные приправы.
- Вести здоровый образ жизни: отказаться от курения, свести к минимуму употребление алкоголя.
- Полноценно отдыхать.
- Контролировать массу тела.
- Отказаться от ношения обуви на высоком каблуке.
- Вовремя лечить инфекционные заболевания.
Причин обострения ревматоидного артрита немало. Важно вовремя выявить фактор, провоцирующий усиление симптоматики и прогрессирования заболевания, и приступить к принятию лечебных мер. Для профилактики возникновения рецидива нужно регулярно проходить обследование, соблюдать рекомендации по продлению ремиссии болезни.
Источник

